متلازمة انحشار الكاحل الخلفي: دليلك الشامل للتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
متلازمة انحشار الكاحل الخلفي (PAIS) هي حالة تسبب ألمًا في الجزء الخلفي من الكاحل، خاصة مع ثني القدم القسري. يتضمن علاجها الراحة والعلاج الطبيعي، وقد تتطلب الجراحة لإزالة الانسداد.
الخلاصة الطبية السريعة: متلازمة انحشار الكاحل الخلفي (PAIS) هي حالة تقويمية معقدة تسبب ألمًا مزمنًا وحادًا في الجزء الخلفي من الكاحل، وتتفاقم بشكل ملحوظ مع ثني القدم القسري للأسفل (Plantar Flexion). يتطلب التشخيص الدقيق والعلاج الفعال خبرة طبية متقدمة. يشمل العلاج خيارات تحفظية مثل العلاج الطبيعي والحقن الموضعية، وقد يتطلب تدخلاً جراحيًا دقيقًا، غالبًا عبر المنظار، لإزالة العوائق العظمية أو الأنسجة الرخوة الملتهبة.

مقدمة شاملة عن متلازمة انحشار الكاحل الخلفي (PAIS)
أهلاً بكم في هذا الدليل الطبي الشامل والمفصل حول متلازمة انحشار الكاحل الخلفي (Posterior Ankle Impingement Syndrome - PAIS). تُعد هذه الحالة من أكثر الحالات الطبية التي تسبب إزعاجًا وألمًا مزمنًا في الجزء الخلفي من الكاحل، وتؤثر بشكل مباشر على جودة الحياة والقدرة على ممارسة الأنشطة اليومية والرياضية. إذا كنت تعاني من ألم عميق في كاحلك الخلفي يتفاقم عند الوقوف على أطراف أصابعك، أو عند ركل الكرة، أو أثناء الجري على المنحدرات، فأنت في المكان الصحيح لفهم حالتك بدقة.
لتوضيح الصورة، تخيل مفصل كاحلك وكأنه آلة "كسارة البندق" (Nutcracker). عندما تقوم بثني قدمك للأسفل بقوة، تنضغط الهياكل التشريحية الموجودة في الخلف (سواء كانت عظامًا زائدة أو أنسجة رخوة) بين عظم الساق (الظنبوب - Tibia) وعظم الكعب (العقب - Calcaneus). هذا الانضغاط المتكرر والمستمر هو ما يولد الالتهاب، التورم، والألم الحاد الذي يميز هذه المتلازمة.
تنتشر هذه الشكوى بشكل خاص بين الرياضيين المحترفين والهواة على حد سواء، وخاصة لاعبي كرة القدم، راقصي الباليه، ولاعبي الجمباز، حيث تعتمد رياضاتهم على أقصى درجات الحركة والمرونة في مفصل الكاحل. ومع ذلك، يمكن أن تصيب أي شخص نتيجة لصدمة أو تكوين تشريحي معين.
في هذا الدليل المرجعي، سنغوص بعمق في كل تفاصيل متلازمة انحشار الكاحل الخلفي. سنبدأ بفهم التشريح المعقد للمنطقة، ثم ننتقل إلى الأسباب الجذرية، الأعراض السريرية، وأحدث بروتوكولات التشخيص. بعد ذلك، سنستعرض بالتفصيل الخيارات العلاجية، بدءًا من العلاج التحفظي وصولاً إلى التدخلات الجراحية المتقدمة باستخدام تقنية المناظير.
يُشرف على هذا المحتوى الطبي ويقود مسيرة العلاج الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، واستشاري جراحة العظام والمفاصل والإصابات الرياضية. يُعد الدكتور هطيف الخبير الأول والمرجع الطبي الأبرز في صنعاء واليمن لعلاج أعقد حالات الكاحل والقدم. بفضل خبرته التي تتجاوز 20 عامًا، واستخدامه لأحدث التقنيات العالمية مثل الجراحة الميكروسكوبية ومناظير المفاصل بدقة 4K، يضمن الدكتور هطيف تقديم رعاية طبية مبنية على الدليل العلمي والأمانة الطبية المطلقة، موجهاً مرضاه نحو التعافي التام والعودة لحياتهم الطبيعية.

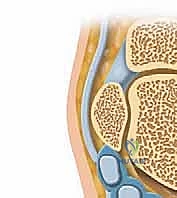
التشريح الميكروسكوبي الدقيق لمنطقة الكاحل الخلفية
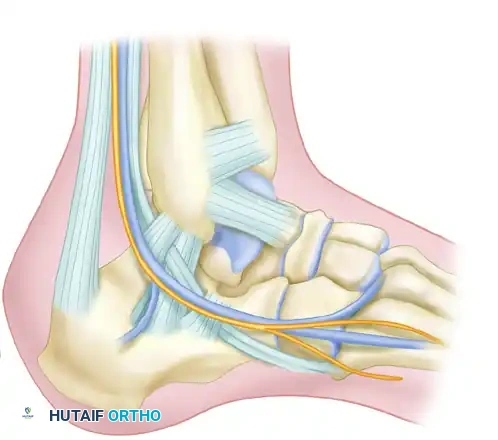
لفهم كيفية حدوث الانحشار، يجب أن نمتلك فهماً عميقاً للتشريح المعقد والمزدحم لمنطقة الكاحل الخلفية. هذه المنطقة ليست مجرد مفصل بسيط، بل هي نقطة التقاء حيوية للعديد من العظام، الأربطة، الأوتار، والأعصاب، والتي يجب أن تنزلق وتتحرك بتناغم تام.
يُعد وتر العرقوب (Achilles tendon) المعلم التشريحي الأبرز والأقوى في هذه المنطقة. ولكن الأهمية الحقيقية في متلازمة الانحشار تكمن في الهياكل العميقة الموجودة أمامه، وتحديداً في الأخدودين خلف الكاحل الإنسي (الداخلي) والوحشي (الخارجي).
الهياكل العظمية الرئيسية المسببة للانحشار
تلعب العظام دوراً محورياً في هذه المتلازمة، حيث أن أي بروز غير طبيعي يمكن أن يتحول إلى عائق حركي:
- الناتئ الخلفي لعظم الكاحل (Posterior Talar Process): يبرز هذا الجزء خلف السطح المفصلي الرئيسي لمفصل الكاحل. يمتد هذا الناتئ للخلف والداخل، وينقسم تشريحياً إلى نتوءين بارزين:
- الناتئ الخلفي الإنسي (Medial Tubercle).
- الناتئ الخلفي الوحشي (Lateral Tubercle)، ويُعرف أيضاً بالناتئ المثلثي.
- الأخدود الخاص بوتر قابضة إبهام القدم الطويلة (Groove for FHL): بين النتوءين المذكورين أعلاه، يوجد أخدود عميق يمر عبره وتر حيوي جداً يُسمى وتر قابضة إبهام القدم الطويلة (Flexor Hallucis Longus).
- العظم المثلثي (Os Trigonum): هذا هو "المتهم الأول" في العديد من حالات الانحشار. هو عبارة عن عظم إضافي (عظم سمسمي) يتكون خلال مرحلة النمو عندما يفشل مركز التعظم الثانوي للناتئ الخلفي الوحشي في الالتحام مع الجسم الرئيسي لعظم الكاحل. يتواجد هذا العظم لدى حوالي 10% إلى 25% من البشر، وقد يبقى صامتاً طوال الحياة، أو يصبح مصدر ألم مبرح إذا تعرض للانضغاط أو الكسر.
- بروز ستيدا (Stieda Process): عندما يكون الناتئ الخلفي الوحشي طويلاً وبارزاً بشكل غير طبيعي (ولكنه ملتحم بعظم الكاحل)، يُطلق عليه بروز ستيدا. يعمل هذا البروز تماماً كالعظم المثلثي في إحداث الانحشار.
- الناتئ الخلفي لعظم العقب (Posterior Calcaneal Process): في بعض الحالات، قد يكون الجزء الخلفي العلوي من عظم الكعب بارزاً، مما يساهم في تضييق المساحة المتاحة أثناء ثني القدم.
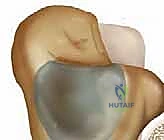
شكل 1: تشريح الناتئ الخلفي لعظم الكاحل. منظر علوي يوضح العلاقة الوثيقة بين وتر قابضة إبهام القدم الطويلة (FHL) والناتئ المثلثي (أو العظم المثلثي).
الهياكل العصبية الوعائية والوترية (التشريح الرخو)
المنطقة الخلفية للكاحل مزدحمة بهياكل حساسة، وأي تدخل جراحي يتطلب دقة متناهية لتجنب إتلافها. الأستاذ الدكتور محمد هطيف، بخبرته في الجراحة الميكروسكوبية، يولي هذه الهياكل اهتماماً بالغاً:
- الأخدود خلف الكاحل الإنسي (Medial Retromalleolar Sulcus): يحتوي على حزمة حيوية مرتبة من الأمام إلى الخلف (خلف الكعب الداخلي):
- وتر الظنبوب الخلفي (Tibialis Posterior Tendon).
- وتر قابضة الأصابع الطويلة (Flexor Digitorum Longus Tendon).
- الشريان والأوردة الظنبوبية الخلفية (Posterior Tibial Artery and Veins): المصدر الرئيسي للتروية الدموية للقدم.
- العصب الظنبوبي الخلفي (Posterior Tibial Nerve): عصب حساس للغاية يوفر الإحساس لباطن القدم. يقع مباشرة خلف الأوعية الدموية.
- وتر قابضة إبهام القدم الطويلة (FHL Tendon): يمر هذا الوتر القوي في نفق ليفي عظمي خاص به. نظراً لقربه الشديد من العظم المثلثي ومفصل الكاحل الخلفي، فإنه غالباً ما يتعرض للالتهاب (Tenosynovitis) كجزء من متلازمة الانحشار الخلفي.
الأسباب وعوامل الخطر: لماذا يحدث الانحشار الخلفي؟
متلازمة انحشار الكاحل الخلفي ليست مرضاً ناتجاً عن سبب واحد، بل هي محصلة لتفاعل بين التركيب التشريحي للفرد ونوع الإجهاد الميكانيكي الذي يتعرض له المفصل. يمكن تقسيم الأسباب إلى فئتين رئيسيتين:
1. الأسباب الميكانيكية والرياضية (الإجهاد المتكرر)
السبب الأكثر شيوعاً هو الإجهاد المتكرر الناتج عن وضعية "الثني الأخمصي" (Plantar Flexion)، أي توجيه أصابع القدم بقوة نحو الأسفل.
* راقصو الباليه: وضعية "الوقوف على أطراف الأصابع" (En Pointe) تضع ضغطاً هائلاً على الجزء الخلفي من الكاحل، مما يدفع العظم المثلثي أو الأنسجة الرخوة للانحشار بين عظام الساق والكعب.
* لاعبو كرة القدم: ركل الكرة بقوة يتطلب ثنياً قسرياً للقدم، مما يؤدي إلى صدمات دقيقة متكررة في المنطقة الخلفية.
* رياضات أخرى: الجري على المنحدرات (نزولاً)، الجمباز، والقفز الطويل.
2. الأسباب التشريحية والصدمات (Traumatic & Anatomical Causes)
- وجود العظم المثلثي (Os Trigonum): كما ذكرنا، وجود هذا العظم الزائد يقلل من المساحة المتاحة للحركة، مما يجعله عرضة للانضغاط.
- بروز ستيدا (Stieda Process): البروز العظمي الطويل.
- الصدمات الحادة (Acute Trauma): التواء الكاحل الشديد (خاصة الالتواء الذي يدفع القدم للأسفل بقوة) يمكن أن يؤدي إلى كسر في الناتئ الخلفي لعظم الكاحل، أو تمزق في الأربطة الخلفية. عندما تلتئم هذه الأربطة، قد تتكون ندبات وأنسجة ليفية سميكة (Soft Tissue Impingement) تنحشر أثناء الحركة.
- التهاب غمد وتر قابضة إبهام القدم (FHL Tenosynovitis): الاحتكاك المستمر للوتر في نفقه الضيق يؤدي إلى تضخمه والتهابه، مما يساهم في الشعور بالانحشار والألم.
الأعراض والعلامات السريرية: كيف يشعر المريض؟
المرضى الذين يزورون عيادة الأستاذ الدكتور محمد هطيف يعانون عادة من نمط محدد من الأعراض التي تشير بوضوح إلى متلازمة الانحشار الخلفي:
- ألم عميق في مؤخرة الكاحل: يوصف الألم بأنه ألم كليل (Dull ache) أو ألم حاد يقع في العمق خلف وتر العرقوب، وليس في الوتر نفسه.
- تفاقم الألم مع الحركة: يزداد الألم بشكل ملحوظ عند محاولة الوقوف على أطراف الأصابع، أو عند دفع دواسة البنزين في السيارة، أو المشي على أرض منحدرة.
- ألم عند اللمس (Tenderness): عند الضغط العميق على المنطقة الواقعة أمام وتر العرقوب (خلف الكعبين الداخلي والخارجي)، يشعر المريض بألم حاد.
- تورم وانتفاخ: قد يلاحظ المريض تورماً خفيفاً إلى متوسط في الجزء الخلفي من الكاحل، خاصة بعد المجهود البدني.
- طقطقة أو فرقعة (Clicking/Popping): في حالات التهاب وتر إبهام القدم (FHL)، قد يشعر المريض بفرقعة أو تعليق عند تحريك إصبع القدم الكبير، وهو ما يُعرف بـ "إصبع القدم الزنادي" في الكاحل.
- تصلب مفصل الكاحل: خاصة في الصباح أو بعد فترات من الراحة.
التشخيص السريري والتصوير الطبي: دقة الأستاذ الدكتور محمد هطيف
يبدأ التشخيص الناجح دائماً بتقييم سريري شامل. يُعرف الأستاذ الدكتور محمد هطيف بدقته المتناهية في الفحص السريري، حيث يعتمد على الاستماع الجيد لتاريخ المريض الطبي، وفهم طبيعة نشاطه الرياضي أو اليومي.
1. الفحص السريري (Clinical Examination)
- اختبار الثني الأخمصي القسري (Forced Plantar Flexion Test): يقوم الدكتور هطيف بثني قدم المريض بقوة نحو الأسفل والداخل. إذا أحدث هذا ألمًا حادًا في المنطقة الخلفية، فهذه علامة كلاسيكية ومؤكدة تقريبًا لمتلازمة الانحشار الخلفي.
- جس المنطقة (Palpation): للبحث عن نقاط الألم المحددة حول العظم المثلثي أو على طول مسار وتر قابضة إبهام القدم (FHL).
- اختبار حركة إصبع القدم الكبير: لتقييم سلامة وتر الـ FHL واستبعاد وجود التصاقات أو التهابات شديدة فيه.
2. التصوير الطبي المتقدم (Medical Imaging)
لتأكيد التشخيص ووضع خطة العلاج المثلى، يتم الاعتماد على أحدث تقنيات التصوير:
شكل 2: صورة أشعة سينية (X-ray) جانبية للكاحل بوضعية الثني للأسفل، تظهر بوضوح انحشار العظم المثلثي (Os Trigonum) بين الساق والكعب.
جدول مقارنة: دور تقنيات التصوير في تشخيص انحشار الكاحل
| نوع التصوير (Imaging) | الهدف من الاستخدام | ماذا يظهر؟ | مدى أهميته في التشخيص |
|---|---|---|---|
| الأشعة السينية (X-ray) | التقييم العظمي الأولي | يظهر العظم المثلثي، بروز ستيدا، الكسور القديمة، النتوءات العظمية. | أساسي ومبدئي. يتم التقاطه بوضعية الثني الأقصى للقدم لإثبات الانحشار الميكانيكي. |
| الرنين المغناطيسي (MRI) | تقييم الأنسجة الرخوة والالتهابات | يظهر وذمة نخاع العظم (Bone Marrow Edema) في العظم المثلثي، التهاب السائل المفصلي، التهاب وتر الـ FHL، وتمزق الأربطة. | المعيار الذهبي (Gold Standard) لتأكيد التشخيص وتحديد مدى تضرر الأنسجة المحيطة. |
| الأشعة المقطعية (CT Scan) | التفاصيل العظمية الدقيقة | يعطي صورة ثلاثية الأبعاد للعظام، مفيد جداً إذا كان هناك كسر معقد أو للتخطيط الجراحي الدقيق. | مهم قبل الجراحة للتخطيط للتدخل المنظاري وتحديد حجم وموقع العظم الزائد بدقة. |
| الموجات فوق الصوتية (Ultrasound) | التقييم الحركي (الديناميكي) والتوجيه | يسمح برؤية حركة الأوتار أثناء تحريك المريض لقدمه، ويستخدم لتوجيه إبر الحقن العلاجية بدقة. | مفيد سريرياً وتداخلياً، خاصة في عيادة الدكتور هطيف لضمان دقة الحقن. |
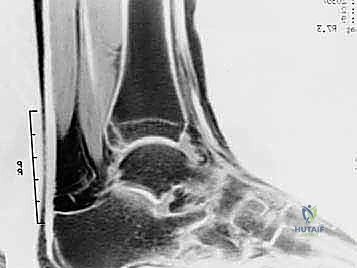
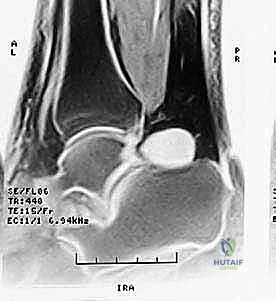
شكل 3: صورة رنين مغناطيسي (MRI) تظهر بوضوح التورم والالتهاب (اللون الأبيض الساطع) في الأنسجة الرخوة والعظم المثلثي في الجزء الخلفي من الكاحل.
الخيارات العلاجية: من التحفظي إلى الجراحي
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ "التدرج في العلاج" والأمانة الطبية. لا يتم اللجوء إلى الجراحة إلا بعد استنفاد كافة الخيارات التحفظية، أو في حالة الرياضيين المحترفين الذين يحتاجون لعودة سريعة للملاعب.
أولاً: العلاج التحفظي (الغير جراحي)
يهدف العلاج التحفظي إلى تقليل الالتهاب وتخفيف الألم، ويكون فعالاً في نسبة كبيرة من المرضى، خاصة إذا كان الانحشار ناتجاً عن التهاب الأنسجة الرخوة وليس عائقاً عظمياً كبيراً.
- الراحة وتعديل النشاط (Rest & Modification): التوقف الفوري عن الأنشطة التي تسبب الألم (مثل القفز، ركل الكرة، أو الرقص). في الحالات الشديدة، قد يتم استخدام حذاء طبي داعم (CAM Boot) لمدة 2-4 أسابيع لتثبيت الكاحل ومنع حركة الثني.
- العلاج الدوائي: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) مثل الإيبوبروفين أو الديكلوفيناك لتقليل التورم والألم.
- العلاج الطبيعي (Physiotherapy): تصميم برنامج تأهيلي متخصص يركز على:
- تقوية عضلات الساق والكاحل لتحسين الثبات.
- تمارين الإطالة (Stretching) لوتر العرقوب وعضلات الساق الخلفية لتقليل الشد على مؤخرة الكاحل.
- العلاج اليدوي والموجات التصادمية (Shockwave Therapy) لتفتيت التكلسات وتقليل الالتهاب المزمن.
- الحقن الموضعي الموجه (Ultrasound-Guided Injections):
إذا لم يستجب المريض للأدوية والعلاج الطبيعي، يتدخل الدكتور هطيف باستخدام الحقن الموضعي. يتم حقن مزيج من الكورتيكوستيرويد (مضاد التهاب قوي) ومخدر موضعي مباشرة في منطقة الانحشار أو حول غمد وتر FHL. لضمان أقصى درجات الدقة والأمان، يتم إجراء هذا الحقن تحت توجيه الموجات فوق الصوتية.
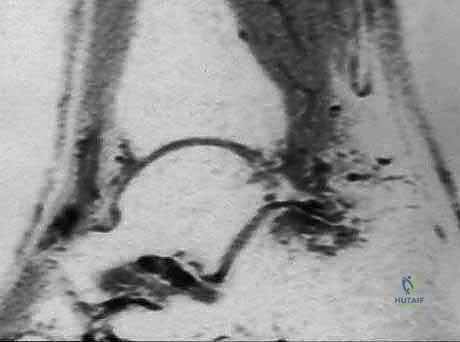
شكل 4: إجراء حقن موضعي في الكاحل الخلفي تحت توجيه الموجات فوق الصوتية لضمان وصول الدواء بدقة متناهية إلى منطقة الالتهاب وتجنب الأعصاب.
ثانياً: العلاج الجراحي (التدخل بالمنظار)
إذا استمر الألم لأكثر من 3 إلى 6 أشهر رغم العلاج التحفظي المكثف، أو إذا كان المريض رياضياً محترفاً يعاني من عائق عظمي واضح (مثل العظم المثلثي الكبير)، يُصبح التدخل الجراحي هو الحل الأمثل والنهائي.
يُعد الأستاذ الدكتور محمد هطيف رائداً في استخدام تقنية تنظير الكاحل الخلفي (Posterior Ankle Arthroscopy) في اليمن. هذه التقنية الحديثة أحدثت ثورة في علاج هذه المتلازمة مقارنة بالجراحة المفتوحة التقليدية.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي بالمنظار
| وجه المقارنة | العلاج التحفظي | العلاج الجراحي بالمنظار (مع د. هطيف) |
|---|---|---|
| دواعي الاستخدام | الخطوة الأولى دائماً، الحالات الخفيفة، التهاب الأنسجة الرخوة. | فشل العلاج التحفظي، وجود عظم مثلثي كبير، الرياضيين المحترفين. |
| المدة الزمنية للشفاء | أسابيع إلى أشهر (قد يعود الألم إذا استمر المسبب الميكانيكي). | شفاء أسرع، عودة للرياضة خلال 6-8 أسابيع تقريباً. |
| نسبة النجاح | متوسطة إلى جيدة (تعتمد على التزام المريض وسبب الانحشار). | ممتازة (أكثر من 90%)، حل جذري ونهائي للمشكلة الميكانيكية. |
| المخاطر والمضاعفات | شبه معدومة (آثار جانبية طفيفة للأدوية أو الحقن). | مخاطر جراحية نادرة جداً (التهاب، إصابة عصبية) تقل بشكل كبير مع دقة المنظار. |
خطوات الجراحة بالمنظار مع الأستاذ الدكتور محمد هطيف (خطوة بخطوة)
تتميز جراحة تنظير الكاحل الخلفي بأنها جراحة طفيفة التوغل (Minimally Invasive). يستخدم الدكتور هطيف كاميرات عالية الدقة (4K) وأدوات دقيقة جداً للوصول إلى عمق الكاحل بأمان تام.
1. التخدير والتحضير:
تُجرى العملية عادة تحت التخدير النصفي أو العام. يتم وضع المريض على بطنه (Prone position) للسماح بالوصول السهل إلى الجزء الخلفي من الكاحل. يتم تعقيم المنطقة وتحديد المعالم التشريحية بدقة بالقلم الطبي (وتر العرقوب، الكعبين الداخلي والخارجي).
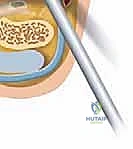
شكل 5: التحضير الدقيق ورسم المعالم التشريحية على كاحل المريض قبل البدء بإدخال المنظار.
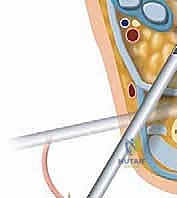
2. إنشاء المداخل الجراحية (Portals):
بدلاً من شق جراحي كبير، يقوم الدكتور هطيف بعمل شقين صغيرين جداً (حوالي 0.5 سم لكل منهما) على جانبي وتر العرقوب:
* المدخل الخلفي الوحشي (Posterolateral Portal): لإدخال الكاميرا (المنظار).
* المدخل الخلفي الإنسي (Posteromedial Portal): لإدخال الأدوات الجراحية الدقيقة. يتم عمل هذا المدخل بحذر شديد لتجنب الحزمة العصبية الوعائية الحساسة.
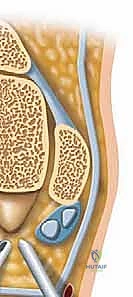
شكل 6: إدخال المنظار والأدوات الجراحية عبر الشقوق الصغيرة جداً (المداخل) على جانبي وتر العرقوب.
3. استكشاف المفصل وتحديد المشكلة:
بمجرد دخول الكاميرا، تظهر الصورة مكبرة وعالية الدقة على الشاشة. يقوم الدكتور هطيف بتنظيف الأنسجة الدهنية والملتهبة للوصول إلى رؤية واضحة للعظم المثلثي (Os Trigonum) أو بروز ستيدا، ويقوم بتقييم حالة وتر قاب
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك