دمج مفصل الكاحل والقدم الخلفية باستخدام الطعم العظمي من رأس عظم الفخذ حلول معقدة على يد الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
دمج الكاحل والقدم الخلفية باستخدام الطعم العظمي من رأس عظم الفخذ هو إجراء جراحي متقدم لعلاج تلف الكاحل الشديد، مثل النخر اللاوعائي أو فشل مفصل الكاحل الاصطناعي، عندما لا تكون الخيارات التقليدية ممكنة. يهدف العلاج إلى استعادة الثبات وتخفيف الألم وتحسين وظيفة القدم.
الخلاصة الطبية السريعة: دمج الكاحل والقدم الخلفية باستخدام الطعم العظمي من رأس عظم الفخذ (Tibiotalocalcaneal Fusion with Femoral Head Allograft) هو إجراء جراحي معقد ومتقدم للغاية، يُستخدم كحل نهائي لإنقاذ الطرف وعلاج التلف الشديد في مفصل الكاحل. يُلجأ إلى هذا الإجراء في حالات النخر اللاوعائي المتقدم، أو فشل مفاصل الكاحل الاصطناعية، أو التشوهات الشديدة، عندما تفشل كافة الخيارات التقليدية. يهدف هذا التدخل الجراحي الدقيق إلى استعادة الثبات الهيكلي، تصحيح التشوه، تخفيف الألم المزمن، وتحسين الوظيفة الحركية للقدم.

مقدمة شاملة: عندما يصبح دمج الكاحل الحل الأمثل لإنقاذ الطرف
يُعد مفصل الكاحل والقدم الخلفية من أكثر الهياكل التشريحية تعقيداً وحيوية في جسم الإنسان. فهي المنظومة الهندسية البيولوجية التي تتحمل وزن الجسم كاملاً، وتلعب الدور المحوري في امتصاص الصدمات، توجيه الحركة، وتوفير المرونة اللازمة للمشي، الجري، والتكيف مع الأسطح غير المستوية. ولكن، عندما يتعرض هذا النظام الميكانيكي الدقيق لتدمير شامل نتيجة أمراض تنكسية، إصابات بالغة، أو مضاعفات لجراحات سابقة، تتحول كل خطوة يخطوها المريض إلى معاناة قاسية، وتصبح الأنشطة اليومية البسيطة تحدياً مؤلماً يؤثر بشكل جذري على جودة الحياة.
في الحالات الطبية المعقدة، حيث يكون تدمير العظام واسع النطاق (خاصة في عظم الكاحل - Talus)، تفشل العلاجات التحفظية والجراحات البسيطة في تقديم أي حل جذري. هنا تبرز الحاجة الماسة إلى تدخل جراحي استثنائي يُعرف بـ "جراحة دمج مفصل الكاحل والقدم الخلفية باستخدام الطعم العظمي من رأس عظم الفخذ". هذا الإجراء لا يُعد مجرد جراحة عظام تقليدية، بل هو بمثابة "فصل دراسي متقدم" في جراحات إعادة البناء الهيكلي للطرف السفلي.
تم تصميم هذه الجراحة خصيصاً للمرضى الذين يعانون من فقدان هائل في الكتلة العظمية، حيث يتم استخدام طعم عظمي هيكلي (رأس عظم فخذ بشري من بنك العظام) لملء الفجوة الكبيرة الناتجة عن تآكل أو إزالة عظم الكاحل التالف، بهدف تحقيق اندماج عظمي صلب وقوي بين عظم الساق (الظنبوب) وعظم الكعب (العقب).
في هذا الدليل الطبي المرجعي والشامل، سنغوص في أدق تفاصيل هذه الجراحة المعقدة. وسنسلط الضوء على الدور الريادي الذي يلعبه الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، وأحد أبرز القامات الطبية في اليمن. بفضل خبرته التي تتجاوز العشرين عاماً، واستخدامه لأحدث التقنيات الجراحية العالمية، يقدم الدكتور هطيف هذا الإجراء المعقد بمهارة استثنائية، مانحاً مرضاه أملاً جديداً في التخلص من الألم المزمن واستعادة القدرة على المشي بثبات.
التشريح الميكانيكي والبيولوجي لمفصل الكاحل والقدم الخلفية
لإدراك مدى تعقيد هذه الجراحة وأهميتها، يجب أولاً فهم البنية التشريحية والهندسية للقدم الخلفية. تتكون هذه المنطقة من شبكة معقدة من العظام والمفاصل والأربطة التي تعمل بتناغم تام:
1. العظام الرئيسية الحاملة للوزن
- عظم الظنبوب (Tibia - قصبة الساق): هو العظم الأكبر والأقوى في الساق، ويتحمل الغالبية العظمى من وزن الجسم. يشكل سطحه السفلي سقف مفصل الكاحل (Plafond).
- عظم الشظية (Fibula): هو العظم الخارجي النحيف في الساق، ويوفر الثبات الجانبي لمفصل الكاحل، ويشكل الكعب الخارجي (Lateral Malleolus).
- عظم الكاحل (Talus): يُعد هذا العظم "حجر الزاوية" في ميكانيكا القدم. يقع بين عظم الساق وعظم العقب، وينقل وزن الجسم من الساق إلى القدم. الميزة الأخطر في عظم الكاحل هي أنه مغطى بالغضاريف بنسبة 60% ولا تتصل به أي عضلات أو أوتار مباشرة، مما يجعل إمداداته الدموية ضعيفة للغاية وهشة، وهذا ما يجعله عرضة بشكل كبير لحالة "النخر اللاوعائي" (موت العظم بسبب نقص الدم).
- عظم العقب (Calcaneus - كعب القدم): هو أكبر عظام القدم، ويشكل قاعدة الارتكاز الخلفية، ويتصل به وتر أخيل القوي.
2. المفاصل المستهدفة في عملية الدمج
- مفصل الكاحل الحقيقي (Tibiotalar Joint): يقع بين الساق وعظم الكاحل، وهو المسؤول الأساسي عن حركة القدم للأعلى والأسفل (Dorsiflexion & Plantarflexion).
- المفصل تحت الكاحلي (Subtalar Joint): يقع بين عظم الكاحل وعظم العقب، وهو المسؤول عن حركات الانقلاب الداخلي والخارجي للقدم (Inversion & Eversion)، وهي الحركات التي تسمح لنا بالمشي على أسطح غير مستوية.
في الجراحة التي نتحدث عنها (Tibiotalocalcaneal Fusion)، يتم دمج هذين المفصلين معاً ليصبحا كتلة عظمية واحدة صلبة، وذلك بسبب التدمير الشامل الذي أصابهما.

الأسباب الجذرية وعوامل الخطر التي تستدعي هذا الإجراء المعقد
إن قرار اللجوء إلى دمج الكاحل والقدم الخلفية باستخدام طعم عظمي كبير لا يُتخذ بسهولة. يقيم الأستاذ الدكتور محمد هطيف كل حالة بدقة متناهية، ولا يوصي بهذا الإجراء إلا عندما تكون البدائل الأخرى قد استُنفدت أو كانت غير قادرة على توفير حل دائم. تشمل الأسباب الرئيسية ما يلي:
1. النخر اللاوعائي لعظم الكاحل (Avascular Necrosis of the Talus)
يُعد هذا السبب هو الدافع الأول والأكثر شيوعاً لهذه الجراحة. يحدث النخر اللاوعائي (AVN) عندما ينقطع أو يقل تدفق الدم إلى عظم الكاحل. نظراً لأن الخلايا العظمية تحتاج إلى الدم للبقاء حية وتجديد نفسها، فإن نقص التروية يؤدي إلى موت النسيج العظمي.
* الانهيار الهيكلي: مع مرور الوقت، يفقد العظم الميت صلابته وينهار تحت وطأة وزن الجسم. يؤدي هذا الانهيار إلى تدمير الغضاريف المفصلية المحيطة به، مما يسبب احتكاكاً عظمياً مباشراً، ألماً مبرحاً، وتشويهاً شديداً في شكل القدم.
* الأسباب المؤدية للنخر: قد يكون النخر ناتجاً عن كسور شديدة في الكاحل (Traumatic AVN)، أو استخدام الكورتيزون لفترات طويلة، أو إدمان الكحول، أو أمراض الدم، وفي بعض الأحيان يكون مجهول السبب (Idiopathic).
2. فشل مفصل الكاحل الاصطناعي (Failed Total Ankle Replacement)
على الرغم من التطور في جراحات تغيير مفصل الكاحل، إلا أن بعض المفاصل الاصطناعية تفشل بمرور الوقت. يمكن أن يحدث هذا الفشل لعدة أسباب:
* التفكك غير الجرثومي (Aseptic Loosening): حيث تفقد المكونات المعدنية التصاقها بالعظم المحيط بها.
* الهبوط (Subsidence): غوص المفصل الاصطناعي داخل العظم الضعيف.
* العدوى البكتيرية العميقة: والتي تؤدي إلى تآكل العظم المحيط بالمفصل.
عند إزالة المفصل الاصطناعي الفاشل، يتبقى فراغ عظمي هائل (Bone Void). هنا يأتي دور "الطعم العظمي من رأس عظم الفخذ" لملء هذا الفراغ الهائل واستعادة طول الساق.
3. مفصل شاركو العصبي المتقدم (Charcot Neuroarthropathy)
يحدث هذا المرض غالباً لدى مرضى السكري الذين يعانون من اعتلال الأعصاب الطرفية. يفقد المريض الإحساس بالألم في قدمه، مما يؤدي إلى تكرار الإصابات والكسور الدقيقة دون أن يشعر. بمرور الوقت، تنهار عظام ومفاصل القدم تماماً، وتفقد القدم شكلها الطبيعي وتصبح مشوهة بشكل مرعب (ما يُعرف بالقدم المترهلة أو Rocker-bottom foot). في المراحل المتقدمة التي يرافقها فقدان عظمي، يكون الدمج المعقد هو الحل الوحيد لتجنب البتر.
4. التهاب المفاصل الروماتويدي المتقدم والعدوى السابقة
يمكن أن تؤدي الأمراض المناعية الشرسة أو الالتهابات البكتيرية السابقة التي دمرت المفصل وأكلت العظم إلى ضرورة إزالة العظم التالف بالكامل وتعويضه بالطعم العظمي الخارجي.
العلامات والأعراض: متى يجب زيارة الأستاذ الدكتور محمد هطيف؟
المرضى الذين يحتاجون إلى هذا المستوى المتقدم من الرعاية الجراحية عادة ما يعانون من أعراض قاسية ومزمنة، لا تستجيب للمسكنات القوية أو العلاجات الطبيعية. تشمل هذه الأعراض:
- ألم مبرح وغير محتمل: ألم مستمر في منطقة الكاحل والقدم الخلفية، يزداد حدة عند الوقوف أو محاولة المشي، وقد يستمر حتى أثناء الراحة أو النوم.
- تشوه واضح في شكل القدم: انحراف القدم للداخل (Varus) أو للخارج (Valgus) بشكل ملحوظ، مما يغير من ميكانيكية المشي بالكامل.
- قصر في طول الطرف السفلي: نتيجة انهيار عظم الكاحل أو تآكله، قد يلاحظ المريض أن الساق المصابة أصبحت أقصر من الساق السليمة، مما يؤدي إلى عرج شديد وآلام تعويضية في الركبة والورك والعمود الفقري.
- تيبس وصلابة تامة: فقدان القدرة على تحريك الكاحل أو القدم بأي زاوية.
- تورم مزمن وتقرحات جلدية: خاصة في حالات "مفصل شاركو"، حيث يؤدي التشوه إلى ضغط غير طبيعي على الجلد، مما يسبب تقرحات قد تؤدي إلى التهابات خطيرة.
التشخيص الدقيق والتقييم الشامل: منهجية الدكتور هطيف
يُعرف الأستاذ الدكتور محمد هطيف بصرامته العلمية وأمانته الطبية. فهو لا يتخذ قرار الجراحة إلا بعد دراسة مستفيضة لحالة المريض من كافة الزوايا. تبدأ رحلة التشخيص بـ:
- الفحص السريري الدقيق: تقييم مستوى الألم، مدى الحركة المتبقي (إن وجد)، فحص النبض والتروية الدموية للقدم، وتقييم الحالة العصبية.
- الأشعة السينية أثناء الوقوف (Weight-Bearing X-rays): وهي الخطوة الأساسية لتقييم مقدار الانهيار العظمي، زوايا التشوه، ومحاذاة العظام تحت تأثير وزن الجسم.
- التصوير المقطعي المحوسب (CT Scan): يُعد أداة حاسمة في هذه الجراحة. يوفر صوراً ثلاثية الأبعاد تُظهر بدقة متناهية حجم العظم المفقود، كثافة العظم المتبقي، ويساعد الدكتور هطيف في التخطيط الدقيق لحجم الطعم العظمي المطلوب وكيفية تشكيله هندسياً.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم مدى انتشار النخر اللاوعائي في عظم الكاحل، وتحديد الأنسجة الحية من الميتة، بالإضافة إلى تقييم حالة الأربطة والأوتار المحيطة.
- الفحوصات المخبرية: لاستبعاد وجود أي عدوى بكتيرية نشطة، خاصة إذا كان المريض قد خضع لجراحات سابقة أو لديه تقرحات سكرية.
مقارنة شاملة: العلاج التحفظي مقابل التدخل الجراحي المعقد
لفهم سبب لجوء الأستاذ الدكتور محمد هطيف إلى هذا الخيار الجراحي الصعب، يجب مقارنته بالخيارات التحفظية في الحالات المتقدمة:
| وجه المقارنة | العلاج التحفظي (أدوية، دعامات، أحذية طبية) | جراحة دمج الكاحل والقدم الخلفية بالطعم العظمي |
|---|---|---|
| تخفيف الألم | مؤقت وجزئي، غالباً ما يفشل مع تقدم انهيار العظم. | جذري ودائم بعد اكتمال الاندماج العظمي. |
| تصحيح التشوه | لا يصحح التشوه، بل يحاول فقط استيعابه ومنع تفاقمه. | يصحح المحور الميكانيكي للقدم ويستعيد استقامة الساق. |
| استعادة طول الطرف | غير ممكن، المريض سيحتاج لأحذية بمرتفعات تعويضية. | الطعم العظمي (رأس الفخذ) يعوض الفقدان ويستعيد طول الساق. |
| جودة الحياة والوظيفة | محدودة جداً، المريض يعاني من إعاقة حركية مستمرة. | تحسن هائل، المريض يعود للمشي بثبات وبدون ألم. |
| مخاطر تطور الحالة | استمرار تآكل العظام، خطر التقرحات، وقد ينتهي الأمر بالبتر. | يوقف التدمير العظمي بشكل نهائي. |
التفاصيل الجراحية المتقدمة (Masterclass): خطوة بخطوة مع الأستاذ الدكتور محمد هطيف
تُعد هذه الجراحة تحفة فنية في مجال جراحة العظام، وتتطلب مهارة استثنائية، دقة ميكانيكية، وفهماً عميقاً للبيولوجيا العظمية. إليك كيف يجري الأستاذ الدكتور محمد هطيف هذا الإجراء المعقد:
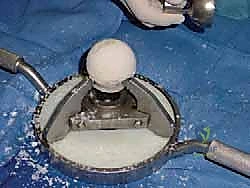
1. ما هو "الطعم العظمي من رأس عظم الفخذ" ولماذا يُستخدم؟
عندما يتم إزالة عظم الكاحل (Talus) الميت أو التالف، يتبقى فراغ كبير جداً بين الساق والكعب (قد يصل إلى عدة سنتيمترات). لا يمكن ترك هذا الفراغ، ولا يمكن تقريب الساق من الكعب مباشرة لأن ذلك سيؤدي إلى قصر شديد ومُعيق في طول الطرف السفلي.
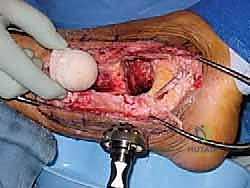
الحل هو استخدام "طعم عظمي خيفي" (Allograft)، وهو عظم بشري مأخوذ من متبرع (عادة من بنك العظام الموثوق والمعقم بأعلى المعايير العالمية). يُفضل استخدام "رأس عظم الفخذ" لأنه يوفر كتلة عظمية كبيرة، قوية هيكلياً (عظم إسفنجي كثيف)، وقابلة للتشكيل والنحت لتلائم الفجوة الموجودة في كاحل المريض بدقة متناهية.

2. التجهيز والنهج الجراحي
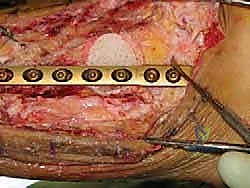
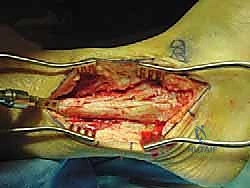
تُجرى العملية تحت التخدير العام أو النصفي. يقوم الدكتور هطيف باختيار النهج الجراحي الأنسب (غالباً النهج الجانبي أو الأمامي) بناءً على حالة المريض وتاريخه الجراحي. يتم عمل شق جراحي دقيق للوصول إلى المفصل المتضرر مع الحفاظ التام على الأوعية الدموية والأعصاب الحيوية المحيطة، وهو ما يعكس خبرته الكبيرة في تقنيات الجراحة المجهرية (Microsurgery).
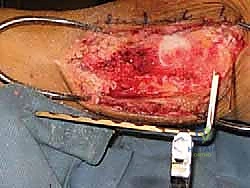
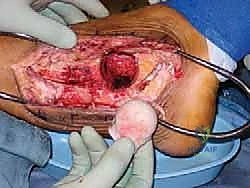
3. التنظيف الجذري (Debridement)
هذه الخطوة حاسمة. يقوم الدكتور هطيف بإزالة كافة الأنسجة الميتة، الغضاريف التالفة، والعظام المنهارة (بما في ذلك عظم الكاحل بالكامل إذا كان ميتاً). يجب الوصول إلى عظم حي، صحي، وينزف دماً في كل من الساق (الظنبوب) والكعب (العقب)، لأن الدم هو الذي سيجلب الخلايا البانية للعظم لإتمام عملية الدمج.
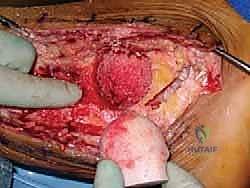
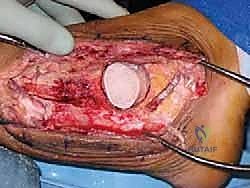
4. النحت والتشكيل الهندسي للطعم العظمي
هنا تتجلى براعة الجراح. يأخذ الدكتور هطيف رأس عظم الفخذ (الطعم)، ويقوم بقصه ونحته باستخدام مناشير دقيقة ليأخذ شكل الفجوة الموجودة بين الساق والكعب تماماً. يجب أن يكون التطابق (Fit) محكماً للغاية لضمان الثبات الميكانيكي الأولي، والذي يُعد شرطاً أساسياً لنجاح الاندماج البيولوجي.
5. الإدخال وضبط المحور الميكانيكي (Alignment)
يتم إدخال الطعم العظمي المنحوت في مكانه بين الساق والكعب. في هذه المرحلة، يقوم الدكتور هطيف بضبط استقامة القدم بدقة متناهية. يجب أن تكون القدم في زاوية 90 درجة مع الساق، مع ميلان طفيف جداً للخارج (Valgus) لتسهيل المشي الطبيعي. أي خطأ في هذه الزوايا سيؤدي إلى مشاكل في المشي مستقبلاً.
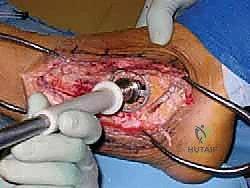
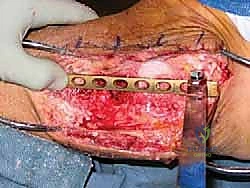
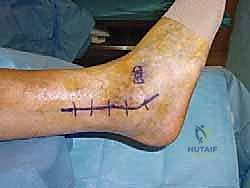
6. التثبيت الداخلي الصارم (Rigid Internal Fixation)
لضمان عدم تحرك العظام أثناء فترة الالتئام (التي تستغرق أشهراً)، يجب تثبيت الهيكل الجديد بقوة. يستخدم الدكتور هطيف أحدث التقنيات العالمية في التثبيت، وغالباً ما يكون التثبيت عبر:
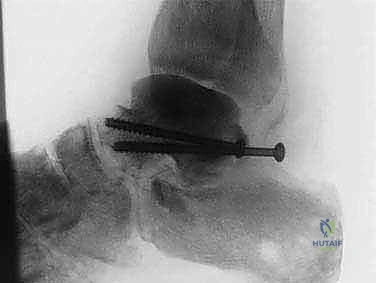
* المسمار النخاعي (Intramedullary Nail): يتم إدخال مسمار معدني قوي (من التيتانيوم) من أسفل كعب القدم، مروراً بعظم العقب، ثم الطعم العظمي (رأس الفخذ)، وصولاً إلى داخل التجويف النخاعي لعظم الساق. يتم تأمين هذا المسمار ببراغي عرضية.
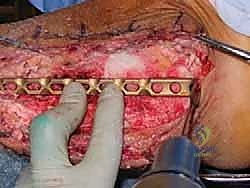
* الشرائح والبراغي (Plates and Screws): في بعض الحالات، قد يفضل الدكتور هطيف استخدام شرائح معدنية متطورة لضغط العظام معاً وتوفير ثبات إضافي.
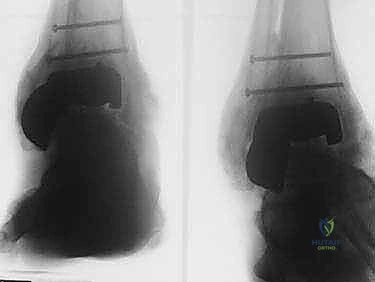
دور الأشعة التداخلية أثناء الجراحة (Intraoperative Fluoroscopy)
لا يعتمد الأستاذ الدكتور محمد هطيف على التخمين. طوال فترة العملية، يتم استخدام جهاز الأشعة السينية المحمول (C-Arm) بشكل متكرر. يسمح هذا الجهاز للدكتور برؤية العظام والمعدات الجراحية في الوقت الفعلي.
يتم التأكد من:
* الموقع الدقيق للطعم العظمي.
* المحاذاة المثالية والمحور الميكانيكي للطرف السفلي.
* المسار الصحيح للمسم
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك