دمج مفصل الكاحل والقدم الخلفية بتقنية صفيحة الشفرة الجانبية الحل الأمثل لآلام الكاحل المتقدمة
الخلاصة الطبية
دمج مفصل الكاحل والقدم الخلفية هو إجراء جراحي يعالج التهاب المفاصل المتقدم والشديد في الكاحل والقدم الخلفية. يتم تثبيت المفاصل المصابة باستخدام صفيحة شفرة جانبية قوية لاستعادة وظيفة القدم وتخفيف الألم وتحسين جودة الحياة، تحت إشراف الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: دمج مفصل الكاحل والقدم الخلفية (Tibiotalocalcaneal Arthrodesis) هو تدخل جراحي متقدم وجذري يُستخدم لعلاج الحالات الشديدة والمستعصية من التهاب المفاصل، التشوهات المعقدة، وتآكل الغضاريف في الكاحل والقدم. يتم في هذا الإجراء تثبيت المفاصل المصابة بشكل دائم باستخدام تقنية "صفيحة الشفرة الجانبية" (Lateral Blade Plate) شديدة الصلابة. يهدف هذا الإجراء إلى القضاء التام على الألم المبرح، استعادة الاستقرار الهيكلي للقدم، وتمكين المريض من المشي وتحمل الوزن مجدداً. يُعد الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العشرين عاماً، المرجع الطبي الأول في اليمن لإجراء هذه الجراحات الدقيقة والمعقدة.

مقدمة شاملة: عندما يصبح ألم الكاحل عائقاً أمام الحياة
هل تعاني من آلام مبرحة، مستمرة، ولا تستجيب للمسكنات في منطقة الكاحل والقدم الخلفية؟ هل وصلت لمرحلة أصبحت فيها أبسط الأنشطة اليومية، مثل المشي لخطوات معدودة داخل المنزل، بمثابة تحدٍ قاسٍ ومؤلم؟ إذا كانت إجابتك بنعم، فإنك لست وحدك. يعاني الكثيرون من التهاب المفاصل المتقدم والمدمر في الكاحل، والذي يسرق منهم حرية الحركة وجودة الحياة.
في الحالات المتقدمة التي تفشل فيها كافة العلاجات التحفظية، يبرز إجراء جراحي متقدم يُعرف طبياً باسم "Tibiotalocalcaneal Arthrodesis" (دمج مفصل الكاحل والقدم الخلفية) كطوق نجاة حقيقي. هذه العملية ليست مجرد تسكين للألم، بل هي إعادة بناء هندسية للقدم، تُستخدم خصيصاً للمرضى الذين يعانون من تلف شامل في مفصلي الكاحل (Tibiotalar joint) والقدم الخلفية أو المفصل تحت الكاحل (Talocalcaneal joint).
هذا التلف المزدوج غالباً ما يكون نتيجة لعوامل قاهرة، مثل الكسور الشديدة القديمة التي لم تلتئم بشكل صحيح، أو النخر اللاوعائي (موت أنسجة العظام بسبب نقص التروية الدموية) لعظم الكاحل (Talus)، أو اعتلال المفاصل العصبي (مفصل شاركو) الشائع لدى مرضى السكري، أو حتى فشل عمليات جراحية سابقة لتغيير مفصل الكاحل.
الهدف الأسمى من هذا الإجراء الجراحي الدقيق هو توفير قدم ثابتة تماماً (Stable)، قادرة على تحمل وزن الجسم بشكل طبيعي ومسطح على الأرض (Plantigrade)، والأهم من ذلك: قدم خالية من الألم. ولتحقيق هذا الهدف، يتم الاعتماد على تقنيات تثبيت متطورة جداً، على رأسها تقنية "صفيحة الشفرة الجانبية" (Lateral Blade Plate)، والتي أثبتت الدراسات والأبحاث الطبية قدرتها الفائقة على توفير ضغط ميكانيكي قوي وثبات استثنائي يسمح للعظام بالالتحام بشكل مثالي.
في العاصمة اليمنية صنعاء، يقف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كقامة طبية رائدة في هذا التخصص الدقيق. بفضل استخدامه لأحدث التقنيات العالمية، مثل الجراحة الميكروسكوبية، والمناظير بدقة 4K، وتقنيات استبدال ودمج المفاصل المعقدة، يقدم الدكتور هطيف أملاً جديداً للمرضى الذين قيل لهم أن لحالتهم لا يوجد علاج. التزامه الصارم بـ "الأمانة الطبية" والتقييم الدقيق لكل حالة يجعل من عيادته الوجهة الأولى للباحثين عن الشفاء الحقيقي.
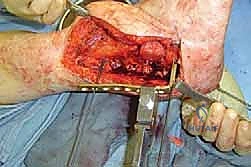
التشريح الجراحي الدقيق: فهم ميكانيكية الكاحل والقدم الخلفية
لفهم أهمية وتعقيد عملية دمج مفصل الكاحل والقدم الخلفية، يجب أولاً أن نغوص في التشريح المعقد لهذه المنطقة من الجسم. القدم والكاحل ليسا مجرد كتلة عظمية واحدة، بل هما تحفة هندسية تتكون من شبكة معقدة من العظام، الأربطة، والأوتار التي تعمل معاً في تناغم مثالي لتوفير الحركة، التوازن، وامتصاص الصدمات.
1. مفصل الكاحل الحقيقي (Tibiotalar Joint)
هذا هو المفصل الرئيسي الذي يربط بين عظام الساق (عظمة القصبة Tibia وعظمة الشظية Fibula) وعظمة الكاحل (Talus). وظيفة هذا المفصل الأساسية هي السماح للقدم بالحركة صعوداً (Dorsiflexion) وهبوطاً (Plantarflexion). عندما يتآكل الغضروف المبطن لهذا المفصل، تحتك العظام ببعضها البعض مع كل خطوة، مما يولد ألماً يشبه الطعن بالسكاكين.
2. المفصل تحت الكاحل أو القدم الخلفية (Talocalcaneal / Subtalar Joint)
يقع هذا المفصل مباشرة أسفل مفصل الكاحل، ويربط بين عظمة الكاحل (Talus) وعظمة العقب أو الكعب (Calcaneus). وظيفته تختلف تماماً؛ فهو المسؤول عن حركة القدم للداخل (Inversion) والخارج (Eversion). هذه الحركة هي التي تسمح لك بالمشي على الأسطح غير المستوية، مثل الحصى أو العشب، دون أن تفقد توازنك.
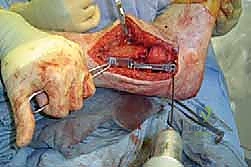
في الحالات المرضية المتقدمة التي يستهدفها هذا المقال، يكون التلف قد طال كلا المفصلين. الألم لا يأتي فقط من حركة القدم لأعلى ولأسفل، بل أيضاً من أي محاولة للتكيف مع الأرض. الغضاريف التي كانت تعمل كوسائد ملساء قد اختفت تماماً، والعظام قد تشوهت، وتكونت نتوءات عظمية (Osteophytes) تزيد من تقييد الحركة وتضاعف الألم.
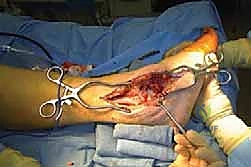
الأسباب العميقة التي تؤدي إلى تدمير مفصلي الكاحل والقدم الخلفية
لا يحدث تلف المفاصل المزدوج في الكاحل والقدم الخلفية بين عشية وضحاها. إنها عملية تقدمية (Progressive) تستغرق سنوات، وتنتج عن مسببات مرضية قوية ومحددة. التحديد الدقيق للسبب هو الخطوة الأولى التي يقوم بها الأستاذ الدكتور محمد هطيف لوضع خطة العلاج المناسبة.
- التهاب المفاصل الرضحي (Post-traumatic Arthritis):
يُعد هذا هو السبب الأكثر شيوعاً. التعرض لكسر شديد في الكاحل أو عظمة الكعب في الماضي (حتى لو كان قبل 10 أو 20 عاماً)، أو تمزقات الأربطة المتكررة التي لم تُعالج بشكل صحيح، يؤدي إلى تغيير في الميكانيكا الحيوية للمفصل. هذا الخلل يؤدي إلى تآكل الغضاريف بشكل غير متساوٍ ومسارع. - النخر اللاوعائي لعظمة الكاحل (Avascular Necrosis of the Talus):
عظمة الكاحل (Talus) تتميز بخصائص تشريحية فريدة، حيث أن ترويتها الدموية محدودة وهشة. إذا انقطع الدم عن هذه العظمة (بسبب كسر، خلع، أو استخدام مفرط للكورتيزون)، تموت أنسجة العظمة وتنهار. انهيار عظمة الكاحل يدمر مفصل الكاحل أعلاها والمفصل تحت الكاحل أسفلها في وقت واحد. - اعتلال المفاصل العصبي (Charcot Arthropathy):
حالة مدمرة تصيب بشكل رئيسي مرضى السكري الذين يعانون من اعتلال الأعصاب الطرفية. المريض يفقد الإحساس بالألم في قدمه، مما يجعله يستمر في المشي على كسور دقيقة دون أن يشعر. النتيجة هي انهيار كامل وتفتت لعظام الكاحل والقدم، مصحوباً بتشوه شديد يهدد ببتر الطرف إذا لم يتم التدخل الجراحي السريع بإجراء عملية الدمج. - التهاب المفاصل الروماتويدي (Rheumatoid Arthritis):
مرض مناعي ذاتي يهاجم الغشاء الزليلي المبطن للمفاصل. بمرور الوقت، يدمر المرض الغضاريف والأربطة، مما يؤدي إلى عدم استقرار شديد في القدم الخلفية وانحرافها بشكل مؤلم. - العدوى السابقة أو فشل جراحات سابقة:
المرضى الذين خضعوا لعمليات سابقة لتغيير مفصل الكاحل (Total Ankle Replacement) وفشلت العملية لأي سبب، أو تعرضوا لالتهابات عظمية بكتيرية أدت لتآكل المفصل، يصبح الدمج المزدوج هو الخيار الإنقاذي الأخير لهم.
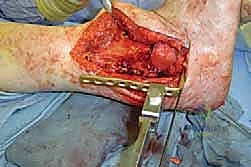
الأعراض السريرية: متى تدق أجراس الخطر؟
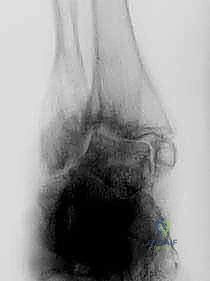
المرضى الذين يحتاجون إلى دمج مفصل الكاحل والقدم الخلفية يعانون من مجموعة من الأعراض القاسية التي لا يمكن تجاهلها. لا يقتصر الأمر على مجرد "ألم بسيط"، بل هو تدهور شامل في وظيفة الطرف السفلي.
- ألم ميكانيكي حاد: الألم هو العرض السائد. يزداد الألم بشكل كبير مع تحمل الوزن (الوقوف أو المشي) ويقل نسبياً عند الراحة. يتركز الألم في عمق الكاحل ويمتد إلى الكعب وعلى جانبي القدم.
- تصلب وانعدام الحركة (Stiffness): يفقد المريض القدرة على تحريك قدمه لأعلى أو لأسفل، ويفقد القدرة على تدويرها للداخل أو الخارج. المشية تصبح "متصلبة" ومجهدة للغاية.
- تشوه مرئي في القدم: يلاحظ المريض أو الطبيب انحرافاً واضحاً في القدم. قد تميل القدم بشدة إلى الداخل (Varus) أو إلى الخارج (Valgus). هذا التشوه يجعل من المستحيل ارتداء الأحذية العادية.
- تورم مزمن: انتفاخ دائم حول الكاحل لا يستجيب للثلج أو الأدوية المضادة للالتهابات.
- عدم الاستقرار (Instability): شعور دائم بأن الكاحل "سيخون" المريض ويسقط به، خاصة عند المشي على أسطح غير مستوية.
التقييم الطبي الدقيق: منهجية الأستاذ الدكتور محمد هطيف
النجاح في جراحات العظام المعقدة لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنسبة كبيرة على التقييم الدقيق والتحضير الصارم قبل الجراحة. الأستاذ الدكتور محمد هطيف يُعرف بمنهجيته العلمية الصارمة في اختيار المرضى وتقييمهم.
1. الفحص السريري الشامل
يبدأ الدكتور هطيف بفحص دقيق لمشية المريض، ومحاذاة القدم، ونطاق الحركة المتبقي (إن وجد). يتم فحص النبض في القدم للتأكد من سلامة التروية الدموية، ويتم إجراء فحص عصبي للتأكد من عدم وجود اعتلال عصبي غير مكتشف.
2. التصوير الطبي المتقدم
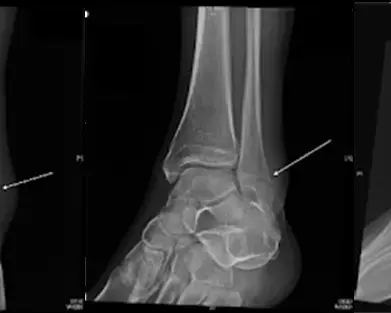
- الأشعة السينية (X-rays) أثناء الوقوف: وهي الخطوة الأهم لرؤية العظام تحت تأثير وزن الجسم. تظهر الأشعة اختفاء المسافة المفصلية، وتكوّن النتوءات العظمية، ودرجة التشوه المحوري.
- الأشعة المقطعية (CT Scan): ضرورية جداً لتقييم جودة العظام بشكل ثلاثي الأبعاد، وتحديد مدى التجاويف العظمية (Cysts) التي قد تحتاج إلى ترقيع عظمي أثناء الجراحة.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأربطة، الأوتار، وحالة النخر اللاوعائي في عظمة الكاحل.
3. معايير اختيار المريض الصارمة (تحسين النتائج وتجنب الفشل)
الجراحة ليست سحراً؛ إنها تتطلب تعاوناً من المريض وظروفاً فسيولوجية مناسبة لالتئام العظام. يضع الدكتور هطيف شروطاً صارمة قبل الموافقة على إجراء الدمج:
- الإقلاع التام عن التدخين: النيكوتين يضيق الأوعية الدموية الدقيقة ويمنع وصول الدم المحمل بالأكسجين والمواد المغذية إلى العظام. أظهرت الدراسات أن المدخنين لديهم خطر أعلى بـ 14 مرة لعدم التئام العظام (Non-union) مقارنة بغير المدخنين. يجب التوقف عن التدخين بجميع أشكاله لمدة 6 أسابيع على الأقل قبل الجراحة و3 أشهر بعدها.
- استبعاد العدوى (Infection): لا يمكن دمج العظام في بيئة ملوثة بالبكتيريا. إذا كان هناك تاريخ لعدوى سابقة، يتم إجراء فحوصات دم (ESR, CRP) وربما أخذ عينة من سائل المفصل للتأكد من خلو المنطقة من الميكروبات.
- السيطرة على الأمراض المزمنة: يجب أن يكون السكر التراكمي (HbA1c) تحت السيطرة الصارمة (يفضل أقل من 7.5%) لضمان التئام الجروح وتجنب الالتهابات.
- إدارة الأدوية المناعية: للمرضى الذين يتناولون أدوية معدلة للمرض الروماتيزمي (DMARDs) أو أدوية بيولوجية، يتم التنسيق مع طبيب الروماتيزم لإيقافها مؤقتاً قبل الجراحة لتجنب تثبيط المناعة وضعف التئام الجروح.
العلاج التحفظي مقابل العلاج الجراحي: مقارنة شاملة
قبل اللجوء إلى الجراحة، يتم استنفاد كافة الخيارات التحفظية. ومع ذلك، في حالات التآكل المتقدم (المرحلة الرابعة)، تصبح العلاجات التحفظية مجرد مسكنات مؤقتة لا تعالج أصل المشكلة.
جدول 1: مقارنة بين العلاج التحفظي وجراحة دمج الكاحل والقدم الخلفية
| وجه المقارنة | العلاج التحفظي (الغير جراحي) | جراحة الدمج (TTC Arthrodesis) |
|---|---|---|
| الهدف الأساسي | تخفيف الألم مؤقتاً، إبطاء التدهور الميكانيكي. | القضاء الجذري والدائم على الألم، تصحيح التشوه. |
| الوسائل المستخدمة | أحذية طبية مخصصة، دعامات صلبة (AFO)، حقن الكورتيزون، مسكنات ألم قوية. | تدخل جراحي لإزالة الغضاريف التالفة وتثبيت العظام بمسامير وصفيحة معدنية. |
| الفعالية في الحالات المتقدمة | منخفضة جداً. الألم غالباً ما يخترق تأثير المسكنات والدعامات. | عالية جداً. نسبة نجاح تخفيف الألم تتجاوز 85-90%. |
| التأثير على التشوه العظمي | لا يصحح التشوه، بل يحاول منعه من التفاقم فقط. | يصحح التشوه بشكل كامل ويعيد القدم لوضعها الطبيعي المسطح. |
| الاستدامة | تتطلب استخداماً مدى الحياة للأدوية والدعامات المزعجة. | حل دائم ونهائي، لا يتطلب دعامات خارجية بعد الالتئام التام. |
| المخاطر والآثار الجانبية | آثار جانبية للمسكنات (قرحة معدة، مشاكل بالكلى)، ضعف العضلات بسبب الدعامات. | مخاطر جراحية (عدوى، عدم التئام، جلطات)، تتطلب فترة نقاهة طويلة. |
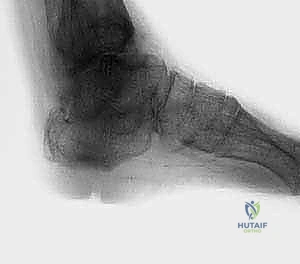
لماذا صفيحة الشفرة الجانبية (Lateral Blade Plate)؟
تاريخياً، كان جراحو العظام يستخدمون مسامير طويلة يتم إدخالها من باطن القدم عبر الكعب وصولاً إلى الساق (Intramedullary Nails) لدمج هذه المفاصل. رغم أن هذه الطريقة لا تزال مستخدمة، إلا أن الأستاذ الدكتور محمد هطيف يفضل في كثير من الحالات المعقدة استخدام صفيحة الشفرة الجانبية (Lateral Blade Plate). لماذا؟
- الصلابة الميكانيكية الفائقة: صفيحة الشفرة الجانبية توفر ثباتاً استثنائياً. الشفرة التي يتم إدخالها في عظمة الكعب تمنع أي حركة دورانية، في حين يتم تثبيت باقي الصفيحة بقوة في عظمة الساق.
- الضغط المباشر (Compression): لكي تلتئم العظام وتندمج، يجب أن يتم ضغطها معاً بقوة. التصميم الهندسي لهذه الصفيحة يسمح للجراح بتطبيق ضغط هائل على الأسطح المفصلية المقطوعة، مما يحفز الخلايا العظمية على النمو والالتحام.
- الحفاظ على باطن القدم: على عكس المسمار النخاعي الذي يتطلب إحداث شق في باطن القدم (مما قد يسبب ألماً مزمناً عند المشي لاحقاً)، يتم تركيب الصفيحة من الجانب، مما يحافظ على سلامة الأنسجة الحساسة في باطن القدم.
- التعامل مع التشوهات الشديدة: في الحالات التي يكون فيها الكاحل منزاحاً بشدة، توفر الصفيحة الجانبية مرونة أكبر للجراح لإعادة العظام إلى محورها الصحيح وتثبيتها بقوة.
خطوات العملية الجراحية بالتفصيل: رحلة داخل غرفة العمليات
إجراء "Tibiotalocalcaneal Arthrodesis" هو عمل فني هندسي يتطلب دقة متناهية. يستغرق الإجراء عادة من ساعتين إلى ثلاث ساعات، ويتم تحت التخدير النصفي أو العام. إليك الخطوات التي يتبعها الأستاذ الدكتور محمد هطيف لضمان نجاح العملية:
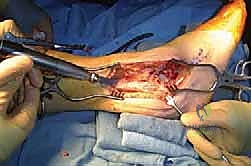
الخطوة الأولى: التحضير والنهج الجراحي
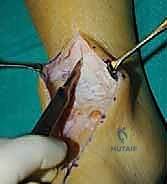
يتم وضع المريض على جانبه أو على ظهره مع وضع وسادة تحت الورك لتدوير الساق للداخل. يتم استخدام عاصبة (Tourniquet) لوقف تدفق الدم مؤقتاً لضمان رؤية واضحة خالية من النزيف. يقوم الدكتور هطيف بعمل شق جراحي على الجانب الخارجي للكاحل (Lateral Approach). غالباً ما يتم قطع جزء من عظمة الشظية (Fibula) واستخدامها لاحقاً كطُعم عظمي.
الخطوة الثانية: تجهيز الأسطح المفصلية (Preparation)
هذه هي الخطوة الأكثر أهمية. يقوم الجراح بفتح مفصل الكاحل والمفصل تحت الكاحل وإزالة كل ما تبقى من الغضاريف التالفة والأنسجة الميتة. الهدف هو الوصول إلى "العظم الإسفنجي النازف" (Bleeding Cancellous Bone). العظام الميتة لا تلتئم؛ يجب أن يكون السطح غنياً بالخلايا الجذعية والتروية الدموية. يتم استخدام أدوات دقيقة، وأحياناً المناظير، لضمان إزالة الغضروف بالكامل دون إزالة الكثير من العظم الأساسي.
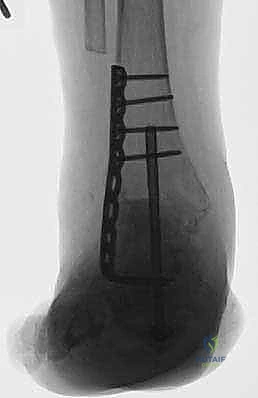
الخطوة الثالثة: تصحيح التشوه وإعادة المحاذاة
يتم وضع القدم في الوضعية المثالية للمشي: زاوية 90 درجة مع الساق (Neutral Dorsiflexion)، مع ميل طفيف جداً للخارج (Valgus) بحوالي 5 درجات. هذا الوضع الدقيق هو الذي سيسمح للمريض بالمشي بشكل طبيعي بعد الجراحة دون العرج. يتم تثبيت العظام مؤقتاً بأسلاك معدنية (K-wires) ويتم التأكد من الوضعية باستخدام جهاز الأشعة السينية داخل غرفة العمليات (Fluoroscopy).
الخطوة الرابعة: الترقيع العظمي (Bone Grafting)
لتحفيز وتسريع عملية الدمج، يتم وضع طُعم عظمي (Bone Graft) في الفراغات بين العظام. يستخدم الدكتور هطيف عظمة الشظية التي تم إزالتها في بداية العملية (Autograft)، ويقوم بتفتيتها وخلطها مع نخاع العظم أو بدائل العظام الصناعية لإنشاء بيئة بيولوجية مثالية للالتئام.
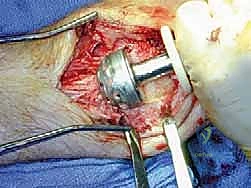
الخطوة الخامسة: تركيب صفيحة الشفرة الجانبية
يتم تشكيل الصفيحة المعدنية (المصنوعة من التيتانيوم أو الفولاذ المقاوم للصدأ الطبي) لتطابق الانحناء التشريحي لساق وقدم المريض. يتم إدخال "الشفرة" الخاصة بالصفيحة بدقة في عظمة الكعب (Calcaneus). ثم يتم تثبيت الجزء العلوي من الصفيحة على عظمة الساق (Tibia) باستخدام مسامير قوية.
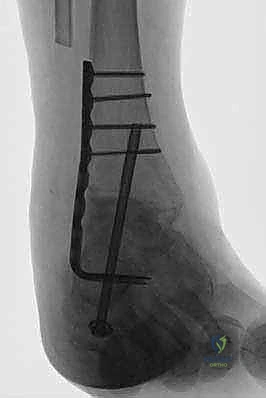
الخطوة السادسة: الضغط النهائي والتثبيت
باستخدام أداة شد خاصة، يقوم الجراح بسحب الصفيحة لتوليد ضغط ميكانيكي هائل على المفاصل المجهزة. هذا الضغط يغلق أي فجوات ويضمن تلامساً محكماً بين العظام. يتم إضافة مسامير إضافية تعبر المفاصل (Lag Screws) لزيادة الثبات.
الخطوة السابعة: الإغلاق
يتم غسل الجرح جيداً بمحاليل معقمة، ثم يتم خياطة الأنسجة والجلد بعناية فائقة. يتم وضع القدم في جبيرة خلفية مبطنة جيداً لحمايتها ومنع أي حركة.
بروتوكول التأهيل ما بعد الجراحة: طريقك نحو التعافي
العملية الجراحية الناجحة هي نصف المعركة فقط؛ النصف الآخر يعتمد بالكامل على التزام المريض ببر
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك