دمج مفصل الكاحل بالصفيحة الخلفية لعلاج فشل مفصل الكاحل الصناعي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
فشل مفصل الكاحل الصناعي هو حالة شائعة تتطلب علاجًا متخصصًا. دمج مفصل الكاحل بالصفيحة الخلفية هو إجراء جراحي فعال لاستعادة الاستقرار وتخفيف الألم. الأستاذ الدكتور محمد هطيف في صنعاء يقدم رعاية متقدمة لهذه الحالات المعقدة.
الخلاصة الطبية السريعة: فشل مفصل الكاحل الصناعي (Total Ankle Arthroplasty - TAA) هو حالة طبية معقدة وتحدٍ جراحي كبير يتطلب خبرة دقيقة وعلاجًا متخصصًا لإنقاذ الطرف واستعادة القدرة على الحركة. يُعد إجراء دمج مفصل الكاحل بالصفيحة الخلفية (Posterior Blade Plate Arthrodesis) من أحدث وأنجح الإجراءات الجراحية لاستعادة الاستقرار الميكانيكي وتخفيف الألم الشديد الناتج عن الفشل. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، رعاية طبية متقدمة ومبنية على أحدث التقنيات العالمية لهذه الحالات المعقدة في اليمن، معتمدًا على خبرة تتجاوز العشرين عامًا وأمانة طبية صارمة.
مرحبًا بكم في هذا الدليل الطبي الشامل والموسوعي حول واحدة من أعقد التحديات الجراحية في تخصص جراحة القدم والكاحل: التعامل مع فشل مفصل الكاحل الصناعي. مع التطور السريع والمستمر في تصميمات واستخدامات مفاصل الكاحل الصناعية حول العالم، أصبح من الحتمي أن يواجه المتخصصون في جراحة العظام حالات الفشل التي تتطلب تدخلًا جراحيًا دقيقًا لإنقاذ المفصل (Salvage Procedures).
يهدف هذا الدليل المرجعي، الذي يشرف عليه الأستاذ الدكتور محمد هطيف، أحد أبرز وأفضل خبراء جراحة العظام والمفاصل في صنعاء واليمن، إلى توفير معلومات مفصلة، دقيقة، وشاملة للمرضى وعائلاتهم حول هذه الحالة المعقدة. من خلال هذا الدليل، سيتعرف المرضى بعمق على التشريح، أسباب الفشل، الأعراض، طرق التشخيص المتقدمة، وخيارات العلاج، مع التركيز المكثف على تقنية دمج مفصل الكاحل بالصفيحة الخلفية التي تعد حلاً ذهبيًا لاستعادة وظيفة الكاحل وإنهاء المعاناة.

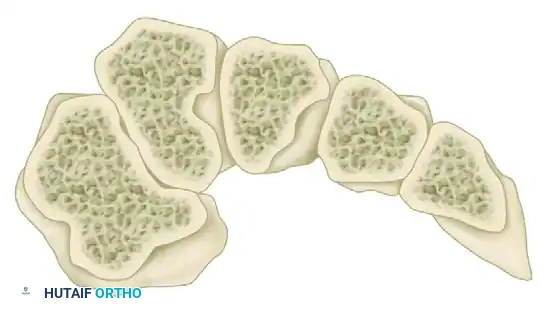
التشريح الميكانيكي المعقد لمفصل الكاحل وتأثيره على المفاصل الصناعية
لفهم أسباب فشل مفصل الكاحل الصناعي ولماذا يعتبر دمج المفصل بالصفيحة الخلفية حلاً عبقريًا، يجب أولاً أن نغوص في التشريح الدقيق لمفصل الكاحل. الكاحل ليس مجرد مفصل بسيط يتحرك في اتجاهين، بل هو بنية هندسية حيوية معقدة تتحمل أضعاف وزن الجسم أثناء المشي والجري.
العظام المكونة لمفصل الكاحل
يتكون مفصل الكاحل (Talocrural Joint) بشكل رئيسي من التقاء ثلاثة عظام رئيسية:
1. قصبة الساق (Tibia): العظم الأكبر والأقوى في الساق، ويشكل السقف والجانب الداخلي للكاحل (الكعب الداخلي - Medial Malleolus).
2. الشظية (Fibula): العظم الأصغر الذي يقع بجانب قصبة الساق ويشكل الجانب الخارجي للكاحل (الكعب الخارجي - Lateral Malleolus).
3. العظم الكاحلي (Talus): هو العظم المحوري الذي يربط الساق بالقدم، ويتميز بأنه مغطى بالغضاريف بنسبة كبيرة ولا ترتبط به أي عضلات مباشرة، مما يجعل ترويته الدموية حساسة للغاية.
تعمل هذه العظام معًا داخل محفظة مفصلية، مدعومة بشبكة معقدة من الأربطة (مثل الرباط الدالي والأربطة الجانبية) والأوتار (مثل وتر أخيل)، لتوفير حركة الكاحل (العطف الظهراني والعطف الأخمصي) الضرورية للأنشطة اليومية.
التحدي البيوميكانيكي للمفصل الصناعي
عندما يتم استبدال هذا المفصل الطبيعي بمفصل صناعي (بسبب التهاب المفاصل الروماتويدي أو خشونة المفاصل المتقدمة)، يتم إدخال مكونات معدنية (غالبًا من التيتانيوم أو الكوبالت كروم) ومكونات بلاستيكية (بولي إيثيلين عالي الكثافة) لتحاكي وظيفة المفصل الطبيعي.
المشكلة تكمن في أن مفصل الكاحل يتحمل ضغطًا ميكانيكيًا هائلاً عبر مساحة سطحية صغيرة جدًا مقارنة بمفصل الركبة أو الورك. هذا الحمل الكبير، بالإضافة إلى الطبيعة المعقدة لحركة الكاحل، يجعل المفاصل الصناعية عرضة للتآكل والفشل إذا لم تتم إدارة العوامل المؤثرة بدقة متناهية.
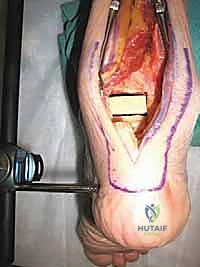
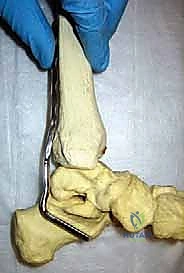
الأسباب الجذرية لفشل مفصل الكاحل الصناعي
يُقاس نجاح أي عملية استبدال للمفاصل بقدرتها على البقاء وتأدية وظيفتها بدون ألم بعد 5 إلى 10 سنوات على الأقل. بالنسبة لمفصل الكاحل الصناعي، وعلى الرغم من أن التصميمات الحديثة (الجيل الثالث والرابع) تبشر بالخير وتظهر تحسنًا ملحوظًا، إلا أن معدلات البقاء على المدى الطويل لا تزال تاريخياً أقل مقارنة بمفاصل الورك والركبة.
هذا يعني أن أطباء جراحة العظام سيواجهون بشكل متزايد مرضى يحتاجون إلى جراحة مراجعة (Revision) أو إنقاذ (Salvage). يصنف الأستاذ الدكتور محمد هطيف أسباب فشل مفصل الكاحل الصناعي إلى فئتين رئيسيتين: الفشل غير الإنتاني (بدون عدوى) والفشل الإنتاني (بسبب عدوى بكتيرية).
1. الفشل غير الإنتاني (Aseptic Loosening and Failure)
هذا هو السبب الأكثر شيوعًا لفشل مفاصل الكاحل الصناعية بمرور الوقت. ويحدث نتيجة تفاعلات ميكانيكية وبيولوجية معقدة، تشمل:
- تآكل البولي إيثيلين (Polyethylene Wear): الجزء البلاستيكي الذي يقع بين المكونات المعدنية يعمل كوسادة وغضروف صناعي. مع مرور الوقت وكثرة الاستخدام، تتآكل هذه المادة وتنتج جزيئات دقيقة جدًا (Wear Debris).
- انحلال العظم البالوني (Ballooning Osteolysis): استجابةً لجزيئات البولي إيثيلين المتآكلة، يقوم الجهاز المناعي للجسم بمهاجمتها، مما يؤدي عن طريق الخطأ إلى تدمير تدريجي للخلايا العظمية المحيطة بالزرع. هذا يؤدي إلى تكوين فجوات وتكهفات عظمية، وهو مؤشر خطير على وشك حدوث انهيار للمكونات.
- هبوط المكونات (Subsidence): بسبب ضعف العظم المحيط (سواء بسبب انحلال العظم أو هشاشة العظام الأساسية)، تبدأ المكونات المعدنية للمفصل الصناعي في الغرق أو الهبوط داخل عظم قصبة الساق أو عظم الكاحل، مما يغير من ميكانيكية المشي ويسبب ألماً شديداً.
- كسر أو خلع الزرع (Implant Fracture or Dislocation): في حالات نادرة، قد تنكسر المكونات المعدنية أو البلاستيكية نتيجة صدمة قوية أو إجهاد ميكانيكي مستمر.
- سوء المحاذاة أو عدم الاستقرار (Malalignment and Instability): إذا لم يتم تركيب المفصل الصناعي الأول بمحاذاة ميكانيكية مثالية، فإن الضغط سيتوزع بشكل غير متساوٍ، مما يؤدي إلى تدهور سريري وإشعاعي سريع، وتآكل مبكر في جهة واحدة من المفصل.
2. الفشل الإنتاني (Septic Failure - Infection)
العدوى هي أحد أكثر المضاعفات كارثية في جراحة المفاصل الصناعية. يمكن أن تحدث العدوى:
* بشكل مبكر (Acute): خلال الأسابيع الأولى بعد الجراحة الأساسية.
* بشكل متأخر (Chronic/Late): بعد سنوات من الجراحة، غالبًا بسبب انتقال بكتيريا عبر مجرى الدم من مصدر آخر في الجسم (مثل التهاب المسالك البولية أو خراج الأسنان) لتستقر على المعدن الصناعي.
تؤدي العدوى إلى تدمير الأنسجة المحيطة والعظام، وتمنع اندماج العظم مع المعدن، مما يستدعي غالبًا إزالة المفصل الصناعي بالكامل.
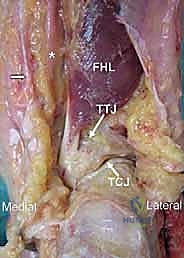
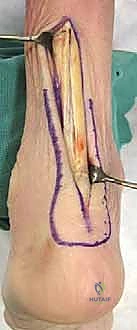
العلامات والأعراض: متى يجب أن تشك في فشل مفصل الكاحل الصناعي؟
إذا كنت قد خضعت لعملية استبدال مفصل الكاحل في الماضي، فمن الضروري أن تكون يقظًا لأي تغيرات في حالتك. الفشل لا يحدث دائمًا بين عشية وضحاها؛ بل غالبًا ما يكون عملية تدريجية.
جدول الأعراض ومؤشرات الخطر (Symptom Checklist)
| العرض السريري | الوصف الدقيق | مستوى الخطورة | الإجراء المطلوب |
|---|---|---|---|
| الألم المتجدد | ألم يظهر بعد فترة من الراحة والتحسن، يزداد مع تحمل الوزن أو المشي. | 🔴 عالي | زيارة الطبيب فوراً للفحص بالأشعة. |
| التورم المستمر | انتفاخ حول الكاحل لا يزول مع الراحة أو رفع القدم، قد يصاحبه احمرار. | 🔴 عالي (قد يشير لعدوى) | التقييم العاجل، فحص الدم وسحب سائل. |
| عدم الاستقرار (الشعور بالخيانة) | شعور بأن الكاحل "يفلت" أو يلتوي بسهولة، أو عدم القدرة على التوازن. | 🟠 متوسط إلى عالي | تقييم الأربطة ومحاذاة المفصل الصناعي. |
| تغير في شكل الكاحل (التشوه) | انحراف القدم للداخل أو الخارج بشكل غير طبيعي لم يكن موجوداً من قبل. | 🔴 عالي (يشير لهبوط المكونات) | أشعة سينية لتقييم وضعية الزرعات. |
| تصلب مفاجئ وتيبس | فقدان ملحوظ في المدى الحركي للكاحل مقارنة بالأشهر السابقة. | 🟡 متوسط | فحص سريري للبحث عن تكلسات أو تآكل. |
| أصوات طقطقة أو احتكاك | سماع أو الشعور باحتكاك خشن (Crepitus) داخل المفصل أثناء الحركة. | 🟠 متوسط | تقييم حالة البولي إيثيلين (الغضروف الصناعي). |
رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، لا يتم اتخاذ أي قرار جراحي إلا بعد إجراء تقييم تشخيصي شامل ودقيق. إن الأمانة الطبية والخبرة الواسعة التي يتمتع بها الدكتور هطيف تضمن أن المريض يحصل على التشخيص الصحيح بنسبة 100% قبل اقتراح أي تدخل جراحي.
- التاريخ الطبي والفحص السريري: يبدأ التقييم بالاستماع الدقيق لشكوى المريض، متى بدأ الألم، طبيعته، ومدى تأثيره على الحياة اليومية. يليه فحص سريري لتقييم التورم، المدى الحركي، استقرار الأربطة، وجودة الجلد والأنسجة الرخوة حول الكاحل (وهو عامل حاسم لنجاح أي جراحة مستقبلية).
- الأشعة السينية (X-rays) مع تحمل الوزن: هي الخطوة الأولى والأساسية. تظهر الأشعة وضعية المفصل الصناعي، وجود أي هبوط (Subsidence)، وتكشف عن الفجوات العظمية (Osteolysis) حول الزرعات.
- التصوير المقطعي المحوسب (CT Scan): ضروري جداً في حالات الفشل. يوفر صوراً ثلاثية الأبعاد تُظهر بدقة متناهية حجم الفقد العظمي (Bone Loss)، وهو أمر حاسم لتخطيط عملية دمج الكاحل وتحديد كمية الترقيع العظمي المطلوبة.
- التصوير بالرنين المغناطيسي (MRI): قد يُستخدم لتقييم حالة الأنسجة الرخوة والأوتار والأربطة المحيطة بالمفصل.
- الفحوصات المخبرية وسحب السائل المفصلي: لاستبعاد وجود عدوى بكتيرية (Septic Failure)، يتم إجراء فحوصات دم (CRP, ESR) وإذا لزم الأمر، يتم سحب عينة من سائل الكاحل وتحليلها في المختبر قبل اتخاذ قرار الجراحة.
خيارات العلاج المتاحة لإنقاذ مفصل الكاحل
عندما يتأكد فشل مفصل الكاحل الصناعي، يواجه المريض والطبيب قرارًا حاسمًا بشأن الخطوة التالية. العلاج التحفظي (غير الجراحي) مثل ارتداء دعامات مخصصة (AFO) وتناول مسكنات الألم قد يكون خيارًا مؤقتًا للمرضى غير القادرين على تحمل الجراحة لأسباب صحية قاهرة. ومع ذلك، بالنسبة للغالبية العظمى، التدخل الجراحي هو الحل الوحيد لاستعادة القدرة على المشي وتخفيف الألم.
جدول مقارنة: جراحة المراجعة مقابل دمج الكاحل
| وجه المقارنة | جراحة مراجعة المفصل الصناعي (Revision TAA) | دمج الكاحل لإنقاذ المفصل (Ankle Arthrodesis) |
|---|---|---|
| الهدف الأساسي | استبدال المكونات التالفة بأخرى جديدة للحفاظ على الحركة. | إزالة المفصل الصناعي ودمج العظام معًا للقضاء على الألم نهائياً. |
| الحركة بعد الجراحة | يحافظ على مدى حركي معين في الكاحل. | يتم إلغاء حركة الكاحل (المفصل يصبح قطعة عظمية واحدة صلبة). |
| تخفيف الألم | جيد، لكن احتمالية عودة الألم واردة إذا فشل المفصل الجديد. | ممتاز ومضمون؛ حيث أن العظام المندمجة لا تسبب أي ألم مفصلي. |
| المتطلبات الجراحية | يتطلب وجود مخزون عظمي جيد جداً وأربطة سليمة. | يمكن إجراؤه حتى مع وجود فقد عظمي هائل (باستخدام الترقيع العظمي). |
| معدلات النجاح طويلة الأمد | أقل مقارنة بالدمج، ويزداد خطر الفشل المتكرر. | عالية جداً؛ بمجرد التئام العظم، يصبح الحل نهائياً ودائماً. |
| المرشح المثالي | مريض صغير السن نسبياً، ذو جودة عظام ممتازة، وفشل بسيط في المفصل. | مريض يعاني من ألم شديد، فقدان عظمي كبير، فشل متكرر، أو ضعف في الأنسجة الرخوة. |
في حالات الفشل المعقدة، والتي يصاحبها فقدان كبير في العظام (Bone Loss) وتدهور في الأنسجة الرخوة الأمامية للكاحل، يُعتبر دمج مفصل الكاحل (Arthrodesis) هو "المعيار الذهبي" (Gold Standard) والحل الأكثر أمانًا وفعالية. وهنا تبرز تقنية "الصفيحة الخلفية".
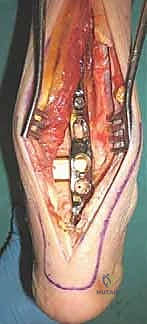
لماذا تقنية دمج مفصل الكاحل بالصفيحة الخلفية (Posterior Blade Plate)؟
تقليدياً، يتم إجراء دمج الكاحل من خلال شق جراحي أمامي أو باستخدام مسامير (Screws) فقط. ومع ذلك، في حالات فشل المفصل الصناعي، يكون النهج التقليدي محفوفًا بالمخاطر. الجلد والأنسجة في مقدمة الكاحل تكون غالبًا ضعيفة ومندبة من الجراحة الأولى، واستخدام المسامير فقط قد لا يوفر الثبات الكافي لعظام تعاني من فجوات وتآكل.
هنا يأتي دور التقنية المتقدمة التي يتقنها الأستاذ الدكتور محمد هطيف: الدمج باستخدام الصفيحة الخلفية ذات الشفرة (Posterior Blade Plate).
المزايا البيوميكانيكية والبيولوجية العبقرية لهذه التقنية:
- الوصول الآمن (Posterior Approach): يتم إجراء الشق الجراحي من الخلف (عبر وتر أخيل). الجلد والأنسجة في الجزء الخلفي من الكاحل تتمتع بتروية دموية ممتازة وتكون عادة غير متأثرة بالجراحة السابقة، مما يقلل بشكل كبير من خطر مشاكل التئام الجروح.
- ثبات ميكانيكي هائل: الصفيحة الخلفية مصممة هندسيًا لتحمل قوى الشد والضغط. تعمل الشفرة (Blade) التي يتم إدخالها في عظم العقب (Heel bone) والجزء الممتد على قصبة الساق كرافعة قوية توفر استقرارًا لا مثيل له، وهو أمر حاسم للسماح للعظام بالالتئام.
- التعامل مع الفقد العظمي (Spanning Bone Defects): في حالات الفشل، غالبًا ما تكون هناك فجوة كبيرة بين قصبة الساق وعظم الكاحل بعد إزالة المفصل الصناعي. الصفيحة الخلفية القوية تسمح بتثبيت المسافة، مما يوفر بيئة مثالية لوضع الطعوم العظمية (Bone Grafts) التي ستنمو لتملأ هذا الفراغ.
- الحفاظ على طول الطرف: من خلال استخدام طعوم عظمية هيكلية (Structural Allografts/Autografts) مدعومة بالصفيحة الخلفية، يمكن للدكتور هطيف استعادة طول الساق ومنع قصر الطرف الذي قد يحدث لو تم دمج العظام المتبقية مباشرة.
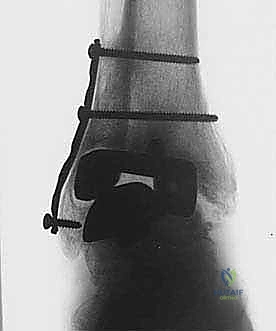
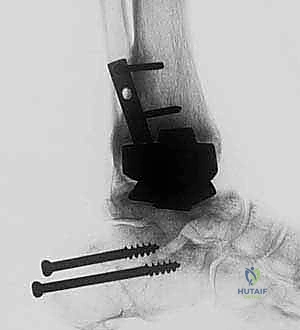
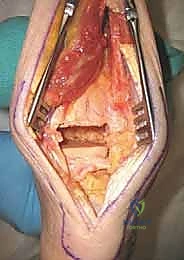
خطوات الإجراء الجراحي لدمج الكاحل بالصفيحة الخلفية
إجراء دمج الكاحل بعد فشل المفصل الصناعي هو عملية جراحية كبرى تتطلب مهارة عالية، تخطيطًا دقيقًا، واستخدام أحدث التقنيات. يقوم الأستاذ الدكتور محمد هطيف بتنفيذ هذه الجراحة وفق خطوات منهجية صارمة لضمان أعلى معدلات النجاح.
الخطوة الأولى: التخدير والتحضير
تتم الجراحة عادة تحت التخدير النصفي (الشوكي) أو التخدير العام، بناءً على حالة المريض وتوصيات طبيب التخدير. يتم وضع المريض على بطنه (Prone position) للسماح بالوصول إلى الجزء الخلفي من الكاحل. يتم تعقيم المنطقة وتجهيزها بأعلى معايير مكافحة العدوى.
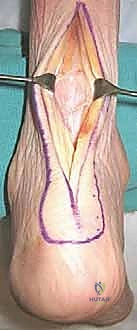
الخطوة الثانية: النهج الجراحي الخلفي
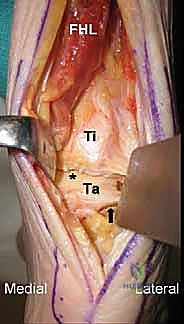
يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجزء الخلفي من الكاحل. يتم إزاحة الأوتار والأعصاب والأوعية الدموية بحذر شديد (باستخدام تقنيات الجراحة المجهرية Microsurgery التي يبرع فيها) للوصول إلى مفصل الكاحل والمفصل تحت الكاحل (Subtalar joint) إذا لزم الأمر.
الخطوة الثالثة: إزالة المفصل الصناعي الفاشل والتنظيف
هذه واحدة من أدق الخطوات. يتم إزالة المكونات المعدنية والبلاستيكية للمفصل الصناعي القديم بحذر بالغ لتجنب المزيد من الضرر للعظام المحيطة. بعد الإزالة، يقوم الدكتور هطيف بعملية تنظيف جذري (Debridement) لإزالة أي أنسجة ملتهبة، أكياس عظمية، أو بقايا من البولي إيثيلين.
الخطوة الرابعة: الترقيع العظمي (Bone Grafting)
بسبب الفجوة التي يتركها المفصل الصناعي المزال، يجب وضع عظم جديد لتحفيز الاندماج. يستخدم الدكتور هطيف:
* الطعم العظمي الذاتي (Autograft): يتم أخذ عظم من المريض نفسه (عادة من الحوض القريب - Iliac Crest)، وهو الخيار الأفضل لأنه يحتوي على خلايا حية تحفز النمو.
* الطعم العظمي الخارجي (Allograft): عظم من متبرع، يُستخدم كدعامة هيكلية لملء الفجوات الكبيرة واستعادة طول الطرف.
يتم تشكيل هذه الطعوم بدقة هندسية لتناسب الفجوة تمامًا.
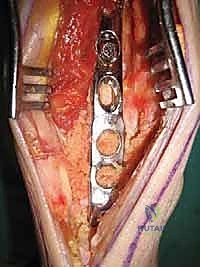
الخطوة الخامسة: تثبيت الصفيحة الخلفية بدقة متناهية
الآن يأتي دور التثبيت الميكانيكي. يتم إدخال شفرة الصفيحة (Blade) بقوة وبزاوية دقيقة داخل عظم العقب (Calcaneus) أو عظم الكاحل (Talus). ثم يتم تثبيت الجزء العلوي من الصفيحة على السطح الخلفي لعظم قصبة الساق (Tibia) باستخدام مسامير قوية. يتم ضغط العظام والطعوم العظمية معًا بقوة لضمان التئامها ككتلة عظمية واحدة صلبة.
الخطوة السادسة: الإغلاق
بعد التأكد من التثبيت الممتاز باستخدام جهاز الأشعة السينية داخل غرفة العمليات (C-arm)، يتم غسل الجرح جيدًا وإغلاق الأنسجة والجلد بخياطة تجميلية دقيقة. يتم وضع الكاحل في جبيرة داعمة لحمايته.
دليل التأهيل الشامل بعد جراحة دمج الكاحل
النجاح الجراحي هو نصف المعركة؛ النصف الآخر يعتمد بشكل كامل على التزام المريض ببرنامج التأهيل والعلاج الطبيعي. فترة التعافي بعد دمج الكاحل بالصفيحة الخلفية تتطلب صبراً، حيث أن العظام تحتاج وقتاً لتندمج تماماً.
جدول مراحل التأهيل والعلاج الطبيعي
| المرحلة الزمنية | الأهداف الرئيسية | الإرشادات المسموحة والممنوعة | المتابعة الطبية |
|---|---|---|---|
| المرحلة الأولى (الأسابيع 1 - 2) | السيطرة على الألم، تقليل التورم، التئام الجرح. | ممنوع تماماً تحمل الوزن. البقاء في الجبيرة. رفع القدم فوق مستوى القلب. | زيارة العيادة بعد أسبوعين لفك الغرز وتقييم الجرح. |
| المرحلة الثانية (الأسابيع 2 - 6) | حماية التثبيت العظمي، بدء التئام العظم. | ممنوع تحمل الوزن. استبد |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك