دمج مفصل الكاحل عبر الشظية: حل جذري لالتهاب المفاصل المتقدم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
دمج مفصل الكاحل عبر الشظية هو إجراء جراحي فعال لعلاج التهاب المفاصل المتقدم في الكاحل، حيث يتم تثبيت عظمي الساق والكاحل لإنشاء مفصل ثابت وخالٍ من الألم. تتضمن العملية إزالة الغضروف التالف وتثبيت العظام بمسامير، مما يوفر راحة دائمة للمرضى الذين يعانون من آلام شديدة.
الخلاصة الطبية السريعة: دمج مفصل الكاحل عبر الشظية (Transfibular Ankle Arthrodesis) هو إجراء جراحي متقدم وفعال للغاية لعلاج التهاب المفاصل الحاد والمتقدم في الكاحل. تعتمد هذه التقنية على إزالة الغضروف التالف بالكامل وتثبيت عظمي الساق (الظنبوب) والكاحل (السنخ) معاً لإنشاء مفصل عظمي صلب، ثابت، وخالٍ تماماً من الألم. من خلال استخدام تقنيات التثبيت الحديثة بالمسامير الطبية، توفر هذه العملية حلاً جذرياً ودائماً للمرضى الذين استنفدوا الخيارات التحفظية ويعانون من آلام مبرحة تعيق حياتهم اليومية.

مقدمة شاملة: الكاحل، ركيزة الحركة وتحديات الألم المزمن
يُعد مفصل الكاحل من أهم المفاصل الحاملة للوزن في جسم الإنسان، فهو يمثل نقطة الارتكاز الأساسية التي تربط الساق بالقدم، ويتحمل قوى هائلة تصل إلى عدة أضعاف وزن الجسم أثناء المشي، الجري، أو حتى الوقوف. بفضل تصميمه التشريحي المعقد، يوفر الكاحل المرونة اللازمة للتكيف مع مختلف الأسطح، والثبات المطلوب لدعم الجسم. ولكن، مع مرور الوقت، أو نتيجة للتعرض لإصابات وكسور سابقة، أو بسبب أمراض مناعية، قد يتعرض الغضروف الأملس الذي يغطي نهايات العظام للتآكل والتلف، مما يؤدي إلى ما يُعرف بـ "التهاب مفصل الكاحل المتقدم" (End-Stage Ankle Arthritis).
عندما يصل التهاب المفاصل إلى مراحله المتأخرة، يتحول كل خطوة يخطوها المريض إلى معاناة حقيقية. يتلاشى الغضروف الواقي، وتبدأ العظام بالاحتكاك المباشر ببعضها البعض (احتكاك عظم بعظم)، مما يولد ألماً مبرحاً، تورماً مزمناً، وتيبساً يقيد الحركة بشكل شبه كامل. في هذه المرحلة الحرجة، تفقد العلاجات التحفظية (مثل الأدوية، الحقن، والأحذية الطبية) فعاليتها، ويصبح التدخل الجراحي ضرورة ملحة لاستعادة جودة الحياة.
تُعد عملية "دمج مفصل الكاحل عبر الشظية" (Transfibular Ankle Arthrodesis) المعيار الذهبي والحل الجراحي الأكثر موثوقية لعلاج هذه الحالات المعقدة. تهدف هذه الجراحة الدقيقة إلى دمج عظم الساق (الظنبوب) مع عظم الكاحل (السنخ) لتكوين كتلة عظمية واحدة صلبة لا تتحرك، وبالتالي القضاء على مصدر الألم (وهو احتكاك العظام المتآكلة). ورغم التطور في جراحات استبدال مفصل الكاحل، يظل "الدمج" هو الخيار الأقوى والأطول عمراً، خاصة للمرضى الأصغر سناً، والعمال الذين يؤدون مجهوداً بدنياً شاقاً، أو أولئك الذين يعانون من تشوهات شديدة أو ضعف في جودة العظام.
في هذا الدليل الطبي الشامل والموسع، سنأخذك في رحلة مفصلة لفهم كل جانب من جوانب هذه الجراحة الجذرية، بدءاً من التشريح الدقيق، مروراً بأسباب المرض وأعراضه، وصولاً إلى خطوات العملية الجراحية وبرنامج التأهيل. ونسلط الضوء في هذا السياق على الخبرة الاستثنائية لـ الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، والذي يُصنف كأفضل جراح عظام في اليمن، حيث يقدم أحدث التقنيات الجراحية العالمية لمرضاه في صنعاء، مقدماً لهم أملاً جديداً في حياة خالية من الألم.

التشريح الدقيق لمفصل الكاحل والميكانيكا الحيوية
لفهم طبيعة العملية، يجب أولاً فهم التكوين المعقد لمفصل الكاحل. يتكون مفصل الكاحل (Tibiotalar Joint) من التقاء ثلاثة عظام رئيسية:
1. عظم الظنبوب (Tibia): وهو العظم الأكبر في الساق ويشكل الجزء العلوي والداخلي من مفصل الكاحل (الكعب الداخلي).
2. عظم الشظية (Fibula): وهو العظم الأصغر في الساق ويشكل الجزء الخارجي من الكاحل (الكعب الخارجي).
3. عظم الكاحل أو السنخ (Talus): وهو العظم الذي يقع فوق عظم العقب (الكعب) ويتصل بعظام الساق.
تُغطى نهايات هذه العظام بطبقة ناعمة ومرنة من الغضروف المفصلي (Articular Cartilage)، والذي يعمل كوسادة لامتصاص الصدمات وتقليل الاحتكاك، مدعوماً بسائل زليلي (Synovial Fluid) يسهل الانزلاق. كما يُدعم المفصل بشبكة قوية من الأربطة التي تمنع الحركات غير الطبيعية وتوفر الثبات. الحركة الأساسية لمفصل الكاحل هي الثني الأخمصي (توجيه القدم للأسفل) والثني الظهري (رفع القدم للأعلى).
فهم التهاب مفصل الكاحل في مراحله المتأخرة
التهاب مفصل الكاحل المتقدم هو حالة تنكسية مزمنة تتسم بالتآكل الكامل أو شبه الكامل للغضروف المفصلي. على عكس مفصل الركبة أو الورك، حيث يكون التهاب المفاصل العظمي (الخشونة الأولية بسبب تقدم العمر) هو السبب الأكثر شيوعاً، فإن مفصل الكاحل نادراً ما يصاب بالخشونة الأولية. الغالبية العظمى من حالات التهاب مفصل الكاحل هي نتيجة ثانوية لأحداث أخرى.
عندما يتآكل الغضروف، يستجيب الجسم بطريقة غير طبيعية في محاولة لتثبيت المفصل التالف؛ حيث تنمو نتوءات عظمية زائدة (Osteophytes أو شوكات عظمية) حول حواف المفصل، مما يؤدي إلى تضخم المفصل، تقييد حركته، وزيادة الألم بشكل كبير. بمرور الوقت، قد يحدث انحراف أو تشوه في شكل القدم (تميل للداخل أو للخارج) كآلية تعويضية لمحاولة تجنب الألم أثناء المشي.
الأسباب وعوامل الخطر الرئيسية
تتعدد الأسباب التي تؤدي إلى تدمير مفصل الكاحل، ولكن يمكن تلخيص أهمها في النقاط التالية:
-
التهاب المفاصل ما بعد الصدمة (Post-Traumatic Arthritis):
يُعد هذا هو السبب الأكثر شيوعاً لالتهاب مفصل الكاحل (يمثل حوالي 70-80% من الحالات). يحدث نتيجة تعرض الكاحل لكسور سابقة (مثل كسور الكعبين أو كسر عظم الكاحل) أو التواءات شديدة ومتكررة أدت إلى تمزق الأربطة وعدم استقرار المفصل. حتى لو تم علاج الكسر بشكل جيد في الماضي، فإن التغير الطفيف في ميكانيكا المفصل قد يؤدي إلى تآكل الغضروف بعد سنوات أو عقود. -
التهاب المفاصل الروماتويدي (Rheumatoid Arthritis):
وهو مرض مناعي ذاتي يهاجم فيه جهاز المناعة الغشاء الزليلي المبطن للمفاصل، مما يسبب التهاباً مزمناً يؤدي في النهاية إلى تدمير الغضروف والعظام الكامنة تحته. غالباً ما يؤثر على كلا الكاحلين ومفاصل أخرى في الجسم. -
التهاب المفاصل العظمي (Osteoarthritis):
وهو التآكل الطبيعي المرتبط بالتقدم في العمر (الخشونة الأولية). كما ذكرنا، هو أقل شيوعاً في الكاحل مقارنة بالركبة، ولكنه قد يحدث لدى الأشخاص الذين يمارسون أعمالاً شاقة جداً أو الرياضيين المحترفين. -
العدوى السابقة (Septic Arthritis):
إذا تعرض مفصل الكاحل لالتهاب بكتيري حاد في الماضي ولم يُعالج بسرعة وفعالية، فإن البكتيريا والإنزيمات الالتهابية يمكن أن تدمر الغضروف المفصلي في غضون أيام قليلة، تاركة المفصل تالفاً للأبد. -
الاعتلال المفصلي العصبي (مفصل شاركو - Charcot Arthropathy):
يحدث غالباً لدى مرضى السكري الذين يعانون من اعتلال الأعصاب المحيطية. بسبب فقدان الإحساس، يتعرض المريض لكسور دقيقة متكررة في الكاحل دون أن يشعر بالألم، مما يؤدي في النهاية إلى انهيار كامل وتشوه شديد في بنية المفصل. -
العيوب الخلقية أو التشوهات الهيكلية:
مثل القدم المسطحة الشديدة (Severe Flatfoot) أو القدم الجوفاء، والتي تغير من توزيع الوزن على الكاحل، مما يضع ضغطاً غير متكافئ على أجزاء معينة من الغضروف ويؤدي لتآكله المبكر.
الأعراض السريرية والتشخيص الدقيق
تتطور أعراض التهاب مفصل الكاحل تدريجياً، وعادة ما يمر المريض بسنوات من المعاناة قبل اتخاذ قرار الجراحة. الأستاذ الدكتور محمد هطيف، بفضل خبرته الطويلة التي تتجاوز 20 عاماً، يؤكد دائماً على أهمية التشخيص المبكر والدقيق لتحديد خطة العلاج المثلى.
جدول (1): قائمة مرجعية لتطور أعراض التهاب مفصل الكاحل
| المرحلة | الأعراض المميزة | تأثيرها على حياة المريض |
|---|---|---|
| المبكرة | ألم متقطع بعد مجهود طويل، تورم خفيف حول الكاحل، تيبس صباحي يزول بالحركة. | يمكن السيطرة عليها بالأدوية، ولا تعيق الأنشطة اليومية بشكل كبير. |
| المتوسطة | ألم مستمر أثناء المشي، انخفاض ملحوظ في مدى الحركة، صعوبة في صعود ونزول السلالم. | الحاجة إلى تعديل نمط الحياة، التوقف عن الرياضات العنيفة، استخدام المسكنات بانتظام. |
| المتأخرة (المتقدمة) | ألم مبرح حتى أثناء الراحة أو النوم، تيبس شبه كامل، تورم دائم، عرج واضح، انحراف في شكل القدم. | إعاقة حقيقية، صعوبة في المشي لمسافات قصيرة جداً، تأثير نفسي سلبي، الحاجة للتدخل الجراحي. |
خطوات التشخيص مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص المتميز في عيادة الدكتور هطيف في صنعاء بتقييم شامل يتضمن:
* أخذ التاريخ الطبي المفصل: السؤال عن طبيعة الألم، توقيته، الإصابات السابقة، والأمراض المزمنة.
* الفحص السريري الدقيق: فحص طريقة مشي المريض (Gait Analysis)، تقييم مدى الحركة المتبقي، تحديد نقاط الألم، وفحص قوة العضلات والأربطة.
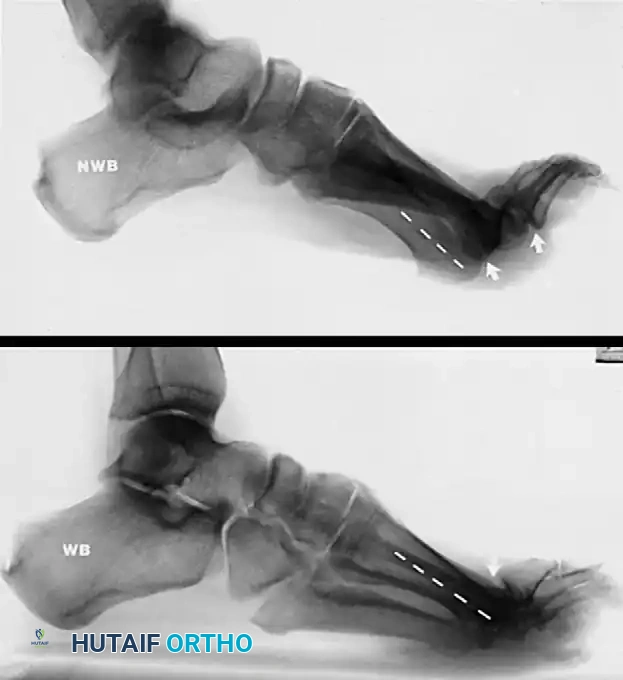
* التصوير بالأشعة السينية (X-rays): وهي الأداة الأساسية. يتم أخذ الصور أثناء وقوف المريض (Weight-bearing) لتقييم مقدار الفراغ المتبقي بين العظام (والذي يعكس سمك الغضروف)، والكشف عن النتوءات العظمية أو التشوهات.
* الأشعة المقطعية (CT Scan): يطلبها الدكتور هطيف في الحالات المعقدة لتقييم جودة العظام (Bone Stock) بدقة ثلاثية الأبعاد، وتحديد مدى التكيسات العظمية، وهو أمر بالغ الأهمية للتخطيط لعملية الدمج ومقاسات المسامير.
* الرنين المغناطيسي (MRI): يُستخدم أحياناً لتقييم حالة الأنسجة الرخوة، الأربطة، والأوتار المحيطة بالمفصل.
الخيارات العلاجية: متى نلجأ للجراحة؟
يؤمن الأستاذ الدكتور محمد هطيف بمبدأ الأمانة الطبية المطلقة؛ الجراحة ليست الخيار الأول أبداً إلا إذا استدعت الحالة ذلك. يتم البدء دائماً بالخيارات التحفظية، وعندما تفشل هذه الخيارات في توفير حياة كريمة للمريض، يصبح التدخل الجراحي هو الحل.
أولاً: العلاجات التحفظية (غير الجراحية)
- تعديل نمط الحياة: تجنب الأنشطة التي تزيد الضغط على الكاحل (مثل الجري والقفز)، والتحول إلى رياضات منخفضة التأثير (مثل السباحة أو ركوب الدراجة).
- العلاج الدوائي: استخدام مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والتورم.
- الدعامات والأحذية الطبية: استخدام أحذية ذات نعل مقوس (Rocker-bottom shoes) لتسهيل المشي دون الحاجة لثني الكاحل، أو ارتداء دعامات الكاحل البلاستيكية الصلبة (AFO) لتقييد حركة المفصل المؤلم.
- الحقن الموضعية: حقن الكورتيزون لتقليل الالتهاب بشكل مؤقت، أو حقن البلازما الغنية بالصفائح الدموية (PRP) في المراحل المبكرة.
ثانياً: الحلول الجراحية المتقدمة
عندما يستمر الألم المبرح رغم كل العلاجات السابقة، يتم مناقشة الخيارات الجراحية. الخياران الرئيسيان هما استبدال المفصل الكلي (Total Ankle Replacement) أو دمج المفصل (Ankle Arthrodesis).
جدول (2): مقارنة بين دمج الكاحل واستبدال الكاحل
| وجه المقارنة | دمج مفصل الكاحل (Arthrodesis) | استبدال مفصل الكاحل (Replacement) |
|---|---|---|
| الهدف الأساسي | القضاء التام على الألم بإنشاء مفصل ثابت وصلب. | تقليل الألم مع الحفاظ على بعض حركة المفصل. |
| العمر الافتراضي | دائم (مدى الحياة بمجرد التحام العظام). | محدود (10-15 سنة تقريباً) وقد يحتاج لجراحة مراجعة. |
| مستوى النشاط المسموح | يسمح بالأعمال الشاقة والرياضات التي تتطلب مجهوداً (باستثناء الجري السريع). | يقتصر على الأنشطة الخفيفة والمشي، ولا يُنصح به للعمال أو الرياضيين. |
| المرضى المثاليون | الشباب، العمال ذوي المجهود الشاق، حالات التشوه الشديد، أو تاريخ من العدوى. | كبار السن، ذوي النشاط المحدود، ولا يعانون من تشوهات شديدة. |
| احتمالية الفشل | منخفضة جداً (تتمثل أساساً في عدم التئام العظام، ويمكن علاجها). | أعلى (تآكل المفصل الصناعي، تخلخل الأجزاء). |
لماذا تقنية "دمج مفصل الكاحل عبر الشظية" (Transfibular Approach)؟
هناك عدة طرق جراحية للوصول إلى مفصل الكاحل لدمجه (من الأمام، من الجانب، أو بالمنظار). يُفضل الأستاذ الدكتور محمد هطيف استخدام المدخل الجانبي عبر الشظية (Transfibular Approach) في العديد من الحالات المعقدة لعدة أسباب علمية وعملية تجعلها تقنية فائقة الفعالية:
- رؤية جراحية ممتازة: تتيح هذه التقنية للجراح رؤية مفصل الكاحل بالكامل بشكل مباشر وواضح جداً، مما يضمن إزالة كل مليمتر من الغضروف التالف بدقة متناهية.
- تصحيح التشوهات: المدخل الجانبي يوفر مساحة كافية لتصحيح الانحرافات الشديدة في القدم وإعادتها إلى وضعها التشريحي السليم.
- استخدام الشظية كرقعة عظمية حيوية: في هذه التقنية، يتم قطع جزء من عظم الشظية، وبعد دمج الظنبوب مع الكاحل، يتم إعادة تثبيت هذا الجزء من الشظية كدعامة أو رقعة عظمية بيولوجية (Onlay Graft) تسرع من عملية الالتئام وتزيد من قوة التثبيت بشكل استثنائي.
التحضير الشامل قبل الجراحة
النجاح في عمليات دمج المفاصل لا يعتمد فقط على مهارة الجراح في غرفة العمليات، بل يبدأ من التحضير الدقيق للمريض. يضع مركز الدكتور هطيف بروتوكولاً صارماً للتحضير:
- الإقلاع التام عن التدخين: يُعد النيكوتين العدو الأول لالتئام العظام. يضيق الأوعية الدموية ويمنع وصول التروية اللازمة للدمج. يُلزم المريض بالتوقف عن التدخين قبل العملية بـ 4-6 أسابيع وبعدها بـ 3 أشهر على الأقل لضمان عدم حدوث "عدم التئام" (Non-union).
- السيطرة على الأمراض المزمنة: خاصة مرض السكري، حيث يجب أن يكون معدل السكر التراكمي (HbA1c) في مستويات آمنة لتقليل خطر العدوى وضعف الالتئام.
- تقييم الأدوية: إيقاف الأدوية المسيلة للدم (مثل الأسبرين) ومضادات الالتهاب قبل الجراحة بأيام لتجنب النزيف.
- التقييم الشامل: إجراء فحوصات الدم الشاملة، تخطيط القلب، واستشارة طبيب التخدير لاختيار النوع الأنسب (غالباً تخدير نصفي مع مهدئ، أو تخدير عام).
خطوات العملية الجراحية بالتفصيل: دمج الكاحل عبر الشظية
تُجرى هذه العملية الدقيقة في بيئة جراحية معقمة تماماً، وتستغرق عادة من ساعتين إلى ثلاث ساعات، وتتضمن الخطوات التالية:
- التعقيم والتخدير: يتم تخدير المريض ووضعه على جانبه أو ظهره مع إمالة الساق. يتم تعقيم الطرف السفلي بالكامل وتطبيق عاصبة (Tourniquet) لتقليل النزيف الجراحي.
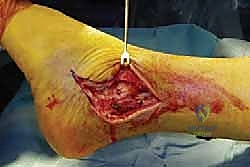
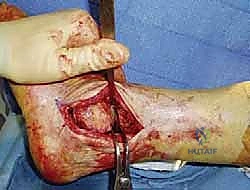
- الشق الجراحي الجانبي: يقوم الدكتور هطيف بعمل شق طولي دقيق على الجانب الخارجي للكاحل، مباشرة فوق عظم الشظية.
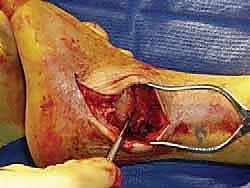
- قطع الشظية (Fibular Osteotomy): يتم قطع الجزء السفلي من عظم الشظية وإبعاده مؤقتاً. هذا الإجراء يفتح مفصل الكاحل تماماً أمام الجراح كالنافذة.
- تحضير الأسطح المفصلية (الخطوة الأهم): باستخدام أدوات جراحية دقيقة ومقاشط متخصصة، يتم إزالة كل الغضاريف التالفة المتبقية من أسفل عظم الساق (الظنبوب) وأعلى عظم الكاحل (السنخ). يتم كشط العظام حتى الوصول إلى طبقة العظم الإسفنجي النازف (Bleeding Subchondral Bone). هذا النزيف ضروري جداً لأنه يحتوي على الخلايا الجذعية وعوامل النمو التي ستبني العظم الجديد.
- التصحيح والمحاذاة (Alignment): يتم وضع القدم في الوضعية المثالية للمشي (زاوية 90 درجة مع الساق، مع ميل طفيف جداً للخارج حوالي 5 درجات). هذه الوضعية حاسمة لضمان مشية طبيعية بعد التعافي.
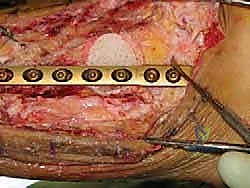
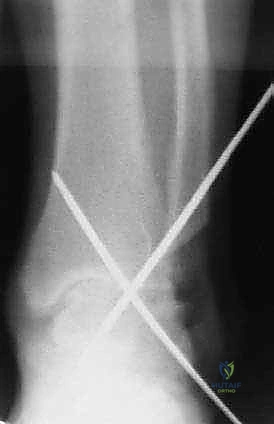
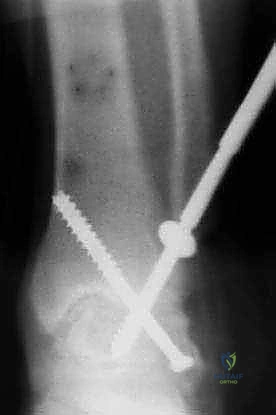
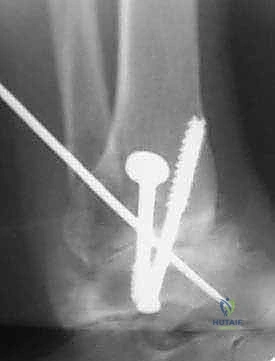
- التثبيت الصلب (Rigid Fixation): يتم تثبيت العظام في وضعيتها الجديدة باستخدام مسامير طبية كبيرة مجوفة (Cannulated Screws) مصنوعة من التيتانيوم. يتم إدخال هذه المسامير عبر العظام بتقنية متقاطعة لضمان أقصى درجات الثبات والضغط بين السطحين العظميين.
- الترقيع العظمي (Bone Grafting): لتعزيز الالتئام، يتم استخدام الجزء الذي تم قطعه من عظم الشظية وتثبيته كجسر داعم عبر المفصل المدمج، أو يتم طحن أجزاء من العظام الزائدة واستخدامها كطعم عظمي ذاتي لملء أي فراغات.
- الإغلاق: يتم غسل الجرح بمحاليل معقمة، ثم إغلاق الأنسجة والجلد بخيوط تجميلية دقيقة، ووضع جبيرة خلفية مبطنة لدعم الكاحل.
رعاية ما بعد الجراحة وبرنامج التأهيل الشامل
عملية الدمج الناجحة هي شراكة بنسبة 50% للجراح و50% لالتزام المريض ببرنامج التأهيل. يمر التعافي بعد دمج الكاحل بعدة مراحل دقيقة:
الأسابيع من 0 إلى 2 (مرحلة حماية الجرح)
- تحميل الوزن: ممنوع تماماً (Non-weight bearing). يجب استخدام العكازات أو مشاية أو كرسي متحرك.
- الوضعية: يجب رفع الساق فوق مستوى القلب معظم الوقت لتقليل التورم والألم.
- العلاج: تناول مسكنات الألم الموصوفة والمضادات الحيوية الوقائية.
- المتابعة: زيارة العيادة بعد 14 يوماً لفك الغرز الجراحية وتقييم التئام الجلد.
الأسابيع من 2 إلى 6 (مرحلة بداية الالتئام العظمي)
- ي
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك