تثبيت مفصل الكاحل والقدم (Tibial-Calcaneal Arthrodesis): حل جذري لفقدان عظم الكاحل والعدوى
الخلاصة الطبية
تثبيت مفصل الكاحل والقدم (Tibial-Calcaneal Arthrodesis) هو إجراء جراحي معقد ينقذ الأطراف، يعالج فقدان عظم الكاحل الشديد، النخر اللاوعائي، والعدوى المزمنة. يتضمن دمج عظم الظنبوب مع عظم الكعب لاستعادة الاستقرار والوظيفة، ويقدمه الأستاذ الدكتور محمد هطيف بخبرة عالية في صنعاء.
الخلاصة الطبية السريعة: عملية تثبيت مفصل الكاحل والقدم (Tibial-Calcaneal Arthrodesis)، أو ما يُعرف بدمج الظنبوب والعقب، هي إجراء جراحي معقد ومتقدم يُصنف ضمن جراحات "إنقاذ الأطراف" (Limb Salvage). يُلجأ إلى هذا الإجراء الجذري لعلاج الحالات المستعصية التي تتضمن فقداناً شديداً لعظم الكاحل (Talus)، النخر اللاوعائي (AVN)، التهابات العظام والمفاصل المزمنة (Osteomyelitis)، وتشوهات القدم الشديدة. تتلخص فكرة الجراحة في استئصال العظم التالف والعدوى تماماً، ثم دمج عظم قصبة الساق (الظنبوب) مباشرة مع عظم الكعب (العقب) باستخدام تقنيات تثبيت معدنية متطورة لاستعادة استقرار الطرف وقدرة المريض على المشي. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، هذه الجراحة الدقيقة بخبرة تتجاوز 20 عاماً، معتمداً على أحدث التقنيات وأعلى معايير الأمانة الطبية.

مقدمة شاملة: عندما يصبح إنقاذ الطرف أولوية قصوى
تُعد القدم والكاحل من أهم التحف الهندسية الحيوية في الجهاز الحركي البشري. فهما يتحملان كامل وزن الجسم، ويمتصان الصدمات مع كل خطوة، ويوفران المرونة اللازمة للحركة على مختلف التضاريس. يتكون هذا النظام المعقد من شبكة دقيقة من العظام، الأربطة، والأوتار. ولكن، في بعض الحالات الطبية المعقدة والحرجة، قد يتعرض "عظم الكاحل" (Talus) – وهو حجر الزاوية في هذا المفصل – لتلف هيكلي لا رجعة فيه.
هذا التلف قد يكون ناتجاً عن حوادث مرورية مروعة، سقوط من ارتفاعات شاهقة، أو بسبب حالات مرضية صامتة ومدمرة مثل نقص التروية الدموية الذي يؤدي إلى موت العظم (النخر اللاوعائي - Avascular Necrosis)، أو حتى بسبب عدوى بكتيرية عميقة ومزمنة تأكل أنسجة العظم ولا تستجيب لأقوى المضادات الحيوية. عندما يصل مفصل الكاحل إلى هذه المرحلة من الدمار، يجد المريض نفسه أمام معاناة يومية قاسية: آلام مبرحة لا تتوقف، عدم استقرار يمنع الوقوف، تشوه في شكل القدم، وتهديد حقيقي ومباشر بفقدان الطرف السفلي (البتر).
في هذه اللحظات الحرجة، يبرز دور التدخل الجراحي المتقدم كطوق نجاة أخير. عملية "تثبيت مفصل الكاحل والقدم" (Tibial-Calcaneal Arthrodesis) ليست مجرد جراحة تقليدية لدمج العظام؛ إنها عملية ترميمية كبرى تهدف إلى إعادة بناء أساس صلب للقدم. من خلال إزالة العظم الميت والمصاب بالعدوى، وتوحيد عظم الساق مباشرة مع عظم الكعب، يتم خلق عمود عظمي واحد قوي ومستقر.
يتطلب هذا الإجراء الاستثنائي مهارة جراحية استثنائية، دقة متناهية في التخطيط، وفهماً عميقاً للميكانيكا الحيوية للقدم. وهنا يتجلى دور الأستاذ الدكتور محمد هطيف، الذي يُعد بلا منازع أفضل دكتور عظام في صنعاء واليمن، حيث يجمع بين الرتبة الأكاديمية الرفيعة (أستاذ في جامعة صنعاء)، والخبرة السريرية الطويلة، واستخدام أحدث التقنيات الجراحية العالمية لضمان أفضل النتائج الممكنة لمرضاه.
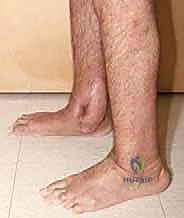
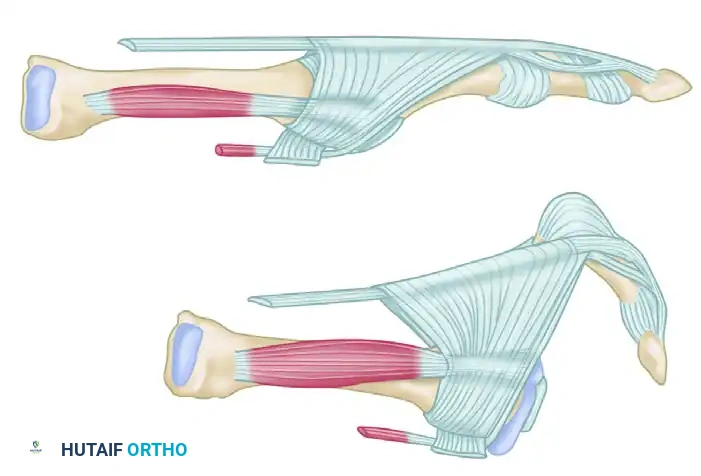
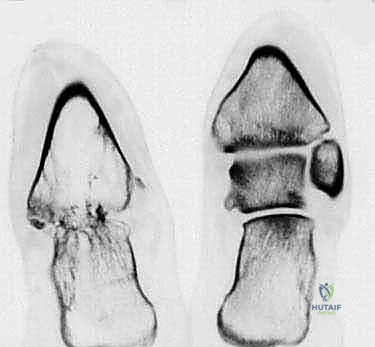
التشريح المعقد للقدم والكاحل: لماذا عظم الكاحل (Talus) شديد الحساسية؟
لفهم مدى تعقيد عملية تثبيت مفصل الكاحل والقدم، يجب علينا أولاً الغوص في التفاصيل التشريحية الدقيقة لهذه المنطقة الحيوية، وتحديداً عظم الكاحل الذي يُعد بطل هذه القصة الطبية.
عظم الكاحل (Talus): حلقة الوصل الهشة
عظم الكاحل هو العظم الذي يربط الساق بالقدم، وهو يتميز بخصائص تشريحية فريدة تجعله عرضة بشكل خاص للإصابات المدمرة والمضاعفات الخطيرة:
- إمداد دموي هش ومعقد: يتلقى عظم الكاحل إمداده الدموي عبر شبكة دقيقة من ثلاثة شرايين رئيسية: الشريان الظنبوبي الخلفي، الشريان الظنبوبي الأمامي، والشريان الشظوي. هذه الأوعية تدخل العظم بشكل أساسي عبر منطقة "عنق الكاحل". أي كسر في هذه المنطقة، أو خلع شديد للمفصل، يؤدي فوراً إلى تمزق هذه الأوعية الدقيقة، مما يقطع الدم عن جسم العظم ويؤدي إلى موته (النخر اللاوعائي).
- غياب الارتباطات العضلية (Muscle Attachments): على عكس الغالبية العظمى من عظام الجسم، لا يرتبط عظم الكاحل بأي عضلات. إنه معلق في مكانه بواسطة الأربطة ومحفظة المفصل فقط. هذا يعني أنه يفتقر إلى الإمداد الدموي الإضافي الذي توفره العضلات عادة للعظام المجاورة لها، مما يبطئ من قدرته على الالتئام ويجعله يعتمد كلياً على الأوعية الدموية المحيطية التي يسهل تضررها.
- الأسطح المفصلية الواسعة: يغطي الغضروف المفصلي (Articular Cartilage) ما يقرب من 60% إلى 70% من مساحة سطح عظم الكاحل. وبما أن الأوعية الدموية لا يمكنها اختراق الغضروف، فإن المساحة المتبقية لدخول الدم إلى العظم محدودة للغاية. هذا التصميم يجعله مفصلاً ممتازاً للحركة، ولكنه يجعله كارثياً عند التعرض للإصابة.
العظام المحيطة والهياكل الحيوية الأخرى
- عظم الظنبوب (Tibia): هو العظم الأكبر في الساق (قصبة الساق)، ويشكل السقف والجانب الداخلي لمفصل الكاحل. في عملية الدمج، يتم توحيد هذا العظم مع الكعب.
- عظم الشظية (Fibula): العظم الأصغر في الساق، يشكل الجانب الخارجي للكاحل.
- عظم الكعب (Calcaneus): أكبر عظام القدم، وهو الذي يتحمل صدمة الاصطدام بالأرض عند المشي. في حالة استئصال عظم الكاحل التالف، يتم إنزال عظم الظنبوب ليرتكز مباشرة على عظم الكعب.
- الهياكل الوعائية والعصبية: تمر العديد من الأعصاب والشرايين الحيوية حول الكاحل، مثل العصب الظنبوبي الخلفي والشريان المرافق له. حماية هذه الهياكل أثناء الجراحة تتطلب جراحاً متمرساً يمتلك مهارات الجراحة الميكروسكوبية، وهو ما يتميز به فريق الدكتور محمد هطيف.
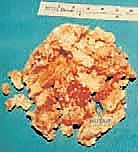
الأسباب الجذرية وعوامل الخطر التي تستدعي دمج مفصل الكاحل والقدم
لا يتم اتخاذ قرار إجراء عملية جراحية ضخمة مثل Tibial-Calcaneal Arthrodesis إلا بعد استنفاد كافة الحلول الأخرى، وفي مواجهة حالات مرضية شديدة التعقيد. الأسباب التي تؤدي إلى تلف مفصل الكاحل لدرجة تتطلب هذا الإجراء الجذري تشمل:
1. الإصابات عالية الطاقة والكسور المعقدة (High-Energy Trauma)
الحوادث المرورية الشديدة، حوادث الدراجات النارية، أو السقوط من ارتفاعات عالية تسبب كسوراً مهشمة في عظم الكاحل (Comminuted Talus Fractures). في كثير من الأحيان، تكون هذه الكسور مفتوحة (يخترق العظم الجلد)، مما يزيد من خطر التلوث البكتيري بشكل هائل. إذا لم يلتئم الكسر بشكل صحيح، أو إذا تدمر الغضروف بالكامل، يصبح المفصل مصدراً للألم المزمن.
2. النخر اللاوعائي لعظم الكاحل (Avascular Necrosis - AVN)
كما ذكرنا في التشريح، فإن انقطاع الدم عن عظم الكاحل يؤدي إلى موت الخلايا العظمية. مع مرور الوقت، ينهار العظم الميت تحت تأثير وزن الجسم، مما يؤدي إلى تدمير مفصل الكاحل والمفصل تحت الكاحل (Subtalar Joint). يمكن أن يحدث هذا بسبب صدمة سابقة، الاستخدام المفرط للكورتيزون، إدمان الكحول، أو بعض الأمراض المناعية.
3. التهاب العظم والنقي المزمن (Chronic Osteomyelitis) والعدوى
العدوى البكتيرية العميقة في مفصل الكاحل هي إحدى أصعب الحالات في جراحة العظام. قد تنشأ العدوى بعد جراحة سابقة فاشلة في الكاحل، أو نتيجة كسر مفتوح، أو انتشار بكتيري من قرحة قدم سكرية. البكتيريا تشكل غشاءً حيوياً (Biofilm) على سطح العظم والمزروعات المعدنية السابقة، مما يجعلها مقاومة للمضادات الحيوية. الحل الوحيد في هذه الحالة هو الاستئصال الجراحي الكامل للعظم المصاب بالعدوى (Talectomy) لإنقاذ الطرف من البتر.
4. اعتلال المفاصل العصبي (مفصل شاركو - Charcot Arthropathy)
حالة شائعة لدى مرضى السكري المتقدمين أو الذين يعانون من تلف الأعصاب الطرفية. يفقد المريض الإحساس بالألم في قدمه، مما يؤدي إلى تعرض المفاصل لكسور دقيقة متكررة دون أن يلاحظ. بمرور الوقت، تنهار بنية القدم والكاحل تماماً، وتتشوه القدم بشكل يمنع ارتداء الأحذية العادية ويسبب تقرحات خطيرة. عملية الدمج تعيد الاستقرار لهذا الهيكل المنهار.
5. فشل العمليات الجراحية السابقة (Failed Previous Surgeries)
في بعض الأحيان، يخضع المريض لعملية دمج كاحل تقليدية أو تغيير مفصل كاحل اصطناعي، ولكن العملية تفشل بسبب عدم التئام العظام (Non-union)، أو حدوث عدوى، أو ارتخاء المفصل الاصطناعي. في هذه الحالات المعقدة (Revision Surgery)، يكون تثبيت مفصل الكاحل والقدم هو الملاذ الأخير.
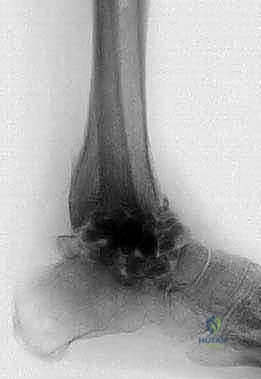

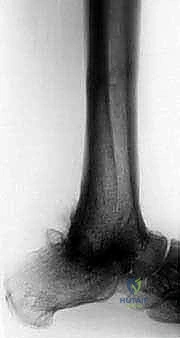
الأعراض السريرية والتشخيص الدقيق
المرضى الذين يحتاجون إلى هذه الجراحة يعانون من أعراض شديدة ومقعدة تؤثر بشكل دراماتيكي على جودة حياتهم:
- ألم مستمر ومبرح: ألم لا يستجيب لمسكنات الألم العادية، يزداد سوءاً مع أي محاولة لتحميل الوزن على القدم، وقد يوقظ المريض من نومه.
- تشوه ملحوظ في شكل القدم: انحراف القدم إلى الداخل أو الخارج بشكل غير طبيعي، أو تسطح شديد في قوس القدم.
- تورم مزمن واحمرار: خاصة إذا كانت هناك عدوى نشطة، قد يكون هناك دفء في المفصل وتورم لا يزول.
- تقرحات جلدية وإفرازات: في حالات العدوى المزمنة (Osteomyelitis)، قد تتكون قنوات صديدية (Sinus tracts) تفرز القيح عبر الجلد.
- عدم القدرة المطلقة على المشي: فقدان القدرة على تحمل الوزن، مما يجبر المريض على استخدام العكازات أو الكرسي المتحرك بشكل دائم.
رحلة التشخيص مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص الدقيق بتقييم سريري شامل. الأستاذ الدكتور محمد هطيف يولي اهتماماً بالغاً لتاريخ المريض الطبي، نوع الإصابة السابقة، ومحاولات العلاج السابقة. يتم فحص النبض في القدم للتأكد من سلامة التروية الدموية، وفحص الإحساس العصبي.
التقييم الإشعاعي والمخبري المتقدم:
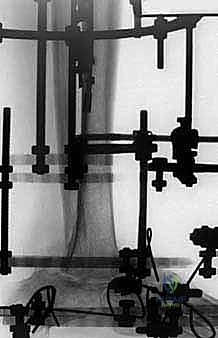
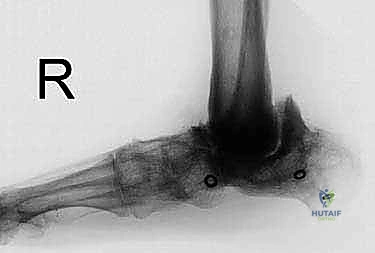
1. الأشعة السينية (X-rays): لتقييم مدى تدمير المفصل، وجود تشوهات، وفقدان العظم. يتم أخذ صور في وضعيات مختلفة (أمامية، جانبية، وأثناء الوقوف إن أمكن).
2. الأشعة المقطعية (CT Scan): ضرورية جداً للتخطيط الجراحي. توفر صوراً ثلاثية الأبعاد تُظهر بدقة كمية العظم المتبقي، جودة العظم، ومواقع التكيسات أو النخر العظمي.
3. التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة، الأربطة، وتحديد مدى انتشار العدوى أو النخر اللاوعائي داخل نخاع العظم.
4. الفحوصات المخبرية: فحوصات الدم الشاملة، ومؤشرات الالتهاب (ESR, CRP). في حالة وجود عدوى، يتم أخذ عينات من السوائل أو الأنسجة (Biopsy) لتحديد نوع البكتيريا بدقة واختيار المضاد الحيوي المناسب.


لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن؟ (E-E-A-T)
عندما يتعلق الأمر بجراحات العظام المعقدة وإنقاذ الأطراف، فإن اختيار الجراح هو العامل الأكثر حسماً في نجاح العملية. الأستاذ الدكتور محمد هطيف يمثل قمة الهرم الطبي في هذا التخصص في العاصمة صنعاء وعموم اليمن، وذلك لعدة أسباب جوهرية تعكس الخبرة، الموثوقية، والسلطة العلمية (E-E-A-T):
- المكانة الأكاديمية الرفيعة: بصفته أستاذ جراحة العظام والمفاصل في جامعة صنعاء، فهو لا يمارس الطب فحسب، بل يقوم بتدريس وتخريج أجيال من الأطباء والجراحين. هذا يعكس عمق معرفته ومواكبته لأحدث الأبحاث العلمية العالمية.
- خبرة تتجاوز العقدين: أكثر من 20 عاماً من العمل في غرف العمليات، تعامل خلالها مع أعقد حالات الكسور، التشوهات، والتهابات العظام التي قد يرفضها جراحون آخرون.
- التكنولوجيا الجراحية المتقدمة: يتميز الدكتور هطيف بإدخال أحدث التقنيات إلى اليمن. فهو رائد في استخدام الجراحة الميكروسكوبية الدقيقة لحماية الأعصاب والأوعية الدموية، ويستخدم مناظير المفاصل بتقنية 4K للتشخيص والعلاج الدقيق، بالإضافة إلى تفوقه في جراحات المفاصل الصناعية المعقدة.
- الأمانة الطبية والمصداقية: يُعرف الدكتور هطيف بصرامته في تطبيق معايير "الأمانة الطبية". فهو لا ينصح بالتدخل الجراحي إلا إذا كان هو الخيار الأمثل والوحيد لمصلحة المريض، ويقوم بشرح كافة المخاطر والبدائل بشفافية تامة للمرضى وعائلاتهم.
- فريق طبي متكامل: يعمل الدكتور هطيف مع فريق من أفضل أطباء التخدير، وأخصائيي العلاج الطبيعي، وفنيي العمليات، لضمان رعاية شاملة للمريض من لحظة دخوله العيادة وحتى اكتمال شفائه.
مقارنة الخيارات العلاجية: لماذا نلجأ للجراحة؟
في حالات التلف الشديد للكاحل، تتضاءل خيارات العلاج التحفظي (غير الجراحي). الجدول التالي يوضح الفرق بين الخيارات المتاحة ولماذا تعتبر جراحة تثبيت مفصل الكاحل والقدم هي الحل الجذري:
| الخيار العلاجي | الآلية | متى يُستخدم؟ | العيوب والقيود |
|---|---|---|---|
| العلاج التحفظي (الأدوية والدعامات) | مسكنات قوية، أحذية طبية مخصصة (CROW boot)، تقييد الحركة. | المرضى غير اللائقين طبياً للجراحة (أمراض قلب شديدة)، أو كحل مؤقت. | لا يعالج المشكلة الأساسية، لا يوقف العدوى، الألم يستمر، تدهور مستمر في شكل القدم. |
| استبدال مفصل الكاحل (Ankle Replacement) | تركيب مفصل معدني/بلاستيكي للحفاظ على الحركة. | حالات خشونة المفصل المتقدمة مع وجود عظم كاحل (Talus) سليم وقوي، وغياب تام للعدوى. | ممنوع تماماً في حالات العدوى (Osteomyelitis)، النخر اللاوعائي الشديد، أو فقدان العظم. |
| البتر تحت الركبة (Below Knee Amputation) | إزالة الطرف التالف بالكامل وتركيب طرف صناعي. | عدوى مهددة للحياة تنتشر في الجسم، تلف كامل للأوعية الدموية، أو بناءً على رغبة المريض لإنهاء المعاناة بسرعة. | صدمة نفسية وجسدية كبيرة، يتطلب إعادة تأهيل طويلة لتعلم المشي بالطرف الصناعي. |
| تثبيت مفصل الكاحل والقدم (جراحة الدمج) | استئصال العظم التالف/العدوى، ودمج الساق مع الكعب بقوة. | فقدان عظم الكاحل، العدوى المزمنة، فشل الجراحات السابقة، مفصل شاركو. | يفقد المريض حركة الكاحل (الطلوع والنزول)، يتطلب فترة تعافي طويلة لالتئام العظام. لكنه ينقذ الطرف من البتر. |
التحضير ما قبل الجراحة: التخطيط الدقيق هو مفتاح النجاح
التحضير لعملية دمج مفصل الكاحل والقدم ليس إجراءً روتينياً. إنه يتطلب أسابيع من التجهيز الدقيق لضمان جاهزية المريض جسدياً ونفسياً.
- السيطرة على العدوى (إن وجدت): إذا كان المريض يعاني من التهاب عظمي مزمن، قد يتطلب الأمر دورة مكثفة من المضادات الحيوية الوريدية قبل الجراحة لتقليل الحمل البكتيري.
- ضبط الأمراض المزمنة: يجب السيطرة التامة على مستويات السكر في الدم لمرضى السكري لضمان التئام الجروح. كما يتم تقييم وظائف القلب والكلى.
- الإقلاع عن التدخين: التدخين هو العدو الأول لالتئام العظام. النيكوتين يقبض الأوعية الدموية ويمنع وصول الدم والأكسجين إلى موقع الجراحة، مما يزيد من خطر فشل التحام العظام (Non-union) بنسبة تصل إلى 4 أضعاف. يصر الدكتور هطيف على إيقاف التدخين تماماً قبل وبعد الجراحة.
- التخطيط الإشعاعي (Pre-operative Templating): باستخدام برامج حاسوبية متقدمة والأشعة المقطعية، يقوم الدكتور هطيف بقياس الزوايا الدقيقة المطلوبة للدمج، وتحديد حجم ومقاسات المسامير النخاعية أو الشرائح المعدنية التي سيتم استخدامها.
- التهيئة النفسية: شرح مفصل للمريض وعائلته حول طبيعة الجراحة، التوقعات الواقعية، وفترة عدم تحميل الوزن الطويلة التي ستعقب العملية.
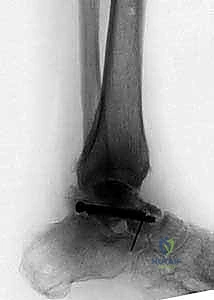
خطوات الجراحة: رحلة دقيقة لإنقاذ الطرف (Step-by-Step)
تُجرى عملية تثبيت مفصل الكاحل والقدم (Tibiotalocalcaneal Arthrodesis) تحت التخدير النصفي أو العام، وتستغرق عادة ما بين 3 إلى 5 ساعات، نظراً لدقتها البالغة. إليك الخطوات الجراحية كما ينفذها الأستاذ الدكتور محمد هطيف وفريقه:
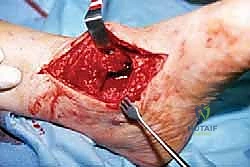
1. الشق الجراحي والوصول الآمن
يبدأ الجراح بعمل شق جراحي دقيق، غالباً في الجانب الخارجي (الوحشي) أو الأمامي للكاحل، مع الحرص الشديد على حماية الأعصاب والأوعية الدموية الحيوية باستخدام تقنيات الجراحة الميكروسكوبية إذا لزم الأمر. يتم إزاحة الأوتار بلطف للوصول إلى المفصل التالف.
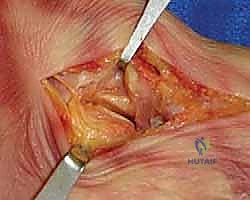
2. التنظيف الجذري واستئصال العظم التالف (Debridement & Talectomy)
هذه هي المرحلة الأكثر حساسية. يقوم الدكتور هطيف بإزالة كل الأنسجة الميتة، الغضاريف التالفة، والعظام المصابة بالعدوى. في الحالات الشديدة من النخر اللاوعائي أو العدوى العميقة، يتم استئصال عظم الكاحل (Talus) بالكامل. يجب الوصول إلى "عظم حي ينزف" (Bleeding Bone) لضمان وجود تروية دموية كافية لعملية الالتئام اللاحقة.
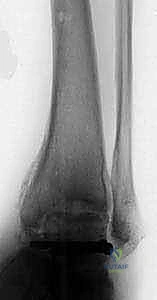
3. تحضير الأسطح العظمية والترقيع (Bone Grafting)
بعد إزالة العظم التالف، تنشأ فجوة بين عظم الساق (
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك