دمج الفقرات العنقية الخلفي: استعادة استقرار الرقبة وتخفيف الألم مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
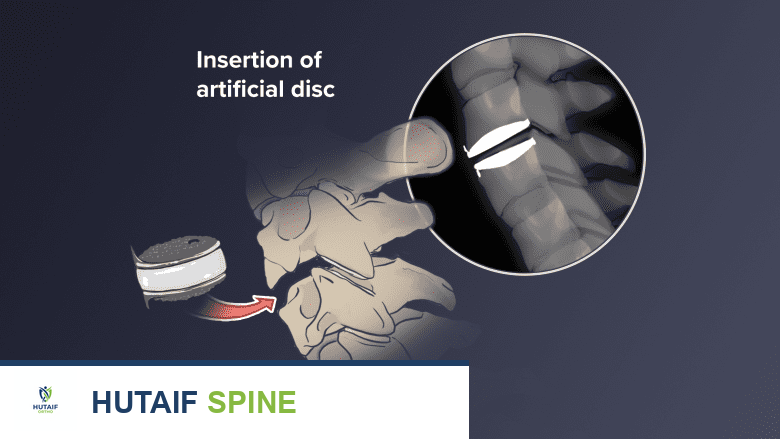
دمج الفقرات العنقية الخلفي هو إجراء جراحي حيوي لاستعادة استقرار العمود الفقري العنقي وتخفيف الضغط على الأعصاب، مما يعالج الألم والضعف. يتضمن دمج الفقرات المتضررة باستخدام الطعوم العظمية والأدوات المعدنية. يقود الأستاذ الدكتور محمد هطيف في صنعاء هذه العمليات بدقة فائقة وخبرة واسعة لضمان أفضل النتائج للمرضى.
الخلاصة الطبية الشاملة: عملية دمج الفقرات العنقية الخلفي (Posterior Cervical Fusion) هي تدخل جراحي متقدم وحيوي يهدف إلى استعادة الاستقرار الميكانيكي للعمود الفقري العنقي، وتخفيف الضغط الشديد عن الحبل الشوكي وجذور الأعصاب. يُعد هذا الإجراء طوق النجاة للمرضى الذين يعانون من آلام الرقبة المبرحة، وضعف الأطراف، وفقدان التوازن الناتج عن الانزلاقات الغضروفية المتقدمة، أو الكسور، أو الأورام، أو عدم الاستقرار الفقري. في اليمن، يقود الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، هذه العمليات المعقدة بمهارة استثنائية، مستنداً إلى أكثر من 20 عاماً من الخبرة، واستخدام أحدث التقنيات الجراحية الميكروسكوبية، لضمان أعلى معدلات الأمان والنجاح للمرضى.

مقدمة شاملة: فهم الأهمية البالغة لعملية دمج الفقرات العنقية الخلفي
تُعتبر الرقبة (العمود الفقري العنقي) من أكثر أجزاء الجسم تعقيداً وحساسية؛ فهي لا تحمل وزن الرأس وتسمح له بالحركة في اتجاهات متعددة فحسب، بل تعمل أيضاً كقناة حماية رئيسية للحبل الشوكي الذي ينقل الإشارات العصبية من الدماغ إلى بقية أجزاء الجسم. عندما تتعرض هذه المنطقة لعدم الاستقرار—سواء بسبب التآكل العميق المرتبط بالتقدم في العمر، أو الحوادث والصدمات، أو الأمراض الروماتيزمية—فإن العواقب تكون وخيمة، وقد تصل إلى الشلل التام إذا لم يتم التدخل في الوقت المناسب.
تأتي عملية دمج الفقرات العنقية الخلفي كحل جذري ونهائي لهذه المشاكل. لا يقتصر الهدف من هذه الجراحة على إزالة الألم المبرح الذي يعيق حياة المريض اليومية، بل يمتد ليشمل منع التدهور العصبي المستقبلي. تعتمد فكرة العملية على تحفيز نمو عظمي جديد بين فقرتين أو أكثر لجعلهما كتلة عظمية واحدة صلبة، وذلك باستخدام طعوم عظمية (Bone Grafts) مدعومة بنظام تثبيت معدني متطور من البراغي والقضبان المصنوعة من التيتانيوم.
في العاصمة صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع طبي أول وأفضل جراح عظام وعمود فقري، حيث يقدم نهجاً طبياً يجمع بين الصدق المطلق مع المريض، والبراعة الجراحية الفائقة. إن قرار الخضوع لجراحة في العمود الفقري ليس قراراً سهلاً، ولذلك يحرص الدكتور هطيف على تقديم تقييم شامل وشفاف، ولا يلجأ للتدخل الجراحي إلا عندما تكون الفوائد المرجوة تفوق بكثير أي خيارات تحفظية أخرى.

التشريح الدقيق للعمود الفقري العنقي: بنية هندسية معقدة
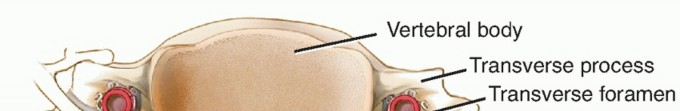
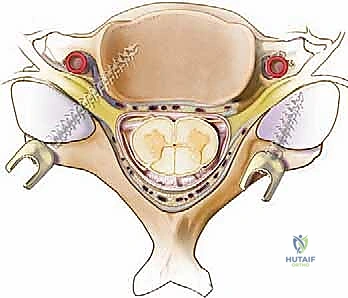
لفهم كيف ولماذا يتم إجراء عملية دمج الفقرات من الخلف، يجب الغوص في التشريح المعقد للرقبة. يتكون العمود الفقري العنقي من سبع فقرات متراصة، تُعرف طبياً بالرموز (C1 إلى C7). تتميز هذه الفقرات بخصائص فريدة تختلف عن بقية فقرات الظهر.
المكونات العظمية والمفصلية
- النتوءات الشوكية (Spinous Processes): هي الأجزاء العظمية البارزة التي يمكنك لمسها في مؤخرة رقبتك. تعمل كنقاط ارتكاز لربط العضلات والأربطة القوية التي تدعم الرأس. في العملية الجراحية الخلفية، تكون هذه النتوءات هي أول ما يواجهه الجراح بعد إزاحة العضلات.
- الصفائح الفقرية (Laminae): تشكل سقف القناة الشوكية التي تحمي الحبل الشوكي. في حالات التضيق الشوكي (Spinal Stenosis)، قد يقوم الدكتور هطيف بإزالة هذه الصفائح (عملية استئصال الصفيحة - Laminectomy) لتحرير الحبل الشوكي، مما يستدعي لاحقاً إجراء الدمج لتعويض الاستقرار المفقود.
- المفاصل الوجيهية (Facet Joints): توجد في الجزء الخلفي من العمود الفقري، وهي مفاصل زلالية مغطاة بالغضاريف تسمح للرقبة بالانثناء والالتفاف. في عملية الدمج الخلفي، يتم غالباً إزالة الغضروف من هذه المفاصل ووضع طعم عظمي داخلها لتحفيز التحامها.
- الكتل الجانبية (Lateral Masses): هي أعمدة عظمية صلبة تقع على جانبي الفقرات (من C3 إلى C6). تُعد هذه الكتل الهدف الجراحي الأكثر أماناً وشيوعاً لتثبيت البراغي (Lateral Mass Screws) أثناء الجراحة.
- السويقات الفقرية (Pedicles): هي جسور عظمية تربط الجزء الأمامي من الفقرة بالجزء الخلفي. إدخال البراغي في السويقات (Pedicle Screws) يوفر تثبيتاً أقوى بكثير، لكنه يتطلب دقة ميكروسكوبية وخبرة هائلة لأنها قريبة جداً من الشريان الفقري وجذور الأعصاب.
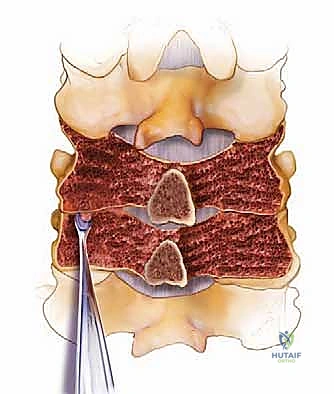
الهياكل العصبية والوعائية الحساسة (مناطق الخطر)
إن ما يجعل جراحة العمود الفقري العنقي تتطلب مهارة جراح من طراز الأستاذ الدكتور محمد هطيف هو وجود هياكل حيوية لا تتحمل أي نسبة خطأ:
- الحبل الشوكي (Spinal Cord): يمر عبر القناة الشوكية المركزية. أي ضغط عليه يسبب اعتلالاً نخاعياً (Myelopathy)، وأي إصابة له أثناء الجراحة قد تؤدي إلى الشلل.
- جذور الأعصاب (Nerve Roots): تتفرع من الحبل الشوكي وتخرج عبر فتحات صغيرة (الثقوب الفقرية) لتغذي الكتفين، الذراعين، واليدين.
- الشريان الفقري (Vertebral Artery): يمر هذا الشريان الحيوي، الذي يغذي الدماغ بالدم، عبر فتحات في الفقرات العنقية (من C6 صعوداً إلى C1). تخطيط مسار البراغي يجب أن يتم بدقة متناهية لتجنب إصابة هذا الشريان، وهو ما يتم بفضل التخطيط المسبق الدقيق والخبرة الطويلة.
متى تكون عملية دمج الفقرات العنقية الخلفي ضرورية؟ (دواعي الجراحة)
لا يتم اتخاذ قرار دمج الفقرات العنقية الخلفي إلا بعد دراسة مستفيضة لحالة المريض. الأستاذ الدكتور محمد هطيف، المعروف بأمانته الطبية المطلقة، لا يوصي بهذا الإجراء إلا عندما يكون هو الحل الأمثل والوحيد لمنع تدهور الحالة. تشمل الأسباب الرئيسية ما يلي:
1. عدم الاستقرار الفقري (Spinal Instability)
يحدث عندما تفقد الفقرات قدرتها على الحفاظ على محاذاتها الطبيعية أثناء الحركة. يمكن أن ينتج هذا عن:
* الصدمات والكسور: حوادث السيارات، السقوط من ارتفاع، أو الإصابات الرياضية العنيفة التي تؤدي إلى كسور في الفقرات أو تمزق في الأربطة الداعمة.
* الأمراض الروماتيزمية: مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis) الذي يهاجم المفاصل الوجيهية والأربطة في الرقبة، مما يسبب انزلاق الفقرات فوق بعضها (خاصة بين C1 و C2).
2. التضيق الشوكي العنقي المتقدم (Cervical Spinal Stenosis)
مع التقدم في العمر، تتشكل نتوءات عظمية (Spurs) وتتضخم الأربطة، مما يضيق المساحة المتاحة للحبل الشوكي. لعلاج ذلك، يتم إزالة جزء كبير من العظام الخلفية (Laminectomy) لتوسيع القناة. ولأن هذه الإزالة تضعف هيكل الرقبة، يجب إجراء الدمج الخلفي في نفس الوقت لمنع تشوه الرقبة وسقوط الرأس للأمام (Kyphosis).
3. الاعتلال النخاعي العنقي (Cervical Myelopathy)
هو حالة خطيرة تنتج عن الضغط المستمر على الحبل الشوكي. يعاني المريض من صعوبة في المشي، فقدان التوازن، ضعف في حركة اليدين الدقيقة (مثل تزرير القميص أو الكتابة)، وقد يصل الأمر إلى فقدان السيطرة على الأمعاء والمثانة.
4. فشل العمليات الجراحية السابقة (Revision Surgery)
في بعض الأحيان، تفشل عملية دمج أمامي سابقة (ACDF) في الالتحام (Pseudarthrosis)، أو يحدث تدهور في الفقرات المجاورة للدمج القديم. في هذه الحالات، يكون التدخل من الخلف هو الخيار الأقوى والأكثر فعالية لتصحيح الوضع.
5. الأورام والالتهابات
وجود أورام (حميدة أو خبيثة) في عظام الرقبة، أو التهابات بكتيرية شديدة، يتطلب استئصال الأنسجة المصابة، مما يخلق فجوة وعدم استقرار يجب معالجته بعملية الدمج وتثبيت البراغي.
الأعراض التي تدل على الحاجة لتقييم جراحي عاجل
العديد من الأشخاص يعانون من آلام الرقبة، ولكن هناك أعراض "الرايات الحمراء" (Red Flags) التي تستدعي زيارة عاجلة لعيادة الأستاذ الدكتور محمد هطيف في صنعاء:
- ألم محوري شديد ومزمن في الرقبة: ألم لا يستجيب للأدوية والعلاج الطبيعي، ويزداد سوءاً مع الحركة.
- اعتلال الجذور العصبية (Radiculopathy): ألم حاد ينتقل كالصدمة الكهربائية من الرقبة إلى الكتف، الذراع، وحتى الأصابع، مصحوباً بخدر ووخز (تنميل).
- ضعف العضلات: عدم القدرة على رفع الأشياء، أو ضعف في قبضة اليد، أو سقوط الأشياء من اليد بشكل متكرر.
- أعراض الاعتلال النخاعي (Myelopathy):
- تصلب وتشنج في الساقين (Spasticity).
- تغير في طريقة المشي (مشي غير متزن أو متعثر).
- صعوبة في أداء المهام الدقيقة باليدين.
- تغيرات في وظائف التبول أو التبرز.
التشخيص الدقيق: حجر الأساس لنجاح الجراحة
يؤمن الأستاذ الدكتور محمد هطيف بأن الجراحة الناجحة تبدأ بتشخيص دقيق لا يقبل الشك. تتضمن عملية التقييم في عيادته:
- الفحص السريري العصبي الشامل: اختبار ردود الفعل (Reflexes)، قوة العضلات، الإحساس، والتوازن.
- الأشعة السينية (X-rays) الديناميكية: صور للرقبة في وضعيات الانثناء والتمدد (Flexion/Extension) لتقييم درجة عدم الاستقرار وحركة الفقرات غير الطبيعية.
- التصوير بالرنين المغناطيسي (MRI): المعيار الذهبي لرؤية الأنسجة الرخوة؛ يوضح بدقة متناهية مدى انضغاط الحبل الشوكي وجذور الأعصاب، وحالة الأقراص الغضروفية.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً ثلاثية الأبعاد للعظام، وهو ضروري جداً للتخطيط الجراحي ومعرفة حجم الكتل الجانبية والسويقات لتحديد مقاسات البراغي المناسبة.
جدول مقارنة: الخيارات التحفظية مقابل التدخل الجراحي (الدمج الخلفي)
يلتزم الدكتور هطيف بالبدء بالخيارات التحفظية متى ما كان ذلك آمناً، ولكنه يتخذ القرار الجراحي بحزم عندما يكون التأخير خطراً على صحة المريض.
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | التدخل الجراحي (دمج الفقرات الخلفي) |
|---|---|---|
| دواعي الاستخدام | آلام الرقبة العضلية، الانزلاق الغضروفي البسيط، غياب الأعراض العصبية الخطيرة. | عدم استقرار فقري شديد، ضغط شديد على الحبل الشوكي، كسور، فشل العلاج التحفظي لأكثر من 6 أشهر. |
| أنواع العلاج | أدوية مضادة للالتهابات، علاج طبيعي، حقن الستيرويد (إبر الظهر)، أطواق الرقبة. | جراحة لإزالة الضغط (Laminectomy) وتثبيت الفقرات ببراغي وقضبان تيتانيوم وزراعة طعوم عظمية. |
| الهدف الرئيسي | تخفيف الألم مؤقتاً، تقوية عضلات الرقبة، تقليل الالتهاب الموضعي. | إزالة الضغط عن الأعصاب نهائياً، تثبيت العمود الفقري بشكل دائم، منع الشلل أو التدهور العصبي. |
| المدة الزمنية للنتائج | يتطلب أسابيع إلى أشهر، وقد تعود الأعراض إذا لم يتم تغيير نمط الحياة. | نتائج تخفيف الضغط العصبي تظهر فوراً بعد الإفاقة، بينما يحتاج اندماج العظام التام من 3 إلى 6 أشهر. |
| مخاطر التأخير | إذا كانت الحالة خطيرة، التأخير قد يؤدي إلى تلف عصبي دائم لا يمكن إصلاحه (تلف الحبل الشوكي). | الجراحة تحمل مخاطر التخدير والعدوى، لكنها تمنع مخاطر الشلل في الحالات المتقدمة. |
التحضير ما قبل الجراحة: التخطيط الدقيق مع الأستاذ الدكتور محمد هطيف
النجاح في غرفة العمليات يبدأ قبل أسابيع من موعد الجراحة. يتميز فريق الدكتور هطيف ببروتوكول صارم للتحضير يشمل:
- التقييم الطبي الشامل: فحوصات دم كاملة، تخطيط القلب، وتقييم من طبيب التخدير لضمان قدرة المريض على تحمل الجراحة.
- إيقاف بعض الأدوية: يجب إيقاف مسيلات الدم (مثل الأسبرين) ومضادات الالتهاب غير الستيرويدية (NSAIDs) قبل الجراحة بأسبوعين لتقليل خطر النزيف ومنع تداخلها مع عملية التئام العظام.
- الإقلاع عن التدخين: يُشدد الدكتور هطيف بصرامة على ضرورة التوقف عن التدخين (بما في ذلك السجائر الإلكترونية والشيشة) قبل الجراحة بأسابيع وبعدها بأشهر. النيكوتين يضيق الأوعية الدموية ويمنع وصول الدم للعظام، مما يرفع نسبة فشل التحام الفقرات (Pseudarthrosis) بشكل كبير جداً.
- القياسات الجراحية: باستخدام برامج كمبيوتر متقدمة وصور الأشعة، يقوم الدكتور هطيف بقياس زوايا وأحجام الفقرات لتحديد مقاسات البراغي بدقة أجزاء من المليمتر.
تفاصيل الإجراء الجراحي: خطوة بخطوة داخل غرفة العمليات
تُعد عملية دمج الفقرات العنقية الخلفي من العمليات الكبرى التي تستغرق عادة من ساعتين إلى خمس ساعات، حسب عدد الفقرات المراد دمجها. إليكم تفاصيل ما يحدث في غرفة العمليات تحت إشراف الأستاذ الدكتور محمد هطيف:
الخطوة 1: التخدير وتحديد الوضعية (Positioning)
يتم إعطاء المريض تخديراً كلياً (General Anesthesia). بعد أن ينام المريض تماماً، يتم قلبه بحذر شديد ليكون مستلقياً على بطنه (Prone Position). يتم تثبيت الرأس باستخدام جهاز خاص (Mayfield Tongs) يثبت الجمجمة بدبابيس صغيرة لضمان عدم تحرك الرأس نهائياً أثناء الجراحة، مما يحمي الحبل الشوكي ويوفر رؤية ثابتة للجراح.
الخطوة 2: الشق الجراحي والوصول للفقرات (Incision and Exposure)
يقوم الدكتور هطيف بإجراء شق جراحي طولي دقيق في منتصف الجزء الخلفي من الرقبة. باستخدام تقنيات الجراحة الميكروسكوبية، يتم فصل عضلات الرقبة القوية بلطف عن النتوءات الشوكية والصفائح الفقرية، وصولاً إلى الكتل الجانبية. يتم استخدام الكي الكهربائي للسيطرة على أي نزيف صغير، مما يحافظ على وضوح مجال الرؤية.
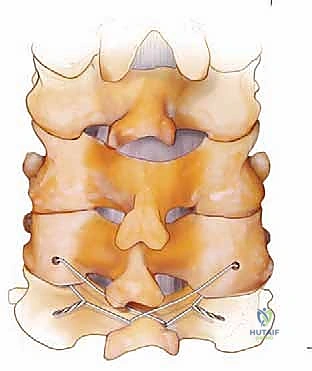
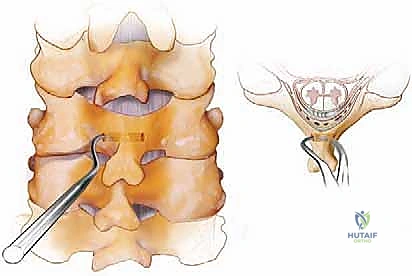
الخطوة 3: إزالة الضغط العصبي (Decompression - إن لزم الأمر)
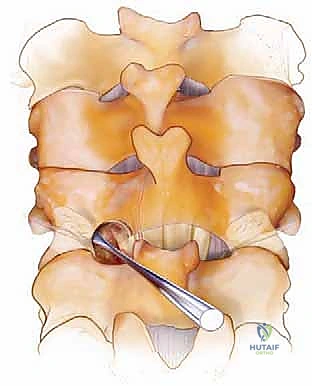
إذا كان المريض يعاني من ضغط على الحبل الشوكي، يقوم الدكتور هطيف بإزالة الصفائح الفقرية (Laminectomy) والأربطة المتضخمة باستخدام أدوات دقيقة جداً ومثاقب عالية السرعة. يتم تحرير الحبل الشوكي بالكامل، ويتم توسيع مخارج جذور الأعصاب (Foraminotomy) لضمان عدم وجود أي انضغاط متبقي.
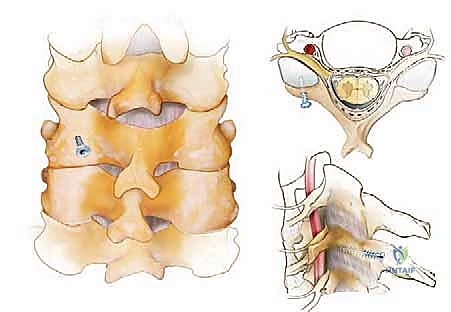
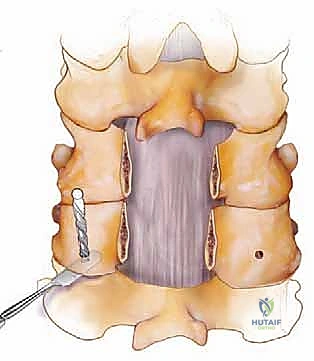
الخطوة 4: وضع البراغي (Instrumentation)
هذه هي المرحلة الأكثر دقة. باستخدام جهاز الأشعة السينية داخل غرفة العمليات (C-arm Fluoroscopy) لتوجيه المسار في الوقت الفعلي، يقوم الدكتور هطيف بإدخال براغي من التيتانيوم في الكتل الجانبية للفقرات (Lateral Mass Screws). يتطلب هذا فهماً عميقاً للتشريح لتجنب الشريان الفقري وجذور الأعصاب. في حالات معينة تتطلب تثبيتاً أقوى (مثل الفقرة C2 أو C7)، قد يستخدم براغي السويقات (Pedicle Screws).
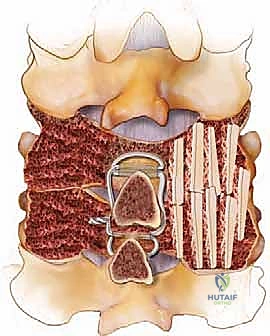
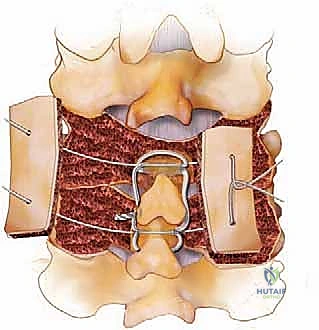
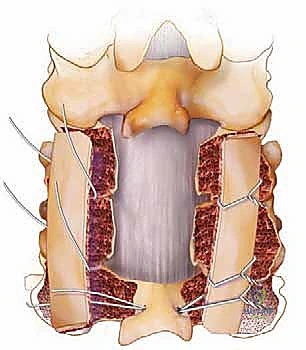
الخطوة 5: زراعة الطعوم العظمية (Bone Grafting)
لكي تلتحم الفقرات وتصبح عظمة واحدة صلبة بمرور الوقت، يجب وضع طعم عظمي. يتم أخذ العظام التي تم إزالتها أثناء خطوة إزالة الضغط (Autograft)، وطحنها ومزجها مع طعوم عظمية صناعية أو من بنك العظام (Allograft). يتم وضع هذا المزيج الغني بالخلايا المحفزة للنمو فوق المفاصل الوجيهية وبين الكتل الجانبية.
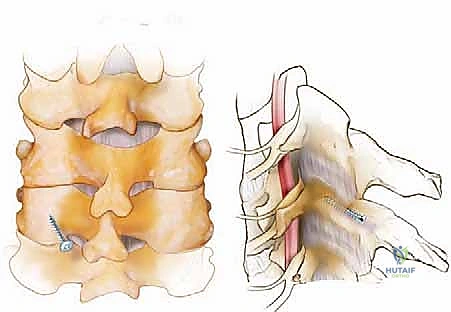
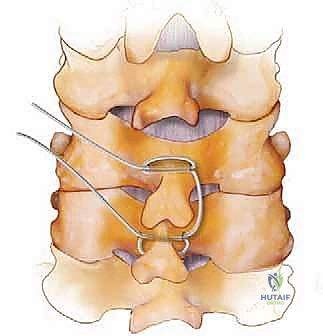
الخطوة 6: تركيب القضبان والإغلاق (Rod Placement and Closure)
يتم توصيل البراغي بقضبان معدنية صغيرة من التيتانيوم وتثبيتها بإحكام. هذا النظام المعدني يعمل كـ "جبيرة داخلية" تثبت الرقبة فوراً وتمنع حركتها حتى يكتمل نمو العظم الجديد (والذي يستغرق أشهراً). بعد التأكد من التثبيت الممتاز وغسيل الجرح بمضادات حيوية، يتم إعادة العضلات إلى مكانها بدقة، وتُخاط الأنسجة والجلد بخيوط تجميلية، ويتم وضع ضمادة معقمة.
التكنولوجيا المتقدمة في غرفة العمليات مع الأستاذ الدكتور محمد هطيف
ما يميز الأستاذ الدكتور محمد هطيف ويجعله الخيار الأول في اليمن هو اعتماده على أحدث التقنيات العالمية لضمان سلامة المريض:
- الميكروسكوب الجراحي عالي الدقة: يتيح رؤية مكبرة ومضاءة بشدة للأعصاب الدقيقة والأوعية الدموية، مما يقلل من مخاطر الإصابة إلى الحد الأدنى.
- المراقبة العصبية الفسيولوجية أثناء الجراحة (Intraoperative Neuromonitoring): يتم توصيل أقطاب كهربائية بجسم المريض لمراقبة وظائف الحبل الشوكي والأعصاب لحظة بلحظة أثناء الجراحة. إذا كان هناك أي ضغط غير مقصود على العصب، يتم تنبيه الجراح فوراً لتصحيح الوضع.
- أدوات التيتانيوم المتوافقة حيوياً: يستخدم الدكتور هطيف أفضل أنواع البراغي والقضبان العالمية التي لا تسبب رفضاً مناعياً وتسمح بإجراء أشعة الرنين المغناطيسي مستقبلاً بأمان.
مرحلة التعافي وإعادة التأهيل: الطريق نحو الحياة الطبيعية
عملية الدمج الخلفي هي مجرد بداية للشفاء؛ الالتزام ببرنامج التعافي هو ما يضمن النتيجة النهائية.
في المستشفى (الأيام 1-3)
- يستيقظ المريض وعادة ما يرتدي طوقاً طبياً صلباً للرقبة (Cervical Collar).
- يتم إدارة الألم بواسطة الأدوية الوريدية. من الطبيعي الشعور بألم وتيبس في مؤخرة الرقبة بسبب شد العضلات أثناء الجراحة.
- يُشجع المريض على النهوض والمشي في اليوم التالي للجراحة بمساعدة أخصائي العلاج الطبيعي لمنع جلطات الدم.
- يتم تخريج المريض عادة بعد يومين إلى ثلاثة أيام عندما يكون قادراً على المشي وتناول الطعام وإدارة الألم بالأدوية الفموية.
الرعاية في المنزل (الأسابيع الأولى)
- يجب الحفاظ على الجرح نظيفاً وجافاً.
- يُمنع منعاً باتاً رفع الأشياء الثقيلة، والانحناء الشديد، وحركات الرقبة المفاجئة.
- يُمنع قيادة السيارة حتى يسمح الدكتور هطيف بذلك (عادة بعد 4-6 أسابيع).
جدول زمني للتعافي وإعادة التأهيل بعد دمج الفقرات العنقية الخلفي
| المرحلة الزمنية | الأهداف والأنشطة المسموحة | القيود والممنوعات |
|---|---|---|
| الأسبوع 1 - 2 | المشي الخفيف المتكرر في المنزل، العناية بالجرح، ارتداء طوق الرقبة (حسب توجيهات الطبيب)، راحة تامة. | لا تقود السيارة، لا ترفع أكثر من 2 كجم، لا تنحني أو تلتفت بقوة، يمنع التدخين تماماً. |
| الأسبوع 3 - 6 | زيادة مسافة المشي تدريجياً، العودة للعمل المكتبي الخفيف (إذا سمح الطبيب)، بدء تمارين حركية خفيفة جداً للكتفين. | لا للرياضات المجهدة، لا للأعمال اليدوية الشاقة، استمرار تجنب رفع الأوزان. |
| الشهر 2 - 3 | بدء جلسات العلاج الطبيعي الموجهة لتقوية عضلات الرقبة والكتفين واستعادة المرونة تدريجياً، العودة لمعظم الأنشطة اليومية. | تجنب الرياضات التي تتطلب احتكاكاً جسدياً (Contact Sports)، تجنب الجري السريع. |
| الشهر 4 - 6 | تأكيد التحام العظام (Fusion) عبر الأشعة السينية مع الدكتور هطيف. العودة للحياة الطبيعية وممارسة الرياضة بشكل شبه كامل. | استشارة الطبيب قبل ممارسة رياضات عنيفة جداً أو رفع أثقال ثقيلة جداً. |
المخاطر والمضاعفات المحتملة (وكيف يتم تجنبها)
كأي إجراء جراحي كبير، هناك مخاطر محتملة. ولكن مع جراح خبير مثل الأستاذ الدكتور محمد هطيف، تنخفض هذه النسب بشكل كبير:
- عدم التحام العظام (Pseudarthrosis): تفشل العظام في الاندماج. يحدث هذا غالباً لدى المدخنين، مرضى
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
مواضيع أخرى قد تهمك