تثبيت الفقرات العنقية C1-C2: الحل الجراحي المتقدم لاستقرار الرقبة في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
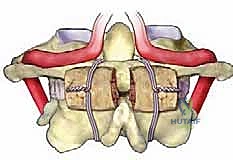
تثبيت الفقرات العنقية C1-C2 هو إجراء جراحي حيوي لاستعادة استقرار المفصل الفكي الأطلسي وحماية الحبل الشوكي من التلف. يتضمن دمج الفقرة العنقية الأولى والثانية باستخدام مسامير وقضبان لضمان الثبات الدائم، ويُعد الأستاذ الدكتور محمد هطيف خبيرًا رائدًا في هذا المجال بصنعاء.
الخلاصة الطبية الشاملة: تُعد عملية تثبيت الفقرات العنقية C1-C2 (الدمج الفكي الأطلسي) من أعقد وأدق التدخلات الجراحية في طب جراحة العمود الفقري. يهدف هذا الإجراء الحيوي إلى استعادة الاستقرار الميكانيكي للمفصل العلوي للرقبة، وحماية الحبل الشوكي وجذع الدماغ من التلف العصبي الكارثي الذي قد ينتج عن الانزلاق أو عدم الثبات. يتضمن الإجراء دمج الفقرة العنقية الأولى (الأطلس) والفقرة العنقية الثانية (المحور) باستخدام تقنيات متطورة تشمل مسامير التيتانيوم الدقيقة والقضبان والطعوم العظمية لضمان التحام عظمي دائم. في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والعمود الفقري بجامعة صنعاء، كمرجع طبي أول والخبير الرائد في هذا التخصص الدقيق، حيث يجمع بين الخبرة التي تتجاوز العشرين عاماً، واستخدام أحدث التقنيات الجراحية الميكروسكوبية، والالتزام الصارم بالأمانة الطبية.

مقدمة شاملة لعدم استقرار الفقرات العنقية C1-C2: الخطر الصامت وكيفية علاجه
أهلاً بكم في هذا الدليل الطبي المرجعي والشامل، الذي تم إعداده تحت إشراف الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري الأول في صنعاء. نغوص في هذا الدليل في أعماق واحدة من أدق العمليات الجراحية وأكثرها حيوية: عملية تثبيت ودمج الفقرات العنقية الأولى والثانية (C1-C2) من الخلف.
تُعرف هذه المنطقة تشريحياً باسم "المفصل الفكي الأطلسي" (Atlantoaxial Joint)، وهي منطقة استثنائية وفريدة في جسم الإنسان. إنها المفصل المسؤول عن إعطائك القدرة على هز رأسك يميناً ويساراً (حركة الرفض)، وتساهم بما يقرب من 50% من إجمالي قدرة الرقبة على الدوران. ولكن، كما هو الحال في الهندسة الحيوية لجسم الإنسان، فإن المرونة الفائقة تأتي غالباً على حساب الاستقرار. هذه الحركة الواسعة تجعل مفصل C1-C2 نقطة ضعف وعرضة بشكل خاص لعدم الاستقرار، سواء بسبب الحوادث والصدمات، أو الأمراض التنكسية والروماتيزمية، أو العيوب الخلقية.
إن مصطلح "عدم استقرار الفقرات العنقية C1-C2" ليس مجرد تشخيص طبي عابر؛ بل هو جرس إنذار حقيقي. عندما تفقد هذه الفقرات ارتباطها الوثيق، فإنها تهدد أغلى ما يملكه الإنسان: الحبل الشوكي وجذع الدماغ. قد تتراوح عواقب هذا الانفلات من آلام الرقبة المزمنة والمُنهكة، والصداع القذالي الشديد، إلى مضاعفات عصبية كارثية تشمل الشلل الرباعي، أو فقدان القدرة على التنفس الذاتي، وفي الحالات القصوى، الوفاة المفاجئة.
الهدف الأسمى من هذا التدخل الجراحي هو إنقاذ المريض من هذه المخاطر المحدقة، استعادة الاستقرار الميكانيكي للعمود الفقري، إزالة أي ضغط واقع على العناصر العصبية الحيوية، وتوفير بيئة مثالية لالتئام العظام واندماجها. يقود الأستاذ الدكتور محمد هطيف، بفضل خبرته الأكاديمية والسريرية الطويلة، الطريق في اليمن لتقديم هذه الحلول الجراحية المتقدمة، محولاً حالات اليأس إلى قصص نجاح وتعافٍ، ومضمناً لمرضاه في صنعاء أعلى معايير الأمان الطبي والجراحي.
الأهمية الميكانيكية الحيوية لمفصل C1-C2: لماذا هو مفصل استثنائي؟
لفهم خطورة عدم استقرار هذا المفصل، يجب أن ندرك أولاً قدراته الحركية المذهلة. يُعد مفصل C1-C2 نقطة الارتكاز المحورية لحركة الرأس والرقبة. تشير الدراسات الميكانيكية الحيوية إلى أن هذا المفصل يوفر:
* حوالي 11.5 درجة من الثني (الانحناء للأمام).
* حوالي 10.9 درجة من البسط (الرجوع للخلف).
* حوالي 6.7 درجة من الانحناء الجانبي.
* الأهم من ذلك: يوفر ما يقرب من 38.9 درجة من الدوران المحوري لكل جانب.
هذه القدرة الهائلة على الدوران المحوري هي ما يميزه عن باقي فقرات العمود الفقري. ولكن، لتحقيق هذا النطاق الواسع من الحركة، فإن المفصل يعتمد بشكل شبه كلي على شبكة معقدة من الأربطة (أهمها الرباط المستعرض Transverse Ligament) بدلاً من التداخل العظمي المعتاد في باقي الفقرات. عندما تتمزق هذه الأربطة أو ترتخي بسبب مرض ما، أو تنكسر العظام الداعمة، يفقد المفصل استقراره فوراً، وتبدأ الفقرات في الانزلاق فوق بعضها البعض مع كل حركة للرأس، مما يخلق وضعاً يشبه "المقصلة" حول الحبل الشوكي.
التشريح المعقد للفقرات العنقية C1-C2: تحدي الجراحين الأول
لا يمكن لأي جراح أن يخوض غمار هذه العملية بنجاح دون فهم عميق ودقيق للتشريح المعقد لهذه المنطقة، وهو ما يميز الأستاذ الدكتور محمد هطيف الذي يمتلك معرفة تشريحية دقيقة مدعومة بسنوات من التدريس الأكاديمي في جامعة صنعاء والممارسة السريرية المستمرة.
الفقرة العنقية الأولى (C1) - الأطلس (Atlas)
سُميت هذه الفقرة بـ "الأطلس" تيمناً بالإله اليوناني الذي يحمل قبة السماء على كتفيه، لأن هذه الفقرة تحمل جمجمة الإنسان. إنها فقرة فريدة جداً؛ فهي تفتقر تماماً إلى "جسم فقري" (Vertebral Body) وإلى "نتوء شوكي" (Spinous Process) بارز للخلف، وهما المكونان الأساسيان لأي فقرة أخرى.
بدلاً من ذلك، تتكون C1 من حلقة عظمية متينة تتألف من:
1. قوس أمامي (Anterior Arch): صغير نسبياً.
2. قوس خلفي (Posterior Arch): أطول ويشكل الجزء الخلفي من الحلقة.
3. كتلتين مفصليتين جانبيتين (Lateral Masses): وهما الدعامتان القويتان اللتان تحملان وزن الجمجمة وتنقلانه إلى الفقرات السفلية.
الخطر التشريحي (الشريان الفقري): على السطح العلوي للقوس الخلفي للفقرة C1، يوجد أخدود بالغ الأهمية يمر فيه الشريان الفقري (Vertebral Artery)، وهو الشريان الرئيسي الذي يغذي الدماغ بالدم. في بعض البشر، يكون هذا الأخدود مغطى بجسر عظمي خلقي يُسمى (Ponticulus Posticus). يجب على الجراح الخبير مثل الدكتور هطيف تحديد هذا الشريان بدقة متناهية وحمايته أثناء وضع المسامير، لأن أي إصابة له قد تؤدي إلى سكتة دماغية كارثية.
الفقرة العنقية الثانية (C2) - المحور (Axis)
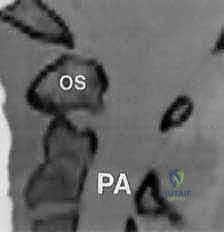
تُعد الفقرة C2، أو المحور، أقوى فقرات العمود الفقري العنقي. الميزة الأبرز والأكثر أهمية في هذه الفقرة هي النتوء السني (Odontoid Process أو Dens).
هذا النتوء هو عبارة عن بروز عظمي يشبه الوتد يمتد للأعلى من جسم الفقرة C2 ليدخل داخل الحلقة العظمية للفقرة C1. يعمل هذا النتوء كمحور دوران تدور حوله الفقرة C1 (ومعها الجمجمة). يتم تثبيت هذا النتوء السني بقوة في مكانه ضد القوس الأمامي للفقرة C1 بواسطة "الرباط المستعرض" (Transverse Ligament) القوي جداً.
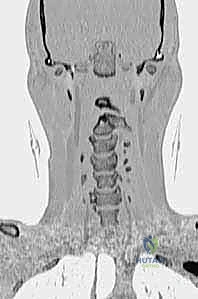
تتميز C2 أيضاً بصفائح عظمية (Laminae) سميكة جداً ونتوء شوكي كبير ومشقوق، مما يوفر نقاط ارتكاز ممتازة للعضلات وللأدوات الجراحية (المسامير) أثناء عملية التثبيت.
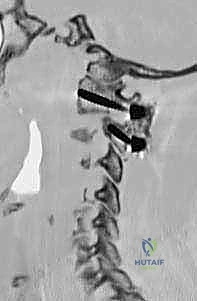
الأسباب العميقة لعدم استقرار الفقرات العنقية C1-C2
لماذا قد يحتاج المريض في صنعاء أو أي مكان آخر لزيارة الأستاذ الدكتور محمد هطيف لإجراء هذه الجراحة المعقدة؟ تتعدد الأسباب التي تؤدي إلى تدمير استقرار هذا المفصل الحيوي، ويمكن تصنيفها إلى الأقسام التالية:
1. الصدمات والحوادث (Trauma)
تُعد حوادث المرور (وهي شائعة للأسف)، السقوط من ارتفاع، والإصابات الرياضية العنيفة من الأسباب الرئيسية. يمكن أن تؤدي هذه الحوادث إلى:
* كسور النتوء السني (Odontoid Fractures): خاصة كسور النوع الثاني التي لا تلتئم جيداً بالطرق التحفظية وتتطلب تدخلاً جراحياً.
* تمزق الرباط المستعرض: إذا تمزق هذا الرباط، تنفصل C1 عن C2، ويصبح الحبل الشوكي في خطر مباشر.
* كسور جيفرسون (Jefferson Fractures): وهي كسور انفجارية في حلقة الفقرة C1.
2. التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)
هذا المرض المناعي الذاتي لا يهاجم مفاصل اليدين والركبتين فحسب، بل يُعد العمود الفقري العنقي، وتحديداً مفصل C1-C2، هدفاً مفضلاً له. يؤدي الالتهاب المزمن إلى تآكل الأربطة (خاصة الرباط المستعرض) وتآكل العظام (النتوء السني)، مما يؤدي إلى خلع جزئي أو كلي مستمر، ويشكل خطراً داهماً بحدوث شلل تدريجي أو مفاجئ.
3. العيوب الخلقية والتشوهات (Congenital Anomalies)
بعض الأشخاص يولدون بتشوهات تجعل هذا المفصل غير مستقر، مثل:
* متلازمة داون (Down Syndrome): نسبة كبيرة من المصابين بمتلازمة داون يعانون من ارتخاء في أربطة C1-C2.
* العظمة السنية المنفصلة (Os Odontoideum): حالة لا يلتحم فيها النتوء السني بجسم الفقرة C2 أثناء النمو، مما يخلق مفصلاً كاذباً غير مستقر.
4. الأورام والالتهابات البكتيرية
الأورام (سواء الحميدة أو الخبيثة المنتشرة) والالتهابات (مثل السل العظمي في العمود الفقري) يمكن أن تدمر البنية العظمية للفقرات C1 و C2، مما يؤدي إلى انهيار المفصل وفقدان الاستقرار.
العلامات التحذيرية: أعراض عدم استقرار C1-C2
تتراوح الأعراض من مزعجة إلى مهددة للحياة. التشخيص المبكر هو مفتاح النجاة. فيما يلي جدول تفصيلي يوضح تدرج الأعراض:
جدول 1: القائمة المرجعية لتدرج أعراض عدم استقرار الفقرات العنقية
| مستوى الخطورة | الأعراض الشائعة | التفسير الطبي |
|---|---|---|
| المرحلة المبكرة (تحذيرية) | ألم شديد في أعلى الرقبة، تيبس، ألم يمتد إلى مؤخرة الرأس (صداع قذالي). | ناتج عن إجهاد العضلات والأربطة المتبقية التي تحاول تثبيت المفصل، أو تهيج العصب القذالي الكبير (C2). |
| المرحلة المتوسطة (انضغاط عصبي) | تنميل ووخز في الذراعين أو اليدين، ضعف في قبضة اليد، ألم يشبه الصدمة الكهربائية ينزل للعمود الفقري عند ثني الرقبة (علامة ليرميت). | بداية انضغاط الحبل الشوكي أو الجذور العصبية بسبب تحرك الفقرات من مكانها الطبيعي. |
| المرحلة المتقدمة (اعتلال النخاع الشوكي - Myelopathy) | صعوبة في المشي، فقدان التوازن، تيبس وضعف في الساقين، سقوط الأشياء من اليدين بشكل متكرر، فقدان السيطرة على الأمعاء أو المثانة. | انضغاط شديد ومستمر على الحبل الشوكي يؤدي إلى تلف تدريجي في المسارات العصبية الحركية والحسية. (حالة طوارئ جراحية) |
| المرحلة الحرجة (التهديد المباشر للحياة) | صعوبة في التنفس، نوبات إغماء، شلل رباعي مفاجئ بعد حركة بسيطة. | انضغاط جذع الدماغ أو الجزء العلوي جداً من الحبل الشوكي المسؤول عن الوظائف الحيوية الأساسية. |
دقة التشخيص والتخطيط الجراحي قبل العملية
النجاح في غرفة العمليات يبدأ في غرفة الفحص. يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً في التشخيص والتخطيط الجراحي.
- الفحص السريري الدقيق: تقييم القوة العصبية، ردود الفعل (Reflexes)، والتوازن.
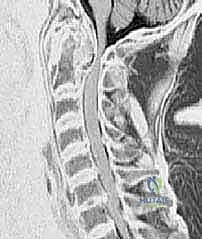
- الأشعة السينية الحركية (Dynamic X-rays): التقاط صور للرقبة في وضعية الثني والبسط. هذا الفحص البسيط غالباً ما يكشف عن مدى الانزلاق بين C1 و C2 الذي قد لا يظهر في وضعية الثبات.
- التصوير المقطعي المحوسب (CT Scan) ثلاثي الأبعاد: وهو الفحص الأهم لتخطيط الجراحة. يعطي الدكتور هطيف خريطة دقيقة لتشريح العظام، حجم الكتل المفصلية، ومسار الشريان الفقري، مما يسمح له باختيار حجم ومسار المسامير بدقة المليمتر.
- التصوير بالرنين المغناطيسي (MRI): ضروري لتقييم حالة الحبل الشوكي، وجود أي كدمات أو تلف داخله، وتقييم حالة الأربطة (خاصة الرباط المستعرض).
خيارات العلاج: لماذا الجراحة هي الحل الأمثل غالباً؟
قد يتساءل المريض: "هل الجراحة ضرورية دائماً؟". الإجابة تعتمد على طبيعة الإصابة، ولكن في حالات عدم الاستقرار الواضح، الجراحة هي الحل الوحيد لمنع الكارثة.
جدول 2: مقارنة بين العلاج التحفظي والعلاج الجراحي لحالات عدم استقرار C1-C2
| وجه المقارنة | العلاج التحفظي (طوق الرقبة الصلب / هالو فيست) | العلاج الجراحي (تثبيت ودمج C1-C2) |
|---|---|---|
| دواعي الاستعمال | كسور بسيطة مستقرة، مرضى لا يتحملون التخدير العام، تمزق جزئي للأربطة. | كسور غير مستقرة، تمزق الرباط المستعرض، التهاب روماتويدي مع انزلاق، اعتلال نخاعي، فشل العلاج التحفظي. |
| الهدف | تثبيت الرقبة خارجياً على أمل أن تلتئم العظام أو الأربطة من تلقاء نفسها. | تثبيت ميكانيكي فوري وداخلي، إزالة الضغط عن الأعصاب، ودمج العظام بشكل دائم. |
| المزايا | تجنب مخاطر الجراحة والتخدير. | نتائج مضمونة ميكانيكياً، حماية فورية للحبل الشوكي، عودة أسرع للحياة الطبيعية بعد الالتئام. |
| العيوب والمخاطر | نسبة فشل عالية في الالتئام (خاصة في الأربطة)، إزعاج شديد للمريض (طوق الهالو يثبت في الجمجمة)، ضمور العضلات، خطر تفاقم الانزلاق. | مخاطر الجراحة العامة، خطر (نادر جداً مع جراح خبير) لإصابة الشريان الفقري أو الأعصاب، تقييد دائم لجزء من حركة دوران الرقبة. |
| المدة الزمنية | 3 إلى 6 أشهر من التثبيت الخارجي الصارم والمزعج. | تثبيت فوري، فترة نقاهة لعدة أسابيع تليها عودة تدريجية للنشاط. |
الإجراء الجراحي خطوة بخطوة: داخل غرفة العمليات مع الأستاذ الدكتور محمد هطيف
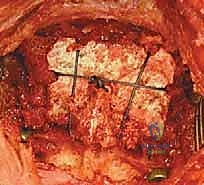
تُعرف التقنية الأكثر شيوعاً وفعالية اليوم باسم تقنية هارمز/جويل (Harms/Goel Technique)، والتي تتضمن وضع مسامير في الكتل المفصلية للفقرة C1 ومسامير في عنيقة أو جزء (Pars) الفقرة C2، ثم ربطها بقضبان معدنية. يتطلب هذا الإجراء مهارة جراحية فائقة، استخدام الميكروسكوب الجراحي، والتوجيه بالأشعة السينية داخل غرفة العمليات.
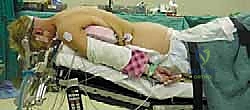
الخطوة 1: التخدير ووضعية المريض
يتم تخدير المريض تخديراً كلياً. ثم يُقلب المريض بعناية فائقة على بطنه (وضعية الانبطاح - Prone Position). يتم تثبيت الرأس باستخدام جهاز تثبيت الجمجمة ذو الثلاثة دبابيس (Mayfield clamp) لضمان عدم تحرك الرأس نهائياً أثناء الجراحة والحفاظ على محاذاة الرقبة.
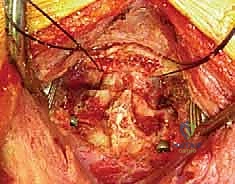
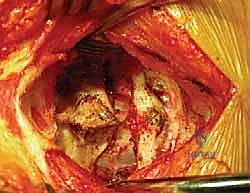
الخطوة 2: الشق الجراحي والتعرض
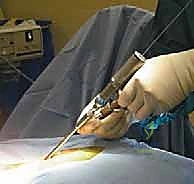
يقوم الدكتور هطيف بعمل شق جراحي دقيق في منتصف الجزء الخلفي من الرقبة. يتم إبعاد العضلات برفق للوصول إلى العظام الخلفية للفقرتين C1 و C2. هنا، تبرز أهمية الجراحة الميكروسكوبية لتقليل النزيف والحفاظ على الأنسجة المحيطة.
الخطوة 3: تحديد المعالم التشريحية وحماية الشريان الفقري
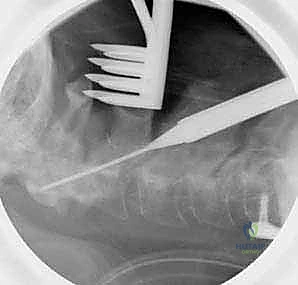
هذه هي الخطوة الأكثر حساسية. باستخدام أدوات دقيقة جداً وتحت تكبير الميكروسكوب، يتم تحديد الحواف العظمية للفقرة C1 والفقرة C2. يتم تحديد مسار العصب العنقي الثاني (C2 nerve root) وإبعاده بلطف. كما يتم تحديد المنطقة المجاورة للشريان الفقري لضمان بقاء المسامير بعيدة عنه تماماً.
الخطوة 4: إدخال المسامير في الفقرة الأولى (C1 Lateral Mass Screws)
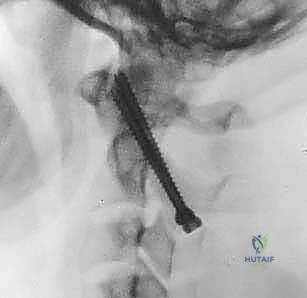
يتم تحديد نقطة الدخول على الكتلة المفصلية للفقرة C1. باستخدام مثقاب عالي السرعة (High-speed burr) ثم مثقاب يدوي دقيق، يتم عمل مسار للمسمار. يتم توجيه المسار بدقة ليكون موازياً للقوس الأمامي ومتجهاً قليلاً للداخل نحو مركز الفقرة لتجنب الشريان الفقري الذي يقع في الخارج. يتم إدخال مسمار من التيتانيوم (عادة بقطر 3.5 مم) في كل جانب.
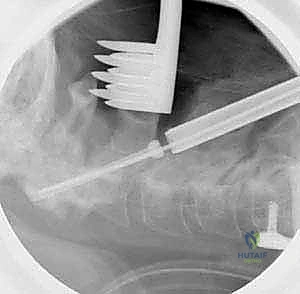
الخطوة 5: إدخال المسامير في الفقرة الثانية (C2 Pedicle/Pars Screws)
بنفس الدقة، يتم تحديد نقطة الدخول في الفقرة C2. اعتماداً على التشريح الفردي للمريض (الذي تمت دراسته مسبقاً عبر الأشعة المقطعية)، يختار الدكتور هطيف إما مسار العنيقة (Pedicle) أو مسار الجزء البين مفصلي (Pars). يتم إدخال المسامير بزاوية محددة لضمان أقصى قوة تثبيت دون اختراق القناة الشوكية أو ثقبة الشريان الفقري.
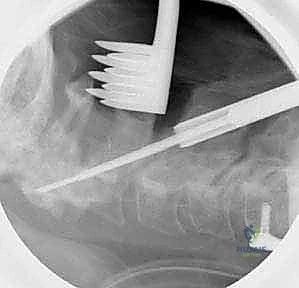
الخطوة 6: تركيب القضبان واستعادة المحاذاة (Reduction)
بعد وضع المسامير الأربعة بنجاح، يتم تقييم وضعية الفقرات. إذا كانت C1 منزلقة للأمام، يتم استخدام أدوات خاصة لسحبها للخلف واستعادة المحاذاة الطبيعية مع C2 (عملية تُسمى Reduction). بمجرد تحقيق الوضعية المثالية، يتم قص قضيبين من التيتانيوم بالطول المناسب وتثبيتهما بقوة في رؤوس المسامير. هذا يخلق "سقالة" معدنية صلبة تمنع أي حركة بين الفقرتين.
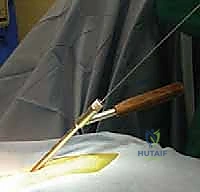
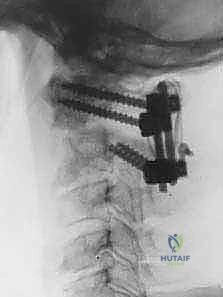
الخطوة 7: التصوير الشعاعي داخل العمليات
طوال الإجراء، وخاصة بعد تركيب المسامير والقضبان، يتم استخدام جهاز الأشعة السينية المحمول (C-arm
آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
مواضيع أخرى قد تهمك
