تخفيف الضغط الخلفي ودمج الفقرات العنقية: دليل المريض الشامل مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
عملية تخفيف الضغط الخلفي ودمج الفقرات العنقية هي إجراء جراحي حيوي لعلاج انضغاط الحبل الشوكي أو الأعصاب في الرقبة، وتوفر استقرارًا للعمود الفقري. يتضمن العلاج إزالة الضغط عن الهياكل العصبية وتثبيت الفقرات المتضررة لتحسين الوظيفة وتخفيف الألم.
الخلاصة الطبية السريعة: عملية تخفيف الضغط الخلفي ودمج الفقرات العنقية (Posterior Cervical Decompression and Fusion) هي إجراء جراحي حيوي ومتقدم لعلاج انضغاط الحبل الشوكي أو الجذور العصبية في الرقبة، وتوفر استقرارًا ميكانيكيًا وعصبيًا للعمود الفقري. يتضمن العلاج إزالة الضغط عن الهياكل العصبية الحساسة وتثبيت الفقرات المتضررة باستخدام أدوات دقيقة لتحسين الوظيفة الحركية والحسية وتخفيف الألم المستعصي.

مقدمة: الفهم العميق لجراحة تخفيف الضغط الخلفي ودمج الفقرات العنقية
تعتبر آلام الرقبة المزمنة ومشاكل العمود الفقري العنقي من الحالات الطبية الشائعة والمعقدة التي يمكن أن تؤدي إلى تدهور كارثي في جودة حياة المريض. عندما تتجاوز هذه المشاكل مجرد الألم العضلي لتصبح حالات شديدة تؤثر ميكانيكيًا على الحبل الشوكي أو تضغط على الجذور العصبية الخارجة منه، قد يصبح التدخل الجراحي ليس مجرد خيار، بل ضرورة حتمية لإنقاذ الوظائف العصبية للمريض. إحدى هذه العمليات الجراحية المهمة، الدقيقة، والمعقدة هي "تخفيف الضغط الخلفي ودمج الفقرات العنقية".
يهدف هذا الدليل الطبي الشامل والموسع إلى تقديم شرح مبسط، علمي، ومفصل للمرضى وذويهم حول هذه الجراحة. سنأخذك في رحلة تبدأ من فهم تشريح الرقبة المعقد، مرورًا بالأسباب المرضية التي تستدعي الجراحة، الأعراض السريرية، طرق التشخيص الدقيقة، وصولاً إلى تفاصيل الإجراء الجراحي خطوة بخطوة، وبروتوكولات التعافي المتوقعة.
في هذا السياق الطبي الدقيق، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل والعمود الفقري بجامعة صنعاء، كأحد أبرز الخبراء والمرجعيات الطبية الأولى في جراحة العظام والعمود الفقري في العاصمة صنعاء وعموم اليمن. بخبرة تمتد لأكثر من 20 عامًا، واعتماده على أحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery) ومناظير 4K، يضمن البروفيسور هطيف للمرضى أعلى مستويات الرعاية الطبية، الأمانة العلمية المطلقة، والنتائج الجراحية الإيجابية التي تعيد للمريض حياته الطبيعية.
إن فهمك العميق لتفاصيل هذه العملية سيساعدك بلا شك على اتخاذ قرارات طبية مستنيرة بالتشاور مع طبيبك، ويخفف من حدة القلق والتوتر بشأن الإجراء الجراحي. دعنا نبدأ رحلتنا لفهم هذا الجانب الهام والحساس من رعاية العمود الفقري.
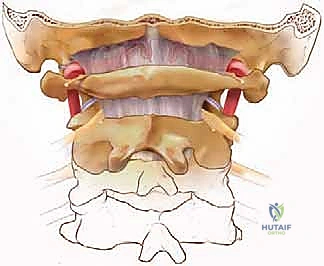
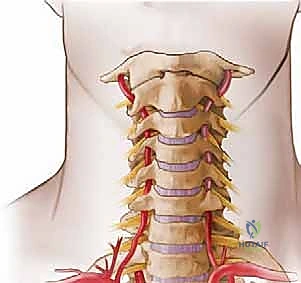
التشريح الخلفي للرقبة: نظرة تشريحية مفصلة على تعقيدات العمود الفقري العنقي
قبل الخوض في تفاصيل الجراحة أو الأمراض التي تصيب هذه المنطقة، من الضروري والمحوري أن يكون لدينا فهم أساسي وعميق لتشريح الجزء الخلفي من الرقبة. هذه المنطقة الحيوية ليست مجرد مجموعة من العظام المتراصة؛ بل هي شبكة هندسية معقدة من العظام، العضلات، الأربطة، والهياكل العصبية والوعائية الدقيقة التي تعمل بتناغم مذهل لتمكين حركة الرأس في جميع الاتجاهات مع توفير حماية فولاذية للحبل الشوكي.
المعالم العظمية: أساس استقرار وديناميكية الرقبة
تشكل العظام الدعامة الأساسية والهيكل الصلب للرقبة، وفهمها يساعد الجراح والمريض على حد سواء في تصور مكان المشكلة وكيفية إصلاحها جراحيًا.
- عظم القذالي (Occiput): يقع في الجزء العلوي والخلفي من الرقبة، وهو يمثل قاعدة الجمجمة التي يرتكز عليها الرأس. يحتوي هذا العظم على نتوءات وعلامات تشريحية مهمة ترتبط بها العضلات القوية التي تدعم الرأس.
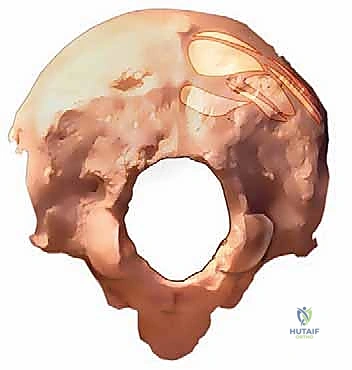
- الفقرات العنقية (Cervical Vertebrae): يتكون العمود الفقري العنقي من سبع فقرات، مرقمة علميًا من C1 إلى C7، وكل منها لها خصائصها الفريدة:
- الفقرة C1 (الأطلس - Atlas): هي فقرة فريدة جدًا تشبه الحلقة، لا تحتوي على جسم فقري أو نتوء شوكي حقيقي، بل تحتوي على حديبة خلفية صغيرة. وظيفتها الأساسية حمل الجمجمة.
- الفقرة C2 (المحور - Axis): تتميز بوجود نتوء عظمي يسمى "السن" (Odontoid process) الذي يتمفصل مع الأطلس ليسمح بحركة دوران الرأس. كما تتميز بنتوء شوكي خلفي كبير ومزدوج، مما يجعلها علامة جراحية مميزة.
- الفقرات من C3 إلى C6: تُعرف بالفقرات العنقية النمطية. نتوءاتها الشوكية الخلفية أصغر وعادة ما تكون مشقوقة (مزدوجة).
- الفقرة C7 (الفقرة البارزة): تمتلك أطول نتوء شوكي في منطقة الرقبة، وغالبًا ما يكون غير مزدوج. يمكنك تحسس هذا النتوء بسهولة عند قاعدة رقبتك من الخلف.
- الكتل الجانبية (Lateral Masses): هي أجزاء عظمية صلبة تقع على جانبي الفقرات (تحديداً من C3 إلى C6). تكتسب هذه الكتل أهمية جراحية قصوى لأنها توفر نقاط تثبيت قوية وآمنة للمسامير الجراحية أثناء عملية الدمج.
- السويقات (Pedicles): هي الجسور العظمية التي تربط الجسم الفقري (في الأمام) بالقوس الخلفي للفقرة. سويقات الفقرتين C2 و C7 تكون عادة كبيرة ومناسبة لإدخال المسامير (Pedicle screws)، بينما تتطلب سويقات الفقرات من C3 إلى C6 فحصًا دقيقًا للغاية بالأشعة المقطعية قبل الجراحة بسبب صغر حجمها وتنوع أبعادها بين شخص وآخر.
- المفاصل الوجيهية (Facet Joints): هي مفاصل زليلية صغيرة تقع بين كل فقرتين متتاليتين في الجزء الخلفي. مفصل C1-C2 مسؤول عن أكثر من 50% من حركة دوران الرأس، بينما تسمح المفاصل السفلية بحركات الانثناء، التمدد، والانحناء الجانبي.
العضلات والأربطة: دعائم الحركة والاستقرار الديناميكي
تغطي العضلات والأربطة الهيكل العظمي للفقرات، وتوفر القوة المحركة للرقبة بالإضافة إلى الاستقرار الديناميكي. يتم تقسيم عضلات الرقبة الخلفية إلى عدة طبقات (سطحية، متوسطة، وعميقة)، ويقوم الجراح الماهر بالتعامل معها بعناية فائقة أثناء الجراحة لتقليل التلف العضلي والوصول الآمن إلى العمود الفقري.
الأربطة، مثل الرباط القفوي (Nuchal Ligament) والرباط الأصفر (Ligamentum Flavum)، تربط العظام ببعضها وتوفر ثباتًا إضافيًا يمنع الحركات المفرطة التي قد تؤذي النخاع.
- العضلات تحت القذالية (Suboccipital Musculature): هي مجموعة من العضلات الصغيرة والعميقة التي تقع مباشرة تحت عظم القذالي (قاعدة الجمجمة). تلعب دورًا محوريًا في حركات الرأس الدقيقة والمعقدة.
- المثلث تحت القذالي (Suboccipital Triangle): هي منطقة تشريحية حيوية وبالغة الأهمية محاطة بهذه العضلات. تكمن خطورة وأهمية هذا المثلث في أنه يحتوي على الشريان الفقري والعصب تحت القذالي، مما يتطلب دقة جراحية متناهية لتجنب إصابتها.
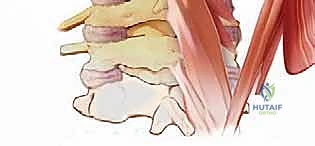
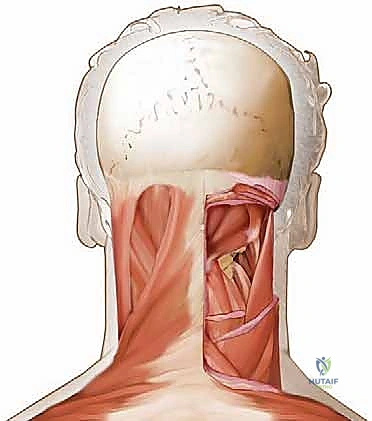
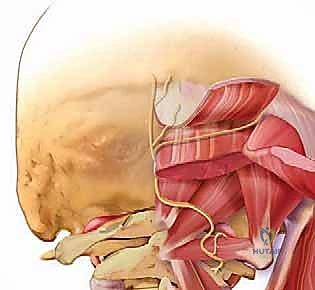
- المثلث تحت القذالي (Suboccipital Triangle): هي منطقة تشريحية حيوية وبالغة الأهمية محاطة بهذه العضلات. تكمن خطورة وأهمية هذا المثلث في أنه يحتوي على الشريان الفقري والعصب تحت القذالي، مما يتطلب دقة جراحية متناهية لتجنب إصابتها.
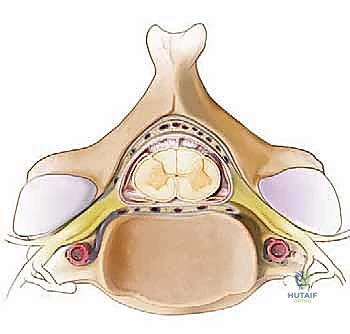
الاعتبارات العصبية الوعائية: هياكل حيوية تتطلب دقة جراحية متناهية
هذه هي المنطقة الأكثر حساسية في الرقبة، حيث يمكن أن يؤدي أي خطأ جراحي أو انضغاط مرضي إلى عواقب وخيمة تتراوح بين الشلل وفقدان الوظائف الحيوية.
- الشريان الفقري (Vertebral Artery): شريان حيوي يمر عبر القنوات العظمية (الثقوب المستعرضة) في الفقرات العنقية (عادة من C6 صعوداً إلى C1) ويدخل الجمجمة ليغذي الأجزاء الخلفية من الدماغ وجذع الدماغ. يكون هذا الشريان عرضة للإصابة أثناء وضع المسامير الجراحية إذا لم يتم التخطيط الجراحي بدقة متناهية.
- الحبل الشوكي (Spinal Cord): هو الطريق السريع للمعلومات العصبية بين الدماغ وبقية الجسم. يمر داخل القناة الشوكية التي تشكلها الفقرات. أي ضغط على الحبل الشوكي في هذه المنطقة (اعتلال النخاع الرقبي) يمكن أن يؤثر على حركة وإحساس الذراعين والساقين، وحتى التحكم في الأمعاء والمثانة.
- الجذور العصبية (Nerve Roots): تتفرع من الحبل الشوكي وتخرج عبر فتحات صغيرة بين الفقرات تسمى "الثقوب بين الفقرات" (Intervertebral foramina) لتغذي الكتفين، الذراعين، واليدين. انضغاط هذه الجذور يسبب ألمًا حادًا يمتد على طول الذراع (اعتلال الجذور العصبية).
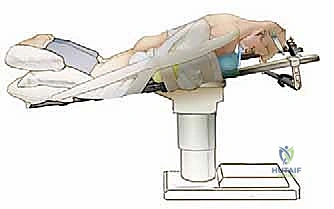
ما هي جراحة تخفيف الضغط الخلفي ودمج الفقرات العنقية؟
إن جراحة تخفيف الضغط الخلفي ودمج الفقرات العنقية هي في الواقع مزيج من إجراءين جراحيين يتم تنفيذهما في نفس العمليةية من خلال شق جراحي في الجزء الخلفي من الرقبة:
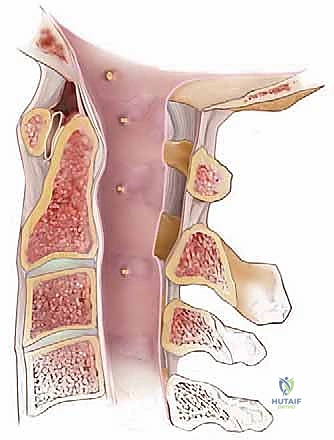
- تخفيف الضغط (Decompression): الهدف الأساسي هنا هو تحرير الحبل الشوكي أو الجذور العصبية من أي ضغط واقع عليها. يتم ذلك عادة عن طريق إجراء يسمى "استئصال الصفيحة الفقرية" (Laminectomy)، حيث يقوم الجراح بإزالة السقف العظمي (الصفيحة) للقناة الشوكية، بالإضافة إلى إزالة أي أربطة متضخمة أو نتوءات عظمية (Zosteophytes) تضيق المساحة المتاحة للأعصاب.
- دمج الفقرات (Fusion): بعد إزالة الأجزاء العظمية لتخفيف الضغط، قد يصبح العمود الفقري غير مستقر. لذلك، يتم إجراء الدمج. يتضمن ذلك استخدام أدوات معدنية (مسامير من التيتانيوم وقضبان) لتثبيت الفقرات معًا، ووضع طعوم عظمية (Bone grafts) بينها. بمرور الوقت، ينمو العظم الجديد ليلحم الفقرات معًا لتصبح قطعة عظمية واحدة صلبة ومستقرة.
لماذا يختار الجراح المقاربة الخلفية (من الخلف)؟
هناك طرق للوصول إلى العمود الفقري العنقي من الأمام (Anterior) ومن الخلف (Posterior). يختار الأستاذ الدكتور محمد هطيف المقاربة الخلفية في الحالات التالية:
* عندما يكون الضغط على الحبل الشوكي ناتجًا بشكل رئيسي عن هياكل خلفية (مثل تضخم الرباط الأصفر أو تضيق القناة الشوكية الخلقي).
* عندما يحتاج الجراح إلى تخفيف الضغط عن عدة مستويات فقرية متتالية (مثلاً من C3 إلى C6) في وقت واحد، حيث تكون المقاربة الخلفية أسهل وأكثر أمانًا لتعدد المستويات.
* في حالات التشوهات الشديدة في العمود الفقري التي تتطلب إعادة تقويم وتثبيت قوي من الخلف.
الأسباب والدواعي: متى تصبح هذه الجراحة المعقدة ضرورة حتمية؟
لا يتم اللجوء إلى جراحة تخفيف الضغط والدمج كخيار أول. بل يتم التوصية بها عندما تفشل العلاجات التحفظية في السيطرة على الأعراض، أو عندما يكون هناك خطر حقيقي بحدوث تلف عصبي دائم. من أبرز الحالات التي يعالجها البروفيسور محمد هطيف بهذه التقنية:
1. تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis)
مع التقدم في العمر، تتعرض مفاصل وأقراص العمود الفقري للتآكل والخشونة. هذا يؤدي إلى نمو نتوءات عظمية (مهماز عظمي) وتضخم في الأربطة المحيطة بالقناة الشوكية. النتيجة هي تضيق المساحة التي يمر فيها الحبل الشوكي، مما يؤدي إلى "خنق" النخاع ببطء.
2. اعتلال النخاع الرقبي (Cervical Spondylotic Myelopathy - CSM)
هو النتيجة المباشرة لتضيق القناة الشوكية الشديد. عندما ينضغط الحبل الشوكي، يبدأ المريض في فقدان التوازن، ضعف عام في الأطراف الأربعة، صعوبة في أداء المهام الدقيقة (مثل تزرير القميص أو الكتابة)، وتغيرات في طريقة المشي. هذه حالة تقدمية تتطلب تدخلاً جراحيًا عاجلاً لوقف التدهور العصبي.
3. الانزلاق الغضروفي العنقي المعقد (Complex Cervical Herniated Disc)
في حين أن معظم الانزلاقات الغضروفية تُعالج من الأمام، إلا أن بعض الحالات التي تترافق مع تضيق شديد في القناة أو تكون متعددة المستويات، قد تتطلب تدخلاً من الخلف لتوسيع مخرج العصب (Foraminotomy) مع إزالة الضغط.
4. عدم الاستقرار الشوكي (Spinal Instability)
يمكن أن يحدث عدم الاستقرار بسبب صدمة (مثل حوادث السيارات)، أو التهاب المفاصل الروماتويدي، أو كأثر جانبي لعمليات جراحية سابقة. في هذه الحالة، تتحرك الفقرات بشكل غير طبيعي وتنزلق فوق بعضها البعض، مما يهدد بقطع أو إصابة الحبل الشوكي. الدمج الخلفي هو الحل الأمثل لتثبيت هذا الانزلاق.
5. الأورام والالتهابات (Tumors and Infections)
في حالات نادرة، قد تنمو أورام حميدة أو خبيثة داخل أو حول القناة الشوكية العنقية، أو قد يحدث التهاب بكتيري يدمر العظام. يتطلب ذلك استئصال الآفة وتخفيف الضغط وإعادة بناء وتثبيت العمود الفقري.
الأعراض والعلامات التحذيرية: متى يجب عليك زيارة الأستاذ الدكتور محمد هطيف؟
تتراوح أعراض انضغاط العمود الفقري العنقي من ألم مزعج إلى إعاقة حركية كاملة. من الضروري الانتباه إلى الإشارات التي يرسلها جسمك.
جدول 1: القائمة المرجعية للأعراض (الأعراض المبكرة مقابل علامات الخطر)
| تصنيف الأعراض | الوصف التفصيلي للأعراض | الإجراء المطلوب |
|---|---|---|
| الأعراض المبكرة والمزعجة | - ألم وتصلب مزمن في الرقبة يزداد مع الحركة. - ألم يمتد (يشع) من الرقبة إلى الكتف، الذراع، أو حتى الأصابع. - شعور بالوخز أو التنميل (خدران) في اليدين أو الأصابع. - صداع متكرر يبدأ من قاعدة الجمجمة. |
تحديد موعد غير عاجل للفحص الطبي والبدء بالعلاج التحفظي. |
| الأعراض المتقدمة (الاعتلال العصبي) | - ضعف ملحوظ في عضلات الذراع أو اليد (سقوط الأشياء من اليد). - صعوبة في أداء الحركات الدقيقة (الكتابة، ربط الحذاء). - شعور بـ "صدمة كهربائية" تسري في العمود الفقري عند ثني الرقبة للأمام (علامة ليرميت). |
زيارة الأستاذ الدكتور محمد هطيف في أقرب وقت للتقييم الشامل. |
| علامات الخطر القصوى (حالة طارئة) | - فقدان التوازن وصعوبة في المشي (المشي بخطوات واسعة أو الترنح). - ضعف مفاجئ أو شلل تدريجي في الساقين والذراعين. - فقدان السيطرة على الأمعاء أو المثانة (سلس البول أو البراز). - خدر شديد في منطقة العجان. |
التوجه فوراً إلى الطوارئ أو الاتصال بعيادة الدكتور محمد هطيف للتدخل الجراحي الطارئ لمنع الشلل الدائم. |
التشخيص الدقيق: الأمانة العلمية والخبرة مع الأستاذ الدكتور محمد هطيف
الخطوة الأهم قبل أي تدخل جراحي هي التشخيص الدقيق. يُعرف البروفيسور محمد هطيف في الأوساط الطبية اليمنية بصرامته العلمية وأمانته الطبية المطلقة؛ فهو لا ينصح بالجراحة إلا إذا كانت هي الخيار الوحيد والمؤكد لعلاج المريض.
تبدأ رحلة التشخيص بـ:
1. التقييم السريري الشامل: يستمع الدكتور هطيف بعناية لتاريخك الطبي، ويقوم بإجراء فحص عصبي دقيق لاختبار قوة العضلات، ردود الفعل العصبية (Reflexes)، والإحساس في الأطراف.
2. التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لرؤية الأنسجة الرخوة. يوضح الرنين المغناطيسي بدقة متناهية حالة الحبل الشوكي، الجذور العصبية، الأقراص الغضروفية، والأربطة، ويحدد مكان وحجم الانضغاط.
3. التصوير المقطعي المحوسب (CT Scan): يقدم صورًا ثلاثية الأبعاد للعظام. يستخدمه الدكتور هطيف بشكل أساسي لتقييم النتوءات العظمية، التشوهات، وللتخطيط الجراحي الدقيق (خاصة لقياس حجم السويقات العظمية لاختيار مقاس المسامير المناسب).
4. الأشعة السينية الحركية (Dynamic X-rays): صور أشعة عادية تؤخذ والرقبة في حالة انثناء وتمدد كامل. هدفها الكشف عن أي "عدم استقرار" أو انزلاق غير طبيعي بين الفقرات أثناء الحركة.
5. تخطيط كهربية العضل (EMG): قد يُطلب لتحديد أي الجذور العصبية متضررة بدقة، خاصة إذا كانت الأعراض متداخلة مع أمراض أخرى مثل متلازمة النفق الرسغي.
الخيارات العلاجية: التحفظي مقابل الجراحي
في عيادة الأستاذ الدكتور محمد هطيف، القاعدة الذهبية هي: "البدء دائمًا بالعلاج الأقل بضعاً، ما لم تكن هناك علامات على تلف عصبي تقدمي".
جدول 2: المقارنة الشاملة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | التدخل الجراحي (تخفيف الضغط والدمج) |
|---|---|---|
| متى يُستخدم؟ | الخيار الأول لحالات الألم المعتدل، عدم وجود ضعف عصبي، وعدم وجود ضغط على الحبل الشوكي. | فشل العلاج التحفظي، وجود ضعف عصبي متزايد، اعتلال النخاع الرقبي، أو عدم استقرار العمود الفقري. |
| الأساليب المتبعة | أدوية (مضادات التهاب، مرخيات عضلات، أدوية أعصاب)، علاج طبيعي مكثف، حقن الستيرويد فوق الجافية، طوق الرقبة الناعم. | استئصال الصفيحة الفقرية (Laminectomy)، توسيع الثقوب العصبية، تثبيت الفقرات بالمسامير والقضبان، زراعة طعم عظمي. |
| الهدف الأساسي | تخفيف الألم، تقليل الالتهاب، وتقوية عضلات الرقبة لدعم العمود الفقري. | إزالة الضغط الميكانيكي الفعلي عن الأعصاب والنخاع، ومنع الحركة غير الطبيعية بين الفقرات (الدمج). |
| المزايا | تجنب مخاطر الجراحة، تكلفة أقل، لا يحتاج لفترة نقاهة بالمستشفى. | حل جذري للمشكلة الميكانيكية، يوقف التدهور العصبي، يحمي المريض من الشلل، نسب نجاح عالية جداً في تخفيف ألم الذراع. |
| العيوب/القيود | لا يعالج المشكلة الهيكلية (الضغط الميكانيكي يظل موجوداً)، قد يكون مسكناً مؤقتاً فقط في الحالات المتقدمة. | يتطلب فترة تعافي أطول، يقلل من نطاق حركة الرقبة (بسبب الدمج)، يحمل مخاطر جراحية عامة (نزيف، عدوى). |
التحضير للجراحة: خطواتك الأولى نحو التعافي
بمجرد اتخاذ القرار بإجراء الجراحة مع البروفيسور هطيف، تبدأ مرحلة التحضير الدقيق لضمان أقصى درجات الأمان:
* الفحوصات الشاملة: تحاليل دم كاملة، تخطيط قلب (ECG)، وأشعة للصدر للتأكد من لياقة المريض للتخدير العام.
* إيقاف بعض الأدوية: سيُطلب منك إيقاف الأدوية المسيلة للدم (مثل الأسبرين أو الوارفارين) ومضادات الالتهاب غير الستيرويدية قبل الجراحة بأسبوع على الأقل لتجنب النزيف.
* الإقلاع عن التدخين: وهو شرط حاسم لنجاح عملية "الدمج العظمي". النيكوتين يمنع نمو العظام وقد يؤدي إلى فشل التحام الفقرات.
* التحضير النفسي والمنزلي: تجهيز المنزل ليكون مريحاً بعد العودة (توفير وسائد داعمة، ترتيب الأشياء لتجنب الانحناء أو الوصول لأماكن عالية).
خطوات الإجراء الجراحي بالتفصيل: داخل غرفة
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك

