القدم الجوفاء المعقدة كل ما تحتاج معرفته عن التشخيص والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
القدم الجوفاء هي تشوه معقد متعدد المستويات يتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا. يشمل العلاج الجراحة التصحيحية التي تهدف إلى إعادة توازن القدم وتخفيف الألم، مع التركيز على استعادة الوظيفة الطبيعية. الأستاذ الدكتور محمد هطيف هو الخبير الأول في علاج القدم الجوفاء في صنعاء.
الخلاصة الطبية السريعة: القدم الجوفاء (Cavovarus Foot) هي تشوه معقد متعدد المستويات يتطلب تشخيصًا دقيقًا وعلاجًا متخصصًا للغاية. يشمل العلاج الجراحة التصحيحية التي تهدف إلى إعادة توازن القدم وتخفيف الألم، مع التركيز على استعادة الوظيفة الطبيعية والميكانيكا الحيوية للقدم. يُعد الأستاذ الدكتور محمد هطيف الخبير الأول والمرجع الطبي الأبرز في علاج القدم الجوفاء وجراحات العظام المعقدة في صنعاء واليمن، بفضل خبرته التي تتجاوز العشرين عامًا واستخدامه لأحدث التقنيات الجراحية.

مقدمة شاملة عن القدم الجوفاء المعقدة (Cavovarus Foot)
أهلاً بكم في هذا الدليل الطبي المرجعي والشامل حول القدم الجوفاء المعقدة، وهو تشوه ثلاثي الأبعاد في القدم يؤثر على حياة الآلاف من المرضى، ويحرمهم من القدرة على ممارسة حياتهم الطبيعية دون ألم. إذا كنت تعاني من آلام مزمنة في القدم، أو صعوبة بالغة في المشي، أو تلاحظ تغييرًا مستمرًا في شكل قدمك مع تقوس واضح في الكعب واحتكاك مستمر في الأحذية، فقد تكون مصابًا بمتلازمة القدم الجوفاء. هذه الحالة الطبية ليست مجرد مشكلة تجميلية أو تغير بسيط في شكل القدم، بل هي خلل بيوميكانيكي (ميكانيكي حيوي) ووظيفي معقد يمكن أن يؤدي إلى تدمير مفاصل القدم والكاحل بمرور الوقت إذا تُرك دون علاج.
تُعتبر القدم الجوفاء من أكبر التحديات في جراحة العظام، حيث تتطلب فهمًا تشريحيًا عميقًا لبيولوجيا القدم والكاحل، بالإضافة إلى مهارة جراحية فائقة الدقة لإعادة هندسة القدم. في هذا الدليل الموسع، سنأخذك في رحلة طبية تفصيلية لفهم هذه الحالة من جذورها، بدءًا من التشريح الدقيق، مرورًا بالأسباب العصبية والميكانيكية، وأحدث بروتوكولات التشخيص، وصولًا إلى خيارات العلاج التحفظية والجراحية المتقدمة التي يقدمها الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، والذي يُعد المرجع الأول والملاذ الآمن لمرضى تشوهات القدم في اليمن. هدفنا هو تزويدك بالمعرفة الطبية الموثوقة (وفق معايير E-E-A-T العالمية) التي تمكنك من اتخاذ القرار الصحيح لاستعادة صحتك.
ما هي القدم الجوفاء (القدم المقعرة) بالتفصيل؟
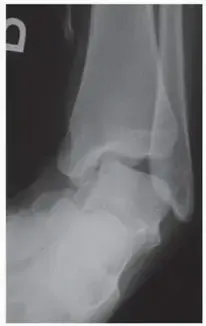
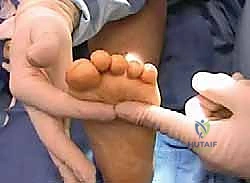
القدم الجوفاء هي تشوه مركب يتميز بارتفاع غير طبيعي ومفرط في القوس الطولي للقدم (Cavus)، يترافق عادة مع ميلان الكعب إلى الداخل (Varus)، وانثناء أخمصي في المشط الأول للقدم. هذا التشوه المعقد يجعل القدم صلبة وغير قادرة على امتصاص الصدمات أثناء المشي. بدلاً من توزيع وزن الجسم بالتساوي على كامل باطن القدم، يتركز الوزن بشكل مدمر على نقطتين رئيسيتين: كعب القدم، ورؤوس عظام المشط (مقدمة القدم).
هذا التوزيع غير المتكافئ للضغط يؤدي إلى سلسلة من المشاكل المترابطة: آلام مبرحة، تكون مسامير لحم (Calluses) قاسية ومؤلمة أسفل القدم، التواءات متكررة في الكاحل بسبب عدم الاستقرار الجانبي، تشوه أصابع القدم لتصبح مثل "المخالب" (Claw Toes)، وصعوبة بالغة في إيجاد أحذية مناسبة. إنها مشكلة متعددة الأبعاد تبدأ من اختلال التوازن العضلي وتصل إلى تشوه العظام والمفاصل.
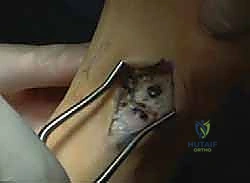
التشريح الميكانيكي الدقيق للقدم والكاحل
لفهم كيف يحدث تشوه القدم الجوفاء، يجب علينا أولاً الغوص في أعماق التشريح الهندسي المذهل للقدم البشرية. القدم ليست مجرد كتلة عظمية، بل هي "نظام تعليق" متطور للغاية يتكون من 26 عظمة، و33 مفصلاً، وأكثر من 100 وتر ورباط، بالإضافة إلى شبكة معقدة من الأعصاب والأوعية الدموية.
العظام والمفاصل: البنية التحتية
- عظم العقب (Calcaneus): هو حجر الزاوية في القدم، وهو العظمة الأكبر التي تشكل الكعب وتتحمل العبء الأكبر من وزن الجسم عند الاصطدام بالأرض. في القدم الجوفاء، يميل هذا العظم إلى الداخل بشكل مَرَضي.
- عظم الكاحل (Talus): العظمة التي تربط الساق بالقدم، وتلعب دورًا محوريًا في نقل الوزن.
- القوس الطولي الداخلي: يتكون من عظم الكاحل، العظم الزورقي (Navicular)، العظام الإسفينية (Cuneiforms)، وعظم المشط الأول. في القدم الجوفاء، يكون هذا القوس مشدودًا ومرتفعًا كالجسر المقوس.
- المفصل تحت الكاحل (Subtalar Joint): المفصل الحاسم الذي يسمح للقدم بالتكيف مع الأسطح غير المستوية من خلال حركات الانقلاب للداخل والخارج (Inversion and Eversion). في الحالات المتقدمة من القدم الجوفاء، يتصلب هذا المفصل تمامًا.
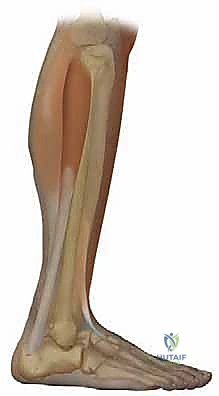
الأوتار والعضلات: محركات الحركة والتوازن
القدم الجوفاء هي في جوهرها "معركة خاسرة" بين العضلات. يحدث التشوه عندما تتغلب العضلات القوية على العضلات الضعيفة، مما يؤدي إلى سحب العظام من مسارها الطبيعي.
- وتر العرقوب (Achilles Tendon): أضخم وتر في جسم الإنسان. عندما يتقلص ويقصر، فإنه يسحب الكعب بقوة، مما يساهم في تفاقم التشوه ورفع قوس القدم.
- وتر الشظية الطويلة (Peroneus Longus): هذا الوتر هو أحد "الجناة" الرئيسيين في القدم الجوفاء. عندما يكون نشطًا بشكل مفرط مقارنة بالعضلات الأخرى، فإنه يسحب عظم المشط الأول بقوة نحو الأسفل، مما يخلق القوس المرتفع.
- وتر الظنبوبي الأمامي (Tibialis Anterior): العضلة المسؤولة عن رفع القدم للأعلى. ضعف هذه العضلة هو سبب رئيسي لاختلال التوازن.
- اللفافة الأخمصية (Plantar Fascia): الشريط الليفي القوي أسفل القدم. في القدم الجوفاء، تصبح هذه اللفافة مشدودة ومتقلصة للغاية، وتعمل كوتر قوس الرماية الذي يبقي القدم مقوسة.
الأعصاب: شبكة الاتصالات المعقدة
تلعب الأعصاب دورًا مزدوجًا في القدم الجوفاء؛ فهي غالبًا ما تكون السبب في حدوث التشوه (بسبب الأمراض العصبية)، وهي أيضًا التي تنقل إشارات الألم المبرح للمريض.
- العصب الشظوي (Peroneal Nerve): يغذي العضلات التي ترفع القدم وتدفعها للخارج. تلف هذا العصب يؤدي إلى سقوط القدم وتطور القدم الجوفاء.
- العصب الظنبوبي (Tibial Nerve): يغذي عضلات باطن القدم ويوفر الإحساس للكعب وأسفل القدم.
الأسباب العميقة وعوامل الخطر للقدم الجوفاء
لماذا ترتفع القدم بهذا الشكل غير الطبيعي؟ يؤكد الأستاذ الدكتور محمد هطيف أن حوالي 60% إلى 80% من حالات القدم الجوفاء ثنائية الجانب (في كلتا القدمين) لها أسباب عصبية كامنة. التشخيص الدقيق للسبب هو الخطوة الأولى والأهم في رحلة العلاج.
1. الاضطرابات العصبية العضلية (السبب الأكثر شيوعًا)
هذه الأمراض تؤدي إلى تلف تدريجي في الأعصاب المحيطية، مما يسبب ضعفًا في عضلات معينة في الساق والقدم. هذا الضعف يؤدي إلى اختلال التوازن العضلي الذي ذكرناه سابقًا.
* مرض شاركو-ماري-توث (Charcot-Marie-Tooth - CMT): هو اضطراب وراثي يصيب الأعصاب المحيطية، وهو السبب الأول والأشهر للقدم الجوفاء. يتسبب في ضعف تدريجي لعضلات الساق والقدم، وعادة ما يظهر في مرحلة المراهقة أو البلوغ المبكر.
* الصلب المشقوق (Spina Bifida): عيب خلقي في العمود الفقري يمكن أن يؤثر على الأعصاب المتجهة إلى الساقين.
* شلل الأطفال (Polio): رغم ندرته حاليًا، إلا أن آثاره المتأخرة تسبب اختلالات عضلية شديدة تؤدي للقدم الجوفاء.
* الشلل الدماغي (Cerebral Palsy): يؤدي إلى تشنج العضلات وزيادة توترها، مما يشوه شكل القدم.
* أورام النخاع الشوكي أو إصابات العمود الفقري: التي تضغط على الأعصاب المغذية للطرف السفلي.

2. الصدمات والإصابات (Trauma)
القدم الجوفاء يمكن أن تتطور لاحقًا في الحياة نتيجة لإصابات شديدة:
* متلازمة الحيز (Compartment Syndrome): تورم شديد داخل عضلات الساق بعد كسر أو إصابة، يؤدي إلى موت العضلات وتليفها، مما يسحب القدم إلى وضعية الجوفاء.
* الكسور سيئة الالتئام: خاصة كسور عظم الكاحل أو العقب، إذا لم تُعالج بشكل صحيح، تغير الميكانيكا الحيوية للقدم.
* إصابات الأعصاب المباشرة: مثل قطع العصب الشظوي أثناء الحوادث.
3. القدم الجوفاء مجهولة السبب (Idiopathic)
في بعض الحالات (حوالي 20%)، لا يمكن العثور على أي سبب عصبي أو صدمة سابقة. قد يكون التشوه موجودًا منذ الولادة بتغيرات طفيفة تزداد سوءًا مع النمو وتقدم العمر، وغالبًا ما يرتبط بعوامل وراثية غير محددة.
الأعراض والعلامات السريرية: متى يجب أن تقلق؟
القدم الجوفاء ليست مجرد "قوس مرتفع". إنها مجموعة من الأعراض المتطورة التي تدمر جودة حياة المريض. يوضح الدكتور محمد هطيف أن المرضى عادة ما يزورون العيادة يشتكون من الأعراض التالية:
- ألم مزمن وشديد: يتركز الألم بشكل أساسي في الجزء الخارجي من القدم (بسبب ميلان القدم والمشي على الحافة الخارجية)، وفي باطن القدم خلف الأصابع (Metatarsalgia) بسبب الضغط الهائل على رؤوس عظام المشط.
- عدم استقرار الكاحل (التواءات متكررة): بسبب ميلان الكعب للداخل، يصبح الكاحل غير مستقر تمامًا، ويعاني المريض من التواءات متكررة (Ankle Sprains) حتى عند المشي على أسطح مستوية.
- تصلب القدم: تفقد القدم مرونتها الطبيعية وتصبح غير قادرة على امتصاص صدمة المشي.
- تكون مسامير اللحم (Callosities): تتكون طبقات سميكة ومؤلمة جدًا من الجلد الميت تحت قاعدة إصبع القدم الأول، وتحت الإصبع الخامس، وعلى الحافة الخارجية للقدم.
- تشوه أصابع القدم (المخالب - Claw Toes): تنثني الأصابع وتتصلب في وضعية تشبه المخالب، مما يسبب احتكاكًا مؤلمًا مع الحذاء من الأعلى وتكون تقرحات.
- صعوبة ارتداء الأحذية: يجد المريض صعوبة بالغة في إيجاد حذاء يناسب ارتفاع قوس قدمه، وغالبًا ما يهترئ الحذاء بسرعة من الحافة الخارجية.
- سقوط القدم (Foot Drop): في الحالات الناتجة عن أمراض عصبية، قد يواجه المريض صعوبة في رفع مقدمة قدمه أثناء المشي، مما يجعله يتعثر بشكل متكرر.
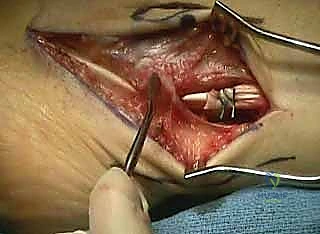
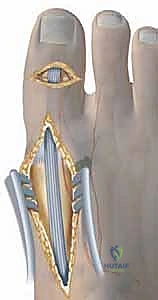
التشخيص الدقيق: مفتاح العلاج الناجح مع د. محمد هطيف
يتميز الأستاذ الدكتور محمد هطيف بمنهجية صارمة ودقيقة في التشخيص. التشخيص الخاطئ أو السطحي للقدم الجوفاء يؤدي حتمًا إلى فشل العلاج الجراحي. يتضمن التقييم الشامل في عيادة الدكتور هطيف الخطوات التالية:
1. الفحص السريري الشامل
يبدأ الدكتور هطيف بمراقبة طريقة مشي المريض (Gait Analysis). يتم فحص القدم وهي تحمل الوزن (أثناء الوقوف) وهي لا تحمل الوزن. يتم تقييم قوة كل عضلة على حدة، وفحص الإحساس، والبحث عن أي علامات لأمراض عصبية.
اختبار كولمان بلوك (Coleman Block Test):
هذا هو الاختبار الأهم على الإطلاق في تقييم القدم الجوفاء. يهدف هذا الاختبار إلى تحديد ما إذا كان تشوه الكعب (ميلانه للداخل) هو تشوه مرن أم صلب وثابت. يتم وضع كعب المريض والحافة الخارجية لقدمه على كتلة خشبية صغيرة، بينما يُترك إصبع القدم الأول يتدلى في الهواء.
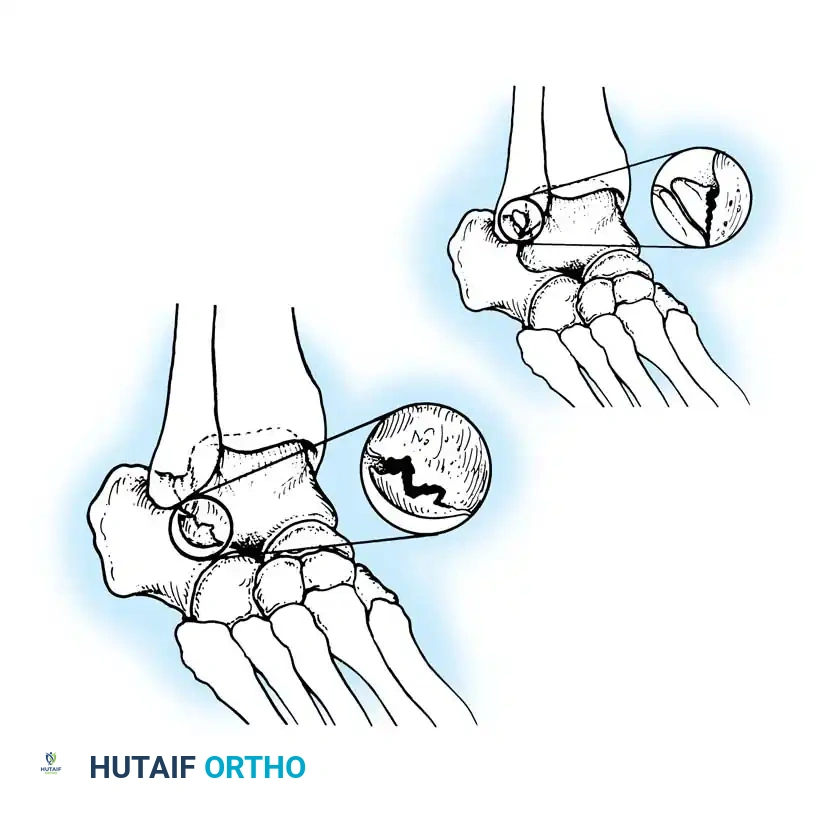
* إذا تصحح وضع الكعب وأصبح مستقيمًا، فهذا يعني أن التشوه ناتج عن هبوط المشط الأول، وأن المفصل تحت الكاحل لا يزال مرنًا (مما يغير خطة الجراحة لتكون أقل توغلاً).
* إذا ظل الكعب مائلاً، فهذا يعني أن التشوه صلب وتغيرت بنية العظام، مما يتطلب جراحات عظمية أكثر تعقيدًا.
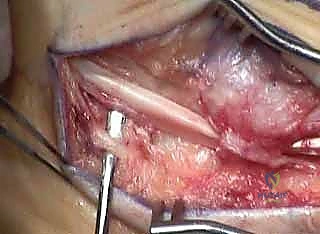
2. التصوير الشعاعي المتقدم
التشخيص بالعين المجردة لا يكفي. يعتمد الدكتور هطيف على أحدث تقنيات التصوير:
* الأشعة السينية (X-rays) مع تحمل الوزن: تُؤخذ صور للقدم والكاحل من زوايا متعددة والمريض واقف. يتم قياس زوايا محددة مثل (Meary's Angle) و (Hibbs Angle) و زاوية ميلان العقب لتحديد شدة التقوس بدقة هندسية.
* التصوير المقطعي المحوسب (CT Scan): ضروري جدًا في الحالات المعقدة لتقييم حالة المفاصل بدقة ثلاثية الأبعاد، وللتخطيط لعمليات قص العظام أو دمج المفاصل.
* التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة، مثل تمزقات الأوتار (خاصة أوتار الشظية) أو مشاكل الأربطة.
3. التخطيط الكهربائي للعضلات والأعصاب (EMG/NCS)
إذا اشتبه الدكتور هطيف في وجود سبب عصبي (مثل مرض CMT)، فسيتم إحالة المريض لطبيب أعصاب لإجراء تخطيط للأعصاب لتحديد مدى التلف العصبي وسرعة تطوره.
جدول 1: الفرق بين القدم الجوفاء المرنة والصلبة
| وجه المقارنة | القدم الجوفاء المرنة (Flexible) | القدم الجوفاء الصلبة (Rigid) |
|---|---|---|
| تعريف الحالة | المفاصل لا تزال تتحرك. التشوه يظهر عند الوقوف ويختفي أو يقل عند الجلوس. | المفاصل تيبست. التشوه ثابت لا يتغير سواء كان المريض واقفًا أو جالسًا. |
| نتيجة اختبار كولمان | الكعب يتصحح ويصبح مستقيمًا. | الكعب يبقى مائلاً للداخل (Varus). |
| تطور الحالة | عادة ما تكون في المراحل المبكرة من المرض. | تمثل المراحل المتقدمة والمزمنة من التشوه. |
| خطة العلاج الجراحي | تعتمد غالباً على نقل الأوتار وإصلاح الأنسجة الرخوة مع قص عظمي بسيط. | تتطلب جراحات عظمية معقدة، قص عظام متعدد، وأحياناً دمج المفاصل (Arthrodesis). |
| النتائج المتوقعة | ممتازة، مع استعادة كاملة لمرونة وحركة القدم. | جيدة جداً في تخفيف الألم واستقامة القدم، لكن مع فقدان بعض مرونة المفاصل المدمجة. |

خيارات العلاج التحفظي (غير الجراحي)
هل يمكن علاج القدم الجوفاء بدون جراحة؟ الإجابة المباشرة والصادقة من الدكتور محمد هطيف هي: العلاج التحفظي لا يصحح التشوه العظمي، ولكنه قد يكون فعالاً في تخفيف الأعراض في الحالات الخفيفة جداً أو للمرضى الذين لا تسمح حالتهم الصحية بالجراحة.
يشمل العلاج التحفظي:
1. النعال والأجهزة التقويمية المخصصة (Custom Orthotics): يتم تصميم نعل خاص يأخذ شكل القوس المرتفع لدعمه، ويحتوي على تفريغ للضغط تحت رؤوس عظام المشط وتحت الكعب لتوزيع وزن الجسم بشكل متساوٍ وتخفيف الألم.
2. تعديل الأحذية: استخدام أحذية ذات نعل عريض وقاسٍ لتوفير الثبات ومنع التواء الكاحل، مع توفير مساحة كافية من الأعلى لاستيعاب أصابع القدم المخلبية.
3. دعامات الكاحل والقدم (AFO): في حالات سقوط القدم أو عدم الاستقرار الشديد، تُستخدم دعامات بلاستيكية أو كربونية لدعم الكاحل ومنع التوائه أثناء المشي.
4. العلاج الطبيعي: تمارين التمدد المكثفة لوتر العرقوب واللفافة الأخمصية، وتقوية العضلات الضعيفة (مثل الظنبوبي الأمامي) لمحاولة إبطاء تطور التشوه.
5. العناية بالقدم: إزالة مسامير اللحم بشكل دوري بواسطة متخصص لمنع التقرحات.

التدخل الجراحي: الفن والهندسة مع الأستاذ الدكتور محمد هطيف
عندما يفشل العلاج التحفظي في تخفيف الألم، أو عندما يكون التشوه متقدماً ويهدد بتدمير مفاصل القدم، تصبح الجراحة هي الحل الأمثل والوحيد. جراحة القدم الجوفاء ليست عملية قياسية تناسب الجميع (Not One-Size-Fits-All)؛ بل هي جراحة "مفصلة" (À la carte) تعتمد على تقييم كل تشوه في قدم المريض على حدة.
يُعرف الأستاذ الدكتور محمد هطيف ببراعته في التخطيط الجراحي الدقيق، حيث يجمع بين جراحات الأنسجة الرخوة والجراحات العظمية في عملية واحدة متكاملة لإعادة هندسة القدم بشكل مثالي.
فلسفة العلاج الجراحي
الهدف من الجراحة ليس مجرد تجميل شكل القدم، بل تحقيق ثلاثة أهداف رئيسية:
1. قدم مستقيمة (Plantigrade Foot): قادرة على ملامسة الأرض بشكل مسطح وتوزيع الوزن بالتساوي.
2. قدم مستقرة (Stable Foot): كاحل قوي لا يتعرض للالتواءات.
3. قدم خالية من الألم (Painless Foot): تمكن المريض من المشي وارتداء الأحذية الطبيعية.
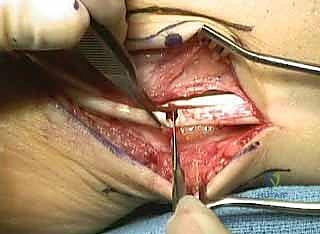
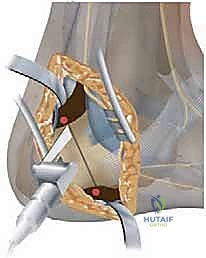
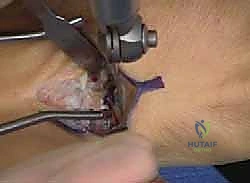
أولاً: جراحات الأنسجة الرخوة (Soft Tissue Procedures)
تُجرى هذه الإجراءات لإعادة التوازن العضلي المفقود:
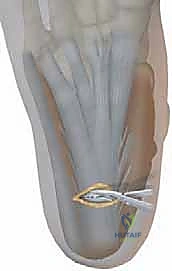
* تحرير اللفافة الأخمصية (Plantar Fascia Release - Steindler Stripping): قطع اللفافة الأخمصية المشدودة أسفل القدم للسماح للقوس بالانخفاض.
* إطالة وتر العرقوب (Achilles Tendon Lengthening): إذا كان الوتر قصيراً ويسحب الكعب للداخل.
* نقل الأوتار (Tendon Transfers): هذا هو الجزء الأكثر دقة. يقوم الدكتور هطيف بنقل الأوتار المفرطة النشاط لتقوم بوظيفة الأوتار الضعيفة. أشهرها هو نقل وتر الشظية الطويلة (Peroneus Longus) وربطه بوتر الشظية القصيرة (Peroneus Brevis) لتقليل سحب المشط الأول للأسفل وزيادة قوة رفع القدم للخارج.
* إصلاح أصابع القدم المخلبية (Jones Procedure): نقل أوتار الأصابع وتثبيت المفاصل لفرد الأصابع وإعادتها لوضعها الطبيعي.

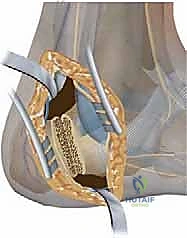
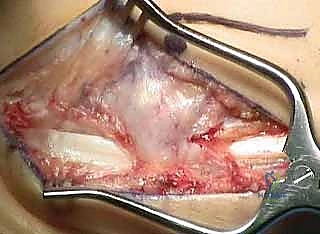
ثانياً: الجراحات العظمية (Bony Procedures)
إذا كان التشوه صلبًا أو لم يكفِ إصلاح الأنسجة الرخوة، يتدخل الدكتور هطيف لتعديل العظام:
* قص عظم الكعب (Calcaneal Osteotomy): (مثل إزاحة الكعب للخارج Lateralizing Calcaneal Osteotomy أو قص Dwyer). يتم قطع عظم الكعب وإزاحته للخارج وتثبيته بمسامير خاصة لإصلاح ميلان الكعب وتوسيع قاعدة ارتكاز القدم.
* قص عظم المشط الأول (1st Metatarsal Dorsiflexion Osteotomy): يتم إزالة إسفين عظمي صغير من المشط الأول لرفعه للأعلى، مما يقلل من القوس المرتفع ويخفف الضغط عن مقدمة القدم.
* قص عظام منتصف القدم (Midfoot Osteotomies): في حالات التقوس الشديد، يتم قطع العظام في منتصف القدم (مثل عملية Cole أو Japas) لتسوية القوس.
ثالثاً: جراحات دمج المفاصل (Arthrodesis)
في الحالات المتقدمة جداً، المهملة، أو التي تعاني من خشونة المفاصل وتآكل الغضاريف (Arthritis)، يكون الحل هو الدمج.
* الدمج الثلاثي (Triple Arthrodesis): يتم دمج ثلاثة مفاصل رئيسية في مؤخرة القدم (المفصل تحت الكاحل، المفصل الكاحلي الزورقي، والمفصل العقبي النردي). هذه العملية تقضي على الألم تماماً وتوفر قدماً مستقيمة ومستقرة جداً، ولكنها تحد من حركة القدم الجانبية. بفضل خبرة د. هطيف، يتم إجراء هذه العملية بدقة بالغة لضمان أفضل وضعية وظيفية للقدم.
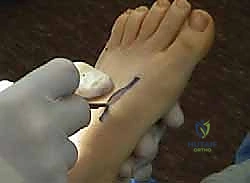
خطوة بخطوة: رحلتك الجراحية مع الأستاذ الدكتور محمد هطيف
الخضوع لعملية جراحية معقدة يتطلب ثقة تامة في الجراح. إليك ما تتوقعه خطوة بخطوة عند اختيارك للدكتور محمد
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك