عملية قطع العظم الوتدي القريب المغلق: الحل المتقدم لتصحيح الوكعة الإبهامية المعقدة مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
عملية قطع العظم الوتدي القريب المغلق هي إجراء جراحي متقدم لتصحيح تشوه الوكعة الإبهامية الشديدة، وتهدف إلى استعادة المحاذاة البيوميكانيكية للقدم، تخفيف الألم، وضمان وظيفة طويلة الأمد. يقدم الأستاذ الدكتور محمد هطيف هذا العلاج الدقيق في صنعاء بنتائج ممتازة.
الخلاصة الطبية السريعة: عملية قطع العظم الوتدي القريب المغلق (Proximal Closing Wedge Osteotomy) هي إجراء جراحي عظمي متقدم لتصحيح تشوه الوكعة الإبهامية الشديدة والمعقدة. تهدف هذه الجراحة الدقيقة إلى استعادة المحاذاة البيوميكانيكية الصحيحة للقدم، تخفيف الألم المزمن، وضمان وظيفة حركية طويلة الأمد تمنع الانتكاس. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، هذا العلاج الدقيق في العاصمة اليمنية صنعاء، مستنداً إلى خبرة تتجاوز 20 عاماً وتقنيات جراحية عالمية لضمان نتائج ممتازة ومستدامة.

مقدمة شاملة عن الوكعة الإبهامية والحلول الجراحية المتقدمة
أهلاً بكم في الدليل الطبي الأ comprehensive والأكثر تفصيلاً في اليمن حول العناية بالقدم المتخصصة. نحن ندرك تمامًا مدى تأثير الألم المستمر والتشوه الشكلي على جودة حياتكم، وقدرتكم على أداء مهامكم اليومية، وحتى اختياركم للأحذية المناسبة. تعد الوكعة الإبهامية (Hallux Valgus)، والمعروفة شعبياً بـ "انحراف إصبع القدم الأكبر" أو "تورم إبهام القدم"، مشكلة هيكلية شائعة ومعقدة تؤثر على إبهام القدم، وتسبب نتوءًا عظميًا مؤلمًا وملتهباً عند قاعدة الإصبع، بالإضافة إلى انحراف الإبهام بشكل قسري نحو الأصابع الأخرى، مما يسبب تزاحماً وتشوهات ثانوية.
في الحالات الخفيفة إلى المتوسطة، قد تكون العلاجات التحفظية (مثل تغيير الأحذية، استخدام الدعامات، والمسكنات) كافية لتخفيف الأعراض المؤقتة. ولكن، عندما يتطور التشوه ليصبح شديدًا، ويؤثر بشكل مباشر على الأنشطة اليومية، ويسبب ألمًا مزمنًا لا يستجيب للأدوية، ويحد من القدرة على المشي السليم، يصبح التدخل الجراحي المتقدم هو الحل الطبي الأمثل والوحيد لاستعادة راحة ووظيفة القدم.
في هذه الصفحة الشاملة، سنتعمق بشكل علمي ودقيق في أحد الإجراءات الجراحية الرائدة والمتقدمة لتصحيح الوكعة الإبهامية الشديدة: عملية قطع العظم الوتدي القريب المغلق (Proximal Closing Wedge Osteotomy). هذه العملية ليست مجرد إزالة لبروز عظمي سطحي؛ إنها هندسة طبية دقيقة وإعادة تشكيل للعظم من جذوره، تهدف إلى استعادة دقيقة للمحاذاة البيوميكانيكية الطبيعية للقدم، وتخفيف الألم بشكل نهائي، وضمان وظيفة طويلة الأمد تمنع عودة التشوه لمرضانا.
نحن نؤمن إيماناً راسخاً بأن التثقيف الطبي والمعرفة العميقة هما مفتاح اتخاذ القرارات الصحيحة والمستنيرة بشأن صحتكم. لذا، سنقدم لكم شرحًا مفصلاً وشاملاً لهذا الإجراء، بدءًا من فهم التشريح المعقد للوكعة، مرورًا بالتشخيص الدقيق بالآشعة، وصولاً إلى أدق تفاصيل العملية الجراحية داخل غرفة العمليات، وخطوات التعافي والتأهيل الفيزيائي.
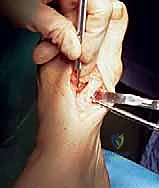
التشريح الأساسي الدقيق للقدم والوكعة الإبهامية
لفهم ماهية الوكعة الإبهامية وكيفية تصحيحها جراحياً بتقنية قطع العظم الوتدي القريب، من الضروري جداً أن نلقي نظرة طبية عميقة على تشريح القدم، وخاصة المنطقة الأمامية التي تتحمل العبء الأكبر من وزن الجسم أثناء الحركة.
عظام ومفاصل القدم الأمامية
تتكون القدم البشرية من بنية هندسية مذهلة ومعقدة تضم 26 عظمة، و33 مفصلاً، وأكثر من 100 عضلة ووتر ورباط تعمل معًا بتناغم مذهل لتوفير الدعم، التوازن، والحركة. في الجزء الأمامي من القدم (Forefoot)، نجد المكونات التالية التي تلعب دوراً محورياً في هذا التشوه:
- عظام مشط القدم (Metatarsal Bones): وهي خمس عظام أنبوبية طويلة تمتد من منتصف القدم لتتصل بقواعد الأصابع. العظم الأول من مشط القدم (First Metatarsal) هو الأقصر ولكنه الأسمك والأقوى والأكثر أهمية في دعم وزن الجسم أثناء مرحلة الدفع في دورة المشي.
- عظام الأصابع (Phalanges): كل إصبع يتكون من ثلاث عظام صغيرة (سلاميات)، باستثناء إبهام القدم (Hallux) الذي يتكون من عظمتين فقط: السلامية الدانية (Proximal Phalanx) القريبة من القدم، والسلامية القاصية (Distal Phalanx) عند طرف الإصبع.
- المفاصل الحيوية:
- المفصل المشطي السلامي الأول (First Metatarsophalangeal Joint - 1st MTPJ): هو المفصل المفصلي المعقد الذي يربط رأس عظم مشط القدم الأول بقاعدة السلامية الدانية لإبهام القدم. هذا المفصل هو الساحة الرئيسية التي تحدث فيها معركة تشوه الوكعة الإبهامية.
- المفصل المشطي الإسفيني الأول (First Metatarsocuneiform Joint - 1st MCJ): يقع في قاعدة عظم المشط الأول، ويربطه بالعظم الإسفيني الإنسي (Medial Cuneiform) في منتصف القدم. استقرار ومرونة هذا المفصل (Hypermobility) يعتبران عاملين حاسمين في تطور التشوه وتحديد نوع الجراحة الأنسب، وهو الموقع القريب (Proximal) الذي تستهدفه عمليتنا اليوم.
ما هي الوكعة الإبهامية (Hallux Valgus) من منظور بيوميكانيكي؟
الوكعة الإبهامية ليست مجرد "نمو عظمي زائد" كما يعتقد الكثيرون، بل هي تشوه تدريجي وثلاثي الأبعاد في بنية القدم. يتميز هذا التشوه بانحراف مزدوج ومعاكس:
1. انحراف إبهام القدم (Hallux): نحو الجانب الوحشي (الخارجي) باتجاه الأصابع الصغرى (Valgus deviation).
2. انحراف عظم المشط الأول (First Metatarsal): نحو الجانب الإنسي (الداخلي) بعيداً عن باقي أمشاط القدم (Varus deviation).
هذا الانفصال والتباين في الزوايا يخلق زاوية كبيرة بين مشط القدم الأول والثاني (Intermetatarsal Angle - IMA). نتيجة لهذا الانحراف، يبرز رأس عظم المشط الأول تحت الجلد على الجانب الداخلي للقدم، مكوناً النتوء العظمي البارز الذي يُعرف بالوكعة أو "Bunion".
يؤدي هذا التشوه البيوميكانيكي المعقد إلى:
* تغير جذري في المحاذاة: خروج المفصل عن محوره الطبيعي، مما يؤدي إلى تآكل الغضاريف المبكر (خشونة المفصل).
* ضغط شديد على الأنسجة الرخوة: يسبب النتوء العظمي احتكاكًا مستمراً وضغطًا داخل الحذاء، مما يؤدي إلى التهاب الجراب (Bursitis)، وتورم، واحمرار شديد.
* خلل وظيفي في المشي: يفقد إبهام القدم قدرته على تحمل الوزن ودفع الجسم للأمام، مما ينقل العبء إلى عظام المشط الصغرى مسبباً آلاماً مبرحة في باطن القدم (Metatarsalgia).
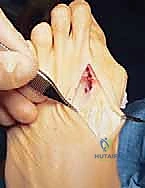
الأسباب وعوامل الخطر العميقة للوكعة الإبهامية
لا تتطور الوكعة الإبهامية بين عشية وضحاها، بل هي نتيجة لتراكم مجموعة من العوامل الوراثية والبيئية والميكانيكية. فهم هذه الأسباب يساعد الأستاذ الدكتور محمد هطيف في وضع خطة العلاج الجراحية لضمان عدم عودة التشوه.
- العوامل الوراثية والجينية (Genetics): تلعب الوراثة الدور الأكبر. أنت لا ترث "الوكعة" بحد ذاتها، بل ترث بنية القدم والميكانيكا الحيوية التي تجعلك عرضة لتطورها. مثل القدم المسطحة (Flat feet)، ومرونة المفاصل المفرطة، وشكل عظام المشط.
- الأحذية غير المناسبة (Improper Footwear): ارتداء الأحذية الضيقة من الأمام (المدببة) والأحذية ذات الكعب العالي لفترات طويلة يجبر أصابع القدم على الانحشار في مساحة ضيقة، ويزيد الضغط على مقدمة القدم، مما يسرع من تفاقم التشوه الكامن، ولكنه نادراً ما يكون السبب الجذري الوحيد.
- الميكانيكا الحيوية غير الطبيعية (Abnormal Biomechanics): مثل الكب المفرط (Overpronation) أثناء المشي، حيث تميل القدم للداخل، مما يضع ضغطاً غير طبيعي على المفصل المشطي السلامي الأول، ويدفع الإبهام تدريجياً نحو الخارج.
- الأمراض الروماتيزمية والالتهابية: مثل التهاب المفاصل الروماتويدي (Rheumatoid Arthritis)، الذي يسبب تدميراً تدريجياً لكبسولات المفاصل والأربطة، مما يؤدي إلى تشوهات شديدة وسريعة في أصابع القدم.
- الإصابات والرضوض السابقة: التعرض لكسور أو التواءات شديدة في القدم قد يخل بتوازن الأربطة والأوتار حول مفصل الإبهام.
- العوامل العصبية العضلية: بعض الحالات مثل الشلل الدماغي أو شلل الأطفال يمكن أن تؤدي إلى اختلال في توازن العضلات التي تتحكم في إبهام القدم.
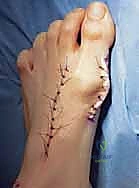
العلامات، الأعراض، والمضاعفات المحتملة
تتدرج أعراض الوكعة الإبهامية من مجرد انزعاج خفيف إلى ألم معيق للحركة. من المهم التعرف على هذه الأعراض مبكراً لتجنب المضاعفات المعقدة.
الأعراض المباشرة للوكعة:
- بروز عظمي واضح (Bunion): نتوء صلب على الجانب الداخلي لقاعدة إبهام القدم.
- ألم مزمن (Chronic Pain): ألم نابض أو حاد في المفصل، يزداد سوءاً عند المشي، الوقوف لفترات طويلة، أو ارتداء أحذية مغلقة.
- التهاب وتورم (Inflammation): احمرار، سخونة، وتورم في الجلد المغطي للنتوء العظمي (التهاب الجراب).
- تصلب ومحدودية الحركة: صعوبة في ثني إبهام القدم لأعلى أو لأسفل.
- تنميل أو خدر: نتيجة انضغاط الأعصاب السطحية المارة فوق النتوء العظمي بسبب احتكاك الحذاء.
المضاعفات الثانوية (إذا تركت بدون علاج جراحي):
- إصبع القدم المطرقية (Hammer Toe): بسبب ضغط الإبهام المنحرف على الإصبع الثاني، يضطر الإصبع الثاني للانثناء والركوب فوق أو تحت الإبهام.
- التهاب المفاصل التنكسي (Osteoarthritis): التآكل المستمر للغضاريف بسبب عدم المحاذاة يؤدي إلى خشونة مبكرة في المفصل.
- ألم أمشاط القدم (Metatarsalgia): انتقال وزن الجسم من الإبهام الضعيف إلى رؤوس أمشاط القدم الوسطى، مما يسبب آلاماً شديدة وتكون مسامير لحمية (Calluses) في باطن القدم.
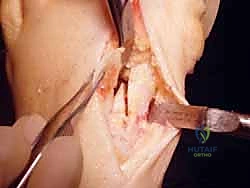
خيارات العلاج: التحفظي مقابل الجراحي
في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تقييم كل حالة بشكل فردي. المبدأ الأساسي هو البدء بالعلاجات التحفظية، ولا يتم اللجوء للجراحة إلا عندما تفشل هذه الطرق في تخفيف الألم وتحسين جودة الحياة.
جدول مقارنة: العلاج التحفظي مقابل العلاج الجراحي للوكعة الإبهامية
| وجه المقارنة | العلاج التحفظي (غير الجراحي) | العلاج الجراحي (مثل قطع العظم الوتدي القريب) |
|---|---|---|
| الهدف الأساسي | تخفيف الأعراض وإبطاء تطور التشوه. | تصحيح التشوه الهيكلي من جذوره واستعادة المحاذاة. |
| الحالات المناسبة | الحالات الخفيفة إلى المتوسطة، أو للمرضى الذين لا تسمح حالتهم الصحية بالجراحة. | الحالات الشديدة، الألم المزمن غير المستجيب، التشوه المعيق للحركة. |
| أمثلة على العلاج | تغيير الأحذية (صندوق أصابع واسع)، ضبانات تقويمية (Orthotics)، مسكنات، فواصل أصابع، كمادات ثلج. | عملية قطع العظم الوتدي القريب المغلق، تحرير الأنسجة الرخوة، التثبيت بالمسامير. |
| القدرة على تصحيح العظم | لا يصحح العظم. لا يمكن للعلاج التحفظي إعادة العظم المنحرف إلى مكانه. | يصحح العظم بالكامل. يعيد بناء الهندسة الطبيعية للقدم. |
| النتائج طويلة الأمد | مؤقتة؛ قد يستمر التشوه في التفاقم بمرور الوقت. | دائمة ومستدامة في الغالبية العظمى من الحالات عند إجرائها بيد خبير. |
| فترة التعافي | لا توجد فترة تعافي (علاج مستمر). | تحتاج من 6 إلى 12 أسبوعاً للشفاء العظمي الكامل والتأهيل. |
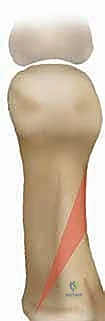
الغوص العميق: عملية قطع العظم الوتدي القريب المغلق (Proximal Closing Wedge Osteotomy)
عندما يكون التشوه شديداً جداً، فإن العمليات الجراحية البسيطة التي تستهدف رأس عظم المشط (Distal Osteotomies) لا تكون كافية لتصحيح الزاوية الكبيرة. هنا يبرز دور عملية قطع العظم الوتدي القريب المغلق.
ما هي هذه العملية؟
كلمة "Osteotomy" تعني قطع العظم. في هذا الإجراء الجراحي المتقدم، يقوم الدكتور محمد هطيف بقطع جزء دقيق جداً على شكل "وتد" (Wedge) أو مثلث صغير من قاعدة عظم المشط الأول (الجزء القريب من منتصف القدم - Proximal). بعد إزالة هذا الوتد العظمي الصغير، يتم إغلاق الفجوة (Closing Wedge)، مما يؤدي إلى تأرجح عظم المشط بأكمله كالباب، ليعود إلى محاذاته المستقيمة والطبيعية بجوار عظم المشط الثاني.
لماذا تعتبر هذه التقنية متقدمة وقوية؟
- تصحيح الزوايا الكبيرة: هذه التقنية قادرة على تصحيح زاوية ما بين الأمشاط (Intermetatarsal Angle - IMA) التي تتجاوز 15 أو 20 درجة، وهو أمر مستحيل بالعمليات البسيطة.
- تأثير الرافعة: لأن القطع يتم في قاعدة العظم، فإن إزالة جزء صغير جداً ينتج عنه تصحيح كبير جداً في الطرف الآخر (رأس المشط)، مما يعيد القدم إلى شكلها الطبيعي.
- الاستقرار الميكانيكي: يتم تثبيت العظم بعد إغلاق الوتد باستخدام مسامير معدنية طبية دقيقة (أو صفائح)، مما يضمن التئاماً عظمياً قوياً وسريعاً.
متى يقرر الدكتور هطيف استخدام هذه التقنية؟
- الوكعة الإبهامية الشديدة جداً.
- زاوية بين الأمشاط (IMA) أكبر من 15 درجة.
- زاوية الوكعة الإبهامية (HVA) أكبر من 40 درجة.
- عدم وجود مرونة مفرطة شديدة (Severe Hypermobility) في المفصل المشطي الإسفيني الأول (وإلا قد يُفضل عملية دمج المفصل - Lapidus).
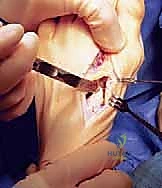
لماذا تختار الأستاذ الدكتور محمد هطيف في صنعاء؟ (المرجعية الطبية E-E-A-T)
عندما يتعلق الأمر بجراحة دقيقة ومعقدة مثل قطع العظم الوتدي القريب، فإن اختيار الجراح هو العامل الأهم لضمان نجاح العملية وتجنب المضاعفات. يعتبر الأستاذ الدكتور محمد هطيف الخيار الأول والأكثر موثوقية في العاصمة صنعاء واليمن بشكل عام لعدة أسباب جوهرية:
- المكانة الأكاديمية والعلمية: أستاذ جراحة العظام والمفاصل في كلية الطب بجامعة صنعاء، مما يعني أنه مطلع دائم على أحدث الأبحاث والبروتوكولات الطبية العالمية، ويقوم بتدريس وتخريج أجيال من الأطباء.
- خبرة تتجاوز 20 عاماً: أجرى الدكتور هطيف آلاف العمليات الجراحية الناجحة والمعقدة في مجال جراحة العظام، مما أكسبه دقة جراحية (Surgical Precision) ومهارة يدوية لا تضاهى في التعامل مع أصعب الحالات.
- تبني التقنيات الحديثة: الدكتور هطيف رائد في استخدام أحدث التقنيات في اليمن، بما في ذلك الجراحة الميكروسكوبية، مناظير المفاصل بدقة 4K، والمفاصل الصناعية المتقدمة. هذه التكنولوجيا تضمن تدخلات أقل بضعاً (Minimally Invasive) ونتائج أدق.
- التخصص الدقيق في القدم والكاحل: جراحات القدم تتطلب فهماً بيوميكانيكياً خاصاً يختلف عن باقي أجزاء الجسم، والدكتور هطيف يمتلك هذا التخصص الدقيق.
- الأمانة الطبية والنزاهة (Medical Honesty): يشتهر الدكتور هطيف بنهجه الصادق مع المرضى. فهو لا يوصي بالتدخل الجراحي إلا إذا كان المريض يحتاجه بالفعل واستنفد الخيارات التحفظية، ويشرح بكل شفافية الفوائد والمخاطر المتوقعة.
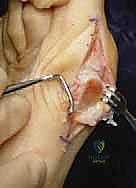
التحضير ما قبل الجراحة: الخطوات نحو عملية آمنة
النجاح يبدأ قبل دخول غرفة العمليات. في عيادة الدكتور محمد هطيف، يخضع المريض لتقييم شامل يتضمن:
- الفحص السريري الدقيق: تقييم مدى التشوه، مرونة المفاصل، جودة الجلد، والدورة الدموية في القدم.
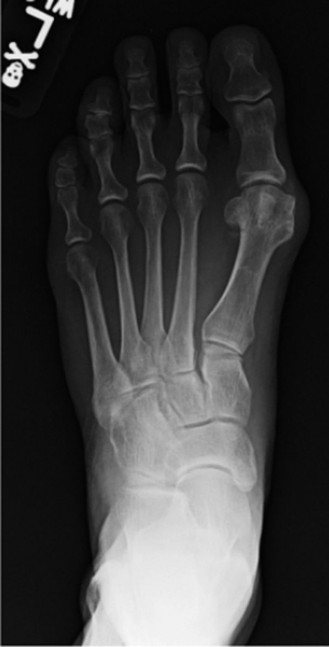
- التصوير الشعاعي المتخصص: أخذ صور أشعة سينية (X-rays) للقدم أثناء الوقوف وتحمل الوزن (Weight-bearing X-rays). هذا أمر حاسم لحساب الزوايا الدقيقة (HVA و IMA) وتحديد حجم الوتد العظمي المراد إزالته بدقة مليمترية.
- الفحوصات المخبرية: تحاليل دم شاملة، تخطيط قلب (ECG)، وتقييم من طبيب التخدير لضمان لياقة المريض للجراحة.
- التعليمات الطبية: إيقاف الأدوية المسيلة للدم قبل الجراحة بأيام، الصيام لمدة 8 ساعات قبل العملية، والتجهيز النفسي للمريض.
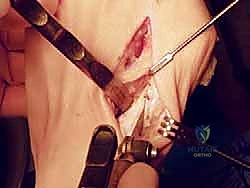
خطوات العملية الجراحية بالتفصيل (داخل غرفة العمليات)
تستغرق عملية قطع العظم الوتدي القريب المغلق عادة ما بين ساعة إلى ساعتين، وتتم تحت التخدير النصفي (Spinal Anesthesia) أو التخدير العام، مع إحصار عصب القدم (Nerve Block) لضمان عدم الشعور بالألم بعد العملية مباشرة. تتم الجراحة وفق الخطوات الدقيقة التالية:
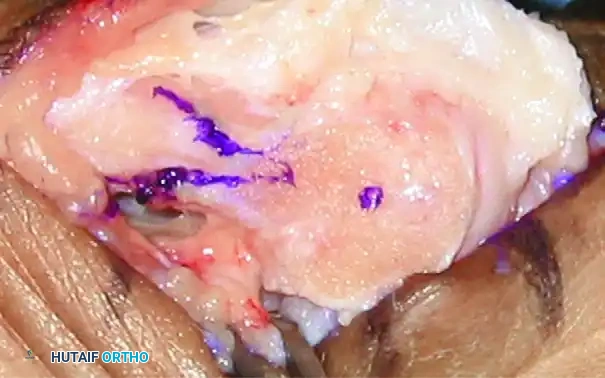
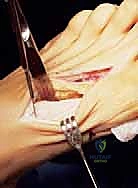
- تحرير الأنسجة الرخوة (Soft Tissue Release): يبدأ الدكتور هطيف بعمل شق جراحي صغير بين إصبعي القدم الأول والثاني. يتم من خلاله تحرير الأربطة المشدودة (مثل الرباط المشطي السلامي الوحشي ووترة العضلة المقربة للإبهام) التي تسحب الإبهام نحو الخارج. هذه الخطوة حاسمة لضمان عدم عودة التشوه.
- إزالة النتوء العظمي (Bunionectomy): يتم عمل شق آخر على الجانب الداخلي للقدم. يتم كشف المفصل وإزالة النتوء العظمي البارز (الوكعة) باستخدام منشار عظمي جراحي دقيق.
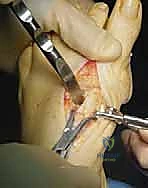
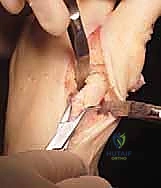
- قطع العظم الوتدي (The Proximal Wedge Osteotomy): في قاعدة عظم المشط الأول، يقوم الدكتور هطيف بمهارة عالية بقطع وإزالة وتد عظمي صغير جداً (على شكل مثلث قاعدته نحو الخارج). يتم حساب حجم هذا الوتد مسبقاً بناءً على صور الأشعة.
- إغلاق الفجوة وتصحيح المحاذاة (Closing the Wedge): يتم ضغط جانبي العظم المقطوع معاً لإغلاق الفجوة. هذا الإجراء يعمل كرافعة قوية تدفع رأس عظم المشط بأكمله نحو الداخل، مقللاً الزاوية بين الأمشاط ومستعيداً الاستقامة التامة للقدم.
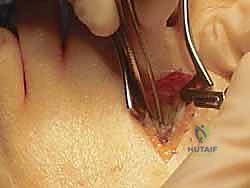
- التثبيت الداخلي (Internal Fixation): للحفاظ على العظم في وضعه الجديد والمستقيم حتى يلتئم، يقوم الدكتور هطيف بتثبيت القطع العظمي باستخدام مسامير معدنية طبية دقيقة جداً (مصنوعة من التيتانيوم) أو صفيحة معدنية صغيرة. هذه المسامير تدفن داخل العظم ولا تحتاج للإزالة لاحقاً في معظم الحالات.
- إغلاق الجرح والضماد: يتم خياطة الكبسولة المفصلية والجلد بدقة تجميلية للحد من الندبات، ثم يتم وضع ضمادة ضاغطة خاصة تحافظ على إصبع القدم في الوضع المستقيم المثالي.
العناية ما بعد الجراحة وبرنامج التأهيل الشامل
نجاح الجراحة يكتمل بالالتزام الصارم ببرنامج التأهيل. يضع الدكتور محمد هطيف خطة تعافي مخصصة لكل مريض.
جدول زمني لبرنامج التأهيل والتعافي:
| المرحلة الزمنية | التوجيهات الطبية ونمط الحركة | العناية بالقدم والأحذية |
|---|---|---|
| الأسبوع الأول إلى الثاني | راحة تامة. رفع القدم فوق مستوى القلب لتقليل التورم. استخدام مسكنات الألم الموصوفة. | يُمنع المشي على القدم تماماً (Non-weight bearing). استخدام عكازات. الحفاظ على الضمادة جافة ونظيفة. |
| الأسبوع الثالث إلى السادس | مراجعة العيادة لإزالة الغرز الجراحية. بدء المشي التدريجي مع تحميل الوزن على كعب القدم فقط. | ارتداء حذاء جراحي خاص (Post-op shoe) صلب النعل لحماية العظم أثناء المشي. |
| الأسبوع السادس إلى الثامن | إجراء أشعة سين |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك