تثبيت كسر الزورقي عن طريق الجلد: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
كسر الزورقي هو إصابة شائعة في الرسغ، ويعد تثبيته عن طريق الجلد حلاً فعالاً يعالج الكسر بأقل تدخل جراحي، مما يسرع الشفاء ويقلل المضاعفات، تحت إشراف متخصصين مثل الأستاذ الدكتور محمد هطيف.
الخلاصة الطبية السريعة: كسر الزورقي (Scaphoid Fracture) هو واحد من أكثر إصابات الرسغ شيوعاً وتعقيداً في نفس الوقت. يُعد "تثبيت كسر الزورقي عن طريق الجلد" (Percutaneous Fixation) ثورة طبية وحلاً جراحياً فعالاً يعالج الكسر بأقل تدخل جراحي ممكن، مما يحافظ على التروية الدموية الحساسة للعظم، يسرع من عملية الشفاء، ويقلل من المضاعفات المستقبلية بشكل جذري. يتم إجراء هذه العمليات الدقيقة في صنعاء تحت إشراف قامة طبية بارزة، وهو الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والمفاصل، والذي يجمع بين الخبرة الأكاديمية والمهارة الجراحية الفائقة.

مقدمة شاملة: لماذا يعتبر كسر الزورقي تحدياً طبياً؟
يعد كسر عظم الزورقي في الرسغ من الإصابات الشائعة التي قد تؤثر بشكل مدمر على جودة الحياة إذا لم يتم تشخيصها وعلاجها بدقة، خاصة لدى فئة الشباب، الرياضيين، والعمال الذين يعتمدون على أيديهم في كسب عيشهم. هذا العظم الصغير جداً، ولكنه الحيوي للغاية، يلعب دوراً محورياً وديناميكياً في حركة واستقرار مفصل الرسغ بأكمله.
عندما يتعرض عظم الزورقي للكسر، فإن التحدي الجراحي والطبي لا يقتصر على مجرد "إعادة العظم إلى مكانه" كما هو الحال في الكسور البسيطة الأخرى، بل يشمل تحدياً بيولوجياً وميكانيكياً لضمان التئامه بشكل صحيح. الفشل في تحقيق هذا الالتئام يؤدي إلى مضاعفات كارثية طويلة الأمد مثل "عدم الالتئام" (Non-union)، "النخر اللاوعائي" (Avascular Necrosis)، وخشونة المفصل المبكرة التي قد تعيق حركة اليد للأبد.
في هذا الدليل الطبي الشامل والموسع، سنتعمق بشكل غير مسبوق في فهم كسر الزورقي. سنبدأ من تشريحه المعقد والفريد، مروراً بأسباب حدوثه الدقيقة وأعراضه الخفية التي غالباً ما تخدع المرضى، وصولاً إلى أحدث التقنيات العلاجية العالمية. سنركز بشكل مكثف على تقنية "تثبيت كسر الزورقي عن طريق الجلد"، وهي الطريقة الجراحية الحديثة التي غيرت قواعد اللعبة، حيث توفر نتائج ممتازة بأقل تدخل جراحي وبدون الحاجة لفتح جراحي كبير.
في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كرائد ومرجع أول في هذا التخصص الدقيق. بصفته أستاذاً في جامعة صنعاء وبخبرة تتجاوز العشرين عاماً، يقدم د. هطيف أحدث ما توصل إليه الطب في تشخيص وعلاج كسور الزورقي. استخدامه لتقنيات الجراحة الميكروسكوبية ومناظير المفاصل بتقنية 4K، إلى جانب التزامه الصارم بالأمانة الطبية، يضمن للمرضى الحصول على الرعاية الأفضل على الإطلاق. إن فهمك العميق لهذه العملية من خلال هذا الدليل سيساعدك على اتخاذ قرارات مستنيرة بشأن صحة رسغك والعودة إلى حياتك الطبيعية والمهنية بأسرع وقت ممكن وبأمان تام.
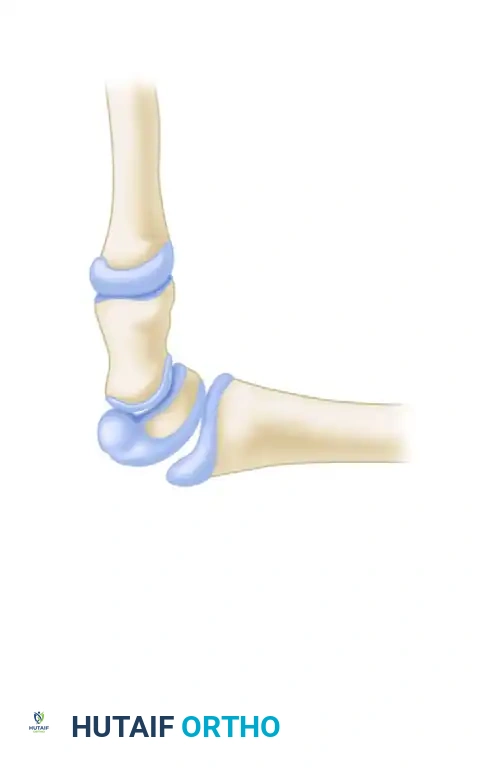
التشريح المعقد لعظم الزورقي: لماذا هو عظم فريد من نوعه؟
لفهم خطورة كسر الزورقي وطرق علاجه، يجب أولاً فهم طبيعته التشريحية الفريدة. عظم الزورقي (Scaphoid Bone) هو أحد العظام الثمانية الصغيرة التي تشكل رسغ اليد (Carpal Bones)، ويعد الأكبر والأهم بين عظام الصف القريب للرسغ. على الرغم من صغر حجمه الذي لا يتجاوز حجم حبة الجوز الصغيرة، إلا أنه يلعب دوراً ميكانيكياً حيوياً في ربط الصفين القريب والبعيد من عظام الرسغ، ويعمل كمحور ارتكاز لحركة اليد، مما يجعله عرضة للكسر والضغط بشكل استثنائي.
الشكل الهندسي والوظيفة الميكانيكية
يمكن وصف عظم الزورقي بأنه يشبه "حبة فول سوداني ملتوية" أو "قارب صغير" (ومن هنا جاء اسمه اللاتيني Scaphoid والذي يعني القارب) بسبب شكله الهندسي المعقد ثلاثي الأبعاد. يقع هذا العظم في قاعدة الإبهام مباشرة. أثناء حركة اليد، ينثني عظم الزورقي ويمتد ليتكيف مع حركات الرسغ المعقدة. غالبًا ما يحدث كسره لدى الشباب النشطين بعد السقوط العنيف على يد ممدودة بالكامل، حيث يتجاوز تمدد الرسغ زاوية 95 درجة مصحوبًا بانحراف نحو عظم الزند (Ulnar deviation)، مما يدفع عظم الزورقي للاصطدام العنيف بالطرف البعيد لعظم الكعبرة، فينقسم إلى نصفين أو أكثر.
مناطق عظم الزورقي المعرضة للكسر
يقسم جراحو العظام عظم الزورقي تشريحيًا إلى ثلاث مناطق رئيسية، ولكل منطقة خصائصها وتحدياتها في الالتئام:
- القطب القريب (Proximal Pole): وهو الجزء الأقرب إلى الذراع ومفصل الساعد. الكسور هنا هي الأخطر والأصعب في الالتئام بسبب ضعف التروية الدموية.
- الخصر (Waist): وهو الجزء الأوسط والأضيق من العظم. يعتبر أضعف نقطة ميكانيكياً، ولذلك تحدث فيه الأغلبية الساحقة من الكسور.
- القطب البعيد (Distal Pole): الجزء الأبعد باتجاه أصابع اليد. الكسور هنا تلتئم بشكل أسرع نسبياً لوجود تروية دموية جيدة.
إحصائياً، تحدث 70% إلى 80% من كسور الزورقي في منطقة الخصر، بينما تحدث 10% إلى 20% في القطب القريب، وحوالي 5% إلى 10% في القطب البعيد والحديبة. أما في الأطفال (وهو أمر نادر)، يعتبر القطب البعيد هو الموقع الأكثر شيوعًا للكسر.
التحدي الأكبر: الإمداد الدموي الحرج (Retrograde Blood Supply)
ربما يكون الإمداد الدموي هو الاعتبار التشريحي الأكثر أهمية وخطورة في عظم الزورقي، وهو السبب الرئيسي الذي يجعل الأستاذ الدكتور محمد هطيف يولي اهتماماً بالغاً باختيار التقنية الجراحية الأنسب (مثل التثبيت عبر الجلد).
الإمداد الدموي لعظم الزورقي يعتبر "حرجاً" للغاية، مما يساهم بشكل كبير في ارتفاع معدل "عدم الالتئام" (Non-union)، خاصة في كسور الخصر والقطب القريب، وخطر الإصابة بـ "النخر اللاوعائي" (Avascular Necrosis - AVN) حيث تموت خلايا العظم بسبب انقطاع الدم.
- الفرع الظهري (Dorsal Branch): هو الإمداد الدموي الرئيسي، ويوفر 70% إلى 80% من إجمالي الأوعية الدموية للعظم. ينشأ من فروع الشريان الكعبري ويدخل عظم الزورقي عبر الحافة الظهرية في النصف البعيد، ثم يتجه رجوعاً (Retrograde) ليغذي القطب القريب بالكامل من خلال فروع داخل العظم.
- الفرع البطني (Volar Branch): فرع بطني أصغر، ينشأ أيضاً من الشريان الكعبري، يدخل عبر حديبة الزورقي، ويوفر 20% إلى 30% من الأوعية الدموية الداخلية، ويغذي حصريًا القطب البعيد.
ماذا يعني هذا طبياً؟ يعني هذا "التدفق الرجعي" أن الدم يدخل العظم من الأعلى (القطب البعيد) ويسافر للأسفل (القطب القريب). إذا حدث كسر في منطقة الخصر (المنتصف)، فإن هذا الكسر يقطع "طريق الإمداد الدموي" عن القطب القريب. هذا يؤدي إلى حرمان القطب القريب من الدم، مما يجعله عرضة للموت (النخر)، ويجعل عملية الالتئام بدون تدخل جراحي دقيق أمراً شبه مستحيل.
غياب طبقة السمحاق (Periosteum)
تغطي الأسطح المفصلية معظم عظم الزورقي (يتصل بخمسة عظام أخرى)، مما يعني أن سطحه مغطى بالكامل تقريبًا بغضروف زجاجي أملس. ولهذا الأمر آثار عميقة:
* غياب السمحاق: على عكس معظم عظام الجسم التي تغلفها طبقة تسمى "السمحاق" (والتي تفرز خلايا بناء العظم وتساعد في التئام الكسور بسرعة من الخارج)، يفتقر عظم الزورقي إلى هذه الطبقة.
* التئام داخلي فقط: يلتئم عظم الزورقي بشكل أساسي عن طريق التئام العظم الأولي الداخلي، مما ينتج عنه نسيج عظمي ضئيل والتئام أبطأ وأضعف ميكانيكيًا في مراحله الأولى. وهذا يساهم في الحاجة الماسة إلى تثبيت جراحي مستقر جداً لضمان عدم تحرك طرفي الكسر ولو لمليمتر واحد أثناء فترة الشفاء.
أسباب وعوامل الخطر لكسر الزورقي
كسور الزورقي لا تحدث عادة نتيجة إصابات بسيطة، بل تتطلب قوة ميكانيكية معينة في زاوية محددة. من أبرز الأسباب:
- السقوط على اليد الممدودة (FOOSH - Fall On Outstretched Hand): هو السبب الأول والأكثر شيوعاً (يشكل أكثر من 90% من الحالات). عندما يسقط الشخص ويحاول حماية نفسه بمد يده، يرتطم كعب اليد بالأرض، مما يضع وزن الجسم بأكمله وقوة السقوط مباشرة على عظم الزورقي.
- الإصابات الرياضية العنيفة: يكثر هذا الكسر بين ممارسي الرياضات التي تتطلب احتكاكاً أو سرعة، مثل كرة القدم، كرة السلة، التزلج على الجليد، ركوب الدراجات، والجمباز.
- حوادث السير والسيارات: حيث يمسك السائق بعجلة القيادة بقوة أثناء الاصطدام، مما ينقل قوة الصدمة عبر الرسغ ويؤدي لكسر الزورقي.
- إصابات العمل: خاصة للعمال الذين يتعاملون مع آلات ثقيلة أو يعملون في البناء حيث يكثر خطر السقوط.
الأعراض والعلامات السريرية: الفخ الطبي الشائع
المشكلة الكبرى في كسر الزورقي هي أن أعراضه غالباً ما تكون خادعة. الكثير من المرضى (وحتى بعض الأطباء غير المتخصصين) يخطئون في تشخيصه ويعتبرونه مجرد "التواء في الرسغ" (Wrist Sprain). هذا التأخير في التشخيص هو السبب الرئيسي للمضاعفات الخطيرة.
الأعراض الرئيسية تشمل:
* ألم عميق ومكتوم في قاعدة الإبهام: يتركز الألم في منطقة تشريحية تسمى "منشقة المشرحين" (Anatomical Snuffbox)، وهي الحفرة الصغيرة التي تظهر في قاعدة الإبهام عند مده للخلف.
* ألم عند الإمساك بالأشياء: يزداد الألم بشكل حاد عند محاولة الإمساك بشيء بقوة، أو عند محاولة فتح عبوة زجاجية، أو عصر منشفة.
* تورم طفيف: قد لا يكون التورم كبيراً أو ملحوظاً كما هو الحال في كسور الساعد (مثل كسر الكعبرة)، مما يزيد من احتمالية تجاهل الإصابة.
* نطاق حركة محدود: صعوبة وألم عند محاولة ثني الرسغ للأعلى أو للأسفل.
جدول (1): كيف تفرق بين التواء الرسغ وكسر الزورقي؟
لتوضيح الفرق الجوهري، يقدم هذا الجدول مقارنة سريعة، مع التأكيد على أن التشخيص النهائي يجب أن يتم بواسطة خبير مثل الأستاذ الدكتور محمد هطيف:
| وجه المقارنة | التواء الرسغ البسيط (Wrist Sprain) | كسر الزورقي (Scaphoid Fracture) |
|---|---|---|
| موقع الألم الأساسي | ألم عام في الرسغ، يتغير مكانه. | ألم شديد ومحدد في "منشقة المشرحين" (قاعدة الإبهام). |
| التورم والكدمات | تورم سريع وقد تظهر كدمات زرقاء. | تورم خفيف جداً، ونادراً ما تظهر كدمات. |
| تأثير مسكنات الألم | تستجيب بشكل جيد للمسكنات والراحة. | ألم مستمر لا يزول تماماً حتى مع المسكنات. |
| الألم عند الضغط الطولي | لا يوجد ألم كبير عند الضغط على طرف الإبهام للداخل. | ألم حاد عند الضغط الطولي على الإبهام باتجاه الرسغ. |
| المدة الزمنية | يتحسن تدريجياً خلال أسبوع إلى أسبوعين. | الألم يستمر لأسابيع وربما أشهر دون تحسن حقيقي. |
| الظهور في الأشعة العادية | لا يظهر أي كسر. | قد يظهر الكسر، ولكن في 20% من الحالات لا يظهر في الأيام الأولى. |
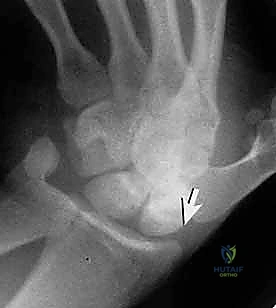
التشخيص الدقيق: لماذا لا تكفي الأشعة السينية العادية دائماً؟
التشخيص المبكر والدقيق هو مفتاح النجاة لعظم الزورقي. في عيادة الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول صارم ودقيق لتشخيص هذه الحالات:
- الفحص السريري الدقيق: يبدأ الدكتور هطيف بفحص دقيق لـ "منشقة المشرحين" واختبار الضغط المحوري على الإبهام. خبرته الطويلة تسمح له باكتشاف علامات الكسر حتى قبل إجراء الأشعة.
- الأشعة السينية الخاصة (Scaphoid Views): الأشعة السينية العادية للرسغ قد لا تظهر الكسر. يطلب الدكتور هطيف وضعيات تصوير محددة (أربع وضعيات مختلفة مع انحراف اليد) لتوضيح عظم الزورقي بشكل كامل. مع ذلك، ما يقارب 15% إلى 20% من كسور الزورقي تكون "خفية" (Occult Fractures) ولا تظهر في الأشعة السينية في الأسبوع الأول.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي (Gold Standard) لتشخيص كسور الزورقي الخفية. يمكن للرنين المغناطيسي اكتشاف الكسر في يوم الإصابة نفسه، كما يوضح حالة الأربطة المحيطة والتروية الدموية للعظم.
- الأشعة المقطعية (CT Scan): يفضل الأستاذ الدكتور محمد هطيف استخدام الأشعة المقطعية ثلاثية الأبعاد (3D CT Scan) للتخطيط الجراحي. فهي توفر خريطة دقيقة جداً لحجم الكسر، زاوية الانحراف، وتساعد في تحديد مسار المسمار بدقة مليمترية قبل الدخول إلى غرفة العمليات.
ماذا يحدث إذا تُرك كسر الزورقي بدون علاج؟ (المضاعفات الكارثية)
يؤكد الأستاذ الدكتور محمد هطيف دائماً لمرضاه أن إهمال كسر الزورقي ليس خياراً. التاريخ الطبيعي لكسر الزورقي غير المعالج هو التدهور الحتمي نحو دمار مفصل الرسغ. تشمل المضاعفات:
- عدم الالتئام (Non-union): حيث لا تلتحم أطراف العظم المكسور أبداً، وتتكون فجوة بينهما. هذا يؤدي إلى ألم مزمن وضعف دائم في قبضة اليد.
- النخر اللاوعائي (Avascular Necrosis - AVN): كما شرحنا سابقاً، انقطاع الدم يؤدي إلى موت القطب القريب للعظم، مما يتسبب في تفتته وانهياره بالكامل.
- عدم استقرار الرسغ (DISI Deformity): غالبًا ما يؤدي فقدان الدعم الميكانيكي الذي يوفره الزورقي إلى نمط "عدم استقرار القطعة البينية الظهرية" (DISI)، حيث يميل العظم الهلالي (Lunate bone) للخلف بشكل غير طبيعي.
- انهيار الرسغ المتقدم (SNAC Wrist): (Scaphoid Nonunion Advanced Collapse) هذا هو المصير النهائي. يؤدي عدم الاستقرار، إذا ترك دون علاج، إلى احتكاك العظام ببعضها البعض وتآكل الغضاريف، مما يسبب التهاب مفاصل الرسغ التدريجي (خشونة شديدة)، غالباً في غضون عقد من الإصابة، مما يتطلب عمليات جراحية معقدة جداً مثل دمج مفصل الرسغ بالكامل.
خيارات العلاج: متى نلجأ للجبس ومتى تكون الجراحة حتمية؟
تاريخياً، كان العلاج القياسي لجميع كسور الزورقي هو وضع المريض في جبس يمتد من الساعد إلى الإبهام (Spica Cast) لفترات طويلة جداً تتراوح بين 8 إلى 12 أسبوعاً، وأحياناً تصل إلى 4 أشهر!
اليوم، مع التطور الطبي الهائل، تغيرت هذه النظرة. يقسم الأستاذ الدكتور محمد هطيف خيارات العلاج بناءً على نوع الكسر، موقعه، ونمط حياة المريض.
1. العلاج التحفظي (الجبس الطبي)
يُستخدم فقط في حالات محددة جداً:
* الكسور غير المنزاحة تماماً (Non-displaced fractures).
* الكسور التي تقع في القطب البعيد أو الثلث السفلي من الخصر.
* المرضى الذين لا يمارسون نشاطات رياضية أو مهنية مجهدة.
* العيب الرئيسي: فترة شلل طويلة لليد (تصل لـ 3 أشهر)، تيبس شديد في المفصل بعد فك الجبس يحتاج لعلاج طبيعي مكثف، وضعف في العضلات، بالإضافة إلى احتمالية فشل الالتئام بنسبة تصل إلى 10-15%.
2. التدخل الجراحي (تثبيت كسر الزورقي عن طريق الجلد)
هذا هو الخيار المفضل والحديث، والذي يبرع فيه الأستاذ الدكتور محمد هطيف، ويُعد المعيار الذهبي لعلاج:
* الكسور المنزاحة (حتى لو بمليمتر واحد).
* كسور القطب القريب (بسبب ضعف التروية الدموية).
* الرياضيين والشباب والعمال الذين يحتاجون للعودة السريعة لأعمالهم.
* المرضى الذين لا يرغبون في تحمل الجبس لمدة 3 أشهر.
جدول (2): مقارنة شاملة بين العلاج بالجبس وتثبيت الكسر عن طريق الجلد
| وجه المقارنة | العلاج التحفظي (الجبس / Spica Cast) | التثبيت الجراحي عن طريق الجلد (Percutaneous Fixation) |
|---|---|---|
| مدة تقييد حركة اليد | 8 إلى 12 أسبوعاً (أحياناً أطول). | أسبوع واحد إلى أسبوعين فقط (دعامة خفيفة). |
| معدل نجاح الالتئام | 80% - 85% (احتمالية أعلى لعدم الالتئام). | 95% - 98% (نسبة نجاح ممتازة). |
| العودة للعمل والنشاط الخفيف | بعد 3 إلى 4 أشهر. | بعد أسبوعين إلى 3 أسابيع. |
| تيبس المفصل وضمور العضلات | شائع جداً ويحتاج علاج طبيعي مطول. | نادر جداً، حيث يبدأ تحريك اليد مبكراً. |
| التدخل الجراحي | لا يوجد. | جراحة دقيقة وبسيطة (ثقب صغير في الجلد). |
| الحفاظ على التروية الدموية | نعم، ولكن الكسر قد يتحرك ويقطعها. | نعم، التقنية عبر الجلد لا تدمر الأوعية الدموية وتثبت العظم بقوة. |
الغوص العميق: تقنية تثبيت كسر الزورقي عن طريق الجلد (Percutaneous Fixation)
ما هي هذه التقنية السحرية؟ في الماضي، كان تثبيت كسر الزورقي يتطلب شقاً جراحياً كبيراً (Open Surgery)، مما يؤدي إلى قطع الأربطة، وتدمير الأوعية الدموية الحساسة التي تحدثنا عنها سابقاً، وزيادة خطر تيبس الرسغ.
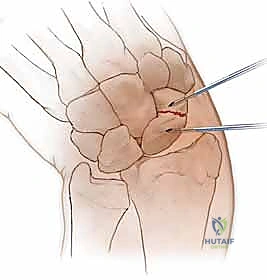
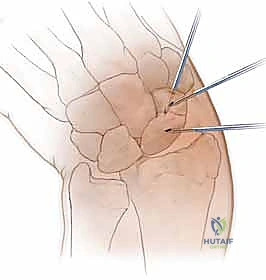
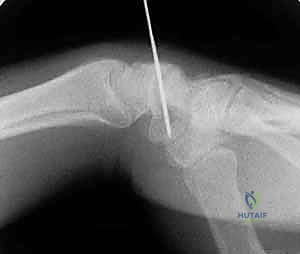
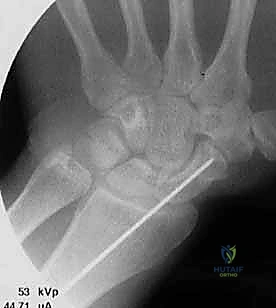
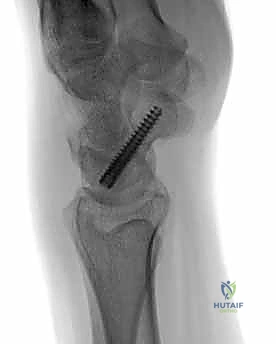
تقنية "التثبيت عن طريق الجلد" (Percutaneous Fixation) هي إجراء جراحي طفيف التوغل (Minimally Invasive). بدلاً من فتح الرسغ، يقوم الجراح بإجراء ثقب صغير جداً في الجلد (لا يتجاوز 3-5 مليمترات). من خلال هذا الثقب، وباستخدام جهاز الأشعة السينية المباشر في غرفة العمليات (C-arm Fluoroscopy)، يتم إدخال سلك توجيهي دقيق، ثم يتم إدخال مسمار خاص يسمى "مسمار ضغط بدون رأس" (Headless Compression Screw) مثل مسمار هيربرت (Herbert Screw).
هذا المسمار العبقري يتم دفنه بالكامل داخل العظم (تحت سطح الغضروف حتى لا يحتك بالمفاصل الأخرى)، ويتميز بوجود أسنان لولبية (Threads) في طرفيه بمسافات مختلفة. هذا التصميم يجعله يسحب طرفي الكسر ويضغطهما معاً بقوة هائلة (Compression)، مما يحفز التئام العظم بسرعة فائقة ويمنع أي حركة بين طرفي الكسر.
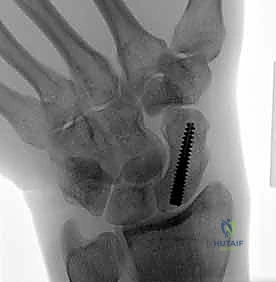
المداخل الجراحية (Volar vs. Dorsal Approach)
يختار الأستاذ الدكتور محمد هطيف المدخل الجراحي بمهارة بناءً على موقع الكسر:
1. المدخل البطني (Volar Approach): من جهة راحة اليد. يُستخدم عادة لكسور منطقة الخصر (المنتصف).
2. المدخل الظهري (Dorsal Approach): من ظهر اليد. يُعتبر الأفضل لكسور القطب القريب، حيث يوفر مساراً أسهل للوصول إلى هذا الجزء العميق بمحاذاة المحور الميكانيكي للعظم.
خطوة بخطوة: كيف تتم العملية مع الأستاذ الدكتور محمد هطيف؟
الخضوع لعملية جراحية قد يثير القلق، ولكن فهم الخطوات يبعث على الطمأنينة. إليك ما يحدث بالضبط داخل غرفة العمليات المجهزة بأحدث التقنيات تحت إشراف د. هطيف:
الخطوة 1: التخدير والتحضير
تتم العملية عادة تحت التخدير الموضعي (Nerve Block) للذراع بأكملها، أو التخدير العام البسيط، حسب راحة المريض. يتم تعقيم الذراع وتجهيز جهاز الأشعة السينية القوسي (C-arm) الذي يوفر صوراً حية ومباشرة.
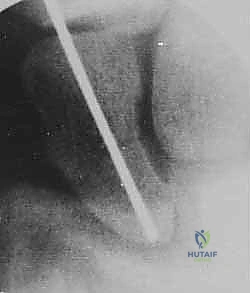
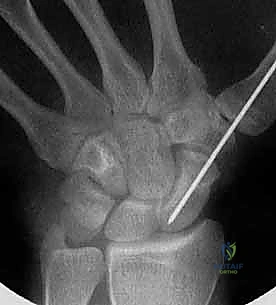
الخطوة 2: تحديد مسار المسمار بدقة (Guidewire Placement)
هذه هي الخطوة الأكثر أهمية والتي تتطلب مهارة استثنائية. يقوم د. هطيف بعمل شق صغير جداً (بضعة مليمترات). باستخدام جهاز الأشعة، يقوم بإدخال سلك معدني
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك