علاج اعتلال وتر أخيل الإدخالي المزمن: دليل شامل لتعزيز الوتر باستخدام وتر FHL مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
اعتلال وتر أخيل الإدخالي هو حالة تنكسية مؤلمة تصيب وتر أخيل عند اتصاله بعظم الكعب. يعالج الأستاذ الدكتور محمد هطيف هذه الحالة بنجاح عبر جراحة تعزيز الوتر باستخدام نقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL)، لاستعادة الوظيفة وتخفيف الألم المزمن.
الخلاصة الطبية السريعة: يُعد اعتلال وتر أخيل الإدخالي المزمن من أكثر الحالات العظمية إيلاماً وتقييداً للحركة، حيث يتمثل في تدهور وتنكس ألياف الوتر عند نقطة التصاقه بعظم الكعب. يقدم الأستاذ الدكتور محمد هطيف، بخبرته الطويلة وتقنياته الجراحية المتقدمة، حلاً جذرياً وفعالاً لهذه الحالة عبر جراحة "تعزيز وتر أخيل باستخدام نقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL)"، مما يضمن استعادة القوة الحركية، تخفيف الألم المزمن، والعودة إلى ممارسة الحياة الطبيعية بثقة.

مقدمة شاملة: المعاناة الصامتة مع آلام الكعب الخلفية المزمنة
تعتبر آلام الكعب الخلفية المزمنة، وتحديداً تلك المرتبطة بوتر أخيل، بمثابة كابوس يومي يؤثر بشكل مباشر على جودة حياة المريض. من الخطوات الأولى المؤلمة في الصباح، إلى العجز عن ممارسة الرياضة، وحتى الصعوبة البالغة في صعود السلالم؛ يتحول الألم إلى حاجز يمنع الإنسان من عيش حياته بشكل طبيعي. عندما نتحدث طبياً عن "اعتلال وتر أخيل الإدخالي" (Insertional Achilles Tendinosis)، فإننا لا نتحدث عن مجرد التهاب عابر يمكن علاجه ببعض المسكنات والراحة، بل نتحدث عن حالة تنكسية مزمنة ومعقدة تصيب الجزء السفلي من وتر أخيل، تحديداً عند نقطة انغراسه واتصاله المباشر بعظم الكعب (العقب).
هذه الحالة تختلف جذرياً عن الالتهاب الحاد (Tendinitis). فالاعتلال (Tendinosis) هو عملية مزمنة تتميز بتدهور الأنسجة الكولاجينية المكونة للوتر، وتراكم الأنسجة الندبية الضعيفة، وتكون التكلسات العظمية، مما يؤدي إلى ضعف بنيوي في الوتر يجعله عرضة للتمزق، مصحوباً بألم مستمر لا يطاق.
في عيادة ومستشفى الأستاذ الدكتور محمد هطيف في العاصمة صنعاء، ندرك تماماً حجم المعاناة الجسدية والنفسية التي يمر بها مرضى اعتلال وتر أخيل. عندما تستنفد العلاجات التحفظية (مثل العلاج الطبيعي، الحقن، والأدوية) كافة فرصها وتفشل في توفير الراحة المرجوة، يبرز التدخل الجراحي كطوق نجاة ضروري. ومن بين أحدث التقنيات الجراحية وأكثرها نجاحاً على مستوى العالم، والتي يبرع فيها الأستاذ الدكتور محمد هطيف، هي جراحة استئصال الأنسجة التالفة وتعزيز وتر أخيل باستخدام نقل وتر العضلة الطويلة المثنية لإبهام القدم (FHL Tendon Transfer).
هذه الجراحة الدقيقة ليست مجرد إجراء روتيني؛ بل هي هندسة حيوية متقدمة تتطلب فهماً عميقاً للميكانيكا الحيوية للقدم، ومهارة جراحية فائقة لضمان دمج الأوتار بشكل يعيد للقدم وظيفتها الديناميكية بالكامل. في هذا الدليل الطبي الشامل والموسع، سنأخذك في رحلة معرفية عميقة لفهم كل تفصيلة عن هذا المرض، وصولاً إلى الحل الجراحي المتقدم، ومراحل التعافي، ليكون هذا الدليل هو المرجع الأول والأشمل لكل مريض يبحث عن الشفاء.
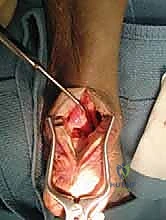
التشريح الحيوي الدقيق للكعب والقدم
لفهم عبقرية جراحة نقل وتر (FHL)، يجب أولاً أن نغوص في التفاصيل التشريحية للمنطقة المصابة. القدم البشرية هي تحفة هندسية معقدة، والجزء الخلفي منها يتحمل أعباء هائلة يومياً.
1. وتر أخيل (Achilles Tendon)
هو أكبر وأقوى وأسمك وتر في جسم الإنسان. يتكون من اندماج أوتار عضلة الساق الخلفية (العضلة التوأمية الساقية والعضلة النعلية). وظيفته الأساسية هي نقل القوة من عضلات الساق إلى عظم الكعب، مما يسمح لنا بالوقوف على أطراف أصابعنا، المشي، الجري، والقفز. يمكن لهذا الوتر أن يتحمل قوى تصل إلى 10 أضعاف وزن الجسم أثناء الجري. نقطة ضعف هذا الوتر تكمن في منطقة اتصاله بعظم الكعب (المنطقة الإدخالية)، حيث يقل الإمداد الدموي نسبياً، مما يجعل عملية الشفاء الذاتي بطيئة وصعبة عند حدوث التمزقات الدقيقة.
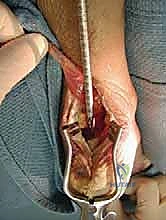
2. عظم الكعب (Calcaneus)
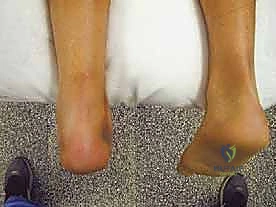
هو أكبر عظام القدم، ويشكل القاعدة التي يرتكز عليها وزن الجسم في الخلف. في حالة اعتلال وتر أخيل الإدخالي، غالباً ما يتكون نتوء عظمي غير طبيعي في الجزء الخلفي العلوي من عظم الكعب، يُعرف باسم "تشوه هاغلوند" (Haglund's Deformity). هذا النتوء يعمل كشفرة تحتك بشكل مستمر بوتر أخيل مع كل حركة، مما يسرع من عملية التلف والتمزق.
3. وتر العضلة الطويلة المثنية لإبهام القدم (FHL Tendon)
هنا يكمن السر الجراحي. العضلة الطويلة المثنية لإبهام القدم (Flexor Hallucis Longus) هي عضلة قوية تقع في عمق الساق الخلفية. يمر وترها خلف الكاحل وتحت القدم ليصل إلى إبهام القدم، ووظيفته الأساسية هي ثني الإصبع الكبير. يتميز هذا الوتر بأنه قوي جداً، طويل، وله مسار تشريحي يجعله قريباً جداً من وتر أخيل. الأهم من ذلك، أن عضلة (FHL) تنقبض في نفس المرحلة من دورة المشي التي تنقبض فيها عضلات الساق المرتبطة بوتر أخيل. لذلك، يعتبر هذا الوتر "المرشح المثالي" والمطابق حيوياً لتعويض وتر أخيل التالف.
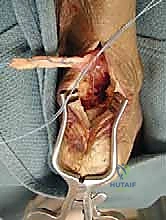
الفسيولوجيا المرضية: ماذا يحدث داخل الوتر المريض؟
اعتلال وتر أخيل الإدخالي ليس حدثاً مفاجئاً، بل هو نهاية لقصة طويلة من الإجهاد الميكانيكي المستمر. تبدأ القصة بتمزقات ميكروية (دقيقة) في ألياف الكولاجين المكونة للوتر نتيجة الاستخدام المفرط. في الحالة الطبيعية، يقوم الجسم بإصلاح هذه التمزقات. ولكن عندما يتجاوز معدل التلف قدرة الجسم على الإصلاح، تتغير بنية الوتر.
يتم استبدال الكولاجين القوي من النوع الأول (Type I Collagen) بكولاجين أضعف من النوع الثالث (Type III Collagen). تزداد سماكة الوتر وتتكون أوعية دموية جديدة هشة وأعصاب صغيرة تتغلغل في نسيج الوتر، وهي المسؤولة عن الألم المزمن. مع مرور الوقت، وتحديداً عند نقطة الاتصال بالعظم، تبدأ الأنسجة التالفة في التكلس (تتحول إلى نسيج عظمي داخل الوتر)، مما يفقده مرونته تماماً ويجعله قاسياً ومؤلماً وعرضة للتمزق الكامل في أي لحظة.
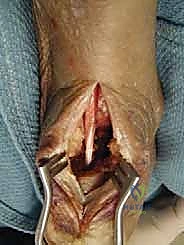
الأسباب الجذرية وعوامل الخطر
لا يحدث اعتلال وتر أخيل الإدخالي من فراغ، بل هو نتيجة لتضافر عدة عوامل داخلية وخارجية:
العوامل الخارجية (الميكانيكية والبيئية):
- الإفراط في الاستخدام الميكانيكي: الرياضات التي تتطلب الجري المستمر، القفز، والتغيير المفاجئ في الاتجاهات تضع ضغوطاً هائلة على الوتر.
- أخطاء التدريب الرياضي: الزيادة المفاجئة في شدة التمارين، أو المسافة، أو الجري على أسطح صلبة وغير مستوية دون تدرج.
- الأحذية غير المناسبة: ارتداء أحذية ضيقة من الخلف، أو أحذية ذات نعل صلب لا يمتص الصدمات، أو الانتقال المفاجئ من الأحذية ذات الكعب العالي إلى الأحذية المسطحة.
- الضغط المباشر: الاحتكاك المستمر من الجزء الخلفي للحذاء القاسي مع الكعب يؤدي إلى التهاب الجراب الزلالي وتضرر الوتر.
العوامل الداخلية (التشريحية والبيولوجية):
- تشوه هاغلوند (Haglund's Deformity): كما ذكرنا، هو نتوء عظمي خلقي أو مكتسب في عظم الكعب يحتك بالوتر.
- تشوهات ميكانيكا القدم: مثل القدم المسطحة (Flat Feet) التي تسبب التواءً غير طبيعي للوتر أثناء المشي، أو القدم ذات القوس العالي جداً.
- التقدم في العمر (الشيخوخة): مع التقدم في السن، يقل الإمداد الدموي للأوتار، وتفقد مرونتها الطبيعية، مما يبطئ عمليات الاستشفاء الذاتي.
- الأمراض الجهازية: مثل السمنة المفرطة (التي تزيد الحمل الميكانيكي)، مرض السكري (الذي يؤثر على جودة الأنسجة والدورة الدموية)، وارتفاع ضغط الدم.
- استخدام بعض الأدوية: الاستخدام المطول للكورتيكوستيرويدات، أو تناول فئة معينة من المضادات الحيوية تُعرف بـ (الفلوروكينولونات) مثل السيبروفلوكساسين، والتي أثبتت الدراسات أنها تزيد بشكل كبير من خطر تنكس وتمزق الأوتار.
الأعراض السريرية: كيف تتعرف على المرض؟
تتطور أعراض اعتلال وتر أخيل الإدخالي ببطء وتدريجياً، وغالباً ما يتجاهلها المريض في البداية ظناً منه أنها إرهاق عابر. تشمل الأعراض التفصيلية ما يلي:
- ألم الكعب الصباحي: وهو العرض الأكثر شيوعاً. يشعر المريض بألم حاد وتيبس شديد في الجزء الخلفي من الكعب عند اتخاذ الخطوات الأولى في الصباح بعد الاستيقاظ. يقل هذا الألم تدريجياً بعد المشي لعدة دقائق.
- الألم المرتبط بالنشاط: ألم يزداد حدة أثناء وبعد ممارسة التمارين الرياضية، أو حتى بعد المشي لمسافات طويلة.
- صعوبة التمارين الشاقة: ألم شديد عند صعود السلالم، أو الجري على المرتفعات، أو محاولة الوقوف على أطراف الأصابع.
- التورم والانتفاخ: تورم مرئي ومحسوس في الجزء السفلي من وتر أخيل، وقد يكون دافئاً عند اللمس نتيجة الالتهاب المزمن.
- النتوء العظمي المحسوس: يمكن للمريض غالباً تحسس كتلة قاسية أو نتوء في الجزء الخلفي من الكعب (تشوه هاغلوند والتكلسات).
- ضعف في الساق: شعور عام بعدم القدرة على دفع الجسم للأمام بقوة أثناء المشي السريع.
رحلة التشخيص الدقيق مع الأستاذ الدكتور محمد هطيف
يبدأ العلاج الناجح بتشخيص دقيق لا يقبل الشك. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم اتباع بروتوكول تشخيصي صارم يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
1. الفحص السريري الشامل
يقوم الدكتور هطيف بأخذ التاريخ الطبي المفصل للمريض، ثم يبدأ بالفحص البدني الذي يشمل:
* فحص مكان الألم والتورم بدقة لتحديد ما إذا كان الألم في منتصف الوتر أم عند نقطة الإدخال.
* تقييم نطاق حركة الكاحل والقدم، والبحث عن أي قصر في عضلات الساق.
* فحص ميكانيكا المشي وشكل قوس القدم.
* اختبار طومسون (Thompson Test): يتم إجراؤه للتأكد من عدم وجود تمزق كامل في وتر أخيل.
2. التصوير الطبي المتقدم
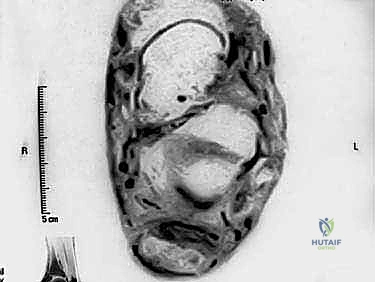
- الأشعة السينية (X-rays): ضرورية جداً في هذه الحالة لتقييم عظم الكعب، رؤية نتوء هاغلوند، وتحديد مدى التكلسات العظمية داخل الوتر.
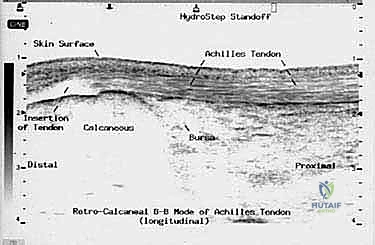
- الموجات فوق الصوتية (Ultrasound): توفر صورة حية لحركة الوتر، وتساعد في تحديد سماكة الوتر وتدفق الدم غير الطبيعي (Neovascularization).
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي والأداة الأقوى. يوفر صوراً ثلاثية الأبعاد وعالية الدقة تُظهر بدقة حجم التلف داخل الوتر، الأنسجة الندبية، حالة الجراب الزلالي، ومدى صلاحية وتر (FHL) لاستخدامه في الجراحة.
جدول (1): التشخيص التفريقي لحالات وتر أخيل
لفهم دقة التشخيص، نوضح الفروق بين الحالات المختلفة التي تصيب وتر أخيل:
| وجه المقارنة | التهاب وتر أخيل الحاد (Tendinitis) | اعتلال وتر أخيل المزمن (Tendinosis) | تمزق وتر أخيل الكامل (Rupture) |
|---|---|---|---|
| طبيعة المرض | التهاب حاد في غلاف الوتر أو الوتر نفسه. | تنكس وتدهور مزمن في بنية الكولاجين دون التهاب نشط. | قطع كامل أو شبه كامل في ألياف الوتر. |
| الأعراض الرئيسية | ألم حاد، حرارة، احمرار، تورم سريع. | ألم مزمن، تيبس صباحي، تورم قاسي، تكلسات. | ألم مفاجئ كأن شخصاً ضربك من الخلف، عجز عن المشي. |
| مدة المعاناة | أيام إلى أسابيع. | أشهر إلى سنوات. | حدث مفاجئ ولحظي. |
| العلاج المفضل | راحة، ثلج، مضادات التهاب، علاج طبيعي. | علاج طبيعي مكثف، موجات تصادمية، جراحة نقل وتر FHL للحالات المتقدمة. | جراحة خياطة الوتر الفورية. |
متى تفشل العلاجات التحفظية وتصبح الجراحة حتمية؟
من مبادئ الأمانة الطبية التي يلتزم بها الأستاذ الدكتور محمد هطيف، هو عدم اللجوء إلى الجراحة إلا بعد استنفاد كافة الخيارات التحفظية غير الجراحية لمدة تتراوح بين 3 إلى 6 أشهر على الأقل. تشمل العلاجات التحفظية:
* العلاج الطبيعي: تمارين الإطالة اللامركزية (Eccentric exercises).
* تعديل الأحذية: استخدام دعامات الكعب المصنوعة من السيليكون وتقويم العظام.
* الأدوية: مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم.
* العلاجات المتقدمة: العلاج بالموجات التصادمية من خارج الجسم (ESWT)، وحقن البلازما الغنية بالصفائح الدموية (PRP). (يُمنع منعاً باتاً حقن الكورتيزون في وتر أخيل لأنه يزيد من خطر التمزق).
لماذا تفشل هذه العلاجات في الحالات المتقدمة؟
عندما يصل اعتلال وتر أخيل الإدخالي إلى مرحلة متقدمة، يكون الوتر قد فقد بنيته الطبيعية تماماً، وامتلأ بالتكلسات العظمية القاسية، ويكون نتوء هاغلوند قد تضخم بشكل يمنع أي التئام. في هذه المرحلة، تصبح العلاجات التحفظية مجرد مسكنات مؤقتة لا تعالج المشكلة الميكانيكية الجذرية. هنا، يكون التدخل الجراحي هو الحل الوحيد لاستعادة القدرة على المشي بدون ألم.
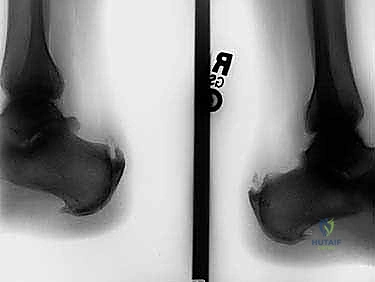
الحل الجراحي المتقدم: جراحة نقل وتر (FHL) لتعزيز وتر أخيل
تُعد هذه الجراحة من العمليات الدقيقة والمعقدة في جراحة العظام والقدم، وتتطلب مهارة استثنائية وخبرة عميقة يمتلكها الأستاذ الدكتور محمد هطيف بفضل سنوات خبرته الطويلة وتخصصه الدقيق.
لماذا نستخدم وتر العضلة الطويلة المثنية لإبهام القدم (FHL) تحديداً؟
عند إزالة الأجزاء التالفة من وتر أخيل، قد يتبقى أقل من 50% من الوتر السليم، وهو غير كافٍ لتحمل وزن الجسم. لذلك يجب "تعزيزه" بوتر آخر. يتم اختيار وتر (FHL) للأسباب الحيوية التالية:
1. القوة الميكانيكية: هو ثاني أقوى وتر في الساق بعد وتر أخيل.
2. التوافق الحركي: العضلة الخاصة به تعمل في نفس المرحلة الحركية (Phase-matched) مع عضلات الساق، مما يجعل إعادة التأهيل أسهل والمشي طبيعياً.
3. القرب التشريحي: يمر الوتر قريباً جداً من عظم الكعب، مما يسهل نقله جراحياً.
4. الإمداد الدموي: العضلة المرتبطة به توفر إمداداً دموياً ممتازاً للمنطقة، مما يسرع من شفاء وتر أخيل المتبقي.
5. التعويض الوظيفي: بالرغم من أخذ الوتر، فإن أصابع القدم الأخرى وعضلات القدم الدقيقة تعوض وظيفته، ولا يفقد المريض القدرة على المشي أو الجري.
الخطوات التفصيلية للعملية الجراحية مع الأستاذ الدكتور محمد هطيف
تتم العملية تحت التخدير النصفي أو العام، وتستغرق عادة من ساعتين إلى ثلاث ساعات، وتتضمن الخطوات الدقيقة التالية:
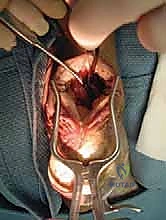
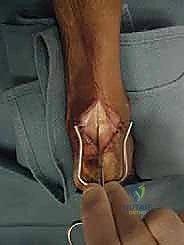
الخطوة الأولى: الفتح الجراحي والوصول للوتر
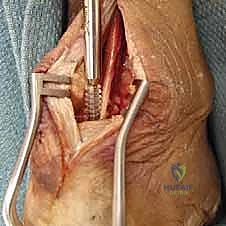
يقوم الدكتور هطيف بعمل شق جراحي دقيق في الجزء الخلفي من الكاحل، عادة في خط الوسط أو مائل قليلاً لتجنب الأعصاب. يتم كشف وتر أخيل المتضرر والجراب الزلالي الملتهب.
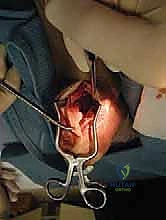
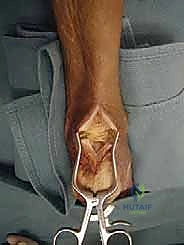
الخطوة الثانية: التنضير الجذري (Debridement)
هذه الخطوة تتطلب دقة متناهية. يتم شق وتر أخيل طولياً للوصول إلى الأنسجة التالفة. يقوم الجراح بإزالة جميع الأنسجة الميتة، والندبية، والتكلسات العظمية الموجودة داخل الوتر. في الحالات الشديدة، قد يتم فصل جزء كبير من الوتر عن عظم الكعب لتنظيفه بالكامل.
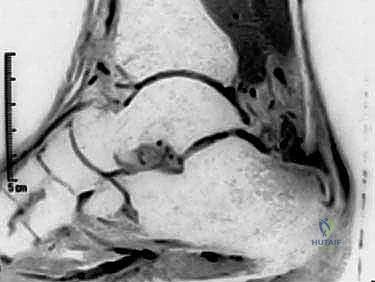
الخطوة الثالثة: استئصال تشوه هاغلوند (Calcaneoplasty)
بمجرد كشف عظم الكعب، يستخدم الدكتور هطيف أدوات جراحية دقيقة لإزالة النتوء العظمي الخلفي (تشوه هاغلوند) بالكامل. يتم تنعيم سطح العظم لضمان عدم احتكاكه بالوتر مستقبلاً. هذه الخطوة حاسمة لمنع عودة الألم.
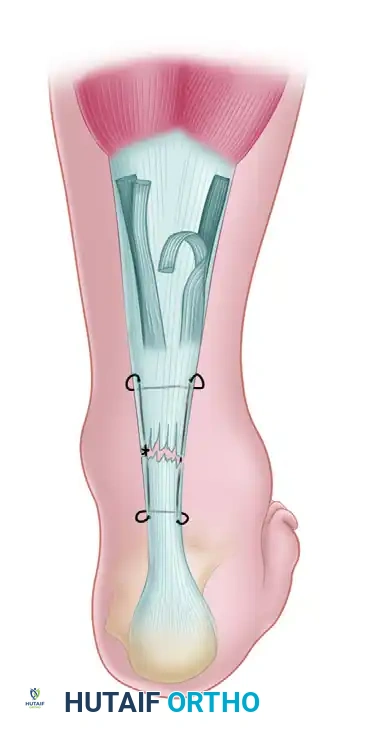
الخطوة الرابعة: حصاد وتر (FHL)
يتم تحديد مسار وتر العضلة الطويلة المثنية لإبهام القدم. يقوم الجراح بتحرير الوتر من ارتباطاته السفلية في منتصف القدم، ويسحبه إلى منطقة الكعب. يتم التأكد من الحصول على طول كافٍ من الوتر لعملية النقل.
الخطوة الخامسة: تحضير النفق العظمي
يتم حفر نفق عظمي دقيق جداً داخل عظم الكعب (Calcaneus) باستخدام مثقاب جراحي خاص. يجب أن يكون النفق في الزاوية والموقع الميكانيكي الحيوي المثالي لضمان أقصى قوة شد.
الخطوة السادسة: تثبيت وتر (FHL) داخل عظم الكعب
يتم تمرير وتر (FHL) الذي تم حصاده عبر النفق العظمي. ولتثبيته بأقصى درجات المتانة، يستخدم الدكتور هطيف براغي تداخلية (Interference Screws) متطورة قابلة للامتصاص أو من التيتانيوم، بالإضافة إلى خطاطيف معدنية (Suture Anchors). هذا التثبيت المزدوج يضمن عدم تحرك الوتر تحت ضغط الوزن.
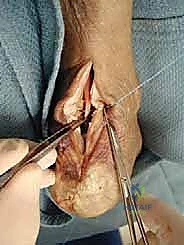
الخطوة السابعة: إعادة بناء وتر أخيل والإغلاق
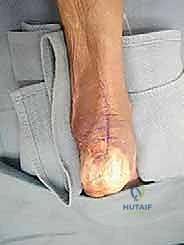
بعد تثبيت الوتر الجديد، يتم إعادة خياطة ما تبقى من وتر أخيل الأصلي حول وتر (FHL) الجديد لدمجهما معاً ككتلة واحدة قوية. يتم إغلاق الجرح بطبقات تجميلية دقيقة لتقليل الندبات، ويوضع الكاحل في جبيرة بوضعية انثناء أخمصي بسيط (Plantar flexion) لتقليل الشد على الأوتار المصلحة.
جدول (2): مقارنة شاملة بين العلاج التحفظي وجراحة نقل وتر FHL
| وجه المقارنة | العلاج التحفظي (الطبيعي والأدوية) | جراحة تعزيز الوتر بنقل FHL |
|---|---|---|
| الفئة المستهدفة | الحالات الخفيفة والمتوسطة، بداية المرض. | الحالات المزمنة، التكلس الشديد، فشل العلاج التحفظي. |
| الهدف الأساسي | تخفيف الالتهاب والألم، وتقوية الوتر المتبقي. | إزالة الأنسجة الميتة والنتوء العظمي، وبناء وتر جديد قوي. |
| نسبة النجاح المتوقعة | 50% - 60% في الحالات المتقدمة. | تتجاوز 90% للحصول على راحة دائمة من الألم. |
| فترة التعافي | مستمرة وقد تتطلب جلسات طويلة الأمد. | 6 إلى 12 شهراً للوصول للتعافي الكامل والنهائي. |
| خطر الانتكاس | مرتفع إذا لم يتم تعديل نمط الحياة والأحذية. | منخفض جداً بسبب التغيير الميكانيكي الجذري (إزالة العظم ونقل الوتر). |
بروتوكول إعادة التأهيل المتقدم: الطريق نحو استعادة الحركة
نجاح الجراحة لا يعتمد فقط على مهارة الجراح داخل غرفة العمليات، بل يعتمد بنسبة 50% على التزام المريض ببرنامج إعادة التأهيل البدني الدقيق. يضع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً للتعافي ينقسم إلى عدة مراحل:
المرحلة الأولى: الحماية القصوى (الأسابيع 0 - 2)
- الهدف: حماية الجرح، تقليل التورم، والسماح للأوتار بالالتئام الأولي.
- الإجراءات: يوضع المريض في جبيرة خلفية أو حذاء طبي خاص (CAM Boot) مع وضعية الكاحل لأسفل.
- الوزن: يُمنع منعاً باتاً تحميل أي وزن على القدم المص
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك