إصلاح وتر أخيل بالحد الأدنى للتدخل الجراحي: دليل شامل للمرضى
الخلاصة الطبية
إصلاح وتر أخيل بالحد الأدنى للتدخل الجراحي هو إجراء جراحي حديث يعالج تمزق وتر أخيل عبر شق صغير، مما يقلل من مخاطر المضاعفات ويُسرّع التعافي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذه التقنية المتقدمة لضمان أفضل النتائج للمرضى.
مقدمة شاملة: ثورة في جراحة القدم والكاحل
يُعد وتر أخيل (العرقوب) أقوى وأسمك وتر في جسم الإنسان، حيث يتحمل ضغوطاً هائلة تصل إلى عدة أضعاف وزن الجسم أثناء الركض والقفز. يلعب هذا الوتر دورًا ميكانيكيًا وحيويًا لا غنى عنه في الحركة اليومية والأنشطة الرياضية. وعندما يتعرض هذا الحبل الليفي المتين للتمزق، تتوقف حياة المريض النشطة فجأة، مصحوبة بألم شديد وإعاقة حركية واضحة تؤثر بشكل جذري على جودة الحياة. لحسن الحظ، لم يعد الطب الحديث يعتمد فقط على الجراحات المفتوحة التقليدية التي تترك ندبات كبيرة وتحمل مخاطر عالية لالتهاب الجروح؛ بل تطورت التقنيات الجراحية لتقديم حلول أكثر أماناً وفعالية، وعلى رأسها "إصلاح وتر أخيل بالحد الأدنى للتدخل الجراحي" (Minimally Invasive Achilles Tendon Repair).
تجمع هذه التقنية المبتكرة والدقيقة بين قوة الإصلاح الجراحي المفتوح ومزايا التدخل المحدود، مما يقلل بشكل كبير من مخاطر مضاعفات التئام الجروح والعدوى. تتطلب هذه الجراحة مهارة استثنائية، دقة فائقة، تعاملاً حذراً جداً مع الأنسجة الرخوة، وفهماً عميقاً للتشريح البشري المجهري.
في هذا الدليل الطبي الشامل والمفصل، سنأخذكم في رحلة علمية وعملية لفهم كل جانب من جوانب هذه العملية، بدءًا من التشريح والتشخيص الدقيق، وصولاً إلى أدق تفاصيل الجراحة وبرامج التأهيل. ويأتي هذا الدليل برعاية وتوجيه الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، واستشاري جراحة العظام والمناظير والمفاصل الصناعية، والذي يُعد المرجع الأول والاسم الأبرز في هذا التخصص الدقيق في صنعاء واليمن، بخبرة تتجاوز العشرين عاماً في تقديم الرعاية الطبية المبنية على أحدث المعايير العالمية والصدق والأمانة الطبية.

التشريح الجراحي المعقد لوتر أخيل
لفهم كيفية حدوث التمزق وكيفية إصلاحه، يجب أولاً فهم التشريح الدقيق لهذه المنطقة. يشدد الأستاذ الدكتور محمد هطيف دائمًا على أن الفهم العميق للتشريح هو الأساس لنجاح أي تدخل جراحي، خاصة في تقنيات التدخل المحدود التي تعتمد على "الرؤية غير المباشرة" والشعور بالأنسجة.
1. تكوين الوتر وارتباطاته
يتكون وتر أخيل من اندماج أوتار عضلتين رئيسيتين في بطة الساق (الربلة): العضلة التوأمية الساقية (Gastrocnemius) والعضلة النعلية (Soleus). تتحد هذه الألياف لتشكل وتراً سميكاً يمتد للأسفل ليرتبط بقوة في النصف الأوسط من السطح الخلفي لعظمة الكعب (العقب - Calcaneus).
2. غلاف الوتر (Paratenon)
على عكس العديد من الأوتار الأخرى في الجسم، لا يمتلك وتر أخيل غمدًا زلاليًا حقيقيًا (Synovial sheath). بدلاً من ذلك، يُحاط بغلاف رقيق من الأنسجة الضامة يُعرف باسم الـ (Paratenon). هذا الغلاف غني بالأوعية الدموية ويوفر الانزلاق اللازم للوتر أثناء الحركة. الحفاظ على هذا الغلاف أثناء الجراحة هو أحد أهم أسرار نجاح تقنية الحد الأدنى للتدخل الجراحي التي يطبقها الدكتور هطيف، حيث يضمن تروية دموية ممتازة تسرع من التئام الوتر الممزق.
3. المنطقة الوعائية الفقيرة (Watershed Area)
توجد منطقة حرجة في وتر أخيل تقع على بُعد حوالي 2 إلى 6 سنتيمترات فوق نقطة ارتباطه بعظمة الكعب. تتميز هذه المنطقة بضعف التروية الدموية الطبيعية (نقص الإمداد الدموي). وبسبب هذا الضعف، بالإضافة إلى الضغط الميكانيكي العالي الذي تتعرض له هذه المنطقة أثناء الالتواء، فإن الغالبية العظمى من تمزقات وتر أخيل تحدث في هذه البقعة بالتحديد.
4. العصب الربلي (Sural Nerve)
من أهم التحديات التشريحية في جراحة وتر أخيل هو وجود العصب الربلي (Sural Nerve). يعبر هذا العصب الحسي الهام الجزء الخلفي الجانبي من الساق وينزل بالقرب من الحافة الخارجية لوتر أخيل. في الجراحات المفتوحة التقليدية، أو عند إجراء التدخل المحدود بأيدي غير خبيرة، يكون هذا العصب عرضة للإصابة، مما قد يؤدي إلى خدر أو ألم مزمن في الحافة الخارجية للقدم. يستخدم الأستاذ الدكتور محمد هطيف تقنيات دقيقة لتحديد مسار العصب وحمايته تماماً أثناء تمرير الخيوط الجراحية.
الفسيولوجيا المرضية: كيف ولماذا يتمزق وتر أخيل؟
تمزق وتر أخيل ليس مجرد حادث عابر، بل هو غالبًا نتيجة لتفاعل معقد بين إجهاد ميكانيكي مفاجئ وتغيرات تنكسية (تنكس) مسبقة في نسيج الوتر.
الأسباب المباشرة والآليات الميكانيكية
يحدث التمزق عادة عندما يتعرض الوتر لقوة شد تتجاوز قدرته على التحمل. تشمل الآليات الشائعة:
* الدفع المفاجئ (Push-off): الانطلاق بقوة والركبة ممتدة، كما يحدث في بداية سباقات العدو أو عند القفز في كرة السلة.
* الانثناء الظهري المفاجئ (Sudden Dorsiflexion): عندما تنزلق القدم فجأة إلى الأمام (مثل السقوط في حفرة)، مما يفرض تمدداً عنيفاً ومفاجئاً على الوتر المنقبض.
* السقوط من ارتفاع: الهبوط بقوة على القدمين مما يسبب إجهاداً مفرطاً على الكاحل.
عوامل الخطر (Risk Factors)
هناك العديد من العوامل التي تُضعف الوتر وتجعله "قنبلة موقوتة" جاهزة للتمزق:
- العمر والجنس: ذروة الإصابة تكون بين الرجال في الفئة العمرية (30 - 50 عاماً). الرجال أكثر عرضة للإصابة بخمسة أضعاف مقارنة بالنساء.
- محاربو عطلة نهاية الأسبوع (Weekend Warriors): الأشخاص الذين يمارسون الرياضات العنيفة والمتقطعة (مثل كرة القدم الخماسية أو التنس) فقط في عطلات نهاية الأسبوع دون الحفاظ على لياقة بدنية مستمرة طوال الأسبوع.
- الأدوية والمضادات الحيوية: أثبتت الدراسات أن فئة من المضادات الحيوية تُعرف بـ (الفلوروكينولونات - Fluoroquinolones)، مثل السيبروفلوكساسين، تزيد بشكل ملحوظ من خطر تمزق الأوتار.
- حقن الكورتيزون (الستيرويدات): حقن الكورتيزون الموضعية بالقرب من وتر أخيل لعلاج الالتهابات المزمنة يمكن أن تؤدي إلى تنكس ألياف الكولاجين وضعف الوتر، مما يؤدي إلى تمزقه لاحقاً.
- الأمراض الجهازية: مثل النقرس، التهاب المفاصل الروماتويدي، والسكري، والتي تؤثر على جودة الأنسجة الضامة والتروية الدموية.
- الوزن الزائد (السمنة): زيادة مؤشر كتلة الجسم تضع أحمالاً مضاعفة على الوتر مع كل خطوة.
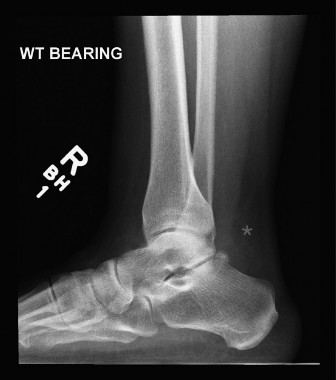
الأعراض والعلامات السريرية: كيف تعرف أن وتر أخيل قد تمزق؟
التشخيص الدقيق والمبكر هو مفتاح العلاج الناجح. عندما يستقبل الأستاذ الدكتور محمد هطيف مريضاً في عيادته بصنعاء، فإنه يعتمد على تقييم سريري دقيق وشامل.
- صوت "الفرقعة" (The Pop): العرض الأكثر تميزاً. يصف المريض شعوراً وكأن شخصاً ما قد ركله أو ضربه بعصا من الخلف على كاحله، مصحوباً بصوت طقطقة أو فرقعة مسموعة.
- ألم حاد ومفاجئ: ألم شديد في الجزء الخلفي من الساق، قد يقل تدريجياً ولكنه يتحول إلى ألم مستمر ومزعج.
- فقدان القوة الوظيفية: العجز التام عن الوقوف على أطراف أصابع القدم المصابة (فقدان الانثناء الأخمصي القوي).
- تورم وكدمات: ظهور تورم سريع في الجزء الخلفي من الكاحل، يتبعه ظهور كدمات زرقاء أو دموية تنزل باتجاه الكعب بعد عدة أيام.
- علامة "الفجوة" (Palpable Gap): عند لمس مسار الوتر برفق، يمكن للطبيب المتمرس الشعور بانخفاض أو فجوة واضحة (عادة بعرض إصبع أو إصبعين) في مكان التمزق.
الاختبارات السريرية المتقدمة في عيادة الدكتور هطيف
لتأكيد التشخيص دون الاعتماد كلياً على الأشعة، يقوم الدكتور هطيف بإجراء اختبارات سريرية دقيقة:
- اختبار طومسون (Thompson Test): يُطلب من المريض الاستلقاء على بطنه وترك قدميه تتدليان من حافة السرير. يقوم الطبيب بعصر (ضغط) عضلة الساق (الربلة). في الحالة الطبيعية، يجب أن تتحرك القدم للأسفل. إذا لم تتحرك القدم، فهذا يعني أن الاتصال مقطوع (اختبار إيجابي لتمزق الوتر).
- اختبار ماتليس (Matles Test): والمريض مستلقٍ على بطنه، يُطلب منه ثني ركبتيه بزاوية 90 درجة. في القدم السليمة، ستبقى القدم في وضع انثناء أخمصي طفيف. أما في القدم المصابة بتمزق وتر أخيل، ستسقط القدم وتصبح في وضع محايد أو انثناء ظهري بسبب فقدان شد الوتر.
التصوير الطبي (Radiological Diagnosis)
على الرغم من أن التشخيص السريري غالباً ما يكون كافياً، إلا أن التصوير الطبي يُستخدم لتأكيد موقع التمزق الدقيق وتحديد مدى تباعد طرفي الوتر:
* الموجات فوق الصوتية (Ultrasound): سريعة، غير مكلفة، وتسمح بفحص الوتر أثناء الحركة (ديناميكياً).
* الرنين المغناطيسي (MRI): يوفر صورة ثلاثية الأبعاد وعالية الدقة للوتر والأنسجة المحيطة به، وهو مفيد جداً في حالات التمزق الجزئي، أو التمزقات المزمنة التي تأخر تشخيصها.
خيارات العلاج: لماذا نلجأ للجراحة بالحد الأدنى؟
يُعد قرار علاج تمزق وتر أخيل (جراحياً أم تحفظياً) من أكثر المواضيع نقاشاً في جراحة العظام. يعتمد الأستاذ الدكتور محمد هطيف في قراره على عدة عوامل: عمر المريض، مستوى نشاطه البدني، مهنته، والأمراض المصاحبة.
جدول مقارنة: العلاج التحفظي مقابل الجراحة المفتوحة مقابل جراحة الحد الأدنى
| وجه المقارنة | العلاج التحفظي (بدون جراحة) | الجراحة المفتوحة التقليدية | جراحة الحد الأدنى (MIS) - المفضلة |
|---|---|---|---|
| الآلية | تثبيت القدم في جبيرة/حذاء طبي لأسابيع طويلة للسماح بالالتئام الطبيعي. | شق جراحي طويل (10-15 سم) لكشف الوتر بالكامل وخياطته. | شق صغير جداً (1.5 - 2 سم) واستخدام أدوات خاصة لتمرير الخيوط. |
| معدل إعادة التمزق (Re-rupture) | مرتفع نسبياً (حوالي 10-12%). | منخفض (حوالي 2-4%). | منخفض جداً (مماثل للجراحة المفتوحة 2-4%). |
| خطر التهاب الجرح والعدوى | لا يوجد (لأنه لا يوجد جرح). | مرتفع جداً (بسبب الشق الطويل وضعف تروية الجلد في المنطقة). | منخفض للغاية (بسبب صغر الشق الجراحي). |
| الألم بعد العملية | ألم ناتج عن الإصابة نفسها. | ألم شديد يتطلب مسكنات قوية. | ألم خفيف إلى متوسط يسهل السيطرة عليه. |
| الندبة الجراحية | لا توجد. | ندبة طويلة، قد تكون مزعجة ومؤلمة عند ارتداء الأحذية. | ندبة تجميلية صغيرة جداً تكاد لا تُرى. |
| سرعة العودة للنشاط/الرياضة | بطيئة جداً، وقوة الوتر قد لا تعود 100%. | أسرع من التحفظي، لكن التئام الجرح يؤخر التأهيل. | الأسرع على الإطلاق؛ يسمح ببدء التأهيل المبكر جداً. |
| المرشح المثالي | كبار السن، مرضى السكري المتقدم، ذوي النشاط المحدود. | الحالات المزمنة جداً أو التمزقات المعقدة المتعددة. | الرياضيون، الشباب، وكل من يبحث عن تعافي سريع ونتائج ممتازة. |
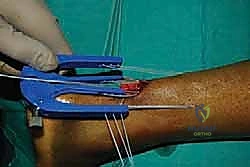
التجهيز للعملية مع الأستاذ الدكتور محمد هطيف
قبل الدخول إلى غرفة العمليات، يحرص الأستاذ الدكتور محمد هطيف وفريقه الطبي في صنعاء على تجهيز المريض بأعلى المعايير العالمية لضمان سلامته التامة.
- التقييم الشامل: مراجعة التاريخ الطبي بالكامل، التأكد من عدم وجود موانع للجراحة (مثل مشاكل التخثر أو التهابات جلدية نشطة).
- التحاليل المخبرية: إجراء فحوصات الدم الشاملة ووظائف الكلى والكبد وتخطيط القلب (ECG).
- تخطيط الجراحة: مناقشة نوع التخدير مع طبيب التخدير المتخصص (غالباً ما يكون تخديراً نصفياً أو موضعياً مع مهدئ، ونادراً تخدير عام).
- الموافقة المستنيرة: شرح مفصل للمريض عن خطوات العملية، التوقعات، ومراحل التأهيل التي تتطلب التزاماً صارماً.
خطوات جراحة إصلاح وتر أخيل بالحد الأدنى: دليل خطوة بخطوة
تُعد هذه الجراحة عملاً فنياً يتطلب دقة هندسية ومهارة يدوية فائقة. يستخدم الأستاذ الدكتور محمد هطيف أحدث الأجهزة والأنظمة الجراحية المخصصة لهذا الغرض (مثل نظام Achillon أو أنظمة PARS).
الخطوة الأولى: التخدير وتجهيز المريض
بعد تخدير المريض، يتم وضعه في وضعية الانبطاح (على البطن - Prone position) على طاولة العمليات، مع وضع وسادة تحت الكاحل لضمان حرية حركة القدم. يتم تعقيم الساق والقدم بالكامل باستخدام محاليل مطهرة قوية، ثم تُغطى الأجزاء غير المعنية بمفارش جراحية معقمة. يتم استخدام عاصبة هوائية (Tourniquet) حول الفخذ لتقليل النزيف وتوفير مجال رؤية واضح.
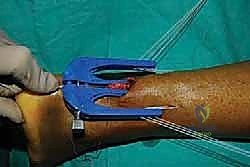
الخطوة الثانية: التخطيط وتحديد المعالم التشريحية
بواسطة قلم جراحي معقم، يقوم الدكتور هطيف برسم معالم الكاحل:
* تحديد حواف وتر أخيل السليم أعلى وأسفل التمزق.
* تحديد مكان الفجوة (مكان التمزق الدقيق).
* الأهم من ذلك: رسم مسار العصب الربلي (Sural Nerve) المتوقع لتجنب إصابته تماماً أثناء إدخال الأدوات.
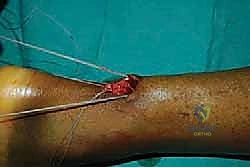
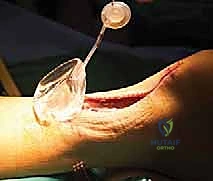
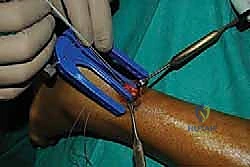
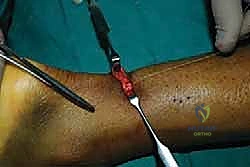
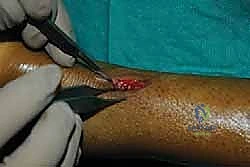
الخطوة الثالثة: الشق الجراحي الدقيق (Mini-Incision)
بدلاً من الشق الطويل، يقوم الدكتور هطيف بعمل شق عرضي أو طولي صغير جداً (لا يتجاوز 1.5 إلى 2 سم) مباشرة فوق منطقة التمزق. يتم فتح طبقات الجلد والأنسجة تحت الجلد بحذر شديد للوصول إلى غلاف الوتر (Paratenon)، والذي يتم فتحه طولياً للحفاظ عليه لاستخدامه في التغطية لاحقاً.
الخطوة الرابعة: تنظيف نهايات الوتر الممزق
من خلال هذا الشق الصغير، يتم استخراج نهايات الوتر الممزقة (التي تبدو مثل ممسحة متهالكة أو ذيل حصان متشابك). يتم تنظيف هذه النهايات من الأنسجة الميتة والجلطات الدموية بحرص، مما يحفز استجابة الجسم الطبيعية للشفاء ويوفر أطرافاً صحية جاهزة للخياطة.
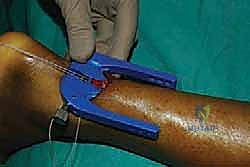
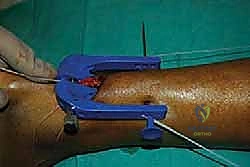
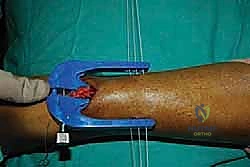
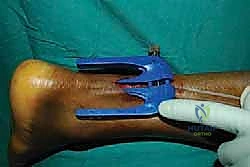
الخطوة الخامسة: إدخال جهاز التوجيه (Jig Insertion)
هنا يكمن السحر في هذه التقنية. يتم إدخال أداة توجيه خاصة (Jig) ذات أذرع داخل غلاف الوتر (Paratenon) لتنزلق بلطف حول الجزء العلوي (القريب) من الوتر السليم. هذه الأداة مصممة لاحتضان الوتر وحماية العصب الربلي المحيط به.
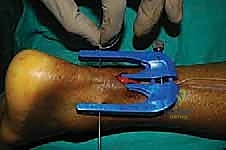
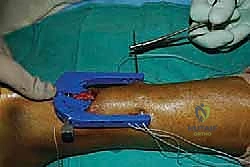
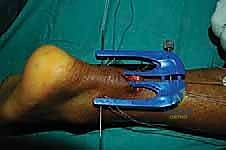
الخطوة السادسة: تمرير الخيوط الجراحية فائقة القوة
تحتوي أداة التوجيه على ثقوب مرقمة. يقوم الدكتور هطيف بإدخال إبر خاصة محملة بخيوط جراحية غير قابلة للامتصاص وفائقة القوة (High-strength sutures) من خلال الجلد، عبر الثقوب الموجودة في الأداة، لتخترق نسيج الوتر بشكل عرضي ومتقاطع.
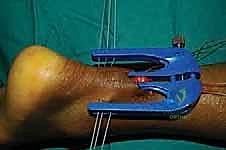
يتم تمرير عدة خيوط (عادة 3 إلى 4 خيوط) لضمان إمساك قوي جداً بالجزء العلوي من الوتر.
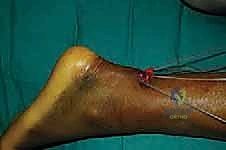
بعد تمرير الخيوط، يتم سحب الأداة ببطء، لتخرج معها نهايات الخيوط من الشق الجراحي الصغير الأوسط.
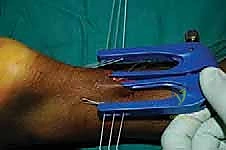
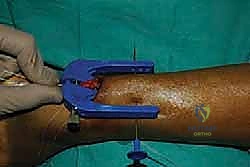
الخطوة السابعة: تكرار العملية للجزء السفلي
يتم تكرار نفس الخطوات مع الجزء السفلي (البعيد) من الوتر المتصل بعظمة الكعب. يتم إدخال الأداة، وتمرير الخيوط القوية عبر نسيج الوتر، ثم سحبها لتلتقي مع خيوط الجزء العلوي في الشق المركزي.
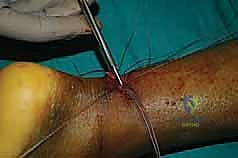
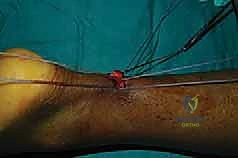
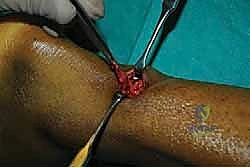
الخطوة الثامنة: ربط الخيوط وضبط الشد (Tensioning)
هذه هي الخطوة الأكثر دقة وحساسية، والتي تعتمد كلياً على خبرة الجراح. يجب أن يتم ربط الخيوط معاً لإغلاق الفجوة بين طرفي الوتر، ولكن يجب أن يتم ذلك والقدَم في وضعية الانثناء الأخمصي (القدم موجهة للأسفل) بدرجة معينة تتطابق تماماً مع شد الوتر في القدم السليمة.
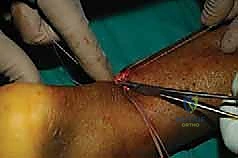
إذا تم ربط الوتر وهو مرتخٍ جداً، سيفقد المريض قوة الدفع ولن يستطيع القفز. وإذا تم ربطه وهو مشدود جداً، سيواجه المريض صعوبة في المشي ولن يتمكن من ثني كاحله للأعلى. خبرة الأستاذ الدكتور محمد هطيف في الجراحات الميكروسكوبية وجراحات الطب الرياضي تضمن ضبط هذا الشد (Tension) بدقة متناهية.
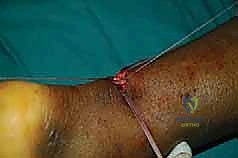
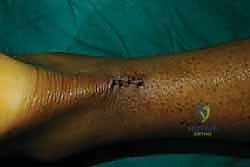
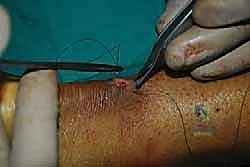
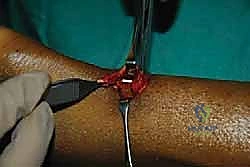
الخطوة التاسعة: إغلاق غلاف الوتر والجلد
بعد التأكد من قوة الإصلاح واستعادة الشد الطبيعي، يقوم الدكتور هطيف بخياطة غلاف الوتر (Paratenon) بخيوط دقيقة جداً قابلة للامتصاص. هذه الخطوة حيوية لمنع التصاق الوتر بالجلد وتوفير بيئة دموية ممتازة للشفاء.
أخيراً، يتم إغلاق الشق الجلدي الصغير بغرز تجميلية مخفية تحت الجلد.
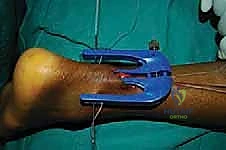
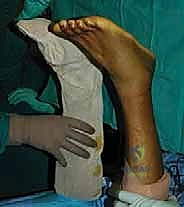
الخطوة العاشرة: التضميد والتثبيت
يتم وضع ضمادات معقمة، ثم توضع القدم في جبيرة خلفية أو حذاء طبي مخصص (CAM Boot) مع وضع دعامات (Wedges) تحت الكعب للحفاظ على القدم في وضعية الانثناء الأخمصي وتخفيف الضغط عن الوتر المُصلح حديثاً.
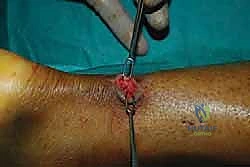
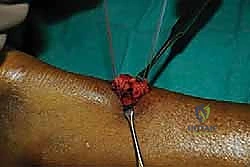
بروتوكول إعادة التأهيل والعلاج الطبيعي (السر الحقيقي للنجاح)
الجراحة الناجحة هي فقط 50% من العلاج. الـ 50% الأخرى تعتمد على التزام المريض ببرنامج إعادة التأهيل. بفضل تقنية الحد الأدنى للتدخل الجراحي التي يجريها الدكتور هطيف، يمكن للمرضى بدء التأهيل في وقت أبكر بكثير مقارنة بالجراحة التقليدية.
جدول مراحل إعادة التأهيل المتقدم
| المرحلة (الزمن) | الأهداف الرئيسية | الأنشطة المسموحة والممنوعة |
|---|---|---|
| المرحلة 1 (0 - أسبوعين) | حماية الجرح، تقليل التورم والألم. | ممنوع: تحميل الوزن نهائياً. استخدام العكازات. البقاء في الجبيرة/ |
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك