إعادة توعية اليد: دليل شامل لعلاج متلازمة رينود والانسدادات الوعائية في صنعاء مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إعادة توعية اليد هي مجموعة إجراءات جراحية دقيقة لاستعادة تدفق الدم الحيوي لليد والأصابع، وعلاج حالات مثل متلازمة رينود الشديدة والانسدادات الوعائية. تشمل العلاجات قطع الودي، الترميم المجهري، واستئصال الصمات، بهدف الحفاظ على وظيفة اليد وتخفيف الألم.
الخلاصة الطبية السريعة: إعادة توعية اليد (Hand Revascularization) هي مجموعة من الإجراءات الجراحية الدقيقة والمعقدة التي تهدف إلى استعادة تدفق الدم الحيوي لليد والأصابع. يُعد هذا التدخل الجراحي طوق النجاة للمرضى الذين يعانون من حالات نقص التروية الشديدة، مثل متلازمة رينود المتقدمة (Raynaud's Syndrome)، والانسدادات الوعائية الحادة أو المزمنة. تشمل الخيارات العلاجية والجراحية تقنيات متقدمة مثل قطع الودي المحيط بالشريان (Sympathectomy)، الترميم المجهري للأوعية الدموية (Microvascular Reconstruction)، واستئصال الصمات والخثرات الدموية (Embolectomy). الهدف الأسمى لهذه الإجراءات هو الحفاظ على وظيفة اليد الحركية والحسية، التئام التقرحات المزمنة، تخفيف الألم المبرح، وإنقاذ الأصابع من خطر البتر.

مقدمة: استعادة النبض والحياة ليديك مع الأستاذ الدكتور محمد هطيف
تعتبر اليد البشرية من أعظم المعجزات التشريحية وأكثر أجزاء الجسم تعقيداً وحيوية، فهي الأداة التي نتواصل بها، ونعمل بها، ونعبر من خلالها عن مشاعرنا في كل جانب من جوانب حياتنا اليومية. ولكن، عندما تتعرض هذه الآلة الدقيقة لمشاكل في الدورة الدموية—سواء كان ذلك ناتجاً عن أمراض تشنج الأوعية الدموية المزمنة أو انسدادها المفاجئ—فإن جودة حياة المريض تتدهور بشكل كارثي وسريع. هذه الحالات الطبية، التي تتراوح طيفاً من متلازمة رينود الشديدة والمؤلمة إلى الحوادث الانصمامية الوعائية الحادة، لا تقتصر أعراضها على البرودة والتنميل فحسب، بل يمكن أن تتطور لتؤدي إلى تقرحات إقفارية مزمنة لا تلتئم، آلام مبرحة أثناء الراحة تمنع النوم، وفي النهاية المأساوية، تموت الأنسجة (الغرغرينا) وفقدان الأصابع إذا لم يتم التعامل معها طبياً وجراحياً بفاعلية، دقة، وسرعة قصوى.
في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع طبي أول واستشاري رائد لا يُشق له غبار في مجال جراحة العظام، وجراحة اليد، والجراحات المجهرية الدقيقة (Microsurgery). بصفته أستاذاً دكتوراً في جامعة صنعاء، وبخبرة طبية وجراحية متراكمة تزيد عن 20 عاماً، يقدم الأستاذ الدكتور محمد هطيف مستوى من الرعاية الصحية يضاهي المراكز العالمية. يرتكز نهجه على استخدام أحدث التقنيات الطبية مثل مناظير المفاصل بدقة 4K والجراحات المجهرية، مقترناً بالتزام صارم بـ "الأمانة الطبية"؛ فهو لا يوصي بالتدخل الجراحي إلا عندما يكون هو الخيار الأمثل والوحيد لإنقاذ المريض.
هدفه في جراحات اليد ليس مجرد إجراء عملية جراحية تقليدية، بل هو استعادة تدفق الدم الحيوي، إنقاذ الأنسجة من التلف، والحفاظ على الوظيفة الميكانيكية والحسية لليد، مما يعيد الأمل، الراحة، والحياة الطبيعية للمرضى. من خلال هذا الدليل الشامل والمفصل، سنتعمق بشكل غير مسبوق في فهم هذه الحالات الوعائية المعقدة، أساليب التشخيص السريري والشعاعي المتقدمة، وخيارات العلاج الجراحي الدقيقة التي يقدمها الأستاذ الدكتور محمد هطيف وفريقه الطبي المتخصص.
التشريح الوعائي لليد: خريطة الحياة الدقيقة
قبل الشروع في أي تدخل جراحي أو حتى وضع خطة علاجية، يعد الفهم العميق والدقيق للتركيب الوعائي لليد أمراً بالغ الأهمية. في غرفة العمليات، يلتقي علم التشريح الدقيق بمهارة الجراح لضمان أفضل النتائج وتجنب المضاعفات. إن معرفة أدق تفاصيل الشرايين، الأوردة، والأعصاب التي تغذي اليد هي حجر الزاوية الذي تبنى عليه أي جراحة ناجحة لإعادة توعية اليد (Hand Revascularization).
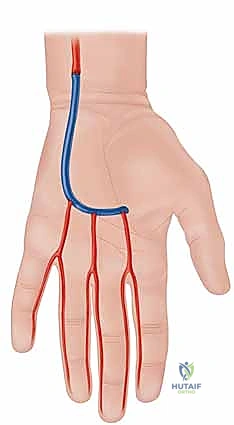
تتلقى اليد إمدادها الشرياني الأساسي والغزير من شريانين رئيسيين هما: الشريان الكعبري (Radial Artery) والشريان الزندي (Ulnar Artery)، اللذين ينبعان من تفرع الشريان العضدي في منطقة الحفرة المرفقية (الكوع) ويمتدان عبر الساعد وصولاً إلى المعصم واليد.
- الشريان الزندي: يشكل عادة ما يُعرف بـ القوس الراحي السطحي (Superficial Palmar Arch)، والذي يقع في الجزء الأقرب للسطح من راحة اليد، مباشرة تحت اللفافة الراحية (Palmar Fascia). هذا القوس يُعد المصدر الرئيسي للتدفق الشرياني للجانب الزندي لليد والأصابع (الخنصر، البنصر، والوسطى).
- الشريان الكعبري: يشكل بشكل أساسي القوس الراحي العميق (Deep Palmar Arch)، الذي يقع أعمق داخل راحة اليد، بالقرب من عظام المشط، ويزود الدم بشكل رئيسي للجانب الكعبري (الإبهام والسبابة).
- الدورة الدموية الجانبية (Collateral Circulation): من نعم الخالق أن في حوالي 80% من البشر، يتصل هذان القوسان (السطحي والعميق) معاً، مشكلين قوساً راحياً كاملاً. هذا الاتصال يوفر "خطة بديلة" حيوية لتدفق الدم؛ فإذا تعرض أحد الأوعية الرئيسية للانسداد، يمكن للدم أن يتدفق عبر القوس الآخر لتغذية اليد. ومع ذلك، فإن الأقواس غير المكتملة (الموجودة في 20% من المرضى) تزيد بشكل كبير وخطير من خطر الإصابة بنقص التروية (Ischemia) إذا تعرض أحد الشرايين الرئيسية للإصابة أو الانسداد.
- الشريان المتوسط المستمر (Persistent Median Artery): يُعد هذا الشريان متغيراً تشريحياً نادراً نسبياً يظل موجوداً منذ المرحلة الجنينية، ويمكن أن يساهم أيضاً في إمداد اليد بالدم. يجب على الجراح الخبير، مثل الأستاذ الدكتور محمد هطيف، ملاحظة وجوده وتقييمه بدقة قبل الجراحة لتجنب إصابته.
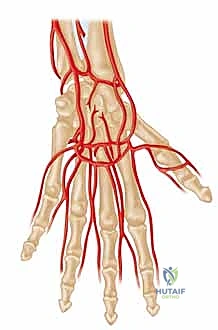
الشكل 1 • التشريح الوعائي لليد يوضح الأقواس الراحية السطحية والعميقة.
العلاقات الوعائية العصبية: سر نجاح عملية قطع الودي
لا تعمل الأوعية الدموية في فراغ؛ بل هي محاطة بشبكة معقدة من الأعصاب. تتلقى جدران الأوعية الدموية (تحديداً العضلات الملساء في جدار الشريان) تعصيبها من الألياف العصبية الودية (Sympathetic Nerve Fibers). تخرج هذه الألياف من الحبل الشوكي عبر الأعصاب الصدرية الثانية والثالثة (T2, T3) وتمر عبر الضفيرة العضدية لتصل إلى الذراع واليد.
تتحكم هذه الألياف العصبية في توتر وانقباض العضلات الملساء الوعائية. في الأشخاص الأصحاء، تنظم هذه الأعصاب تدفق الدم بناءً على درجة حرارة الجسم والتوتر. ولكن في حالات مثل متلازمة رينود، تصبح هذه الأعصاب مفرطة النشاط، مما يسبب تشنجات وعائية شديدة تغلق الشرايين تماماً.
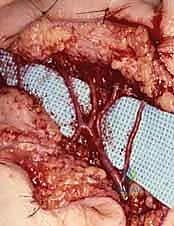
الأهم من ذلك جراحياً، أن هذه الألياف الودية تنتقل ضمن الطبقة الخارجية للشرايين (الغلالة البرانية - Adventitia)، وتصاحب الشرايين الإصبعية عن كثب لتسير جنباً إلى جنب مع الأعصاب الإصبعية (Digital Nerves). خلال عملية قطع الودي المجهري (Microsurgical Sympathectomy)، يكون هدف الأستاذ الدكتور محمد هطيف هو تقشير وإزالة هذه الطبقة الخارجية بدقة متناهية تحت الميكروسكوب لقطع الإشارات العصبية المسببة للتشنج، ويجب توخي أقصى درجات الحذر والمهارة لحماية الأعصاب الإصبعية المجاورة التي تمنح الإحساس للأصابع.
الفواصل العضلية والهيكل العظمي: مسارات الوصول الآمن
على الرغم من أنها أقل انخراطاً مباشراً في التشريح الوعائي، إلا أن الفهم الميكانيكي للفواصل العضلية أمر بالغ الأهمية للوصول الجراحي الآمن.
* في الساعد، يقع الشريان الكعبري في مسار آمن نسبياً بين العضلة العضدية الكعبرية والعضلة القابضة الكعبرية للرسغ، بينما يكون الشريان الزندي محمياً بعمق تحت العضلة القابضة الزندية للرسغ.
* في راحة اليد، يعمل الجراح ضمن الطبقات المعقدة للعضلات الداخلية. تُصمم الشقوق الجراحية (مثل شقوق برونر المتعرجة - Brunner Incisions) ببراعة لتتبع ثنيات الجلد وتجنب عبور خطوط الثني بشكل مستقيم، مما يمنع حدوث انكماش ندبي يعيق حركة اليد مستقبلاً.

الفهم العميق لمتلازمة رينود والانسدادات الوعائية
لفهم أهمية التدخل الجراحي، يجب أولاً أن نفهم طبيعة العدو الذي نواجهه. تنقسم مشاكل التروية في اليد إلى فئتين رئيسيتين: التشنجية (Spastic) والانسدادية (Occlusive).
1. متلازمة رينود (Raynaud's Phenomenon/Syndrome)
متلازمة رينود هي اضطراب وعائي يتميز بنوبات من التشنج الوعائي (Vasospasm) في الشرايين الصغيرة لليدين (وأحياناً القدمين). استجابةً للبرد أو التوتر العاطفي، تنقبض هذه الأوعية الدموية بشدة، مما يمنع وصول الدم إلى الأصابع.
تنقسم متلازمة رينود إلى نوعين:
* مرض رينود الأولي (Primary Raynaud's Disease): وهو الأكثر شيوعاً، ويحدث دون وجود مرض أساسي آخر مسبب له. غالباً ما يكون أقل حدة ولا يؤدي عادةً إلى تلف دائم في الأنسجة.
* ظاهرة رينود الثانوية (Secondary Raynaud's Phenomenon): هذا النوع أخطر بكثير، حيث يكون ناتجاً عن مرض أساسي، غالباً ما يكون من أمراض المناعة الذاتية أو أمراض النسيج الضام مثل:
* تصلب الجلد (Scleroderma).
* الذئبة الحمراء (Systemic Lupus Erythematosus).
* التهاب المفاصل الروماتويدي.
في هذا النوع، لا يقتصر الأمر على التشنج، بل يحدث تضخم في جدار الأوعية الدموية وتضيق دائم، مما يؤدي إلى نقص تروية مزمن، ظهور تقرحات مؤلمة جداً في أطراف الأصابع، وقد ينتهي بالغرغرينا وبتر الأصابع إذا لم يتدخل خبير مثل الأستاذ الدكتور محمد هطيف.
2. الانسدادات الوعائية في اليد (Vascular Occlusions)
على عكس التشنج المؤقت، فإن الانسداد الوعائي يعني وجود عائق مادي يمنع تدفق الدم. وتشمل أسبابه:
* الانصمام الخثاري (Embolism): جلطة دموية تتشكل في مكان آخر (غالباً في القلب بسبب رجفان أذيني، أو من تمدد أوعية دموية في الذراع) وتنتقل عبر مجرى الدم حتى تعلق في الشرايين الصغيرة لليد، مما يسبب نقص تروية حاد ومفاجئ.
* الخثار الموضعي (Thrombosis): جلطة تتشكل موضعياً في شريان اليد بسبب تصلب الشرايين أو صدمة متكررة.
* متلازمة مطرقة الرانفة (Hypothenar Hammer Syndrome): حالة شائعة لدى العمال المهنيين (مثل النجارين والميكانيكيين) الذين يستخدمون راحة يدهم كـ "مطرقة". الضربات المتكررة تؤدي إلى سحق الشريان الزندي ضد عظام المعصم (عظمة الخطاف - Hamate)، مما يؤدي إلى تمدد الأوعية الدموية (Aneurysm) أو تجلطها، وبالتالي انسداد تدفق الدم إلى الأصابع.
الأسباب وعوامل الخطر لمشاكل الدورة الدموية في اليد
تتعدد الأسباب التي تؤدي إلى تدهور التروية الدموية في اليد، وتحديد السبب الجذري هو الخطوة الأولى في خطة العلاج التي يضعها الأستاذ الدكتور محمد هطيف.
- أمراض المناعة الذاتية: كما ذكرنا (تصلب الجلد، الذئبة).
- الصدمات والإصابات (Trauma): سواء كانت صدمة حادة (مثل جرح قطعي يقطع الشريان) أو صدمة ميكانيكية متكررة (استخدام أدوات الاهتزاز مثل الحفارات لفترات طويلة).
- التدخين: يُعد النيكوتين من أقوى المواد القابضة للأوعية الدموية. التدخين لا يسبب فقط تشنج الأوعية، بل يسرع من تصلب الشرايين وتكوين الجلطات. لا يمكن نجاح أي جراحة وعائية إذا استمر المريض في التدخين.
- الأمراض الاستقلابية والقلبية: مرض السكري المزمن يؤدي إلى تلف الأوعية الدموية الدقيقة (Microangiopathy). ارتفاع ضغط الدم والكوليسترول يزيدان من خطر التصلب الشرياني.
- الأدوية: بعض الأدوية مثل حاصرات بيتا (Beta-blockers)، وأدوية الصداع النصفي التي تحتوي على الإرغوتامين، يمكن أن تحفز التشنج الوعائي.
- التعرض المهني: العمل في بيئات شديدة البرودة، أو التعامل مع مواد كيميائية معينة (مثل كلوريد الفينيل).
الأعراض والعلامات التحذيرية: متى يجب عليك زيارة الطبيب فوراً؟
تتدرج الأعراض من إزعاج بسيط إلى ألم لا يُطاق يهدد بفقدان الطرف. إن تجاهل هذه العلامات قد يؤدي إلى نتائج لا يمكن عكسها.
التغير اللوني الثلاثي الكلاسيكي (في متلازمة رينود):
- اللون الأبيض (الشحوب - Pallor): بسبب الانقباض المفاجئ للشرايين وانقطاع الدم.
- اللون الأزرق (الازرقاق - Cyanosis): بسبب نفاذ الأكسجين من الدم المتبقي في الأنسجة.
- اللون الأحمر (الاحمرار التفاعلي - Rubor): عند عودة تدفق الدم باندفاع بعد انتهاء التشنج، وغالباً ما يصاحبه شعور بالحرقة والوخز.
أعراض نقص التروية المزمن والانسداد:
- ألم أثناء الراحة (Rest Pain): ألم شديد ومستمر في الأصابع، يزداد سوءاً في الليل ويمنع المريض من النوم.
- برودة مستمرة: اليد أو الأصابع المصابة تكون أبرد بكثير من بقية الجسم بشكل دائم.
- تقرحات الأصابع (Digital Ulcers): جروح صغيرة ومؤلمة جداً تظهر على أطراف الأصابع أو حول الأظافر ولا تلتئم بالرغم من العناية الطبية العادية.
- تغيرات في الجلد والأظافر: يصبح الجلد رقيقاً ولامعاً، وتنمو الأظافر بشكل بطيء أو مشوه.
- الغرغرينا (Gangrene): في المراحل المتأخرة جداً، يتحول لون الأنسجة إلى الأسود نتيجة موت الخلايا، مما يتطلب بتراً عاجلاً لمنع انتشار التسمم.
جدول 1: مقارنة بين أنواع نقص التروية في اليد
| الميزة | ظاهرة رينود الأولية | ظاهرة رينود الثانوية | الانسداد الشرياني الحاد (جلطة) | متلازمة مطرقة الرانفة |
|---|---|---|---|---|
| السبب الرئيسي | غير معروف (تشنج وظيفي) | أمراض مناعية (تصلب الجلد، ذئبة) | جلطة دموية من القلب أو تمدد وعائي | صدمات متكررة لراحة اليد |
| الفئة العمرية | غالباً الإناث الشابات (15-30 سنة) | البالغين (30-50 سنة) | كبار السن أو مرضى القلب | العمال المهنيون (الذكور غالباً) |
| الأعراض | تغير لوني ثلاثي استجابة للبرد | ألم شديد، تقرحات أصابع مزمنة | ألم مفاجئ، شحوب، فقدان النبض، شلل | ألم في راحة اليد، برودة في الخنصر/البنصر |
| تلف الأنسجة (تقرحات/غرغرينا) | نادر جداً | شائع جداً إذا لم يُعالج | يحدث بسرعة إذا لم يُعالج فوراً | ممكن في المراحل المتقدمة |
| التشخيص الجراحي الأولي | غالباً لا يتطلب جراحة | الجراحة المجهرية (قطع الودي) | استئصال الخثرة العاجل (Embolectomy) | استئصال التمدد الوعائي وترميم الشريان |
التقييم والتشخيص المتقدم في عيادة الأستاذ الدكتور محمد هطيف
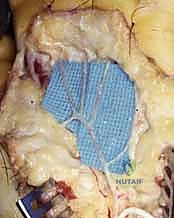
يبدأ العلاج الناجح بتشخيص دقيق لا يقبل الخطأ. في عيادة الأستاذ الدكتور محمد هطيف في صنعاء، يتم تطبيق بروتوكول تشخيصي شامل يجمع بين الفحص السريري الدقيق وأحدث تقنيات التصوير الطبي.
-
الفحص السريري واختبار ألين (Allen's Test):
يُعد اختبار ألين فحصاً سريرياً كلاسيكياً وحاسماً لتقييم الدورة الدموية الجانبية في اليد. يطلب الطبيب من المريض إغلاق قبضته بقوة، ثم يقوم الطبيب بالضغط على كلا الشريانين الكعبري والزندي في المعصم. يفتح المريض يده (التي تكون شاحبة)، ثم يرفع الطبيب الضغط عن أحد الشريانين ويراقب سرعة عودة اللون الوردي لليد. يحدد هذا الاختبار ما إذا كان كلا الشريانين يعملان بكفاءة. -
التصوير بالموجات فوق الصوتية دوبلر (Duplex Ultrasound):
فحص غير جراحي وممتاز كخطوة أولى. يقيس سرعة واتجاه تدفق الدم في شرايين الذراع واليد، ويمكنه تحديد مواقع التضيق أو الانسداد بدقة. -
تصوير الأوعية الدموية (Angiography):
وهو المعيار الذهبي (Gold Standard) لتشخيص مشاكل الأوعية الدموية في اليد.- تصوير الأوعية المقطعي أو المغناطيسي (CTA / MRA): يوفر صوراً ثلاثية الأبعاد للأوعية الدموية.
- تصوير الأوعية التقليدي بالقسطرة: يتم حقن صبغة تباين مباشرة في الشريان وتصويرها بالأشعة السينية. يوفر هذا الفحص خريطة شديدة الدقة للتشريح الوعائي، ويظهر بوضوح مناطق الانسداد، التشنج، أو تمدد الأوعية الدموية. وغالباً ما يتم إجراؤه قبل الجراحة لتخطيط مسار العملية.
-
الفحوصات المخبرية:
لاستبعاد أو تأكيد وجود أمراض مناعية (مثل فحص الأجسام المضادة للنواة ANA، وسرعة ترسب الدم ESR).

الشكل 2 • تقنيات التشخيص الوعائي المتقدمة تساعد في رسم خريطة دقيقة للتدخل الجراحي.
الخيارات العلاجية: من العلاج التحفظي إلى الجراحة المجهرية
يعتمد الأستاذ الدكتور محمد هطيف في علاجه على التدرج العلمي، مبتدئاً بالخيارات الأقل توغلاً، ولا ينتقل للخيارات الجراحية المعقدة إلا عند الضرورة القصوى وفشل العلاجات الأخرى، وهو ما يعكس أمانته الطبية العالية.
أولاً: العلاج التحفظي والدوائي (Conservative Treatment)
بالنسبة للحالات الخفيفة إلى المتوسطة، خاصة مرض رينود الأولي، يكون العلاج التحفظي كافياً:
* تعديل نمط الحياة: التوقف الفوري والنهائي عن التدخين (الخطوة الأهم)، تجنب البرد، ارتداء قفازات حرارية، وتجنب الأدوية المسببة للتشنج.
* الأدوية الموسعة للأوعية (Vasodilators): مثل حاصرات قنوات الكالسيوم (Nifedipine) التي ترخي العضلات الملساء في الأوعية الدموية.
* أدوية أخرى: مثبطات الفوسفوديستيراز (مثل Sildenafil) أو المراهم الموضعية التي تحتوي على النتروجليسرين لزيادة تدفق الدم الموضعي.
* حقن البوتوكس (Botulinum Toxin): تقنية حديثة أثبتت فعاليتها. يتم حقن البوتوكس حول الحزم الوعائية العصبية في اليد. يعمل البوتوكس على منع إطلاق النواقل العصبية التي تسبب
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك