إعادة بناء أوتار الأصابع المرنة على مرحلتين: دليل شامل لاستعادة وظيفة اليد
الخلاصة الطبية
إعادة بناء أوتار الأصابع المرنة على مرحلتين هي إجراء جراحي معقد لإصلاح الأوتار المتضررة بشدة، خاصة في "منطقة اللاعودة". يتضمن وضع قضيب سيليكوني أولاً لإنشاء غمد جديد، ثم زرع وتر طبيعي في المرحلة الثانية لاستعادة حركة الأصابع ووظيفتها الكاملة.
الخلاصة الطبية السريعة: تُعد جراحة إعادة بناء أوتار الأصابع المرنة على مرحلتين (Two-Stage Flexor Tendon Reconstruction) من أكثر الإجراءات الجراحية تعقيداً ودقة في مجال جراحة اليد والجراحات المجهرية. يُلجأ إلى هذا الإجراء لإنقاذ الأصابع التي تعرضت لتلف شديد في الأوتار، خاصة في المنطقة التشريحية المعقدة المعروفة بـ "منطقة اللاعودة" (Zone II). تعتمد التقنية على هندسة حيوية دقيقة: تتضمن المرحلة الأولى زراعة قضيب من السيليكون الطبي لإنشاء نفق أو "غمد كاذب" جديد، تليها فترة نقاهة، ثم تأتي المرحلة الثانية لزراعة وتر طبيعي (طعم وتري) يُستخرج من جسم المريض نفسه، ليحل محل القضيب السيليكوني. الهدف النهائي هو استعادة الحركة الانزلاقية السلسة للأصابع، وتمكين المريض من العودة إلى حياته الطبيعية والمهنية.

مقدمة شاملة: استعادة الأمل في حركة اليد المفقودة
تُعد اليد البشرية أعجوبة من عجائب الهندسة البيولوجية، فهي الأداة التي نتواصل بها، ونعمل بها، ونعبر من خلالها عن أنفسنا. إنها تتكون من شبكة بالغة التعقيد من العظام، المفاصل، الأعصاب، الأوعية الدموية، والأوتار. وأي إصابة تلحق بهذه الشبكة، مهما بدت بسيطة، يمكن أن تترك أثراً مدمراً على جودة حياة الإنسان وقدرته على الاستقلالية.
من بين جميع إصابات اليد، تبرز إصابات الأوتار المرنة (Flexor Tendons) كواحدة من التحديات الكبرى التي تواجه جراحي العظام. هذه الأوتار هي الحبال القوية التي تربط عضلات الساعد بعظام الأصابع، وهي المسؤولة عن حركة الثني (القبض). عندما تتمزق هذه الأوتار، يفقد المريض القدرة على ثني إصبعه، وتصبح اليد شبه مشلولة وظيفياً في الجزء المصاب.
في الحالات البسيطة أو التي يتم تشخيصها وعلاجها فوراً، يمكن إجراء "إصلاح أولي" (Primary Repair) بخياطة الوتر المقطوع. ولكن، ماذا يحدث عندما يتأخر المريض في طلب العلاج؟ أو عندما تفشل الجراحة الأولى وتتكون التصاقات ندبية شديدة تمنع الوتر من الانزلاق؟ أو في حالات الإصابات السحقية التي تدمر غمد الوتر بالكامل؟
هنا يبرز دور التدخل الجراحي المتقدم: إعادة بناء أوتار الأصابع المرنة على مرحلتين. هذا الإجراء ليس مجرد عملية جراحية، بل هو مشروع إعادة تأهيل شامل يعيد بناء النظام الميكانيكي للإصبع من الصفر. يتطلب هذا الإجراء فهماً تشريحياً عميقاً، مهارة جراحية مجهرية فائقة، وصبراً كبيراً من كل من الجراح والمريض.
في العاصمة اليمنية صنعاء، يقف الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، كمرجعية طبية أولى والوجهة الأوثق للتعامل مع هذه الحالات المعقدة. بخبرة تمتد لأكثر من 20 عاماً، واعتماداً على أحدث التقنيات العالمية مثل الجراحة المجهرية (Microsurgery) ومناظير المفاصل بتقنية 4K، يقدم البروفيسور هطيف بروتوكولات علاجية صارمة تضمن أعلى نسب النجاح، مستنداً إلى مبدأ "الأمانة الطبية" كركيزة أساسية في اختيار العلاج الأنسب لكل مريض.
التشريح الدقيق لليد: لماذا تعتبر إصابات الأوتار المرنة معقدة؟
لفهم مدى تعقيد وعبقرية جراحة إعادة البناء على مرحلتين، يجب علينا أولاً أن نغوص في أعماق التشريح الدقيق لليد. اليد ليست مجرد مجموعة من العظام والعضلات، بل هي نظام حركي (Kinematic System) يعتمد على الانزلاق السلس للأوتار داخل قنوات ضيقة.
الأوتار المرنة العميقة والسطحية
يوجد في كل إصبع (باستثناء الإبهام) وتران مرنان رئيسيان:
1. الوتر المرن السطحي للأصابع (Flexor Digitorum Superficialis - FDS): وظيفته الأساسية هي ثني المفصل بين السلاميات القريب (PIP joint).
2. الوتر المرن العميق للأصابع (Flexor Digitorum Profundus - FDP): وظيفته الأساسية هي ثني المفصل بين السلاميات البعيد (DIP joint) في طرف الإصبع.
هذان الوتران يعملان بتناغم مذهل؛ حيث ينقسم الوتر السطحي (FDS) ليسمح للوتر العميق (FDP) بالمرور من خلاله في طريقه إلى طرف الإصبع.
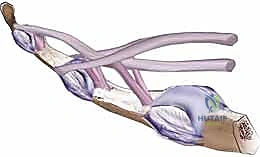
نظام البكرات (The Pulley System)
لكي تقوم الأوتار بثني الأصابع بقوة دون أن تبتعد عن العظام (ظاهرة تُعرف باسم التقوس أو Bowstringing)، فإنها تمر داخل غمد ليفي عظمي (Fibro-osseous sheath). هذا الغمد مُدعم بسلسلة من الأربطة القوية تُسمى "البكرات" (Pulleys).
* البكرات الحلقية (Annular Pulleys): يُرمز لها بالحرف (A)، وعددها خمسة (A1 إلى A5). أهم هذه البكرات ميكانيكياً هما A2 و A4، حيث يقعان فوق عظام السلاميات ويمنعان الوتر من الابتعاد عن العظم. الحفاظ على هذه البكرات أو إعادة بنائها هو أمر حاسم لنجاح الجراحة.
* البكرات الصليبية (Cruciate Pulleys): يُرمز لها بالحرف (C)، وعددها ثلاثة (C1 إلى C3)، وهي أرق وتسمح بمرونة الغمد أثناء ثني الإصبع.
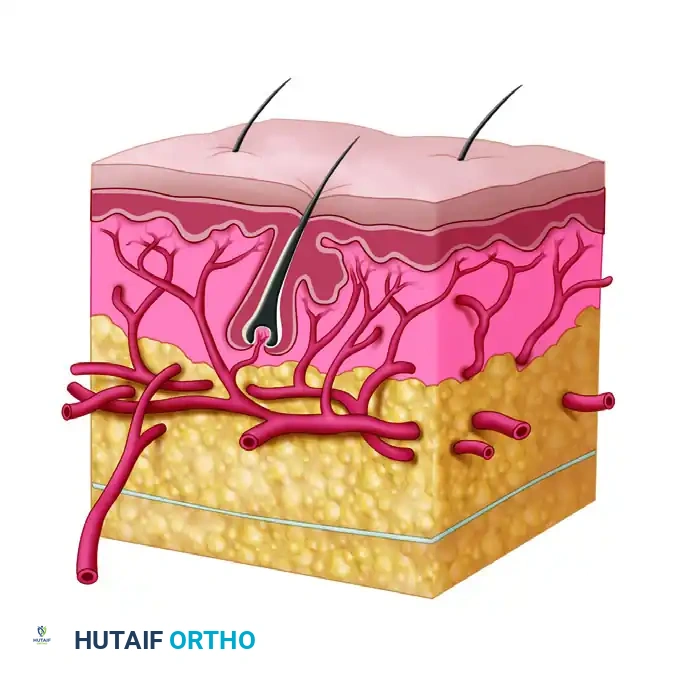
التروية الدموية للأوتار
الأوتار ليست أنسجة ميتة، بل تحتاج إلى إمداد دموي مستمر. يتم توفير هذا الدم عبر أوعية دموية دقيقة تمر من خلال طيات غشائية تُعرف باسم "الأربطة الوعائية" أو (Vincula). أي إصابة تدمر هذه الأوعية تؤدي إلى موت جزء من الوتر وضعف التئامه.
مناطق إصابة الأوتار (Zones of Injury)
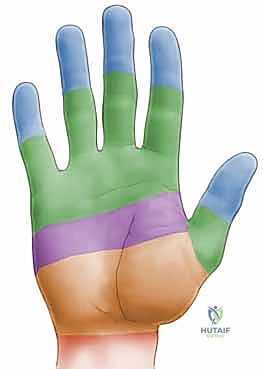
قسّم جراحو اليد راحة اليد والأصابع إلى خمس مناطق (Zones) لتسهيل التشخيص وتحديد خطة العلاج:
* المنطقة الأولى (Zone I): تمتد من منتصف السلامية الوسطى إلى نهاية الإصبع. تحتوي فقط على الوتر العميق (FDP).
* المنطقة الثانية (Zone II) - منطقة اللاعودة (No Man's Land): تمتد من طية راحة اليد البعيدة (Distal Palmar Crease) إلى منتصف السلامية الوسطى. هذه هي المنطقة الأكثر تعقيداً. لماذا؟ لأن كلا الوترين (FDS و FDP) يمران معاً داخل غمد ضيق جداً. أي إصابة هنا، وأي خياطة جراحية، تؤدي غالباً إلى تكوّن نسيج ندبي يلتصق فيه الوتران ببعضهما وبالغمد المحيط، مما يمنع الانزلاق تماماً ويفشل الجراحة. تاريخياً، كان الجراحون يرفضون إجراء خياطة أولية في هذه المنطقة، ومن هنا جاءت تسميتها بـ "منطقة اللاعودة".
* المنطقة الثالثة (Zone III): راحة اليد، حيث تكون الأوتار غير مغطاة بغمد، والنتائج الجراحية هنا أفضل.
* المنطقة الرابعة (Zone IV): نفق الرسغ (Carpal Tunnel).
* المنطقة الخامسة (Zone V): منطقة الساعد.
أسباب ودواعي اللجوء لإعادة البناء على مرحلتين
يؤكد الأستاذ الدكتور محمد هطيف أن قرار اللجوء إلى جراحة ذات مرحلتين لا يُتخذ عبثاً، بل هو قرار استراتيجي يُبنى على تقييم دقيق لحالة المريض. نلجأ إلى هذا الإجراء المكثف في الحالات التالية:
- فشل الإصلاح الجراحي الأولي (Failed Primary Repair): هذا هو السبب الأكثر شيوعاً. عندما يتعرض المريض لقطع في الوتر (خاصة في المنطقة الثانية)، ويتم إجراء عملية خياطة أولية، قد تتكون التصاقات ندبية شديدة (Dense Adhesions) تمنع حركة الإصبع تماماً. في هذه الحالة، يصبح الوتر القديم عديم الفائدة ويجب استبداله.
- التشخيص المتأخر (Delayed Presentation): إذا تأخر المريض في طلب العلاج لأسابيع أو أشهر، تنكمش العضلات المتصلة بالوتر (Muscle Retraction)، ويقصر طول الوتر، ويضيق الغمد الزليلي أو ينسد تماماً. لا يمكن سحب الوتر لخياطته في هذه المرحلة.
- الإصابات السحقية الشديدة (Crush Injuries): الحوادث الصناعية أو حوادث السير التي تؤدي إلى تدمير واسع النطاق للجلد، الأنسجة الرخوة، العظام، وغمد الوتر.
- العدوى السابقة (Previous Infection): إذا حدثت عدوى بكتيرية بعد جراحة سابقة في اليد، فإن الالتهاب يدمر الغمد الزليلي الناعم الذي يسمح بانزلاق الوتر، ويحوله إلى كتلة من الأنسجة المتليفة.
- فقدان جزء كبير من الوتر: في بعض الإصابات، يُفقد جزء من نسيج الوتر نفسه ولا يمكن تقريب النهايات لبعضها.
متى يُمنع إجراء هذه الجراحة؟ (موانع الاستعمال)
الصدق والأمانة الطبية هما أساس ممارسة البروفيسور محمد هطيف. لذلك، يرفض إجراء هذه العملية في الحالات التي يكون فيها الفشل مؤكداً، وتشمل:
* وجود عدوى نشطة (Active Infection): يجب القضاء على أي بكتيريا تماماً قبل التفكير في زراعة أي جسم غريب (مثل السيليكون) أو طعم وتري.
* تصلب المفاصل الشديد (Stiff Joints): إذا كانت مفاصل الإصبع متيبسة ولا يمكن ثنيها سلبياً (باليد الأخرى)، فإن زراعة وتر جديد لن تفيد. يجب استعادة مرونة المفاصل بالعلاج الطبيعي أولاً.
* نقص التروية الدموية أو التلف العصبي الشديد: إذا كان الإصبع بارداً (نقص تروية) أو فاقداً للإحساس بالكامل (تلف العصبين الرقميين)، فإن الجراحة قد تؤدي إلى بتر الإصبع أو الحصول على إصبع عديم الفائدة.
* عدم تعاون المريض: هذه الجراحة تتطلب التزاماً حديدياً ببرنامج علاج طبيعي يمتد لأشهر. المريض غير الملتزم أو غير المدرك لصعوبة الرحلة لن يحقق نتائج جيدة.
جدول مقارنة: الإصلاح الأولي مقابل إعادة البناء على مرحلتين
| وجه المقارنة | الإصلاح الأولي (Primary Repair) | إعادة البناء على مرحلتين (Two-Stage Reconstruction) |
|---|---|---|
| التوقيت | فوراً أو خلال أول أسبوعين من الإصابة. | بعد أسابيع/أشهر من الإصابة، أو بعد فشل جراحة سابقة. |
| التقنية الجراحية | خياطة نهايتي الوتر المقطوع مباشرة. | إزالة الوتر التالف، زرع سيليكون، ثم زرع طعم وتري جديد لاحقاً. |
| عدد العمليات | عملية جراحية واحدة. | عمليتان جراحيتان يفصل بينهما 3-6 أشهر. |
| حالة غمد الوتر | الغمد الأصلي موجود وسليم نسبياً. | الغمد مدمر أو مسدود، يتم إنشاء "غمد كاذب" جديد. |
| فترة العلاج الطبيعي | 6 إلى 8 أسابيع. | 4 إلى 6 أشهر (مقسمة على المرحلتين). |
| التعقيد الجراحي | دقيق ومتقدم. | بالغ التعقيد، يتطلب مهارات جراحة مجهرية متقدمة جداً. |
التقييم والتحضير قبل الجراحة: خطوة بخطوة مع البروفيسور هطيف
قبل الدخول إلى غرفة العمليات، يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل ويضع خطة محكمة. النجاح يبدأ من العيادة، وليس من المشرط.
- الفحص السريري الدقيق:
- تقييم المدى الحركي السلبي (Passive ROM): يتأكد الطبيب من أن مفاصل الإصبع مرنة وتتحرك بحرية عند تحريكها باليد.
- فحص التروية الدموية (Capillary Refill Time) للتأكد من حيوية الإصبع.
- فحص الإحساس (Two-point discrimination) للتأكد من سلامة الأعصاب الرقمية.
- التصوير الطبي:
- الأشعة السينية (X-rays) لاستبعاد وجود كسور قديمة أو التهابات عظمية.
- الموجات فوق الصوتية (Ultrasound) أو الرنين المغناطيسي (MRI) لتقييم مدى تلف الأوتار وحجم الالتصاقات الندبية.
- العلاج الطبيعي التحضيري (Pre-habilitation):
- يُعد هذا الإجراء حاسماً. يوجه البروفيسور هطيف مرضاه لجلسات علاج طبيعي مكثفة لأسابيع قبل الجراحة الأولى، بهدف تليين المفاصل المتيبسة وتقوية الجلد والأنسجة المحيطة. "لا فائدة من محرك جديد (وتر) إذا كانت المفاصل (المفصلات) صدئة ومغلقة"، هكذا يشرحها البروفيسور لمرضاه.
- المناقشة والموافقة المستنيرة:
- يتم شرح خطوات المرحلتين بالتفصيل للمريض، مع التأكيد على أن النتيجة النهائية قد تستغرق عاماً كاملاً للظهور، وأن التزامه بالعلاج الطبيعي يشكل 50% من نسبة النجاح.
التفاصيل الجراحية العميقة: كيف تتم المعجزة؟
ندخل الآن إلى صلب الموضوع. كيف يقوم جراح اليد بإعادة هندسة هذا النظام المعقد؟ الإجراء يتم على مرحلتين أساسيتين، بينهما فترة نقاهة فسيولوجية.
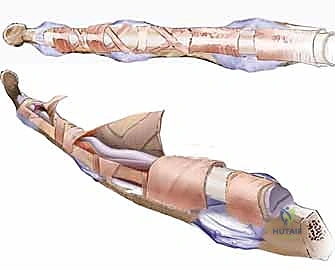
المرحلة الأولى (Stage I): تنظيف المسار وزراعة الأساس (السيليكون)
الهدف من هذه المرحلة ليس استعادة الحركة فوراً، بل التخلص من الأنقاض (الأنسجة المتليفة) وبناء نفق جديد أملس ليحتضن الوتر المستقبلي.
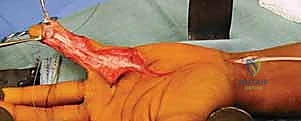
الخطوة 1: الشق الجراحي والوصول (Exposure)
يستخدم الجراح شقوقاً متعرجة (Brunner Zig-Zag Incisions) على طول الإصبع وراحة اليد. هذا النوع من الشقوق يمنع تكون ندبات طولية قد تنكمش لاحقاً وتعيق استقامة الإصبع. يتم فتح الجلد بحذر شديد لحماية الحزم الوعائية العصبية (Neurovascular bundles) الدقيقة التي تغذي الإصبع.
الخطوة 2: استئصال الندبات والأوتار التالفة (Excision)
يجد الجراح أمامه كتلة صلبة من الأنسجة المتليفة التي تدمج الوترين السطحي والعميق بالغمد المحيط. باستخدام أدوات دقيقة وتحت التكبير المجهري (Loupes أو Microscope)، يقوم البروفيسور هطيف باستئصال بقايا الوتر السطحي (FDS) بالكامل، واستئصال الوتر العميق (FDP) التالف، مع ترك جزء صغير جداً منه متصلاً بقاعدة السلامية البعيدة (لاستخدامه لاحقاً في التثبيت).

الخطوة 3: تقييم وإعادة بناء البكرات (Pulley Reconstruction)
هذه هي الخطوة الأكثر دقة. يجب الحفاظ على البكرتين A2 و A4 بأي ثمن لمنع ظاهرة التقوس (Bowstringing). إذا كانت هذه البكرات مدمرة بسبب الإصابة الأولى أو الجراحة السابقة، يجب على الجراح إعادة بنائها فوراً باستخدام أنسجة من بقايا الوتر السطحي أو أربطة أخرى.
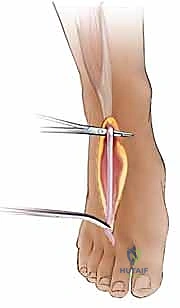
الخطوة 4: إدخال قضيب السيليكون (Hunter Rod Insertion)
الآن، أصبح المسار خالياً. يقوم الجراح بقياس حجم النفق المتاح، ويختار قضيباً من السيليكون الطبي المرن (يُعرف باسم Hunter Rod). يتم تمرير هذا القضيب عبر النفق (من أسفل البكرات A2 و A4) وصولاً إلى طرف الإصبع.
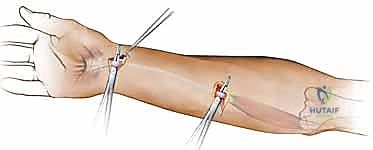
الخطوة 5: التثبيت والإغلاق
يتم تثبيت الطرف البعيد (Distal end) من قضيب السيليكون بقوة في بقايا الوتر العميق عند السلامية البعيدة، بينما يُترك الطرف القريب (Proximal end) حراً ومسترخياً في منطقة راحة اليد أو الساعد (المنطقة 3 أو 5). يتم إغلاق الجروح بعناية فائقة.
فترة الفاصل الزمني (The Interval): سحر الجسد البشري
تستمر هذه الفترة من 3 إلى 6 أشهر. ماذا يحدث خلالها؟
هنا تتجلى قدرة الجسم على التكيف. يتعرف الجسم على قضيب السيليكون كجسم غريب، ولكنه بدلاً من رفضه (لأنه خامل بيولوجياً)، يقوم بتكوين غلاف نسيجي رقيق وناعم جداً حوله. هذا الغلاف يُسمى "الغمد الكاذب" (Pseudosheath).
خلايا هذا الغمد الجديد تفرز سائلاً زليلياً مشابهاً للسائل الطبيعي للمفاصل. وبفضل العلاج الطبيعي السلبي (Passive motion) الذي يقوم به المريض خلال هذه الأشهر، ينزلق قضيب السيليكون داخل إصبعه، مما يجعل الغمد الجديد أملساً وخالياً تماماً من الاحتكاك أو الالتصاقات. لقد تم تجهيز التربة الخصبة لزراعة الوتر الحقيقي!

المرحلة الثانية (Stage II): زراعة الحياة (الطعم الوتري)
بعد التأكد من نضوج الغمد الجديد واستعادة المريض لمدى حركي سلبي كامل، حان وقت العمل الأكبر.
الخطوة 1: استخراج الطعم الوتري (Graft Harvesting)
يحتاج الجراح إلى وتر طويل وقوي ليكون بديلاً. من أين يأتي به؟ من جسم المريض نفسه. الخيارات الأكثر شيوعاً هي:
* وتر العضلة الراحية الطويلة (Palmaris Longus): موجود في الساعد، وهو الخيار الأول. (معلومة مثيرة: حوالي 15% من البشر لا يمتلكون هذا الوتر خلقياً!).
* وتر العضلة الأخمصية (Plantaris): موجود في الساق.
* أوتار باسطة لأصابع القدم (Toe Extensors).
يقوم الجراح بعمل شقوق صغيرة لاستخراج الوتر المانح بحذر.
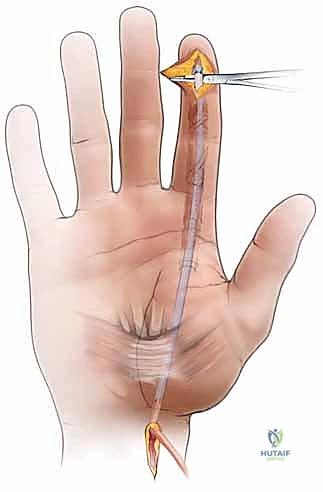
الخطوة 2: كشف طرفي السيليكون
يتم فتح شق صغير في طرف الإصبع للكشف عن نهاية السيليكون المثبتة، وشق آخر في راحة اليد أو الساعد للكشف عن النهاية الحرة.
الخطوة 3: التبديل السلس (Suturing and Pull-through)
يقوم الجراح بخياطة الطرف القريب من الطعم الوتري المستخرج بالطرف القريب من قضيب السيليكون بخياطة محكمة. ثم، وبسحب ناعم من طرف الإصبع، يتم سحب السيليكون للخارج، ليسحب معه الوتر الجديد ويدخله داخل "الغمد الكاذب" الأملس الذي تكون خلال الأشهر الماضية. هذه الخطوة تتطلب دقة لعدم تمزيق الغمد الجديد.
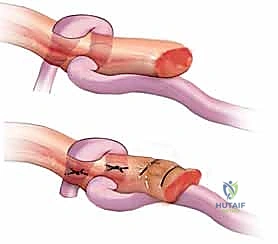
الخطوة 4: التثبيت البعيد (Distal Fixation)
يتم تثبيت الوتر الجديد في عظمة السلامية البعيدة للإصبع. يستخدم البروفيسور هطيف تقنيات متقدمة مثل تقنية الزر (Pull-out button) أو الخطاطيف العظمية الدقيقة (Bone Anchors) لضمان تثبيت صلب يتحمل قوة الشد.
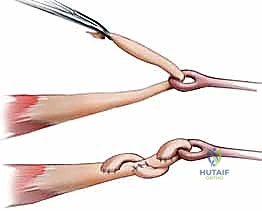
الخطوة 5: التثبيت القريب وضبط التوتر (Proximal Fixation & Tensioning)
هذه هي اللمسة الفنية التي تفرق بين الجراح العادي والخبير. يتم دمج الوتر الجديد مع العضلة المحركة الأصلية في الساعد (أو بوتر مجاور سليم). يستخدم الجراح تقنية النسج (Pulvertaft Weave) لتداخل الأوتار معاً للحصول على أقصى قوة.
التحدي الأكبر هنا هو "ضبط التوتر" (Setting the Tension). إذا كان الوتر مشدوداً جداً، لن يتمكن المريض من فرد إصبعه. وإذا كان مرخياً جداً، لن يتمكن من إغلاق قبضته. يعتمد الجراح على خبرته وملاحظة "الوضع المتعاقب الطبيعي" (Normal Cascade) للأصابع لضبط الشد المثالي.
بروتوكول إعادة التأهيل: النصف الآخر من العلاج
يُشدد الأستاذ الدكتور محمد هطيف دائماً لمرضاه: "الجراحة الناجحة هي 50% من الطريق، الـ 50% الباقية هي إرادتك في العلاج الطبيعي".
إعادة التأهيل بعد المرحلة الثانية هي عملية دقيقة للغاية؛ حيث يجب تحريك الوتر لمنع التصاقه بالغمد، ولكن في نفس الوقت يجب حمايته من التمزق لأن نقطة الخياطة لا تزال ضعيفة.
جدول زمني مفصل لإعادة التأهيل (بعد
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك