إعادة بناء الرباط الصليبي الأمامي: دليلك الشامل لركبة قوية مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية
إعادة بناء الرباط الصليبي الأمامي هي إجراء جراحي حيوي لاستعادة استقرار الركبة بعد التمزق، ويشمل استبدال الرباط التالف بطعم جديد. يقدم الأستاذ الدكتور محمد هطيف في صنعاء خبرة متقدمة في هذا المجال، لضمان عودة المرضى إلى حياتهم الطبيعية والرياضية بأمان وفعالية.
الخلاصة الطبية السريعة: تُعد جراحة إعادة بناء الرباط الصليبي الأمامي (ACL Reconstruction) الإجراء الطبي الأهم والأكثر تطوراً لاستعادة استقرار مفصل الركبة بعد التعرض للتمزق. لا يقتصر هذا الإجراء على استبدال الرباط التالف فحسب، بل يمتد ليشمل استعادة الميكانيكا الحيوية للركبة بالكامل لحماية الغضاريف ومنع الخشونة المبكرة. يقدم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام بجامعة صنعاء، بخبرته التي تتجاوز 20 عاماً، أحدث التقنيات الجراحية باستخدام المنظار بدقة 4K، لضمان عودة المرضى والرياضيين إلى أعلى مستويات الأداء الحركي بأمان تام، مع الالتزام الصارم بالأمانة الطبية والموثوقية.

مقدمة شاملة عن إعادة بناء الرباط الصليبي الأمامي
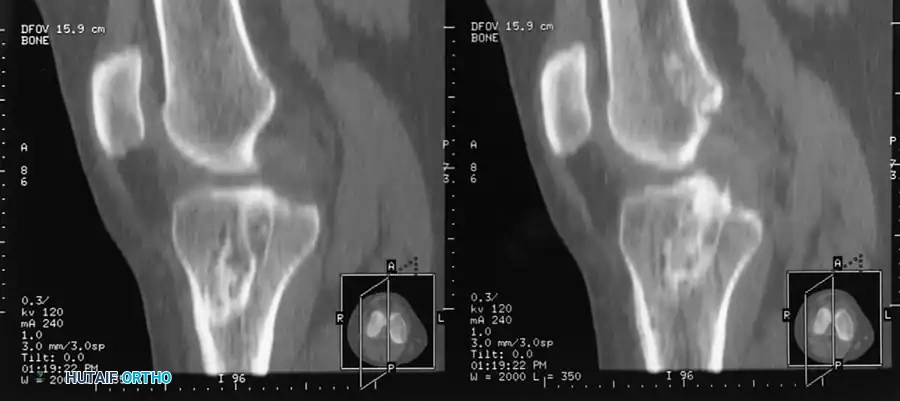
تُعد إصابة الرباط الصليبي الأمامي (Anterior Cruciate Ligament - ACL) من أكثر الإصابات الرياضية والحركية شيوعاً وتعقيداً في عالم جراحة العظام. الركبة ليست مجرد مفصل بسيط يعمل كفصلة باب، بل هي بنية حيوية معقدة تعتمد على تناغم دقيق بين العظام، الأربطة، الغضاريف، والعضلات. عندما يتمزق الرباط الصليبي الأمامي، ينهار هذا التناغم، وتفقد الركبة استقرارها الدوراني والانتقالي، مما يحول أبسط الأنشطة اليومية، ناهيك عن الرياضة الاحترافية، إلى تحدٍ محفوف بالألم والشعور بـ "خيانة الركبة" (Giving Way).
في مركز الأستاذ الدكتور محمد هطيف الرائد في صنعاء، لا ننظر إلى تمزق الرباط الصليبي كمجرد إصابة جسدية، بل ندرك تماماً الأثر النفسي والوظيفي العميق الذي تتركه هذه الإصابة على حياة المريض. تقنية إعادة بناء الرباط الصليبي الأمامي التي نعتمدها تهدف إلى استئصال البقايا المتمزقة واستبدالها بطعم نسيجي قوي (Graft)، يتم تثبيته داخل أنفاق عظمية دقيقة في عظمي الفخذ والقصبة، ليستعيد المفصل ثباته، ويحمي الغضاريف الهلالية من التمزقات الثانوية التي غالباً ما تصاحب الإهمال في علاج هذه الإصابات.
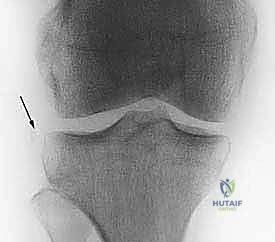
إن اختيار الجراح المناسب هو الخطوة الأهم في رحلة التعافي. بفضل الله، ثم بفضل التقنيات الحديثة كالجراحة الميكروسكوبية ومناظير المفاصل عالية الدقة، يقدم الأستاذ الدكتور محمد هطيف في اليمن معايير رعاية تضاهي المراكز العالمية، مما يضمن دقة متناهية في تحديد مواقع الأنفاق العظمية، وهو العامل الحاسم في نجاح العملية على المدى الطويل.
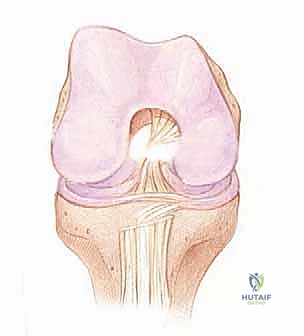
التشريح الدقيق للرباط الصليبي الأمامي والميكانيكا الحيوية
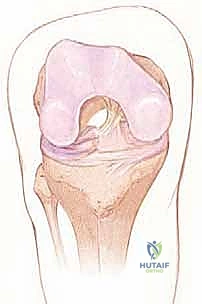
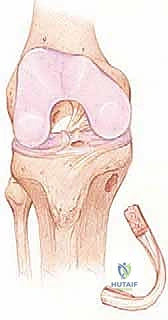
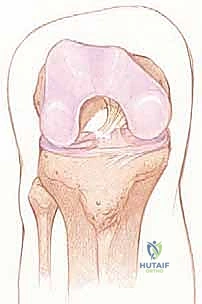
لفهم أهمية جراحة إعادة البناء، يجب أولاً الغوص في التشريح المعقد للرباط الصليبي الأمامي. هو ليس مجرد شريط مطاطي، بل نسيج حيوي ديناميكي يلعب دور القائد في توجيه حركة الركبة.
الموقع والتركيب النسيجي
يقع الرباط الصليبي الأمامي في قلب مفصل الركبة، ويمتد بشكل مائل من الشق بين اللقمتين (Intercondylar notch) في عظم الفخذ، نزولاً إلى السطح العلوي لعظم الظنبوب (القصبة).
* الأبعاد: يبلغ طوله في المتوسط حوالي 32 إلى 38 ملم، وعرضه حوالي 10 إلى 12 ملم.
* التكوين النسيجي: يتكون بشكل أساسي من ألياف الكولاجين من النوع الأول (حوالي 90%)، مما يمنحه قوة شد هائلة تقاوم القوى الأمامية والدورانية.
الحزم التشريحية (Anatomical Bundles)
من الناحية الوظيفية والتشريحية، لا يعمل الرباط كوحدة واحدة، بل ينقسم إلى حزمتين رئيسيتين تعملان بتناغم عجيب:
1. الحزمة الأمامية الإنسية (Anteromedial Bundle - AM): هذه الحزمة تكون مشدودة بشكل رئيسي عندما تكون الركبة في وضعية الانثناء (Flexion). وظيفتها الأساسية هي منع عظم القصبة من الانزلاق للأمام بعيداً عن عظم الفخذ.
2. الحزمة الخلفية الوحشية (Posterolateral Bundle - PL): تكون هذه الحزمة مشدودة عندما تكون الركبة في وضعية الاستقامة الكاملة (Extension). هذه الحزمة هي المسؤولة الأولى عن توفير الثبات الدوراني للركبة، وهي التي تمنع الركبة من الالتواء أثناء تغيير الاتجاه المفاجئ.
الإمداد الدموي والعصبي (الإحساس العميق - Proprioception)
يتلقى الرباط الصليبي الأمامي إمداده الدموي بشكل رئيسي من الشريان الركبي الأوسط (Middle Genicular Artery). أما من الناحية العصبية، فالأمر مذهل؛ حيث يحتوي الرباط على مستقبلات عصبية ميكانيكية دقيقة (Mechanoreceptors). هذه المستقبلات ترسل إشارات مستمرة للدماغ حول وضعية الركبة وسرعة حركتها، وهو ما يُعرف بـ "الإحساس العميق". عند تمزق الرباط، لا يفقد المريض الثبات الميكانيكي فحسب، بل يفقد هذا الإحساس العصبي، مما يفسر الشعور بعدم الثقة في الركبة.
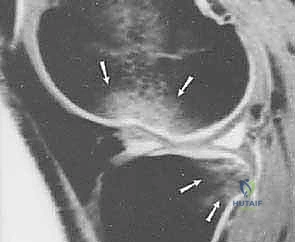
أسباب وآليات تمزق الرباط الصليبي الأمامي
لماذا يتمزق هذا الرباط القوي؟ تحدث الإصابات عندما تتعرض الركبة لقوى تتجاوز قدرة الكولاجين على التحمل. المثير للاهتمام أن ما يقرب من 70% إلى 80% من إصابات الرباط الصليبي الأمامي تحدث بدون أي احتكاك أو تلامس مباشر مع لاعب آخر (Non-contact injuries).
1. الآليات غير التلامسية (Non-Contact Mechanisms)
- التباطؤ المفاجئ وتغيير الاتجاه (Cutting and Pivoting): عندما يجري الرياضي بسرعة ويقرر التوقف فجأة وتغيير اتجاهه (كما في كرة القدم أو كرة السلة)، تُزرع القدم بقوة في الأرض، بينما يستمر الجذع وعظم الفخذ في الدوران، مما يولد قوة عصر هائلة على الرباط تؤدي إلى تمزقه.
- الهبوط الخاطئ من القفز: الهبوط بركبة ممدودة بالكامل أو شبه ممدودة، مع ميل الركبة للداخل (Valgus collapse)، يضع ضغطاً هائلاً على الرباط الصليبي الأمامي.
2. الآليات التلامسية (Contact Injuries)
تحدث نتيجة ضربة مباشرة على الركبة، غالباً من الجانب الخارجي، مما يدفع الركبة للداخل بقوة. هذه الآلية شائعة في رياضات الالتحام مثل كرة القدم الأمريكية والمصارعة، وغالباً ما تترافق مع إصابات أخرى مثل تمزق الرباط الجانبي الداخلي (MCL) وتمزق الغضروف الهلالي الداخلي، وهو ما يُعرف طبياً بـ "الثالوث غير السعيد" (Unhappy Triad).
3. عوامل الخطر (Risk Factors)
البعض أكثر عرضة للإصابة من غيرهم بسبب عوامل تشريحية وبيوميكانيكية:
* الجنس: الإناث عرضة للإصابة بتمزق الرباط الصليبي بمعدل 2 إلى 8 مرات أكثر من الذكور في نفس الرياضات. يعود ذلك لعدة أسباب منها: اتساع الحوض (زيادة زاوية Q)، الاختلافات الهرمونية التي تؤثر على مرونة الأربطة، وضيق الشق الفخذي (Intercondylar notch).
* العوامل التشريحية: وجود شق فخذي ضيق يمكن أن يعمل كـ "مقصلة" تقطع الرباط عند التواء الركبة.
* ضعف التوافق العضلي العصبي: ضعف عضلات الفخذ الخلفية (Hamstrings) مقارنة بالعضلات الأمامية (Quadriceps).
الأعراض والعلامات السريرية لتمزق الرباط الصليبي
تتميز إصابة الرباط الصليبي الأمامي بأعراض كلاسيكية واضحة يرويها المريض للأستاذ الدكتور محمد هطيف في العيادة، وتنقسم إلى أعراض لحظة الإصابة، وأعراض مزمنة.
أعراض لحظة الإصابة (المرحلة الحادة)
- صوت الفرقعة (The "Pop"): يبلغ أكثر من 60% من المرضى عن سماع أو الشعور بصوت "طقطقة" أو "فرقعة" عالية داخل الركبة لحظة الإصابة.
- ألم حاد ومفاجئ: ألم شديد يجبر المصاب على التوقف الفوري عن النشاط الذي يقوم به.
- التورم السريع (Hemarthrosis): تورم الركبة بشكل كبير وملحوظ خلال الساعتين إلى الـ 24 ساعة الأولى. هذا التورم ناتج عن نزيف دموي داخل المفصل بسبب تمزق الشريان المغذي للرباط.
- فقدان المدى الحركي: عدم القدرة على ثني أو فرد الركبة بالكامل بسبب الألم والتورم.
الأعراض المزمنة (بعد زوال التورم)
إذا لم يتم علاج الإصابة، تتراجع الآلام والتورم بعد عدة أسابيع، لكن تظهر المشكلة الحقيقية:
* عدم الاستقرار (Instability): الشعور بأن الركبة "تخون" أو تنزلق من مكانها، خاصة عند النزول من الدرج، أو محاولة الركض أو تغيير الاتجاه.
* ألم متكرر وتورم خفيف: يحدث نتيجة تمزقات الغضاريف الهلالية الثانوية الناتجة عن احتكاك العظام غير المستقرة.
التشخيص الدقيق الشامل مع الأستاذ الدكتور محمد هطيف
يعتمد الأستاذ الدكتور محمد هطيف في تشخيصه على نهج علمي دقيق يجمع بين الاستماع المفصل لتاريخ الإصابة، الفحص السريري الدقيق، والتصوير الطبي المتقدم. الأمانة الطبية تقتضي عدم التسرع في الجراحة إلا بعد التأكد القاطع من التشخيص.
1. الفحص السريري (Clinical Examination)
بعد زوال الألم الحاد، يقوم الدكتور هطيف بإجراء اختبارات يدوية مخصصة لتقييم ثبات الركبة:
* اختبار لاكمان (Lachman Test): هو الاختبار الأدق (حساسية تفوق 90%). يتم ثني الركبة بزاوية 20-30 درجة، ويقوم الجراح بسحب عظم القصبة للأمام. إذا كان هناك حركة زائدة وغياب لنقطة التوقف الصلبة (Soft endpoint)، فهذا يؤكد التمزق.
* اختبار الدرج الأمامي (Anterior Drawer Test): ثني الركبة بزاوية 90 درجة وسحب القصبة للأمام.
* اختبار التحول المحوري (Pivot Shift Test): اختبار شديد الأهمية يقيّم الثبات الدوراني للركبة، وهو يحاكي الشعور بـ "الخيانة" الذي يعاني منه المريض.
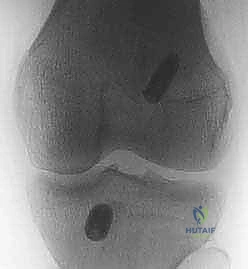
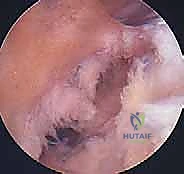
2. التصوير الطبي المتقدم
- الأشعة السينية (X-rays): تُطلب أولاً لنفي وجود أي كسور عظمية مصاحبة، مثل كسر "سيجوند" (Segond Fracture) وهو كسر قلعي صغير في الجانب الخارجي للقصبة يُعتبر علامة شبه مؤكدة لتمزق الرباط الصليبي.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتأكيد التشخيص. الرنين المغناطيسي لا يظهر الرباط المتمزق فحسب، بل يُظهر الإصابات المصاحبة التي لا تقل أهمية، مثل:
- تمزق الغضاريف الهلالية (Meniscal tears).
- كدمات العظام (Bone bruises) التي تحدث نتيجة ارتطام عظم الفخذ بالقصبة لحظة الإصابة.
- إصابات الأربطة الجانبية.
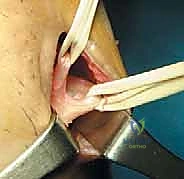

الخيارات العلاجية: هل الجراحة ضرورية دائماً؟
هذا هو السؤال الأكثر شيوعاً في عيادة الأستاذ الدكتور محمد هطيف. الإجابة تعتمد على مبدأ "علاج المريض وليس علاج صورة الرنين المغناطيسي". لا يحتاج كل من لديه تمزق في الرباط الصليبي إلى جراحة.
أولاً: العلاج التحفظي (بدون جراحة)
يُنصح به للفئات التالية:
* كبار السن أو الأشخاص ذوي النشاط الحركي المنخفض جداً.
* المرضى الذين لا يعانون من أعراض "عدم الاستقرار" (خيانة الركبة) في حياتهم اليومية.
* الأشخاص المستعدين لتعديل نمط حياتهم والتخلي عن الرياضات التي تتطلب القفز وتغيير الاتجاه.
* يعتمد العلاج التحفظي على برنامج علاج طبيعي مكثف لتقوية عضلات الفخذ الأمامية والخلفية لتعويض غياب الرباط.

ثانياً: التدخل الجراحي (إعادة البناء)
الجراحة هي الخيار الأمثل والضروري في الحالات التالية:
* الرياضيون المحترفون والهواة الذين يرغبون في العودة إلى رياضات تتطلب احتكاكاً أو تغيير اتجاه مفاجئ (كرة قدم، سلة، تنس).
* المرضى الذين يعانون من تكرار "خيانة الركبة" أثناء المشي أو الأنشطة اليومية البسيطة.
* وجود إصابات مصاحبة تستدعي الإصلاح، مثل تمزق الغضروف الهلالي القابل للخياطة (لأن إصلاح الغضروف يفشل غالباً إذا تركت الركبة بدون رباط صليبي).
* الشباب والأطفال (لتجنب التلف المبكر للغضاريف والإصابة بخشونة الركبة المبكرة).
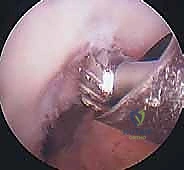
جدول (1): مقارنة شاملة بين العلاج التحفظي والتدخل الجراحي
| وجه المقارنة | العلاج التحفظي (بدون جراحة) | إعادة البناء الجراحي (مع أ.د. محمد هطيف) |
|---|---|---|
| الهدف الأساسي | تقليل الألم واستعادة الحركة الأساسية | استعادة الثبات الميكانيكي والدوراني الكامل للركبة |
| الفئة المستهدفة | كبار السن، قليلو النشاط، من لا يمارسون الرياضة | الشباب، الرياضيون، من يعانون من "خيانة الركبة" |
| المدة الزمنية للتعافي | 3 إلى 6 أشهر من العلاج الطبيعي | 6 إلى 9 أشهر من التأهيل للعودة للرياضة العنيفة |
| خطر خشونة الركبة | مرتفع جداً (بسبب الاحتكاك المستمر وتمزق الغضاريف) | منخفض (يتم حماية الغضاريف باستعادة ثبات المفصل) |
| القدرة على لعب كرة القدم | شبه مستحيلة (خطر عالٍ لتفاقم الإصابة) | ممكنة جداً وآمنة بعد إتمام البرنامج التأهيلي |
| المخاطر | عدم استقرار مزمن، تلف الغضاريف المبكر | مخاطر جراحية عامة (نادرة جداً مع جراح متمرس) |
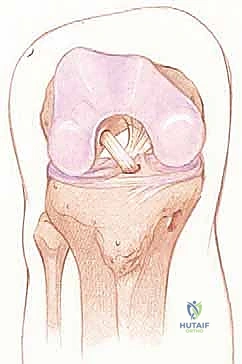
التحضير لعملية إعادة بناء الرباط الصليبي الأمامي
النجاح في غرفة العمليات يبدأ قبل أسابيع من الجراحة. يولي الأستاذ الدكتور محمد هطيف اهتماماً بالغاً بمرحلة ما قبل الجراحة (Pre-habilitation).
1. تأهيل ما قبل الجراحة (Pre-hab)
لا يُنصح بإجراء الجراحة والركبة متورمة أو متيبسة. يجب أن يخضع المريض لبرنامج تأهيل مبدئي يهدف إلى:
* تقليل التورم والالتهاب.
* استعادة المدى الحركي الكامل (خاصة الاستقامة الكاملة للركبة). الجراحة على ركبة متيبسة تزيد من خطر الإصابة بـ "تليف المفصل" (Arthrofibrosis) بعد العملية.
* تنشيط عضلة الفخذ الأمامية (Quadriceps).
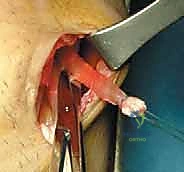
2. التقييم الطبي الشامل
يتم إجراء فحوصات دم شاملة، تخطيط للقلب، وتقييم من قبل طبيب التخدير لضمان أقصى درجات الأمان للمريض أثناء العملية.
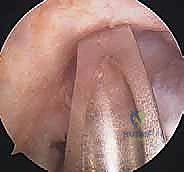
تقنيات جراحة إعادة بناء الرباط الصليبي الأمامي وأنواع الطعوم
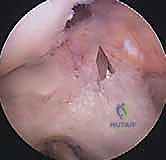
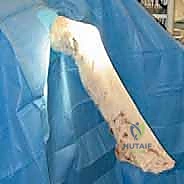
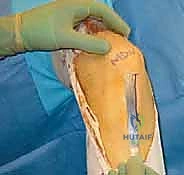
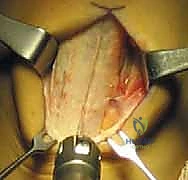
لا يمكن خياطة الرباط الصليبي الأمامي المتمزق (إلا في حالات نادرة جداً لتمزقات معينة عند نقطة الاتصال العظمي). لذلك، يجب "إعادة بناء" (Reconstruction) الرباط باستخدام نسيج بديل يُسمى "الطعم" (Graft).
أنواع الطعوم المستخدمة
اختيار نوع الطعم هو قرار مشترك بين المريض والأستاذ الدكتور محمد هطيف، بناءً على عمر المريض، مستوى نشاطه، ومهنته.
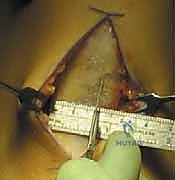
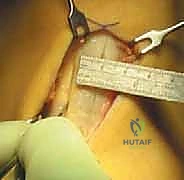
- الطعم الذاتي من أوتار المأبض (Hamstring Autograft):
- يتم أخذ وترين من خلف الفخذ (Gracilis و Semitendinosus) وطيّهما ليشكلا طعماً رباعي أو خماسي الحزم.
- المميزات: شق جراحي صغير، ألم أقل بعد العملية في مقدمة الركبة، ممتاز لمعظم المرضى.
- العيوب: ضعف طفيف في قوة ثني الركبة.
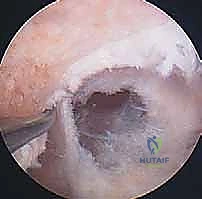
- الطعم الذاتي من الوتر الرضفي (Bone-Patellar Tendon-Bone - BPTB):
- يتم أخذ الثلث الأوسط من الوتر الذي يربط صابونة الركبة بالقصبة، مع كتلة عظمية صغيرة من كلا الطرفين.
- المميزات: التئام عظم-إلى-عظم سريع وقوي جداً. يعتبر "المعيار الذهبي" للرياضيين المحترفين في رياضات الالتحام.
- العيوب: ألم في مقدمة الركبة عند الركوع، خطر بسيط للإصابة بكسر في الصابونة.
-
الطعم الذاتي من وتر العضلة الرباعية (Quadriceps Tendon):
- خيار ممتاز يكتسب شعبية كبيرة، يوفر طعماً سميكاً وقوياً مع ألم أقل في مقدمة الركبة مقارنة بالوتر الرضفي.
-
الطعوم الصناعية أو من متبرع (Allografts):
- تُستخدم غالباً في حالات إعادة الجراحة (Revision) أو للمرضى كبار السن الذين لا يرغبون في المساس بأوتارهم السليمة.
جدول (2): مقارنة بين أنواع الطعوم المستخدمة في إعادة البناء
| نوع الطعم | المصدر | المميزات الرئيسية | العيوب المحتملة | الفئة الأنسب |
|---|---|---|---|---|
| أوتار المأبض (Hamstring) | أوتار خلف فخذ المريض | ألم أقل بعد العملية، شق جراحي صغير، صلابة ممتازة | ضعف طفيف في العضلات الخلفية، التئام أبطأ نسبياً | معظم المرضى، الهواة، الوظائف المكتبية |
| الوتر الرضفي (BPTB) | وتر صابونة ركبة المريض | التئام (عظم-لعظم) سريع، ثبات ميكانيكي هائل | ألم عند الركوع (السجود)، شق جراحي أكبر | الرياضيون المحترفون (كرة قدم، فنون قتال) |
| وتر العضلة الرباعية | وتر أعلى صابونة المريض | طعم سميك جداً وموثوق، ألم أقل من الوتر الرضفي | يتطلب خبرة جراحية عالية لاستخلاصه بدقة | خيار بديل ممتاز للرياضيين والشباب |
| طعم المتبرع (Allograft) | بنك الأنسجة | لا يوجد ألم في مكان أخذ الطعم، عملية أسرع | تكلفة أعلى، خطر ضئيل لرفض الجسم، أضعف للشباب | كبار السن، جراحات الإعادة، الإصابات المتعددة |
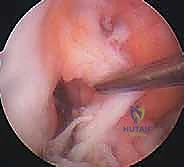
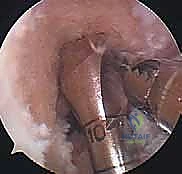
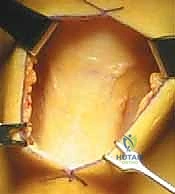
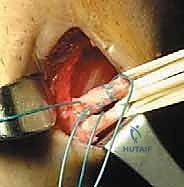
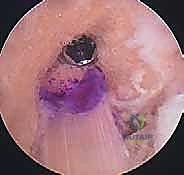
خطوات العملية الجراحية بالتفصيل مع الأستاذ الدكتور محمد هطيف
تُجرى العملية تحت التخدير النصفي أو الكلي، وتستغرق عادةً من ساعة إلى ساعة ونصف. الدقة في هذه الخطوات هي ما يميز الخبير عن غيره.
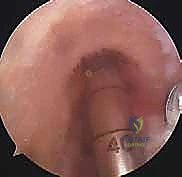
الخطوة الأولى: الفحص بالمنظار الجراحي 4K
يستخدم الدكتور
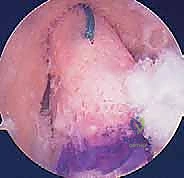
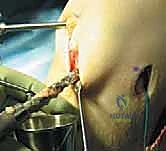
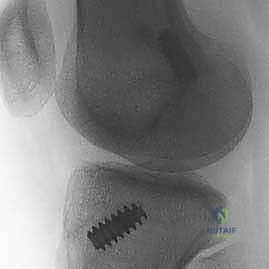
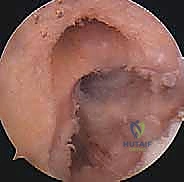
خشونة الركبة وآلامها المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات منظار الركبة والمفاصل الصناعية.. نلتزم بإعادتك لحياة خالية من الألم وحركة ركبة طبيعية.
مواضيع أخرى قد تهمك