زرع الطعم العظمي المدكوك للحُق: حل متقدم لفقدان عظم الورك في جراحات مراجعة مفصل الورك الكلي
الخلاصة الطبية
زرع الطعم العظمي المدكوك للحُق هو إجراء جراحي متقدم يستخدم لإعادة بناء عظم الحُق المفقود في جراحات مراجعة مفصل الورك الكلي. تعتمد هذه التقنية على استخدام طعم عظمي منسحق ومدكوك بإحكام لاستعادة الدعم الهيكلي وتعزيز نمو العظم الجديد، مما يوفر استقرارًا طويل الأمد للمفصل الاصطناعي.
الخلاصة الطبية السريعة: زرع الطعم العظمي المدكوك للحُق (Acetabular Impaction Bone Grafting) هو إجراء جراحي متقدم وشديد التعقيد، يُستخدم لإعادة بناء تجويف عظم الحُق المفقود أو المتآكل في جراحات مراجعة مفصل الورك الكلي (Revision Total Hip Arthroplasty). تعتمد هذه التقنية البيولوجية والميكانيكية على استخدام طعم عظمي إسفنجي منسحق (من متبرع) يتم دكه ورصه بإحكام شديد داخل التجاويف العظمية، لاستعادة الدعم الهيكلي، وتوفير بيئة خصبة لنمو العظم الجديد، وتثبيت المفصل الاصطناعي الجديد بأسمنت العظام. يُعد هذا الإجراء طوق النجاة للمرضى الذين يعانون من تآكل عظمي شديد يمنع استخدام الغرسات التقليدية، مما يوفر استقرارًا بيولوجيًا وميكانيكيًا طويل الأمد.

مقدمة شاملة: التحدي الأكبر في جراحات مراجعة مفصل الورك
يُعد مفصل الورك من أعظم الإعجازات الهندسية الحيوية في جسم الإنسان؛ فهو المفصل المحوري الذي يتحمل وزن الجسم كاملاً ويوفر نطاقاً واسعاً للحركة والمرونة. وعندما يتعرض هذا المفصل للتلف الشديد نتيجة الفصال العظمي (الخشونة)، أو الروماتويد، أو الإصابات، يصبح استبدال مفصل الورك الكلي (Total Hip Arthroplasty) حلاً سحرياً وفعالاً لتخفيف الألم واستعادة جودة الحياة. ومع ذلك، فإن المفاصل الاصطناعية، رغم تطورها، لها عمر افتراضي.
بعد مرور 15 إلى 20 عاماً، أو في حالات التعرض لمضاعفات مبكرة، قد يواجه المريض الحاجة الماسة إلى إعادة إجراء الجراحة، وهو ما يُعرف طبياً بـ "جراحة مراجعة استبدال مفصل الورك الكلي" (Revision THA). في هذه الحالات المعقدة، غالباً ما يصطدم الجراح بتحدٍ هائل: فقدان وتآكل عظم الحُق (Acetabular Bone Loss). الحُق هو التجويف العظمي الموجود في الحوض والذي يستقبل رأس عظم الفخذ. عندما يتآكل هذا العظم، يختفي الأساس الصلب الذي يمكن تثبيت المفصل الجديد عليه، مما يجعل الجراحة أشبه ببناء ناطحة سحاب على أرض رخوة.
في العاصمة اليمنية صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء واستشاري جراحة العظام، كمرجع طبي أول والرائد الأبرز في استخدام التقنيات الجراحية المتقدمة لمعالجة هذه الحالات المستعصية. بفضل خبرة تتجاوز 20 عاماً، ومهارة فائقة في الجراحات الدقيقة (Microsurgery) ومناظير المفاصل بتقنية 4K، وتغيير المفاصل (Arthroplasty)، يُقدم الدكتور هطيف حلولاً مبتكرة تعتمد على أحدث ما توصل إليه العلم، وعلى رأسها تقنية زرع الطعم العظمي المدكوك للحُق، والتي سنغوص في تفاصيلها الطبية والتقنية في هذا الدليل الشامل.
التشريح الحيوي ومفهوم فقدان عظم الحُق
لفهم العبقرية وراء تقنية زرع الطعم العظمي المدكوك، يجب أولاً أن نفهم التشريح الدقيق لمفصل الورك، وكيف يحدث الدمار العظمي الذي يستدعي هذا التدخل الجراحي الكبير.
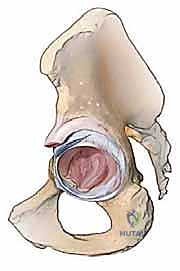
التشريح الطبيعي لمفصل الورك
مفصل الورك هو مفصل زلالي من نوع "الكرة والتجويف" (Ball and Socket Joint). يتكون من:
1. رأس عظم الفخذ (Femoral Head): يمثل "الكرة"، وهو الجزء العلوي الكروي من عظم الفخذ.
2. الحُق (Acetabulum): يمثل "التجويف"، وهو تجويف عميق على شكل كوب يقع في عظم الحوض (Pelvis).
في الحالة الطبيعية، يُبطن هذا المفصل بغضروف زلالي أملس يمنع الاحتكاك، وتدعمه شبكة قوية من الأربطة والعضلات. الحُق نفسه ليس مجرد تجويف فارغ، بل هو هيكل عظمي معقد يتكون من عظم قشري صلب (Cortical Bone) من الخارج، وعظم إسفنجي (Cancellous Bone) من الداخل، وهو مصمم لتوزيع القوى الميكانيكية الهائلة الناتجة عن المشي والركض والقفز.
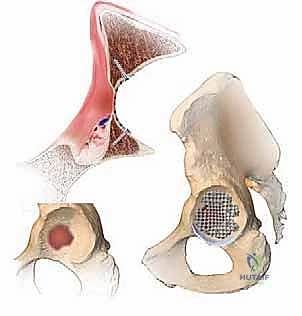
ماذا يحدث في جراحة مراجعة الورك؟ (آلية فقدان العظم)
عندما يفشل المفصل الاصطناعي الأول، فإنه لا يفشل في صمت. تحدث سلسلة من التفاعلات البيولوجية والميكانيكية التي تؤدي إلى تدمير العظم المحيط بالحُق. يُعرف هذا بـ "فقدان المخزون العظمي".
الأسباب الرئيسية لفقدان عظم الحُق:
- تحلل العظم الناجم عن الجزيئات (Particle-Induced Osteolysis): وهو السبب الأكثر شيوعاً. بمرور السنين، يؤدي احتكاك مكونات المفصل الاصطناعي (البلاستيك، المعدن، أو السيراميك) إلى إطلاق ملايين الجزيئات المجهرية الدقيقة. يتعرف الجهاز المناعي للجسم (وتحديداً الخلايا البلعمية - Macrophages) على هذه الجزيئات كأجسام غريبة ويبدأ في مهاجمتها. هذا التفاعل المناعي يفرز إنزيمات ومواد كيميائية تؤدي بالخطأ إلى إذابة وتآكل العظم السليم المحيط بالمفصل.
- التفكك الميكانيكي (Aseptic Loosening): فشل التثبيت الميكانيكي للمفصل (سواء كان مثبتاً بأسمنت أو بدون أسمنت) يؤدي إلى حركة دقيقة للمفصل داخل العظم. هذه الحركة المستمرة تعمل كالمبرد، حيث تقوم بطحن العظم المحيط تدريجياً.
- العدوى والالتهابات البكتيرية (Periprosthetic Joint Infection): البكتيريا التي تصيب المفصل الاصطناعي تفرز سموماً وتثير استجابة مناعية عنيفة تؤدي إلى تدمير العظم بشكل سريع وعدواني.
- الصدمات والكسور حول المفصل (Periprosthetic Fractures): السقوط أو الحوادث يمكن أن تؤدي إلى تكسر العظم الهش المحيط بالمفصل الاصطناعي.
- الإزالة الجراحية للمفصل القديم: في بعض الأحيان، تكون عملية استخراج المفصل القديم المتضرر بحد ذاتها سبباً في فقدان جزء من العظم، خاصة إذا كان المفصل القديم ملتحماً بشدة.
الأعراض والعلامات التحذيرية لفشل المفصل وتآكل العظم
كيف يعرف المريض أن مفصل الورك الاصطناعي الخاص به قد بدأ في الفشل وأن هناك تآكلاً في العظم؟ الأعراض قد تبدأ خفيفة ثم تتطور لتصبح معيقة للحياة:
- ألم في منطقة الفخذ أو الأربية (Groin Pain): هو العَرَض الأول والأكثر شيوعاً. ألم يزداد مع المشي أو تحمل الوزن، وقد يمتد إلى الفخذ أو الركبة.
- العرج وتغير طريقة المشي: يلاحظ المريض صعوبة في المشي المتوازن، ويحتاج للعودة لاستخدام العكاز.
- قصر الطرف السفلي (Leg Length Discrepancy): مع تآكل العظم، يغوص المفصل الاصطناعي أعمق داخل الحوض، مما يؤدي إلى قصر ملحوظ في الساق المصابة.
- أصوات طقطقة أو احتكاك: الشعور بحركة غير طبيعية أو سماع أصوات من المفصل عند الحركة.
- تورم أو احمرار: خاصة إذا كان سبب الفشل هو العدوى البكتيرية.
التشخيص الدقيق: خطوة حاسمة قبل الجراحة
يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل ومعمق يتضمن:
* الأشعة السينية (X-rays): لتقييم موقع المفصل، ومقدار التآكل العظمي، ووجود أي كسور.
* الأشعة المقطعية (CT Scan): وهي ضرورية جداً لبناء نموذج ثلاثي الأبعاد للحوض، لمعرفة حجم التجاويف العظمية بدقة وتحديد كمية الطعم العظمي المطلوبة.
* تحاليل الدم وسحب السوائل: لاستبعاد وجود عدوى بكتيرية كامنة.
جدول 1: تصنيف بابروسكي (Paprosky Classification) لفقدان عظم الحُق
يستخدم الجراحون العالميون، ومنهم أ.د. محمد هطيف، هذا التصنيف المعقد لتحديد درجة التآكل العظمي واختيار الخطة الجراحية المناسبة:
| درجة التصنيف (Type) | وصف حالة العظم الحُقي (Bone Loss Description) | حالة حلقة الحُق (Acetabular Rim) | هجرة مركز المفصل (Migration) | الحاجة لزرع الطعم العظمي |
|---|---|---|---|---|
| النوع I | فقدان عظمي بسيط، التجويف سليم نسبياً. | سليمة ومدعمة بالكامل. | لا يوجد هجرة. | نادراً، يمكن استخدام غرسات عادية. |
| النوع IIA | فقدان عظمي متوسط، توسع في التجويف. | سليمة من الأعلى. | هجرة طفيفة للأعلى. | طعم عظمي بسيط للترقيع. |
| النوع IIB | غياب سقف الحُق بشكل جزئي. | غائبة جزئياً من الأعلى. | هجرة للأعلى وللخارج. | طعم عظمي مع غرسات داعمة. |
| النوع IIC | تآكل في الجدار الداخلي للحُق. | سليمة من الخارج. | هجرة للداخل (نحو الحوض). | زرع طعم عظمي مدكوك أساسي. |
| النوع IIIA | دمار كبير، فقدان أكثر من 50% من العظم. | مدمرة بشكل كبير. | هجرة شديدة للأعلى (>3 سم). | ضرورة قصوى لزرع الطعم المدكوك. |
| النوع IIIB | دمار كارثي، انفصال الحوض (Pelvic Discontinuity). | مدمرة بالكامل. | هجرة شديدة جداً. | تقنيات معقدة مدمجة مع الطعم العظمي المدكوك ودعامات معدنية. |
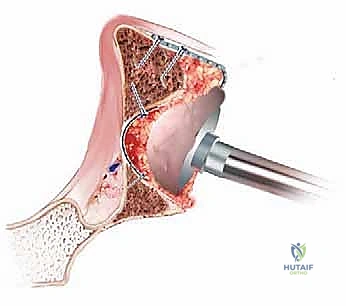
ما هي تقنية زرع الطعم العظمي المدكوك للحُق (Impaction Bone Grafting)؟
عندما يواجه الجراح تآكلاً عظمياً شديداً (النوع الثاني والثالث من تصنيف بابروسكي)، فإن الغرسات التقليدية لن تجد عظاماً صلبة لتثبت فيها. هنا تأتي العبقرية الطبية لتقنية زرع الطعم العظمي المدكوك (IBG).
هذه التقنية، التي أُسست في مدينة إكستر (Exeter) ببريطانيا وتم تطويرها عالمياً، تعتمد على مبدأ بيولوجي وميكانيكي مزدوج:
بدلاً من محاولة سد الفراغات العظمية بمعادن أو أسمنت فقط (والذي قد يفشل لاحقاً)، يتم استخدام عظم بشري طبيعي (من بنك العظام، وعادة ما يكون من رؤوس عظام الفخذ المتبرع بها بعد عمليات تغيير المفاصل الأولية).
كيف تعمل هذه التقنية حيوياً؟
- طحن العظم (Milling): يتم طحن العظم المتبرع به إلى قطع صغيرة جداً (بحجم 8 إلى 10 ملم).
- الدك القوي (Vigorous Impaction): يتم حشو هذا العظم المجروش داخل التجاويف العظمية للمريض، ثم يتم دكه وضغطه بقوة شديدة باستخدام أدوات خاصة ومطارق جراحية.
- تكوين سرير عظمي جديد: هذا الدك المستمر يحول القطع العظمية المتناثرة إلى كتلة صلبة جداً ومتماسكة، قادرة على تحمل الضغط الميكانيكي الفوري.
- التثبيت بالأسمنت العظمي: يتم إدخال الكوب البلاستيكي (أو المعدني) الخاص بالمفصل الجديد وتثبيته باستخدام أسمنت العظام الطبي فوق هذه الطبقة العظمية المدكوكة.
- الاندماج البيولوجي (Biological Incorporation): هنا يكمن السحر الطبي. بمرور الأشهر والسنوات، تنمو الأوعية الدموية للمريض داخل هذا الطعم العظمي. وتقوم خلايا بناء العظم (Osteoblasts) بتكوين عظم حي جديد يحل محل الطعم المزروع تدريجياً. وبذلك، لا يتم فقط تثبيت المفصل، بل يتم استعادة المخزون العظمي المفقود للمريض.
لماذا الأستاذ الدكتور محمد هطيف هو الخيار الأول في اليمن لهذه الجراحة؟
إن جراحة زرع الطعم العظمي المدكوك للحُق ليست جراحة عظام تقليدية؛ إنها أقرب إلى النحت وإعادة البناء المعماري داخل جسم الإنسان. تتطلب هذه الجراحة منحنى تعلم طويلاً، دقة متناهية، وقدرة على التعامل مع المفاجآت داخل غرفة العمليات.
يبرز الأستاذ الدكتور محمد هطيف كمرجعية طبية عليا في هذا المجال للأسباب التالية:
* المكانة الأكاديمية والخبرة: بصفته أستاذ جراحة العظام في جامعة صنعاء، فهو يجمع بين أحدث الأبحاث العلمية العالمية والتطبيق العملي. خبرته التي تتجاوز 20 عاماً جعلته يتعامل مع أعقد الحالات التي تم رفضها في مراكز أخرى.
* التكنولوجيا والتقنيات الدقيقة: استخدامه لأحدث التقنيات مثل الجراحات الميكروسكوبية (Microsurgery) ومناظير المفاصل بتقنية 4K يعكس التزامه بالدقة المتناهية التي تقلل من تلف الأنسجة وتسرع من عملية الشفاء.
* الأمانة الطبية والمهنية (Medical Honesty): يشتهر أ.د. محمد هطيف بالشفافية التامة مع مرضاه. لا يتم اتخاذ قرار جراحة المراجعة إلا بعد استنفاد كافة سبل التقييم، ويتم شرح نسب النجاح والمخاطر المتوقعة بكل صدق وأمانة.
* تخطيط ما قبل الجراحة (Pre-operative Planning): لا يدخل د. هطيف غرفة العمليات دون خطة محكمة. يتم استخدام برامج تخطيط متقدمة لتحديد حجم التآكل العظمي، وتجهيز الطعوم العظمية المطلوبة، واختيار الغرسات المناسبة بدقة المليمتر.
خطوات العملية الجراحية: رحلة إعادة البناء خطوة بخطوة
تستغرق عملية مراجعة مفصل الورك باستخدام الطعم العظمي المدكوك وقتاً أطول من الجراحة الأولية (عادة من 3 إلى 5 ساعات)، وتتم تحت التخدير الكلي أو النصفي. إليكم تفاصيل الإجراء الجراحي المتقدم الذي يجريه الدكتور محمد هطيف:
الخطوة الأولى: الوصول الجراحي واستخراج المفصل القديم
- يتم إجراء شق جراحي دقيق (غالباً من الخلف أو الجانب) للوصول إلى مفصل الورك بأقل قدر من الضرر للعضلات المحيطة.
- يتم خلع المفصل بعناية فائقة.
- التحدي الأول هو إزالة الكوب الحُقي القديم (Acetabular Cup) والأسمنت القديم دون التسبب في مزيد من الكسر أو التآكل للعظم المتبقي. يستخدم الدكتور هطيف أدوات دقيقة متخصصة لفك هذا الارتباط بأمان.
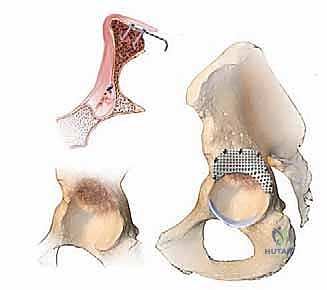
الخطوة الثانية: تنظيف وتحضير السرير العظمي (Host Bone Preparation)
- بعد إزالة الغرسة القديمة، يظهر حجم الدمار العظمي الحقيقي.
- يقوم الجراح بتنظيف التجويف الحُقي تماماً من الأنسجة الليفية، وبقايا الأسمنت، والأكياس العظمية (Bone Cysts)، للوصول إلى عظم حي ينزف دماً، وهو شرط أساسي لنجاح التحام الطعم العظمي الجديد.
الخطوة الثالثة: سد العيوب المركزية والطرفية
- إذا كان هناك ثقوب كبيرة تؤدي إلى تجويف الحوض (Protrusio defects)، يتم استخدام شبكات معدنية خاصة (Wire Meshes) لسد هذه الفجوات ومنع الطعم العظمي من التسرب إلى داخل الحوض.
الخطوة الرابعة: تحضير الطعم العظمي
- يتم جلب العظم المتبرع به (Allograft) والذي تم اختباره وتعقيمه بدقة عالية لضمان خلوه من أي أمراض.
- باستخدام مطحنة عظام متخصصة، يتم طحن العظم إلى رقائق وإسفنجيات صغيرة بأحجام متفاوتة. يتم غسل هذا العظم لإزالة الدهون المتبقية، مما يعزز من تماسكه لاحقاً.
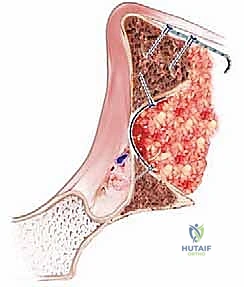
الخطوة الخامسة: عملية الدك والرص (The Impaction Process)
- هذه هي الخطوة الأهم والأكثر تطلباً للمهارة. يبدأ الجراح بوضع طبقات متتالية من العظم المجروش داخل تجويف الحُق.
- باستخدام أدوات دك كروية (Impactor) تتدرج في الحجم، ومطرقة جراحية ثقيلة، يقوم الدكتور هطيف بضرب ودك العظم بقوة.
- يتم تكرار هذه العملية (وضع عظم ثم دكه) عشرات المرات. الهدف هو تحويل العظم الهش إلى قشرة صلبة جداً ومتماسكة للغاية، قادرة على استعادة الشكل التشريحي الطبيعي للحُق وتوفير أساس ميكانيكي قوي.
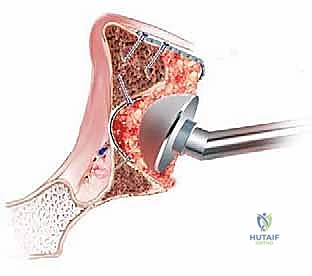
الخطوة السادسة: وضع الأسمنت وتثبيت الكوب الجديد
- بمجرد الحصول على سرير عظمي صلب ومدكوك جيداً، يتم إدخال أسمنت عظمي طبي (PMMA) عالي اللزوجة.
- يتم الضغط على الأسمنت ليتغلغل قليلاً في الطبقة العليا من العظم المدكوك، مما يخلق تشابكاً ميكانيكياً قوياً (Micro-interlock).
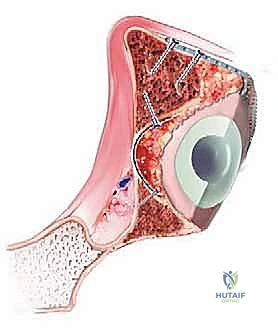
- أخيراً، يتم تثبيت الكوب البلاستيكي (أو المعدني) الجديد في الزاوية التشريحية الصحيحة تماماً، ويتم إرجاع رأس المفصل الجديد إلى مكانه.
جدول 2: مقارنة بين تقنية الطعم العظمي المدكوك والبدائل الأخرى (مثل الدعامات المعدنية)
في عالم جراحة العظام، يوجد خيارات أخرى لعلاج فقدان العظم، مثل استخدام أكواب معدنية ضخمة (Jumbo Cups) أو دعامات التنتالوم (Trabecular Metal Augments). يوضح الجدول التالي لماذا يعتبر الطعم العظمي المدكوك حلاً استثنائياً:
| وجه المقارنة | زرع الطعم العظمي المدكوك (Impaction Bone Grafting) | الدعامات المعدنية المسامية (Trabecular Metal) | الأكواب الضخمة (Jumbo Cups) |
|---|---|---|---|
| الهدف الأساسي | استعادة العظم المفقود بيولوجياً وتثبيت المفصل. | سد الفراغ العظمي بقطعة معدنية وتثبيت المفصل. | توسيع التجويف ليتناسب مع كوب كبير الحجم. |
| المخزون العظمي للمستقبل | يزداد. يبني عظاماً جديدة للمريض، مما يسهل أي جراحات مستقبلية. | لا يزداد. المعدن يحل محل العظم. | يقل. يتطلب إزالة المزيد من عظم المريض لتركيب الكوب الضخم. |
| المرونة الجراحية | عالية جداً. الطعم العظمي يتشكل ليملأ أي عيب مهما كان شكله غير منتظم. | محدودة بأشكال وأحجام الدعامات الجاهزة. | محدودة، قد لا تناسب التآكل غير المتكافئ. |
| التكلفة المادية | تعتمد على تكلفة توفير العظم من بنك العظام (غالباً أقل تكلفة من المعادن المتقدمة). | باهظة الثمن جداً نظراً لتكنولوجيا تصنيع المعادن المسامية. | متوسطة التكلفة. |
| الاندماج البيولوجي | ممتاز (عظم طبيعي يتحول لعظم حي). | جيد (العظم ينمو داخل مسام المعدن). | يعتمد على مقدار التلامس مع العظم المتبقي. |
برنامج التعافي والتأهيل بعد الجراحة: طريقك للعودة إلى الحياة
جراحة مراجعة الورك باستخدام الطعم العظمي المدكوك هي جراحة كبرى، والنجاح لا يعتمد فقط على مهارة الأستاذ الدكتور محمد هطيف في غرفة العمليات، بل يعتمد بنسبة 50% على التزام المريض ببرنامج التأهيل والعلاج الطبيعي الصارم.
الهدف من التأهيل في هذه الجراحة تحديداً هو حماية الطعم العظمي المزروع حتى يندمج تماماً، مع استعادة قوة العضلات ونطاق الحركة.
المرحلة الأولى: في المستشفى (الأيام 1 إلى 5)
- إدارة الألم: يتم التحكم في الألم باستخدام أحدث بروتوكولات التسكين متعدد الوسائط لضمان راحة المريض.
- الوقاية من التجلط: إعطاء أدوية مسيلة للدم وارتداء جوارب ضاغطة لمنع الجلطات الوريدية العميقة (DVT).
- الحركة المبكرة: في اليوم الأول أو الثاني، سيساعدك أخصائي العلاج الطبيعي على الجلوس والوقوف.
- تحمل الوزن: (نقطة بالغة الأهمية) نظراً لأن العظم الجديد يحتاج وقتاً للاندماج، فإن الدكتور هطيف غالباً ما يوصي بـ تحمل وزن جزئي (Partial Weight Bearing) أو "ملامسة أصابع القدم فقط" باستخدام عكازين أو مشاية لمدة 6 إلى 8 أسابيع. هذا يحمي الطعم العظمي من الانهيار قبل أن يتصلب بيولوجياً.
المرحلة الثانية: التعافي في المنزل (الأسابيع 2 إلى 6)
- الاستمرار في استخدام العكازات أو المشاية.
- أداء تمارين لطيفة لتقوية عضلات الفخذ والحوض دون إجهاد المفصل.
- الالتزام بتعليمات "احتياطات الورك" (عدم ثني الورك أكثر من 90 درجة، عدم تقاطع الساقين، عدم لف الساق للداخل أو الخارج بشدة) لمنع خلع المفصل.
- العناية بالجرح ومراقبة أي علامات للعدوى.
المرحلة الثالثة: بناء القوة والاندماج العظمي (الأسابيع 6 إلى 12)
- في هذه المرحلة، يتم إجراء صور أشعة سينية لمتابعة اندماج الطعم العظمي.
- إذا كانت الأشعة ممتازة، سيسمح لك الدكتور هطيف بالانتقال التدريجي لتحمل الوزن الكامل.
- تكثيف تمارين العلاج الطبيعي لتقوية العضلات المبعدة للورك (Abductors) واستعادة المشية الطبيعية دون عرج.
المرحلة الرابعة: العودة للحياة الطبيعية (بعد 3 إلى 6 أشهر)
- يمكن للمريض العودة إلى معظم الأنشطة اليومية، القيادة، والمشي لمسافات طويلة.
- يُنصح بتجنب الرياضات العنيفة أو الأنشطة التي تتطلب قفزاً أو جرياً عنيفاً للحفاظ على عمر المفصل الجديد.


