بضع العظم المدوري الممتد: حل جراحي متقدم لجراحات استبدال مفصل الورك المعقدة
الخلاصة الطبية
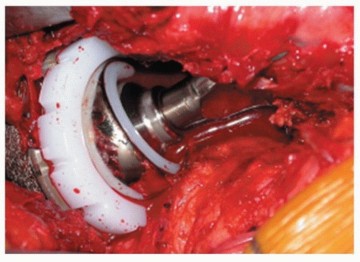
بضع العظم المدوري الممتد هو إجراء جراحي دقيق يُستخدم لتوفير رؤية ممتازة للقناة الفخذية، ضروري في جراحات مراجعة استبدال مفصل الورك المعقدة أو حالات التشوه الشديد. يتضمن فصل جزء من عظم المدور الكبير وإعادة تثبيته لضمان استقرار المفصل ووظيفته.
الخلاصة الطبية السريعة: يُعد إجراء بضع العظم المدوري الممتد (Extended Trochanteric Osteotomy - ETO) أحد أكثر التقنيات الجراحية دقة وتطوراً في مجال جراحة العظام، ويُستخدم بشكل أساسي لتوفير رؤية استثنائية للقناة الفخذية. هذا الإجراء ضروري وحاسم في جراحات مراجعة استبدال مفصل الورك المعقدة، حالات التشوه العظمي الشديد، والكسور حول المفصل الصناعي. يتضمن الإجراء فصل جزء طولي من عظم الفخذ يشمل المدور الكبير، مما يسمح بإزالة الغرسات القديمة بأمان، ثم إعادة تثبيت العظم باستخدام كابلات معدنية دقيقة لضمان التئام العظم واستعادة وظيفة العضلات المحيطة بالورك.
مقدمة شاملة: تحديات جراحات استبدال مفصل الورك المعقدة والحلول المتقدمة
عندما يتعلق الأمر بآلام الورك المزمنة ومشكلات الحركة الناتجة عن تآكل المفصل أو فشل عمليات سابقة، فإن استبدال مفصل الورك الكلي (Total Hip Arthroplasty) غالبًا ما يكون الحل الأمثل لاستعادة جودة الحياة. لقد غيرت هذه الجراحة حياة الملايين حول العالم، حيث تقضي على الألم وتعيد القدرة على الحركة. ولكن، ليست كل جراحات استبدال الورك متماثلة في التعقيد. فبعض الحالات، خاصة تلك التي تتطلب مراجعة لعملية سابقة (Revision Surgery) أو التي تعاني من تشوهات شديدة في عظم الفخذ، تتطلب تقنيات جراحية متقدمة ودقيقة للغاية تتجاوز الإجراءات الروتينية.
مع مرور الوقت، قد تتعرض المفاصل الصناعية للتآكل، أو قد يحدث ارتخاء في تثبيتها داخل العظم، أو قد يتعرض المريض لكسر حول المفصل الصناعي، أو حتى التهاب بكتيري عميق. في هذه السيناريوهات، يواجه جراح العظام تحدياً هائلاً: كيفية إزالة المفصل الصناعي القديم (الذي قد يكون ملتحماً بشدة مع العظم أو مثبتاً بأسمنت طبي صلب) دون إحداث تدمير إضافي للعظم المتبقي، وكيفية إعادة بناء مفصل جديد في بيئة عظمية هشة أو مشوهة.
هنا يبرز دور إجراء بضع العظم المدوري الممتد (Extended Trochanteric Osteotomy) كمنقذ حقيقي. هذه التقنية الجراحية ليست إجراءً روتينيًا، بل هي أداة قوية واستراتيجية حيوية يستخدمها كبار الجراحين للتعامل مع التحديات الميكانيكية والتشريحية المعقدة. من خلال فتح عظم الفخذ بطريقة محسوبة ومدروسة، يتمكن الجراح من الوصول المباشر إلى القناة الفخذية، مما يسمح بإزالة الغرسات القديمة بأمان تام، ومعالجة التشوهات العظمية، وزرع المفصل الجديد بدقة متناهية.
في هذا الدليل الطبي الشامل والمفصل، سنغوص في أعماق هذا الإجراء الجراحي المتقدم، بدءًا من التشريح الدقيق لمفصل الورك، مرورًا بدواعي الاستخدام التفصيلية، والخطوات الجراحية خطوة بخطوة، وصولًا إلى بروتوكولات التعافي وإعادة التأهيل. نهدف إلى تزويد المرضى وزملائنا في الحقل الطبي بفهم شامل ومطمئن حول كيفية مساعدة هذه التقنية في تحقيق أفضل النتائج الممكنة.
يُعد الأستاذ الدكتور محمد هطيف، أستاذ جراحة العظام والمفاصل بجامعة صنعاء، أحد أبرز الأسماء اللامعة في اليمن والمنطقة في هذا التخصص الدقيق. بخبرة تتجاوز 20 عاماً، واعتماده على أحدث التقنيات العالمية مثل الجراحة الميكروسكوبية، ومناظير 4K، والتقنيات الحديثة في المفاصل الصناعية، يقدم الدكتور هطيف مستوى من الرعاية الطبية يضاهي المراكز العالمية. ما يميز الأستاذ الدكتور محمد هطيف ليس فقط مهارته الجراحية الفائقة، بل التزامه الصارم بـ "الأمانة الطبية"، حيث يضع مصلحة المريض فوق كل اعتبار، ويختار دائمًا الإجراء الأنسب والأكثر أمانًا لكل حالة على حدة.
التشريح الحيوي: الفهم العميق لبنية مفصل الورك وعظم الفخذ
لفهم العبقرية وراء تقنية بضع العظم المدوري الممتد، يجب علينا أولاً تفكيك البنية التشريحية المعقدة لمفصل الورك والعظام والعضلات والأعصاب المحيطة به. الجراحة الناجحة تعتمد في المقام الأول على الاحترام المطلق للتشريح الطبيعي.
مفصل الورك هو مفصل زلالي من نوع "الكرة والتجويف" (Ball-and-Socket Joint)، وهو أحد أكبر وأقوى المفاصل في جسم الإنسان، مصمم لتحمل وزن الجسم وتوفير نطاق واسع من الحركة.
1. العظام الهيكلية الرئيسية
- عظم الفخذ (Femur): هو أطول وأقوى عظم في الهيكل العظمي البشري. لفهم جراحة ETO، يجب التركيز على الجزء العلوي (القريب) من عظم الفخذ:
- رأس عظم الفخذ (Femoral Head): الجزء الكروي الذي يتمفصل مع الحوض.
- عنق عظم الفخذ (Femoral Neck): الجزء الضيق الذي يربط الرأس بجسم العظم.
- المدور الكبير (Greater Trochanter): نتوء عظمي كبير وبارز يقع على الجانب العلوي الخارجي (الوحشي) لعظم الفخذ. هذا الجزء هو "نجم" عملية بضع العظم المدوري الممتد. يعمل كنقطة ارتكاز حيوية وموقع اتصال لمجموعة من أهم العضلات في الجسم (عضلات الإبعاد).
- المدور الصغير (Lesser Trochanter): نتوء أصغر يقع على الجانب الداخلي (الإنسي)، وهو نقطة اتصال للعضلة الحرقفية القطنية (Iliopsoas).
- القناة الفخذية (Femoral Canal): التجويف الأنبوبي داخل جسم عظم الفخذ (Diaphysis) الذي يحتوي على نخاع العظم، وهو المكان الذي يتم فيه إدخال جذع (Stem) المفصل الصناعي.
- عظم الحوض (Pelvis) وتجويف الحُق (Acetabulum): التجويف العظمي العميق في الحوض الذي يستقبل رأس عظم الفخذ، ويتم تبطينه بغضروف أملس لتسهيل الحركة.
2. المنظومة العضلية والوترية (آلية الإبعاد)
نجاح جراحة الورك لا يعتمد فقط على العظام، بل على الأنسجة الرخوة التي تحرك هذه العظام. العضلات المرتبطة بالمدور الكبير حاسمة لاستقرار الحوض أثناء المشي:
- العضلة الألوية الوسطى (Gluteus Medius): هي العضلة الأهم في هذه المنطقة. تنشأ من الحوض وتنغرس في المدور الكبير. وظيفتها الأساسية هي إبعاد الفخذ (Abduction) والحفاظ على استقرار الحوض عند الوقوف على ساق واحدة (أثناء المشي). ضعف أو تلف هذه العضلة يؤدي إلى مشية عرجاء مميزة تُعرف بـ "مشية ترندلينبورغ" (Trendelenburg gait).
- العضلة الألوية الصغرى (Gluteus Minimus): تقع تحت العضلة الألوية الوسطى وتساعدها في نفس الوظيفة.
- العضلة المتسعة الوحشية (Vastus Lateralis): جزء من العضلة رباعية الرؤوس (مقدمة الفخذ)، وتنشأ جزئيًا من الحافة السفلية للمدور الكبير وتمتد إلى أسفل الفخذ.
السر وراء جراحة ETO: في هذا الإجراء، لا يقوم الجراح بقطع العضلات عن العظم (مما قد يضعفها بشكل دائم)، بل يقوم بقطع العظم نفسه (المدور الكبير وجزء من جسم الفخذ) مع إبقاء العضلات متصلة به. هذا يحافظ على التروية الدموية للعظم والعضلات، ويضمن استعادة القوة العضلية الكاملة بعد التئام العظم.
3. شبكة الأعصاب والأوعية الدموية (مناطق الخطر)
يجب على الجراح الماهر، مثل الأستاذ الدكتور محمد هطيف، التنقل بحذر شديد حول الهياكل العصبية والوعائية الحساسة:
- العصب الوركي (Sciatic Nerve): هو أضخم عصب في الجسم، يمر مباشرة خلف مفصل الورك. في جراحات المراجعة المعقدة، قد يكون التشريح مشوهاً بسبب التليفات، مما يجعل تحديد العصب الوركي وحمايته من القطع أو الشد المفرط أولوية قصوى.
- العصب الجلدي الفخذي الوحشي (Lateral Femoral Cutaneous Nerve): يمر في الجزء الأمامي الخارجي للفخذ، ويوفر الإحساس للجلد.
- الشريان الفخذي العميق وفروعه (Profunda Femoris Artery): يوفر التروية الدموية الرئيسية لعضلات الفخذ وعظم الفخذ. الحفاظ على فروع هذا الشريان يضمن التئام العظم المقطوع بسرعة.
ما هو إجراء بضع العظم المدوري الممتد (ETO)؟
بضع العظم المدوري الممتد (ETO) هو تقنية جراحية متقدمة تم وصفها وتطويرها في أواخر الثمانينيات وأوائل التسعينيات، وأصبحت منذ ذلك الحين المعيار الذهبي في التعامل مع جراحات مراجعة الورك المعقدة.
ببساطة، يتضمن الإجراء عمل شق (قطع) طولي وعرضي دقيق في الجانب الخارجي من عظم الفخذ. يبدأ القطع من أعلى المدور الكبير ويمتد إلى أسفل مسافة تتراوح عادة بين 10 إلى 15 سنتيمتراً (أو أكثر حسب الحاجة) على طول جسم عظم الفخذ. يتم فتح هذه الشريحة العظمية (التي لا تزال العضلات متصلة بها) مثل "باب" أو "غطاء"، مما يكشف القناة الفخذية من الداخل بالكامل.
الفوائد الميكانيكية والبيولوجية لتقنية ETO:
- رؤية جراحية لا تُضاهى: بدلاً من محاولة العمل في قناة ضيقة ومظلمة من الأعلى، يفتح الإجراء القناة أمام الجراح، مما يسمح له برؤية كل مليمتر من الغرسة القديمة والأسمنت العظمي.
- إزالة الغرسات بأمان: استخراج جذع مفصل صناعي ملتحم بشدة أو مثبت بأسمنت قوي قد يؤدي إلى تكسير عظم الفخذ الهش إذا تم بالقوة من الأعلى. تقنية ETO تسمح بفصل الغرسة عن العظم برفق من الجانبين، مما يقلل من خطر الكسور العرضية الكارثية أثناء الجراحة بنسبة تزيد عن 90%.
- تصحيح التشوهات: إذا كان عظم الفخذ معوجاً أو مشوهاً بسبب الجراحة السابقة أو عيوب خلقية، فإن قطع العظم يسمح للجراح بإعادة تشكيل الفخذ ليتناسب مع المفصل الجديد المستقيم.
- الحفاظ على آلية الإبعاد العضلية: كما ذكرنا، بقاء العضلات متصلة بالقطعة العظمية المقطوعة يضمن عدم تلفها، وعند إعادة تثبيت العظم بالكابلات، يلتئم العظم مع العظم (Bone-to-bone healing) وهو أسرع وأقوى بكثير من التئام الوتر مع العظم.
الدواعي الطبية: متى يقرر الجراح اللجوء إلى تقنية ETO؟
لا يتم استخدام بضع العظم المدوري الممتد في جراحات استبدال الورك الأولية (الروتينية) إلا في حالات نادرة جداً من التشوهات الخلقية الشديدة. إنها أداة مخصصة للحالات المعقدة. يقرر الأستاذ الدكتور محمد هطيف استخدام هذه التقنية بناءً على تقييم دقيق للحالة، وتشمل الدواعي الرئيسية ما يلي:
1. جراحات المراجعة المعقدة (Complex Revision Arthroplasty)
عندما يفشل المفصل الصناعي القديم، يجب إزالته. إذا كان الجذع الفخذي (Femoral Stem) لا يزال ثابتاً بقوة في العظم (سواء كان ثباتاً بيولوجياً بنمو العظم حوله، أو ثباتاً بالأسمنت العظمي) ولكن هناك حاجة لتغييره بسبب التهاب أو كسر أو تآكل الأجزاء الأخرى، فإن محاولة سحبه من الأعلى ستؤدي حتماً إلى تفتت عظم الفخذ. الـ ETO يسهل الوصول إلى واجهة العظم/الأسمنت أو العظم/المعدن وكسر هذا الارتباط بأدوات دقيقة.
2. العدوى والتهابات المفاصل الصناعية (Periprosthetic Joint Infection)
في حالات العدوى العميقة، يجب إزالة كل أثر للمفصل القديم والأسمنت العظمي بالكامل للقضاء على البكتيريا المختبئة (Biofilm). أي بقايا للأسمنت قد تؤدي إلى عودة العدوى. الـ ETO يوفر الوصول اللازم لتنظيف القناة الفخذية بالكامل قبل وضع "مباعد أسمنتي مشبع بالمضادات الحيوية" (Antibiotic Spacer) كجزء من العلاج على مرحلتين.
3. الكسور حول المفصل الصناعي (Periprosthetic Fractures)
إذا تعرض المريض لحادث أدى إلى كسر عظم الفخذ حول المفصل الصناعي المزروع سابقاً، وخاصة إذا أدى الكسر إلى ارتخاء المفصل، فإن الجراح يحتاج إلى إزالة المفصل القديم وتثبيت الكسر وزرع مفصل جديد أطول. تقنية ETO تسمح بدمج خط الكسر ضمن القطع الجراحي، مما يسهل إزالة المفصل القديم ويسمح بتثبيت الكسر والمفصل الجديد في خطوة واحدة متكاملة.
4. التشوهات العظمية الشديدة (Severe Proximal Femoral Deformity)
بعض المرضى يعانون من خلل التنسج الوركي التنموي (DDH) الشديد، أو كسور قديمة ملتئمة بشكل خاطئ، مما يجعل عظم الفخذ معوجاً ولا يمكنه استيعاب جذع مفصل صناعي مستقيم. يسمح الـ ETO بـ "إعادة توجيه" العظم وتشكيله ليتقبل الغرسة الجديدة.
5. إزالة الغرسات المكسورة
في حالات نادرة، قد ينكسر الجذع المعدني للمفصل الصناعي داخل عظم الفخذ. استخراج النصف السفلي المكسور والمنغرس بعمق في العظم شبه مستحيل بدون فتح نافذة عظمية باستخدام تقنية ETO.
جدول مقارن (1): جراحة استبدال الورك التقليدية مقابل جراحة المراجعة بتقنية ETO
| وجه المقارنة | استبدال الورك الأولي (التقليدي) | مراجعة الورك بتقنية ETO |
|---|---|---|
| الهدف الأساسي | علاج خشونة المفصل وتخفيف الألم الأولي. | إزالة مفصل فاشل، تصحيح تشوه، أو علاج عدوى/كسر. |
| مدة الجراحة | عادة من 1 إلى 2 ساعة. | من 3 إلى 6 ساعات (نظراً للتعقيد العالي). |
| التعامل مع العظم | الحفاظ على عظم الفخذ سليماً قدر الإمكان. | قطع طولي متعمد في عظم الفخذ (يصل لـ 15 سم) لفتحه. |
| نوع الغرسات (المفاصل) | جذع فخذي قصير أو متوسط الطول. | جذع فخذي طويل جداً (Revision Stem) لتجاوز منطقة القطع. |
| فقدان الدم | معتدل إلى قليل. | أعلى نسبياً، يتطلب تحضير دم لنقله للمريض. |
| فترة الإقامة بالمستشفى | 1 إلى 3 أيام. | 3 إلى 7 أيام. |
| التعافي الأولي (تحمل الوزن) | المشي بوزن كامل أو جزئي فوراً بعد الجراحة. | المشي بوزن جزئي خفيف جداً (لمس أصابع) لأسابيع لحماية التئام العظم. |
| المتطلبات الجراحية | جراح عظام عام أو متخصص. | جراح خبير جداً بمستوى الأستاذ الدكتور محمد هطيف، مع معدات متقدمة. |
التحضير ما قبل الجراحة: التخطيط الدقيق هو مفتاح النجاح
في الجراحات المعقدة، التخطيط المسبق يمثل 50% من نجاح العملية. يتبع الأستاذ الدكتور محمد هطيف بروتوكولاً صارماً لتقييم المرضى قبل اتخاذ قرار إجراء بضع العظم المدوري الممتد:
- التقييم السريري الشامل: فحص دقيق لنطاق الحركة، قوة العضلات، طول الساقين، وجود أي علامات للعدوى، وتقييم الحالة الصحية العامة للمريض (القلب، الرئتين، الكلى) لضمان قدرته على تحمل جراحة كبرى.
- التصوير الشعاعي المتقدم (Advanced Imaging):
- الأشعة السينية (X-rays): صور متعددة الزوايا لتقييم حجم العظم، موقع الغرسة القديمة، ومناطق الارتخاء أو الكسور.
- الأشعة المقطعية ثلاثية الأبعاد (3D CT Scan): أداة حاسمة يفضلها د. هطيف لتحديد سماكة العظم بدقة، ومقدار العظم المتبقي، والتخطيط الرقمي لمكان القطع وطول المفصل الجديد المطلوب.
- التصوير بالرنين المغناطيسي (MRI) أو المسح الذري (Bone Scan): في حالات الاشتباه في وجود عدوى غير ظاهرة أو لتقييم حيوية الأنسجة.
- التحاليل المخبرية: فحوصات دم شاملة، بما في ذلك علامات الالتهاب (ESR, CRP) لاستبعاد أو تأكيد وجود عدوى بكتيرية في المفصل القديم. إذا كانت هناك عدوى، قد يتم سحب سائل من المفصل لتحليله وتحديد نوع البكتيريا لاختيار المضاد الحيوي المناسب.
- التخطيط الرقمي (Digital Templating): باستخدام برامج حاسوبية متقدمة، يقوم الجراح بتركيب الغرسات الجديدة افتراضياً على صور أشعة المريض لتحديد المقاسات الدقيقة والمحاذاة المثالية قبل دخول غرفة العمليات.
- تحسين حالة المريض: إيقاف الأدوية المسيلة للدم، ضبط مستويات السكر في الدم، الإقلاع عن التدخين (لأنه يعيق التئام العظام بشكل خطير)، والتأكد من التغذية السليمة.
الخطوات الجراحية التفصيلية لإجراء بضع العظم المدوري الممتد
هذا الإجراء هو بمثابة سيمفونية جراحية تتطلب دقة متناهية، صبر، وأدوات متخصصة. إليكم كيف يتم تنفيذ هذا الإجراء تحت إشراف خبير مثل الأستاذ الدكتور محمد هطيف:
الخطوة 1: التخدير والوضعية
يتم وضع المريض تحت التخدير العام أو النصفي (حسب التقييم الطبي). يوضع المريض عادة على جانبه السليم (الوضعية الجانبية - Lateral Decubitus)، ويتم تثبيته بدقة لضمان عدم حركته أثناء الجراحة. يتم تعقيم المنطقة بالكامل وتغطيتها بالستائر الجراحية المعقمة.
الخطوة 2: الشق الجراحي والوصول للمفصل
يقوم الجراح بعمل شق طولي على الجانب الخارجي للورك والفخذ (غالبًا باستخدام النهج الخلفي الوحشي Posterolateral approach). يتم شق اللفافة العريضة (Fascia lata) وإزاحة العضلات بحذر للوصول إلى مفصل الورك والمدور الكبير وجسم عظم الفخذ. يتم تحديد العصب الوركي وحمايته بعناية فائقة.
الخطوة 3: تخطيط وقياس القطع العظمي (The Osteotomy)
هذه هي الخطوة الأكثر دقة. يجب أن يقرر الجراح طول القطعة العظمية التي سيتم فصلها. يجب أن يكون القطع طويلاً بما يكفي لتجاوز الجزء الثابت من الغرسة القديمة، ولكن ليس طويلاً جداً بحيث يضعف عظم الفخذ بأكمله. عادة يتراوح الطول بين 10 إلى 15 سم.
يتم تحديد خط القطع باستخدام علامات جراحية. يتم قياس عرض القطعة العظمية لتشمل حوالي ثلث محيط عظم الفخذ، مما يضمن بقاء الجزء الأكبر من العظم سليماً لدعم الغرسة الجديدة.
الخطوة 4: تنفيذ القطع العظمي
باستخدام منشار جراحي متذبذب دقيق (Oscillating Saw) وأزاميل عظمية (Osteotomes) عالية الدقة، يقوم الجراح بعمل القطع الطولي من الخلف، ثم قطع عرضي في أسفل الخط الطولي. يتم استخدام الأزاميل لفتح القطعة العظمية برفق (مثل فتح كتاب).
نقطة حاسمة: تبقى العضلة المتسعة الوحشية والعضلات الألوية متصلة بقوة بهذه القطعة العظمية المفتوحة، مما يحافظ على حيويتها.
الخطوة 5: إزالة الغرسة القديمة والأسمنت
الآن، وقد أصبحت القناة الفخذية مفتوحة ومكشوفة، يمكن للجراح رؤية الغرسة القديمة بوضوح. باستخدام أدوات متخصصة، يتم تكسير الأسمنت العظمي القديم أو فصل العظم النامي حول الغرسة. يتم استخراج الجذع القديم بأمان تام دون إحداث أي شروخ إضافية في العظم المتبقي. يتم تنظيف القناة الفخذية بالكامل من أي بقايا أسمنتية أو أنسجة ميتة.
الخطوة 6: تحضير العظم وزرع المفصل الجديد (Reconstruction)
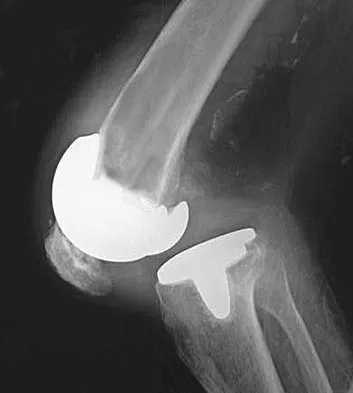
يتم استخدام أدوات حفر وتوسيع (Reamers and Broaches) لتحضير القناة الفخذية لاستقبال الجذع الجديد. في جراحات المراجعة مع ETO، يتم استخدام جذع فخذي طويل جداً (Revision Long Stem). هذا الجذع الطويل ضروري لأنه يجب أن يتجاوز منطقة القطع العظمي وينغرس بعمق في الجزء السليم والقوي من عظم الفخذ السفلي لضمان الثبات الميكانيكي.
يتم إدخال الجذع الجديد (غالبًا بدون أسمنت طبي، حيث يعتمد على التثبيت الميكانيكي والنمو العظمي).
الخطوة 7: إعادة تثبيت القطعة العظمية المقطوعة (Fixation)
بعد تثبيت المفصل الجديد، يجب إغلاق العظم وإعادة تثبيت القطعة التي تم قطعها (المدور الكبير وجزء الفخذ) إلى مكانها الأصلي. هذا التثبيت يجب أن يكون قوياً جداً ليتحمل قوة شد العضلات الألوية القوية.
يتم استخدام كابلات معدنية طبية قوية (Cerclage Cables) أو أسلاك معدنية (Wires) تلتف حول عظم الفخذ والقطعة المقطوعة لضمها معاً بقوة.
الخطوة 8: الإغلاق
بعد التأكد من استقرار المفصل وتجربة نطاق الحركة والتأكد من عدم وجود خلع، يتم غسل الجرح بمحاليل معقمة. يتم خياطة الأنسجة العميقة، ثم اللفافة، فالأنسجة تحت الجلد، وأخيراً الجلد باستخدام خيوط تجميلية أو دبابيس جراحية. يتم وضع أنابيب تصريف (Drains) لسحب أي دم متجمع، ويغطى الجرح بضمادة معقمة.
جدول مقارن (2): طرق تثبيت العظم بعد إجراء ETO
| طريقة التثبيت | الوصف | المزايا | العيوب |
|---|---|---|---|
| الأسلاك المعدنية (Cerclage Wires) | أسلاك من الفولاذ المقاوم للصدأ تلتف حول العظم وتُربط. | تكلفة أقل، سهلة الاستخدام، مرنة. | قد تنقطع أو ترتخي مع مرور الوقت، قدرة شد أقل من الكابلات. |
| الكابلات متعددة الجدائل (Multifilament Cables) | كابلات طبية مصنوعة من التيتانيوم أو الكوبالت كروم، تتكون من عدة خيوط مجدولة. | قوة شد هائلة، مرونة عالية، مقاومة ممتازة للقطع والارتخاء. | تكلفة أعلى، تتطلب أدوات شد وقفل خاصة. (وهي الخيار المفضل لدى د. هطيف لضمان أقصى درجات الأمان). |
| الشرائح المعدنية والكابلات (Plates with Cables) | شريحة معدنية توضع فوق القطعة العظمية وتثبت بالكابلات والمسامير. | توفر ثباتاً ميكانيكياً استثنائياً، تستخدم في حالات العظم الهش جداً أو الكسور المفتتة. | تزيد من حجم المواد الأجنبية المزروعة، قد تسبب تهيجاً للأنسجة الرخوة، تكلفة عالية جداً. |
فترة التعافي وإعادة التأهيل: رحلة العودة إلى الحركة
النجاح الجراحي الذي يحققه الأستاذ الدكتور محمد هطيف في غرفة العمليات يجب أن يتبعه التزام صارم من المريض ببرنامج إعادة التأهيل. التعافي من جراحة ETO يختلف جذرياً عن جراحة استبدال الورك الروتينية، حيث أن العظم المقطوع يحتاج إلى وقت ليلتئم (تماماً مثل الكسر).
المرحلة الأولى: الحماية القصوى (الأسابيع 1 إلى 6)
- تحمل الوزن: هذه هي النقطة الأهم. يُمنع المريض منعاً باتاً من تحميل وزنه الكامل على الساق المريضة. يُسمح فقط بـ "تحمل وزن لمس أصابع القدم" (Toe-touch weight-bearing) باستخدام عكازين أو مشاية. الهدف هو منع قوة وزن الجسم وقوة شد العضلات من تمزيق الكابلات التي تمسك العظم.
- الحركة: يُسمح بحركات سلبية وإيجابية خفيفة للورك والركبة لمنع التيبس، ولكن يُمنع تماماً القيام بحركة إبعاد الفخذ النشطة (Active Abduction) - أي رفع الساق جانبيًا ضد الجاذبية - لأن هذا يشغل العضلات الألوية التي تسحب القطعة العظمية المقطوعة.
- الوقاية: ارتداء جوارب ضاغطة وأخذ أدوية مسيلة للدم لمنع الجلطات (DVT). العناية الصارمة بالجرح لمنع التلوث.
المرحلة الثانية: بدء التئام العظم (الأسابيع 6 إلى 12)
- **الم
آلام الورك وتقييد حركته ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات استبدال مفصل الورك.. نلتزم بإعادتك لحياة خالية من الألم وورك قوي ووظيفي.
مواضيع أخرى قد تهمك