转子间骨折头髓钉复位高失败率?创新辅助螺钉技术,精准复位防失效,全面杜绝螺钉滑动隐患!
Introduction & Epidemiology
股骨转子间骨折(Intertrochanteric Fractures, ITFs)是老年人群常见的髋部骨折类型,通常由低能量跌倒引起,但也可发生于年轻患者的高能量损伤。随着全球人口老龄化,ITFs 的发病率持续上升,已成为一个重大的公共卫生问题,给患者、家庭和社会带来了沉重的负担。流行病学数据显示,ITFs 的一年期死亡率高达15-30%,显著高于同年龄段无骨折人群,且术后常伴随功能受限、生活质量下降等问题。
手术治疗是移位性转子间骨折的标准治疗方法,旨在实现早期活动、减少卧床相关并发症并最大限度地恢复功能。历史上,治疗方法从牵引、外固定架到动力髋螺钉(Dynamic Hip Screw, DHS)逐渐演变。目前,髓内钉(Intramedullary Nail, IMN)系统因其生物力学优势、微创特性以及在不稳定骨折中提供更优稳定性,已成为治疗 ITFs 的主要内固定方式。髓内钉系统通过将载荷更靠近股骨的机械轴心,减少了力臂,从而降低了内固定失效的风险,特别适用于不稳定型转子间骨折(如AO/OTA 31-A2和31-A3型)。
尽管髓内钉的应用日益普及,但其术后并发症,如螺钉切出(cutout)、螺钉过度滑动(excessive sliding)、Z效应/反Z效应以及内固定失效,仍是临床面临的挑战。不稳定型转子间骨折内固定手术的总体失败率在3%至12%之间。大量研究指出,复位质量不良是导致内固定失效的独立危险因素。特别是在闭合复位过程中,虽然AP位透视可能显示复位满意,但侧位透视时常发现骨折端仍存在前侧骨皮质断裂或分离,这种残余的移位极易导致术后内固定承受异常应力而失效。因此,开发和应用有效的辅助复位技术,以实现更精准的解剖学复位,对于提高手术成功率、减少并发症至关重要。本文将详细探讨一种创新的辅助螺钉技术,旨在克服闭合复位中的局限性,实现精准复位并有效预防内固定滑动隐患。
Surgical Anatomy & Biomechanics
股骨近端解剖
股骨近端是转子间骨折发生的部位,其复杂的解剖结构与生物力学特性对手术策略及预后具有决定性影响。
*
骨性结构:
股骨近端包括股骨头、股骨颈、大转子和小转子。转子间线(anterior intertrochanteric line)连接大转子与小转子,而转子间嵴(posterior intertrochanteric crest)则位于后方。转子间骨折通常发生在这两条线之间。
*
肌肉附着:
大转子上附着臀中肌和臀小肌,小转子上附着髂腰肌。这些肌肉的牵拉在骨折发生后导致特有的移位模式:近端骨折块(股骨头-颈-大转子复合体)通常处于外旋和屈曲位(由髂腰肌牵拉小转子),而远端骨折块则表现为内收和外旋(由臀肌和内收肌群牵拉)。
*
血供:
股骨头血供主要来源于旋股内侧动脉和旋股外侧动脉的升支,通过股骨颈外侧滑膜皱襞内的支持带动脉进入股骨头。转子间骨折通常位于股骨颈囊外,因此股骨头缺血坏死发生率远低于股骨颈骨折,但仍需注意手术操作过程中对周围软组织及血管的保护。
*
骨质:
股骨近端,特别是股骨头和转子区,是松质骨含量丰富的区域,其骨小梁排列方向与应力线一致。然而,在老年患者中,骨质疏松导致骨密度显著下降,松质骨强度降低,这不仅增加了骨折的发生风险,也使得内固定在松质骨中的把持力面临挑战,易导致螺钉松动或切出。
骨折分型(AO/OTA 31-A)
AO/OTA 分型系统是国际通用的股骨近端骨折分型,对于转子间骨折,主要分为31-A型:
*
31-A1型:
稳定型转子间骨折,通常为简单骨折线,内侧皮质完整或轻度粉碎,无严重不稳定因素。
*
31-A2型:
不稳定型转子间骨折,通常伴有内侧皮质(小转子区域)或大转子区域的粉碎,或两者兼有,导致支撑结构受损。这种骨折在轴向载荷下容易发生内翻塌陷和旋转移位。
*
31-A3型:
反斜行转子间骨折,骨折线从大转子内侧向小转子外侧走行。由于骨折线与髓内钉受力方向近似平行,且缺少稳定的内侧支撑,因此这种骨折模式极不稳定,内固定失效风险高,DHS固定时更易发生内翻塌陷,而髓内钉能提供更优的生物力学稳定性。
髓内钉固定生物力学
髓内钉(IMN)在治疗转子间骨折方面具有以下生物力学优势:
*
载荷传递效率:
髓内钉靠近股骨的机械轴心,使其能有效分担轴向载荷,将应力从骨折远端直接传递至近端股骨头,实现部分载荷分担。这降低了内固定件的弯曲应力,减少了疲劳失效的风险。
*
稳定性:
髓内钉能够提供更强的抗旋转和抗内翻稳定性,尤其对于不稳定型和反斜行骨折(AO/OTA 31-A2/A3)表现出优越性。其锁定螺钉穿过股骨颈和股骨头,有效固定近端骨折块,而远端锁定螺钉则固定远端骨折块,形成一个稳定的内固定体系。
*
微创性:
髓内钉通过髓腔插入,对周围软组织剥离少,血供破坏小,有利于骨折愈合。
尽管如此,髓内钉固定仍面临生物力学挑战:
*
复位质量:
理想的解剖复位或接近解剖复位是内固定成功的基石。如果存在内翻、短缩、旋转或前侧骨皮质分离等不良复位,将导致髓内钉承受过大的应力集中,特别是当近端骨块在外旋或前倾移位时,髓内钉拉力螺钉(lag screw)的把持力会受到严重影响,最终导致螺钉切出或内固定失效。尤其是在侧位片上显示的前侧皮质断裂和分离,会使近端骨折块在髓内钉植入后仍然存在前倾的趋势,从而增加拉力螺钉向股骨头前上方切出的风险。
*
Tip-Apex Distance (TAD):
TAD是指拉力螺钉尖端到股骨头顶部的距离在AP位和侧位X线片上的总和。TAD值越小(理想值≤25mm),拉力螺钉在股骨头内的位置越居中,把持力越强,切出风险越低。不佳的复位会使得拉力螺钉在股骨头内的理想位置难以达到,从而增加TAD值。
*
骨质疏松:
严重的骨质疏松症患者,骨骼强度和密度下降,髓内钉拉力螺钉在股骨头内的把持力显著减弱,即使TAD值理想,也可能发生切出。
*
Z效应/反Z效应:
发生于双拉力螺钉的髓内钉系统。当拉力螺钉未能平行放置,一个螺钉在股骨头内切出,而另一个螺钉向外退出时,则出现Z效应或反Z效应,进一步破坏内固定稳定性。
辅助螺钉技术 旨在解决闭合复位中难以克服的局部解剖学难题,特别是针对前侧骨皮质的残余移位。通过在主要拉力螺钉植入前或后,利用一根辅助螺钉将存在前倾或前移位的近端骨折块复位并稳定,可以有效地将近端骨折块限制在解剖复位位,从而提高主拉力螺钉的把持力,并分散骨折端应力,从根本上降低螺钉切出和内固定失效的风险。这种技术的核心在于改善近端骨折块的微稳定性,为髓内钉系统提供更坚实的复位基础。
Indications & Contraindications
适应症
手术适应症 (Operative Indications)
对于绝大多数移位的股骨转子间骨折,手术治疗是首选方案,旨在通过内固定提供稳定,促进早期活动,并减少并发症。
- 所有移位的股骨转子间骨折: 包括稳定型(AO/OTA 31-A1)和不稳定型(AO/OTA 31-A2, 31-A3)骨折。
- 不稳定性转子间骨折: 特别是AO/OTA 31-A2型(伴有内侧或大转子粉碎,或两者兼有)和31-A3型(反斜行骨折),这些类型骨折因其固有的不稳定特点,更倾向于髓内钉固定以提供更强的生物力学支持。
- 闭合复位困难的骨折: 尽管在牵引床上进行了尝试,但AP位或侧位透视下仍存在难以矫正的移位,特别是本研究中强调的侧位透视下前侧骨皮质断裂、分离,需要辅助复位技术介入的情况。
- 多发伤患者: 需要早期稳定股骨骨折,以便进行其他创伤的治疗和全身管理。
- 病理性骨折: 因肿瘤或代谢性疾病导致的转子间骨折,需内固定重建负重能力并控制疼痛。
- 即将发生的病理性骨折: 根据骨科肿瘤学评分(如Mirels评分),对高危股骨病灶进行预防性固定。
辅助复位螺钉技术的适应症:
* 不稳定性转子间骨折,尤其是AO/OTA分型 31-A2 和 31-A3 型。
* 在牵引床闭合复位后,AP位透视满意但侧位透视显示骨折端仍存在前侧骨皮质断裂、分离,导致近端骨折块前倾或外旋移位难以矫正。
禁忌症
手术绝对禁忌症 (Absolute Contraindications for Surgery)
*
全身状况极差,无法耐受手术和麻醉的患者:
如严重心肺功能不全、不可逆性休克或生命垂危患者。
*
手术部位活动性感染:
增加术后感染风险,应先控制感染。
手术相对禁忌症 (Relative Contraindications for Surgery)
*
极度高龄、伴有严重并发症的患者:
如合并严重认知障碍、预期寿命极短且卧床生活质量已极差的患者,可能需要权衡手术风险与保守治疗的潜在益处。
*
严重的开放性转子间骨折:
特别是伴有严重污染和软组织缺损时,可能需要先行清创、外固定架稳定,待软组织条件改善后再行内固定。
*
非移位性稳定骨折:
极少数情况下,在非活动性或卧床患者中,非移位性、稳定的转子间骨折可能考虑非手术治疗(但通常伴随高并发症风险)。
手术适应症与非手术适应症总结表
| 类型 | 适应症 | 备注 |
|---|---|---|
| 手术适应症 | 绝大多数移位性转子间骨折 | 提供稳定,促进早期活动,减少并发症 |
| 不稳定性骨折 (AO/OTA 31-A2, A3) | 髓内钉固定提供更强生物力学支持 | |
| 闭合复位困难,侧位透视存在前侧皮质分离 | 辅助螺钉技术可有效解决此问题 | |
| 多发伤患者 | 早期稳定骨折,利于全身管理 | |
| 病理性骨折 | 重建负重能力,控制疼痛 | |
| 非手术适应症 | 极少数非移位性、稳定骨折 (通常不推荐) | 仅限于极度高龄、活动性差、全身状况极差且无法耐受手术的患者 |
| 全身状况极差,无法耐受麻醉及手术的危重患者 | 需综合评估风险与益处,可能选择临终关怀 | |
| 手术部位活动性感染 | 需先行感染控制 |
Pre-Operative Planning & Patient Positioning
术前规划
全面的术前规划是成功治疗股骨转子间骨折的关键,特别是在应用辅助复位技术时,对骨折模式和预期复位难度的预判尤为重要。
-
患者评估与优化:
- 全身评估: 按照高级创伤生命支持(ATLS)原则进行初步评估,稳定生命体征。详细询问病史、合并症,特别是心血管、呼吸、肾功能、糖尿病等,并进行相应的术前优化。
- 药物管理: 评估患者正在服用的药物,如抗凝剂、抗血小板药物等,制定停药和桥接方案。
- 营养状况: 评估营养状态,必要时进行营养支持,以促进术后恢复和骨折愈合。
- DVT预防: 评估深静脉血栓(DVT)和肺栓塞(PE)风险,制定术前、术中及术后预防方案。
-
影像学评估:
- 标准X线片: 获取患髋的AP位、侧位以及骨盆AP位X线片。这些影像学资料对于确定骨折类型(根据AO/OTA分型)、移位程度、粉碎情况、股骨头颈角度及TAD值的初步判断至关重要。需仔细评估小转子、大转子和内侧壁的完整性,以判断骨折稳定性。
- CT扫描: 对于复杂骨折、反斜行骨折、或X线片不能明确判断骨折模式时,建议行CT扫描。CT能够提供三维解剖信息,精确显示骨折块的移位、粉碎程度和范围,有助于术者更好地理解骨折的立体构型,预判闭合复位的难度,并规划辅助复位的策略。
-
内固定选择与模板设计:
- 髓内钉选择: 根据骨折类型(稳定/不稳定)、股骨髓腔直径、以及术者偏好选择合适的髓内钉系统(如PFNA II, Gamma 3等)。需考虑髓内钉的长度、直径、主钉的角度以及拉力螺钉的类型(单螺钉或双螺钉)。
- 模板设计: 使用术前X线片进行模板设计,估算髓内钉的长度(通常根据股骨大转子到股骨髁的距离)、髓内钉的直径以及拉力螺钉的长度。这有助于术中快速选择合适的内固定,减少透视时间。
- 预判复位难度: 特别关注侧位片上是否存在前侧骨皮质断裂或分离,这往往是闭合复位后仍需辅助复位技术介入的指征。预先规划克氏针或辅助螺钉的进针点和操作方向。
- 知情同意: 详细向患者及家属解释手术目的、过程、可能遇到的并发症(如感染、出血、神经血管损伤、内固定失效、不愈合、畸形愈合、DVT/PE、再次手术等)、术后康复计划以及替代治疗方案。
患者体位与准备
正确的患者体位对于实现满意复位、提供清晰透视视野以及防止并发症至关重要。
-
体位:
所有手术均在患者
仰卧位
的骨折台上进行。
- 躯干与头颈: 患者平卧于手术台上,头部中立位,妥善固定。
- 非受伤腿: 将未受伤的腿置于 腿架 上,使其处于屈曲外展位,以便于C形臂在术中进行AP位和侧位透视时有足够的空间,同时避免C形臂与健肢发生碰撞。
- 受伤腿: 将受伤腿置于骨折牵引装置的牵引靴内,通过足部牵引带固定。确保膝关节略屈曲,踝关节中立位。牵引力度应适中,以达到复位所需,同时避免神经损伤。
- 上肢: 抬高同侧手臂 (受伤侧手臂),使其远离手术区域和C形臂通路,通常放置在头架或手臂支撑架上,并妥善保护,防止压迫性神经损伤(如尺神经)。
- 会阴部: 放置会阴柱,以提供反牵引力,帮助骨折复位。确保会阴柱位置正确,避免压迫会阴区,特别是男性患者的阴囊。
-
体位调整与保护:
- 全身垫衬: 对全身骨突、受压部位(如骶骨、跟骨、肘部、内踝、外踝、足背、腘窝等)进行充分垫衬,预防压力性损伤。
- C形臂通路确认: 在彻底消毒铺巾前,务必使用C形臂在AP位和侧位(真侧位)反复透视,确认骨折区域的影像学视野无遮挡,且C形臂可以自由移动至所需角度。特别是侧位透视时,需确保小转子和股骨颈在X线片上清晰可见。若视野受限,应及时调整患者体位或牵引床设置。
-
无菌操作:
- 消毒: 按照外科无菌原则,对包括股骨近端、大转子区域至膝关节以上进行彻底消毒。
- 铺巾: 使用无菌手术铺巾将手术区域隔离,并为C形臂提供无菌保护套。
Detailed Surgical Approach / Technique
髓内钉内固定结合辅助复位螺钉技术,旨在实现不稳定型转子间骨折的精确复位,尤其针对闭合复位中难以纠正的前侧皮质移位。以下为详细的手术步骤:
1. 患者体位与C形臂透视确认
- 患者仰卧于骨折牵引床上,受伤腿置于牵引靴中,健侧腿屈曲外展置于腿架上。患侧手臂上举,远离C形臂通路。会阴柱提供反牵引。
-
术前C形臂透视:
在切开钉入点之前,使用C形臂在AP位和侧位仔细检查骨折模式。清晰显示近端骨折块与远侧骨折块之间的骨折线、移位程度及粉碎情况。重点关注侧位片上是否存在前侧骨皮质断裂和分离,这通常是需要辅助复位技术的指征。

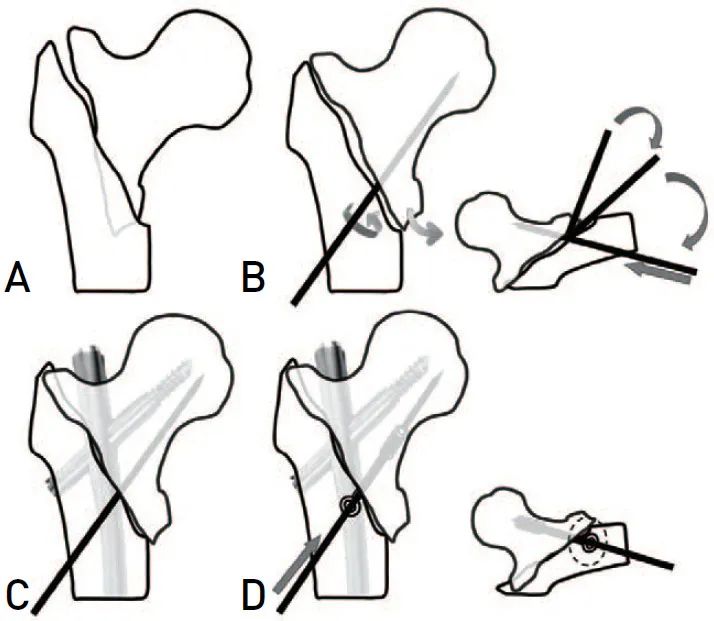
辅助复位螺钉技术的示意图: (A)骨转子间骨折与近端骨折块的位置。
(B)通过克氏针操作实现髓外复位。
(C)保持克氏针和髓外复位状态,用头髓钉进行骨折固定。
(D)在克氏针之后引入部分螺纹空心管以保持复位并防止过度滑动,小心避开螺钉头的髓内位置。
2. 闭合复位尝试与复位难点识别
- 在牵引床提供的牵引、内旋、外展等操作下,尝试闭合复位。通过C形臂透视评估复位质量。
- 理想的复位应在AP位和侧位均达到解剖或接近解剖复位,恢复股骨长度、轴线和旋转。
- 复位难点: 常见问题是,尽管AP位透视显示骨折端对位良好,但在侧位透视下,近端骨折块(股骨头-颈部)可能仍存在 前倾、前移或前侧骨皮质断裂与分离 ,导致骨折端间隙或台阶。这种不完全复位极易导致内固定失效。此时,需要辅助复位技术介入。
3. 克氏针辅助复位技术
- 克氏针引入点: 在C形臂AP位透视下,确定小转子水平处的骨折间隙。在皮肤上做一约1-2cm的切口,切开深筋膜,暴露股骨外侧皮质。
-
克氏针操作:
将2.8mm或2.4mm克氏针从髓外引入骨折间隙之间。
- 若近端骨折块位于远端骨折块的髓内空间,可适当调整牵引床的牵引力并外旋受伤腿,以扩大骨折间隙,便于克氏针的插入和操作。
- 通过骨折间隙插入克氏针后,将克氏针固定在近端骨折块上。
- 复位操作: 利用克氏针作为 操纵杆(joystick) 。通过从内侧和上方操纵克氏针,将前倾或前移的近端骨折块抬高并向后推,使其脱离远端骨折块的髓内空间,并纠正其前倾位,使股骨颈前侧皮质与远端骨折块的皮质对齐。
- 在C形臂侧位透视下,仔细观察复位效果,直至股骨颈前侧皮质完全对合,无台阶或分离。在AP位和侧位均确认复位满意。
-
克氏针固定:
复位满意后,将克氏针稳定固定,暂时维持复位状态。


图1 A,B 80 岁女性患者 AO/OTA 31-A2 股骨转子间骨折的头颅髓内钉附加复位螺钉。( A, B ) 2.8mm克氏针被引入骨折间隙之间,在AP/ 侧向透视图上看到的小转子水平。


图1 C,D 2.8mm 克氏针固定在近端骨折块上,从内侧和上方操纵克氏针,将近端碎片抬高到远端碎片之外,以获得良好的复位。
4. 髓内钉主拉力螺钉植入
- 在维持克氏针复位状态下,进行髓内钉主拉力螺钉的常规植入。
- 髓内钉入口: 沿股骨大转子尖或梨状窝切开,直达骨膜。使用开口器或钻头在适当位置打开髓腔入口,保证髓内钉能顺畅插入。
- 导针插入: 插入导针,确保导针在AP位和侧位透视下均居中且进入股骨头软骨下骨(subchondral bone)。
- 髓腔扩髓与髓内钉插入: 根据导针和髓内钉系统要求进行扩髓。将髓内钉沿着导针插入股骨髓腔。
- 主拉力螺钉导针定位: 在AP位和侧位透视下,精确测量并放置髓内钉主拉力螺钉的导针。确保导针位于股骨头中心偏下方(AP位),股骨头中心偏前(侧位),以实现最小的Tip-Apex Distance (TAD)。
- 测量与钻孔: 确定拉力螺钉的长度,根据导针钻孔。
-
主拉力螺钉植入:
植入主拉力螺钉,确保其稳固地固定在股骨头内,并提供良好的压迫和固定。


图1 E,F 髓内钉主钉和拉力螺钉植入后,复位不良导致侧位可见前侧皮质分离。
5. 辅助螺钉的引入与固定
- 主拉力螺钉植入后,再次通过C形臂侧位透视检查,确认复位是否稳定,特别是前侧骨皮质是否仍有残余分离或不稳。如果存在,继续进行辅助螺钉固定。
- 辅助螺钉植入: 此时,可以撤出用于复位的克氏针。沿克氏针原通道或在其附近,引入一根 部分螺纹空心螺钉 (例如,3.5mm或4.0mm皮质骨螺钉或松质骨螺钉,通常选用部分螺纹螺钉以提供加压作用)。
- 螺钉路径: 将辅助螺钉从股骨髓外(位于髓内钉外侧)斜向穿过远侧骨折块的皮质,并拧入近端骨折块的松质骨中。
-
关键点:
小心避开髓内钉的髓内位置及其主拉力螺钉的路径。
辅助螺钉的螺钉头和螺钉体应完全位于髓内钉的外侧,不与髓内钉或主拉力螺钉发生碰撞,也不应过度突出体外。其作用是作为一种
髓外支撑和加压螺钉
,将近端骨折块的前倾趋势或分离部分牢固地固定到远侧骨折块上,从而维持精确的复位状态,并防止主拉力螺钉因近端骨折块的微动而发生过度滑动或切出。


图1 G,H 辅助螺钉植入后,侧位透视显示前侧皮质复位良好,骨折端对合满意。
6. 远端锁定与最终检查
- 远端锁定螺钉: 在C形臂引导下,通过髓内钉的远端锁定孔植入远端锁定螺钉。根据骨折的稳定性,选择静态锁定或动态锁定。
- 最终复位检查: 再次通过AP位和侧位C形臂透视,全面评估最终的复位质量(长度、轴线、旋转)、髓内钉和所有螺钉的位置。确保主拉力螺钉位于股骨头中央,TAD值满意,且辅助螺钉稳定可靠,无内固定碰撞。
7. 伤口冲洗与缝合
- 彻底冲洗手术切口,清除碎骨和血凝块。
- 逐层缝合深筋膜、皮下组织和皮肤。
-
放置引流管(按需)。


图1 I,J 术后X线片显示复位满意,内固定位置良好。

图1 K 术后一年X线片显示骨折愈合良好。
Complications & Management
尽管手术技术不断进步,股骨转子间骨折内固定仍可能发生多种并发症。对这些并发症的识别、预防和管理是骨科医生必须掌握的核心技能。
1. 术中并发症
-
医源性骨折:
- 发生原因: 髓内钉入口点不当,髓内钉过粗或暴力插入,扩髓不充分,或远端锁定螺钉钻孔时。
- 管理: 避免暴力操作,选择合适尺寸的髓内钉和器械。一旦发生,可能需要延长髓内钉或增加辅助钢丝或钢板固定。
-
复位不良:
- 发生原因: 牵引不足或过度,旋转错位,或未能有效纠正前侧骨皮质分离。
- 管理: 术中及时发现并纠正。如果闭合复位困难,可考虑微创切开复位或使用辅助复位技术(如克氏针或辅助螺钉)。
-
神经血管损伤:
- 发生原因: 牵引过度导致股神经或坐骨神经牵拉伤;切口过深或操作粗暴损伤股深血管或旋股血管。
- 管理: 术中避免过度牵引,仔细剥离软组织,识别并保护重要神经血管。术后严密观察神经功能和肢体血供。
-
失血过多:
- 发生原因: 骨折断端出血,血管损伤。
- 管理: 术中有效止血,备血。对于高风险患者,可考虑术前输血优化血红蛋白水平。
2. 早期术后并发症(术后30天内)
-
深部感染:
- 发生原因: 手术时间长,术中污染,患者免疫力低下或合并症多。
- 管理: 严格无菌操作,预防性应用抗生素。一旦发生,需早期诊断,行清创、灌洗、去除坏死组织、细菌培养、敏感抗生素治疗。如内固定稳定可考虑保留,不稳定则需去除内固定,二期翻修。
-
深静脉血栓(DVT)与肺栓塞(PE):
- 发生原因: 术中创伤,长期卧床,血液高凝状态。
- 管理: 术前评估DVT/PE风险,术中物理预防(间歇充气加压泵),术后早期活动,并根据风险评估使用抗凝药物。
-
肺炎、泌尿系感染:
- 发生原因: 长期卧床,老年患者抵抗力下降。
- 管理: 早期活动,鼓励深呼吸咳嗽,气道管理,水化。
-
急性肾损伤:
- 发生原因: 失血、脱水、麻醉药物影响。
- 管理: 术中维持血容量,血压,避免肾毒性药物。
3. 晚期术后并发症(术后30天后)
-
内固定失效:
-
螺钉切出(Lag Screw Cutout):
最常见的机械并发症。拉力螺钉穿透股骨头软骨,通常发生在股骨头前上方。
- 原因: 复位不良(特别是内翻或前倾),拉力螺钉置入位置不佳(TAD值过大),骨质疏松,早期过早负重。
- 管理: 早期发现可尝试去除内固定,行髋关节置换(半髋或全髋)。
-
Z效应/反Z效应:
发生于双拉力螺钉的髓内钉系统。一个螺钉向股骨头内切出,另一个螺钉向外退出。
- 原因: 螺钉把持力不足,骨质疏松,或螺钉通道未完全平行。
- 管理: 类似螺钉切出,多需翻修手术或髋关节置换。
-
过度滑动(Excessive Sliding):
股骨颈螺钉过度滑动导致股骨短缩,常发生于不稳定型骨折。
- 原因: 骨折块不稳定,骨质疏松,髓内钉未能提供足够的抗旋转和抗内翻稳定性,或复位不良。
- 管理: 若症状不重且骨折愈合,可保守观察。症状明显(如腿长不等、疼痛)且骨折不愈合,可能需翻修手术或髋关节置换。
-
内固定断裂:
髓内钉或螺钉发生疲劳性断裂。
- 原因: 骨折不愈合导致内固定长期承受应力,材料疲劳。
- 管理: 需去除断裂内固定,并进行翻修手术(如髓内钉置换、骨移植、髋关节置换)。
-
螺钉切出(Lag Screw Cutout):
最常见的机械并发症。拉力螺钉穿透股骨头软骨,通常发生在股骨头前上方。
-
不愈合(Nonunion)/延迟愈合(Delayed Union):
- 发生原因: 复位不良,内固定不稳定,血供破坏,感染,营养不良,全身疾病。
- 管理: 延长负重保护时间,去除失败内固定,行髓内钉翻修,植骨术,或髋关节置换。
-
畸形愈合(Malunion):
- 发生原因: 术中复位不良未被纠正,或术后内固定失效导致。常见表现为股骨短缩、内翻畸形或外旋畸形。
- 管理: 对于无症状或轻度症状患者可保守观察。症状明显且影响功能者(如步态异常,疼痛),可考虑截骨矫形术或髋关节置换。
-
股骨头缺血性坏死(AVN):
- 发生原因: 虽然在转子间骨折中相对罕见,但极少数情况下,严重移位、手术创伤或血管损伤可导致。
- 管理: 早期非手术治疗,晚期可行股骨头坏死相关手术(如髓芯减压)或髋关节置换。
-
异位骨化(Heterotopic Ossification):
- 发生原因: 软组织创伤,个体易感性。
- 管理: 预防性应用非甾体抗炎药或放疗。一旦发生且影响关节活动,可考虑手术切除。
-
髋关节疼痛:
- 发生原因: 内固定刺激,骨折愈合不良,关节退变,肌肉力量失衡。
- 管理: 物理治疗,药物治疗,去除内固定(在骨折愈合后)。
并发症、发生率与挽救策略总结表
| 并发症 | 典型发生率 | 挽救策略 |
|---|---|---|
| 螺钉切出 | 3-15% | 去除失败内固定,行髋关节置换(半髋或全髋);极少数情况下可尝试重新内固定(但需充分评估骨质量和复位可能性)。 |
| 不愈合/延迟愈合 | 1-5% | 延长负重保护时间;若确诊不愈合,需行髓内钉翻修、植骨术(自体或异体),或更换更稳定内固定;对于高龄患者或骨质条件极差者,可考虑去除内固定行髋关节置换。 |
| 畸形愈合 | 5-20% | 轻度无症状者保守观察;症状明显者可考虑截骨矫形术;伴有关节退变或严重功能障碍者,可考虑髋关节置换。 |
| 深部感染 | 1-3% | 早期诊断,彻底清创、引流、细菌培养、敏感抗生素治疗;内固定稳定可尝试保留,不稳定或感染无法控制则需去除内固定,行感染控制后二期翻修或髋关节置换。 |
| DVT/PE | 5-10% (临床表现) | 早期预防(物理+药物);一旦发生,立即抗凝治疗;高危PE患者可考虑下腔静脉滤器植入。 |
| 内固定断裂 | 罕见 | 去除断裂内固定,需行髓内钉翻修、植骨术;对于骨折不愈合者,同时处理不愈合问题;严重破坏者考虑髋关节置换。 |
| Z效应/反Z效应 | 罕见 | 去除失败内固定,行髋关节置换;若骨质量良好且复位可能,可尝试去除一根螺钉并重新置入一根合适的螺钉,或转换为单拉力螺钉系统(较少见)。 |
| 过度滑动 | 发生率不定 | 若骨折已愈合且无明显症状,保守观察;若症状明显(如腿长不等、疼痛)且骨折不愈合,需翻修手术或髋关节置换。 |
| 医源性骨折 | 罕见 | 术中即时发现并处理:延长髓内钉,或增加辅助钢丝、钢板固定;若累及关节面或造成严重不稳定,可能需取出内固定并考虑关节置换或行截骨术。 |
| 股骨头缺血坏死 | 罕见 | 早期非手术治疗(髓芯减压等);晚期可行关节置换。 |
Post-Operative Rehabilitation Protocols
术后康复是股骨转子间骨折患者恢复功能、减少并发症并最终回归日常生活的关键环节。康复方案应个体化,基于骨折稳定性、内固定质量、患者骨质情况、合并症以及术者对内固定强度的评估来制定。
1. 围手术期(术后即刻至第3天)
- 疼痛管理: 采用多模式镇痛方案,包括口服、静脉止痛药及区域麻醉,以确保患者舒适,利于早期活动。
- DVT预防: 持续物理预防(如间歇性气压泵),并根据DVT风险评估开始预防性抗凝治疗。
-
体位与移动:
- 术后尽早床边坐起,或协助至床边椅,每日多次。
- 鼓励患肢脚踝泵运动,进行膝关节屈伸活动,防止关节僵硬和改善下肢循环。
- 指导进行患肢股四头肌和臀肌等长收缩训练。
-
首次下床与负重:
- 一般原则: 在内固定稳定、骨折复位良好的情况下,通常鼓励患者在术后1-3天内在助行器辅助下早期下床,进行 部分负重(Partial Weight-Bearing, PWB) 或 触地负重(Toe-Touch Weight-Bearing, TTWB) 。
- 不稳定骨折/骨质疏松/复位欠佳/辅助螺钉技术应用后: 对于不稳定型骨折、严重骨质疏松或复位存在一定残余移位、或通过辅助螺钉技术才达到复位的患者,可能需要更为谨慎的负重策略,如更长时间的TTWB或PWB,以保护内固定和促进骨折愈合。应由术者明确医嘱。
- 在物理治疗师指导下,进行从床上到床边椅的转移训练,以及初步的站立平衡训练。
2. 早期康复阶段(术后第1周至第6周)
-
负重进展:
- 根据术者医嘱和患者疼痛耐受度,逐步从TTWB或PWB进展至 体重负重(Weight-Bearing As Tolerated, WBAT) 。在这一阶段,应强调使用助行器或拐杖保持平衡,并指导正确的步态模式。
- 对于通过辅助螺钉实现精准复位的患者,由于其复位质量和内固定稳定性的提高,可能在更早期允许更积极的负重,但仍需谨慎,并结合影像学评估。
-
活动度训练:
- 继续进行患髋、膝关节的主动和被动活动度训练,目标是恢复正常的关节活动范围。避免髋关节过度屈曲或内外旋,尤其在早期。
-
肌力训练:
- 继续进行股四头肌、腘绳肌、臀肌的等长收缩训练。
- 逐步引入患肢直腿抬高、髋关节屈曲、外展、内收等抗阻力训练,加强髋周肌群力量。
-
步态训练:
- 在助行器或拐杖辅助下,进行规范的步态训练,纠正不良步态。
3. 中期康复阶段(术后第6周至第12周)
-
负重与辅助设备:
- 随着骨折愈合的进展(通常在6-8周时X线片可见骨痂形成),在影像学证实骨折愈合稳定后,可逐渐撤除助行器,过渡到单拐或无辅助行走。
-
全面肌力训练:
- 加强髋关节稳定性肌群(臀中肌、核心肌群)的力量训练。
- 增加抗阻力训练的强度和种类,包括深蹲、弓步等功能性训练。
-
平衡与协调性训练:
- 进行单腿站立、不稳定平面站立等平衡训练,提高本体感觉和平衡能力。
- 练习上下楼梯、斜坡行走。
-
日常生活活动(ADLs)训练:
- 恢复基本的日常生活活动能力,如穿衣、洗漱、如厕等。
4. 晚期康复阶段(术后第3个月至第6个月及以后)
-
功能性训练:
- 恢复正常步态,目标是完全脱离所有辅助设备。
- 进行更高级的功能性训练,如跑步、跳跃(根据患者年龄和需求)。
- 针对性地进行重返工作或运动的专项训练。
-
持续力量与耐力训练:
- 维持并进一步提高患肢肌力、耐力和爆发力。
- 进行全身性有氧运动,改善心肺功能。
-
影像学随访:
- 定期进行X线片复查,评估骨折愈合情况。一般在术后3个月、6个月和1年进行,直至骨折完全愈合。
- 在X线片显示骨折完全愈合(骨小梁通过骨折线)后,可以考虑逐步恢复到骨折前的活动水平。
重要提示:
*
个体化:
康复方案必须根据每位患者的具体情况(年龄、合并症、骨质、骨折类型、手术方式、愈合情况、疼痛耐受度)进行个体化调整。
*
团队协作:
骨科医生、物理治疗师、职业治疗师、护士和营养师之间的紧密协作是成功的关键。
*
避免过度活动:
即使在康复后期,也要避免过度活动和高冲击性运动,直至骨折完全愈合。
Summary of Key Literature / Guidelines
股骨转子间骨折的治疗策略在过去的几十年中经历了显著演变,旨在提高患者预后并减少并发症。髓内钉(IMN)技术目前被广泛认为是治疗移位性和不稳定型转子间骨折的金标准,其优势在大量研究和指南中得到支持。
-
髓内钉的优势与演变:
- 从DHS到IMN: 早期,动力髋螺钉(DHS)是治疗转子间骨折的主要方法。然而,对于不稳定型骨折,DHS存在较高的内固定失效风险,尤其是在伴有内侧壁粉碎或反斜行骨折(AO/OTA 31-A2/A3)时。髓内钉通过将力臂缩短,使载荷更接近股骨的机械轴线,从而提供更稳定的固定,显著降低了螺钉切出和内固定断裂的风险。多项荟萃分析和系统评价(如Parker MJ, Handoll HH. 2005; Zhang W et al. 2017)证实,髓内钉在治疗不稳定型转子间骨折方面优于DHS,尤其在降低内固定失效率和再手术率方面。
- 第三代髓内钉: 随着技术发展,第三代髓内钉(如PFNA II)通常采用单个较大的拉力螺钉(或刀片),或在主拉力螺钉下方增加一个抗旋转螺钉,进一步提高了近端固定强度和抗旋转稳定性,尤其适用于骨质疏松患者。
-
复位质量的核心作用:
- “良好复位是内固定成功的基石”: 这一原则在转子间骨折治疗中尤为重要。Koval et al. (1998) 和其他研究强调,复位不良是导致髓内钉内固定失败的独立风险因素。尤其是内翻、短缩或旋转畸形,会改变骨折端的应力分布,导致内固定承受过大应力,最终导致螺钉切出或内固定断裂。
- Tip-Apex Distance (TAD): Baumgaertner et al. (1995) 首次提出了TAD概念,并指出TAD值越小(通常建议≤25mm),拉力螺钉切出的风险越低。TAD是衡量拉力螺钉在股骨头内位置优劣的可靠指标。实现解剖复位有助于确保拉力螺钉的理想TAD值。
-
闭合复位的局限性与辅助技术的需求:
- 闭合复位因其微创、减少软组织损伤的优点而成为首选。然而,在牵引床上进行闭合复位时,有时在AP位透视下看似满意,但在侧位透视下仍可能存在难以纠正的前侧骨皮质断裂、分离或近端骨折块的前倾。这种侧位上的不稳定性是导致术后拉力螺钉前上方切出的重要原因。
- 为了解决这一问题,各种辅助复位技术应运而生。例如,使用克氏针、骨膜剥离器或螺钉作为操纵杆,通过微创切口纠正复位。本文介绍的Kim et al. 提出的 辅助螺钉技术 ,正是针对这一特定复位难点而设计的。通过在髓内钉主拉力螺钉植入前后,利用克氏针进行复位,并随后植入髓外部分螺纹空心螺钉,将近端骨折块的前倾或分离部分固定在远侧骨折块上,从而提供额外的抗旋转和抗前倾稳定性。这种技术可以有效弥补闭合复位的不足,实现更精确的解剖复位,从而降低内固定失效的风险。
-
AO Foundation的指导原则:
- AO Foundation的治疗原则强调在稳定骨折中使用短髓内钉,在不稳定骨折中使用长髓内钉,并倡导采用微创技术,尽可能进行闭合复位。同时,AO也强调在复位不良或复杂骨折中,可以酌情使用辅助器械(如复位钳、克氏针)或有限切开复位以达到满意的复位质量。
-
未来研究方向:
- 尽管髓内钉技术成熟,但仍需进一步研究以优化内固定设计,提高骨质疏松骨的把持力。
- 进一步评估辅助复位技术(如本文所述的辅助螺钉技术)的长期疗效和并发症发生率,并通过大样本、多中心随机对照研究来验证其临床优势。
- 探索新的影像学技术(如三维术中导航)或机器人辅助技术,以进一步提高复位精度和减少术中透视时间。
- 研究生物学方法,如骨生长因子或骨水泥增强技术,以改善骨质疏松患者的内固定强度和骨折愈合。
综上所述,髓内钉作为治疗转子间骨折的主要方法,其成功率与复位质量息息相关。通过理解骨折的生物力学特性和利用辅助复位技术(如髓外辅助螺钉技术),我们可以更有效地应对复杂和不稳定型转子间骨折,实现精准复位,全面杜绝螺钉滑动隐患,从而显著改善患者的临床结局。
Clinical & Radiographic Imaging