محفز نمو العظام الكهربائي: دليل شامل لدوره في دمج الفقرات والتعافي
الخلاصة الطبية السريعة: محفز نمو العظام الكهربائي هو علاج تكميلي يعزز عملية التئام العظام الطبيعية بعد جراحة دمج الفقرات، وهو ضروري لنجاح الالتئام. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث التقنيات لضمان أفضل النتائج وتحسين التعافي.
مقدمة عن دمج الفقرات ومحفز نمو العظام الكهربائي
تعتبر جراحة دمج الفقرات (تثبيت العمود الفقري) إجراءً جراحيًا حاسمًا يهدف إلى ربط فقرتين أو أكثر من فقرات العمود الفقري معًا لتشكيل عظمة واحدة صلبة. يهدف هذا الدمج إلى إزالة الحركة المؤلمة بين الفقرات، مما يخفف الألم ويحسن الاستقرار. ومع أن هذه الجراحة فعالة للغاية، إلا أن نجاحها يعتمد بشكل كبير على قدرة الجسم على تحقيق التئام عظمي قوي وثابت بين الفقرات المدمجة.
هنا يأتي دور "محفز نمو العظام الكهربائي"، وهو شكل تكميلي من العلاج مصمم لتعزيز عملية الشفاء الطبيعية للعظام في الجسم. تخيل أن جسمك لديه نظام كهربائي داخلي خاص به يساعد في إصلاح العظام المكسورة أو المصابة؛ يعمل المحفز الكهربائي على تضخيم هذه الإشارة الطبيعية، مما يزيد من فرص التئام العظام بنجاح بعد جراحة دمج الفقرات.
في مركز الأستاذ الدكتور محمد هطيف في صنعاء، ندرك أهمية كل خطوة في رحلة علاج العمود الفقري. بصفته أحد أبرز خبراء جراحة العظام والعمود الفقري في اليمن، يلتزم الأستاذ الدكتور محمد هطيف بتقديم أحدث التقنيات والعلاجات لضمان أفضل النتائج لمرضاه. إن فهم دور محفز نمو العظام الكهربائي هو جزء أساسي من هذا الالتزام، خاصة للمرضى الذين قد يواجهون تحديات في التئام العظام.
يهدف هذا الدليل الشامل إلى تزويدك بمعلومات مفصلة حول كيفية عمل محفز نمو العظام الكهربائي، ودوره في عملية دمج الفقرات، ومتى يُوصى باستخدامه، وأنواعه المختلفة، وما يمكن توقعه من حيث معدلات النجاح.
التشريح الأساسي للعمود الفقري وعملية دمج الفقرات
لفهم أهمية دمج الفقرات ودور محفز نمو العظام الكهربائي، من الضروري أولاً فهم البنية الأساسية للعمود الفقري.
مكونات العمود الفقري
العمود الفقري هو محور الجسم، ويتكون من سلسلة من العظام تسمى الفقرات، يفصل بينها أقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بالحركة. ينقسم العمود الفقري إلى عدة مناطق رئيسية:
- الفقرات العنقية: سبع فقرات في الرقبة (C1-C7).
- الفقرات الصدرية: اثنتا عشرة فقرة في الجزء العلوي من الظهر (T1-T12).
- الفقرات القطنية: خمس فقرات في الجزء السفلي من الظهر (L1-L5)، وهي الأكثر تعرضًا للإجهاد والحركة.
- العجز والعصعص: عظام مدمجة في قاعدة العمود الفقري.
تحتوي كل فقرة على جسم عظمي صلب في الأمام وقوس فقري في الخلف يحمي الحبل الشوكي والأعصاب. تتصل الفقرات ببعضها البعض عبر مفاصل صغيرة تسمى المفاصل الوجيهية (Facet Joints)، وتدعمها شبكة معقدة من الأربطة والعضلات.
الغرض من جراحة دمج الفقرات
تُجرى جراحة دمج الفقرات عندما يكون هناك عدم استقرار أو ألم مزمن ناتج عن حركة غير طبيعية بين فقرتين أو أكثر. تشمل الأسباب الشائعة التي تستدعي هذه الجراحة ما يلي:
- الانزلاق الغضروفي الشديد: عندما يسبب القرص التالف ضغطًا على الأعصاب.
- تضيق القناة الشوكية: ضيق المساحة حول الحبل الشوكي أو الأعصاب.
- الجنف أو الحداب: انحناءات غير طبيعية في العمود الفقري.
- الانزلاق الفقاري: انزلاق فقرة فوق أخرى.
- الكسور أو الأورام: التي تسبب عدم استقرار في العمود الفقري.
الهدف من الجراحة هو تثبيت هذا الجزء من العمود الفقري لمنع الحركة التي تسبب الألم والضغط على الأعصاب، مما يؤدي إلى تخفيف الأعراض وتحسين جودة حياة المريض.
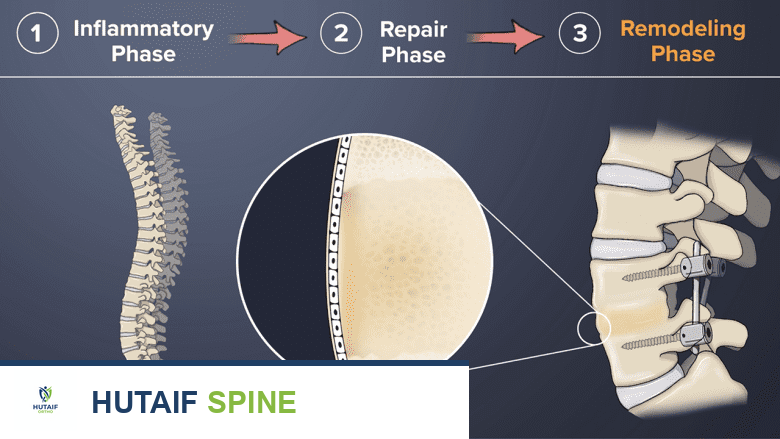
عملية التئام العظام بعد دمج الفقرات
بعد جراحة دمج الفقرات، لا يحدث الاندماج العظمي على الفور. بدلاً من ذلك، تُهيئ الجراحة البيئة المناسبة للعظام لتلتئم معًا على مدى أشهر. تتضمن هذه العملية الخطوات التالية:
- الزرع العظمي: خلال الجراحة، يقوم الجراح بوضع قطع صغيرة من العظم (عادة ما تُؤخذ من حوض المريض أو من مصدر آخر) في المنطقة المراد دمجها من العمود الفقري.
- تكوين العظم (Osteogenesis): بعد الجراحة، تبدأ عملية حيوية تسمى "تكوين العظم"، وهي الطريقة التي ينمو بها الجسم نسيجًا عظميًا جديدًا.
- الالتئام: الهدف من عملية نمو العظام هذه هو توحيد قطع الزرع العظمي مع الفقرات المجاورة لتشكيل كتلة عظمية صلبة واحدة.
- المدة: تستغرق هذه العملية عادةً من بضعة أشهر إلى سنة كاملة، وقد تمتد أحيانًا إلى 18 شهرًا.
تُعد هذه المرحلة هي الأكثر أهمية وحساسية، حيث يعتمد نجاح الجراحة كليًا على التئام العظم بشكل سليم. هنا يبرز الدور الحيوي لمُحفز نمو العظام الكهربائي في دعم هذه العملية المعقدة.
الأسباب وعوامل الخطر التي تستدعي استخدام محفز نمو العظام الكهربائي
تُعد جراحة دمج الفقرات إجراءً فعالاً لتخفيف الألم وتحسين استقرار العمود الفقري، ولكن نجاحها يعتمد على التئام العظام بشكل كامل. في بعض الحالات، قد تكون هناك عوامل تزيد من خطر عدم التئام العظام بشكل سليم، مما يستدعي استخدام محفز نمو العظام الكهربائي كعلاج مساعد.
أسباب اللجوء إلى جراحة دمج الفقرات
قبل الحديث عن محفزات النمو، من المهم فهم الظروف التي قد تتطلب جراحة دمج الفقرات في المقام الأول. تشمل هذه الحالات:
- أمراض القرص التنكسية: تآكل الأقراص بين الفقرات، مما يسبب الألم وعدم الاستقرار.
- الانزلاق الفقاري (Spondylolisthesis): انزلاق فقرة إلى الأمام فوق فقرة أخرى، مما يضغط على الأعصاب ويسبب الألم.
- الجنف أو الحداب الشديد: انحناءات غير طبيعية في العمود الفقري تتطلب تصحيحًا وتثبيتًا.
- تضيق القناة الشوكية: تضييق المساحة المحيطة بالحبل الشوكي أو جذور الأعصاب، مما يسبب الألم والتنميل والضعف.
- كسور العمود الفقري: خاصة تلك التي تسبب عدم استقرار أو ضغطًا على الحبل الشوكي.
- عدوى أو أورام العمود الفقري: التي قد تتطلب إزالة جزء من الفقرة ودمجها للحفاظ على الاستقرار.
- عدم الاستقرار بعد الجراحة: في بعض الحالات، قد تتطلب الجراحة السابقة دمجًا إضافيًا.
عوامل الخطر التي تعيق التئام العظام وتستدعي المحفز الكهربائي
حتى بعد إجراء جراحة دمج الفقرات بنجاح، هناك دائمًا خطر ألا تلتئم العظام معًا في الفترة الزمنية الطبيعية. يُعرف هذا طبيًا باسم "التهاب المفصل الكاذب" (Pseudoarthrosis) أو "عدم الالتئام" (Non-union)، وقد يؤدي إلى فشل الاندماج. لتقليل هذا الخطر، يُستخدم محفز نمو العظام الكهربائي أحيانًا لتعزيز عملية التئام العظام.
يُرجح أن يُوصي الأستاذ الدكتور محمد هطيف باستخدام محفز نمو العظام الكهربائي عندما يكون المريض لديه واحد أو أكثر من عوامل الخطر التالية التي قد تعيق التئام العظام وتقلل من احتمالية تحقيق اندماج عظمي ناجح:
- فشل دمج فقرات سابق: المرضى الذين خضعوا لجراحة دمج فقرات سابقة ولم تنجح في تحقيق الالتئام الكامل.
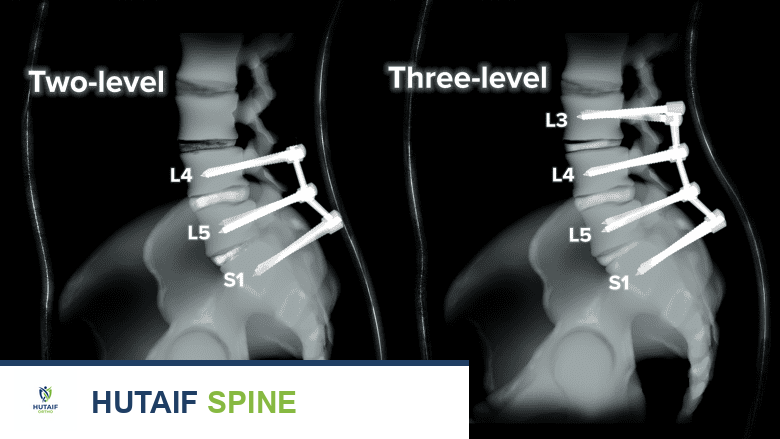
- جراحة تشمل مستويات متعددة من العمود الفقري: عندما تتضمن الجراحة دمج ثلاث فقرات أو أكثر (على سبيل المثال، L3-L4-L5 أو L4-L5-S1 في العمود الفقري القطني)، تزداد صعوبة الالتئام بشكل طبيعي.

صورة بالأشعة السينية لدمج فقرات على مستويين وثلاثة مستويات.
- التدخين واستخدام النيكوتين: أي شكل من أشكال النيكوتين (التدخين، السجائر الإلكترونية، مضغ التبغ) يقلل بشكل كبير من تدفق الدم إلى المنطقة الجراحية ويعيق قدرة الجسم على إصلاح العظام.
- الانزلاق الفقاري من الدرجة الثانية أو أسوأ: الحالات الشديدة من الانزلاق الفقاري قد تكون أكثر صعوبة في الالتئام.
- هشاشة العظام أو لين العظام: هذه الحالات تضعف العظام بشكل عام وتجعل عملية الالتئام أبطأ وأكثر صعوبة.
- الاستخدام طويل الأمد للستيرويدات: يمكن أن تؤثر الستيرويدات سلبًا على كثافة العظام وقدرتها على الشفاء.
- أمراض الأوعية الدموية: تؤثر على تدفق الدم الضروري لالتئام العظام.
- السمنة: يمكن أن تزيد من الضغط على العمود الفقري وتؤثر على الدورة الدموية.
- السكري: يؤثر على قدرة الجسم على الشفاء بشكل عام.
- أمراض الكلى: يمكن أن تؤثر على استقلاب الكالسيوم والعظام.
- إدمان الكحول: يؤثر على التغذية وصحة العظام.
- بعض الأدوية: التي تستنزف الكالسيوم من الجسم.
هذه ليست قائمة شاملة لجميع المؤشرات، وقد يميل بعض الجراحين، مثل الأستاذ الدكتور محمد هطيف، إلى التوصية بالتحفيز الكهربائي لمجموعة أوسع من المرضى لضمان أفضل فرصة للنجاح وتقليل مخاطر المضاعفات.
الأعراض التي تستدعي التدخل الجراحي ومؤشرات فشل الاندماج
تُعد الأعراض هي المؤشر الأول الذي يدفع المريض لطلب المساعدة الطبية. في سياق العمود الفقري، يمكن أن تتراوح هذه الأعراض من الألم الخفيف إلى الضعف الشديد، مما يؤثر بشكل كبير على جودة الحياة.
الأعراض الشائعة التي تستدعي جراحة دمج الفقرات
عادة ما يراجع المرضى الأستاذ الدكتور محمد هطيف بسبب مجموعة من الأعراض التي تشير إلى مشكلة في العمود الفقري تتطلب تقييمًا دقيقًا، وقد ينتهي بها المطاف إلى التوصية بجراحة دمج الفقرات. تشمل هذه الأعراض:
- آلام الظهر المزمنة: ألم مستمر في الرقبة أو الظهر لا يتحسن مع العلاجات التحفظية (مثل الراحة، الأدوية، العلاج الطبيعي).
- الألم المنتشر إلى الأطراف: ألم حاد أو حارق يمتد من الظهر إلى الأرداف والساقين (عرق النسا)، أو من الرقبة إلى الذراعين واليدين.
- التنميل أو الوخز: إحساس بالخدر أو الوخز في الساقين، القدمين، الذراعين أو اليدين، مما يشير إلى ضغط على الأعصاب.
- الضعف العضلي: صعوبة في رفع القدم (تدلي القدم)، أو ضعف في عضلات الساقين أو الذراعين، مما يؤثر على المشي أو الإمساك بالأشياء.
- صعوبة في الوقوف أو المشي: عدم القدرة على الحفاظ على وضعية مستقيمة أو المشي لمسافات طويلة بسبب الألم أو الضعف.
- فقدان السيطرة على المثانة أو الأمعاء: في الحالات الشديدة والنادرة، قد يشير هذا إلى متلازمة ذيل الفرس، وهي حالة طارئة تتطلب تدخلاً فوريًا.
- تشوهات العمود الفقري: انحناءات واضحة في العمود الفقري مثل الجنف أو الحداب التي تسبب الألم أو مشاكل وظيفية.
يهدف الأستاذ الدكتور محمد هطيف إلى تحديد السبب الجذري لهذه الأعراض ووضع خطة علاجية مخصصة، والتي قد تشمل جراحة دمج الفقرات لإنهاء مصدر الألم وتحقيق الاستقرار.
علامات وأعراض فشل الاندماج (عدم الالتحام)
في بعض الحالات، قد لا تلتئم العظام معًا بشكل كامل بعد جراحة دمج الفقرات، وهي حالة تُعرف طبيًا باسم "التهاب المفصل الكاذب" (Pseudoarthrosis). يمكن أن يؤدي فشل الاندماج هذا إلى عودة الأعراض أو تفاقمها. تشمل علامات وأعراض فشل الاندماج ما يلي:
- استمرار أو عودة الألم: غالبًا ما يكون الألم مشابهًا للألم الأصلي الذي دفع المريض لإجراء الجراحة، أو قد يكون أسوأ.
- الألم المزمن في منطقة الجراحة: ألم مستمر في المنطقة التي تم دمجها.
- زيادة القيود الوظيفية: صعوبة متزايدة في أداء الأنشطة اليومية أو ممارسة الرياضة.
- عدم تحسن الأعراض العصبية: استمرار التنميل، الوخز، أو الضعف، أو تفاقمها.
- الحاجة إلى جراحة إضافية: قد يتطلب فشل الاندماج إعادة الجراحة أو تدخلات طبية أخرى، مع ما يصاحب ذلك من مخاطر وآثار جانبية.
إذا ظهرت أي من هذه الأعراض بعد جراحة دمج الفقرات، فمن الضروري استشارة الأستاذ الدكتور محمد هطيف على الفور لتقييم الحالة وتحديد ما إذا كان هناك فشل في الاندماج. في هذه الحالات، قد يوصى باستخدام محفز نمو العظام الكهربائي كجزء من خطة العلاج لتعزيز الالتئام. يُعرف فشل الاندماج أيضًا باسم "متلازمة فشل جراحة الظهر" (FBSS) في بعض الحالات، والتي تشمل مجموعة واسعة من الأعراض المستمرة بعد جراحة الظهر.
التشخيص الشامل قبل وبعد جراحة دمج الفقرات
يعتمد نجاح علاج مشاكل العمود الفقري بشكل كبير على التشخيص الدقيق والشامل. في مركز الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول صارم للتشخيص لضمان تحديد السبب الجذري للأعراض واختيار خطة العلاج الأمثل، بما في ذلك تحديد مدى الحاجة إلى محفز نمو العظام الكهربائي.
مراحل التشخيص قبل جراحة دمج الفقرات
قبل اتخاذ قرار بإجراء جراحة دمج الفقرات، يقوم الأستاذ الدكتور محمد هطيف بإجراء تقييم شامل يتضمن:
-
التاريخ الطبي المفصل:
- جمع معلومات عن الأعراض الحالية (متى بدأت، شدتها، العوامل التي تزيدها أو تخففها).
- التاريخ المرضي السابق (الجراحات السابقة، الأمراض المزمنة مثل السكري أو هشاشة العظام، استخدام الأدوية مثل الستيرويدات).
- نمط الحياة (التدخين، مستوى النشاط البدني).
-
الفحص البدني والعصبي:
- تقييم مجال حركة العمود الفقري، وقوة العضلات، وردود الأفعال الانعكاسية، والإحساس في الأطراف.
- البحث عن أي علامات لضغط الأعصاب أو ضعف عضلي.
-
الفحوصات التصويرية المتقدمة:
- الأشعة السينية (X-ray): تُظهر بنية العظام، الانحناءات، ومحاذاة العمود الفقري، وتكشف عن الكسور، الانزلاق الفقاري، وتشوهات المفاصل. تُؤخذ الأشعة السينية في أوضاع مختلفة (الوقوف، الانحناء) لتقييم الاستقرار.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص، الحبل الشوكي، والأعصاب، مما يساعد في تحديد الانزلاقات الغضروفية، تضيق القناة الشوكية، والأورام.
- التصوير المقطعي المحوسب (CT Scan): يقدم صورًا عظمية أكثر تفصيلاً من الأشعة السينية، وهو مفيد لتقييم الكسور، تشوهات العظام، ونمو العظم.
- فحص نخاع العظم (Bone Scan): قد يُستخدم لتحديد مناطق الالتهاب، العدوى، أو الأورام.
-
الفحوصات الكهربائية العصبية (EMG/NCS):
- تُستخدم لتقييم وظيفة الأعصاب والعضلات وتحديد مدى تلف الأعصاب.
بناءً على نتائج هذه الفحوصات، يُحدد الأستاذ الدكتور محمد هطيف ما إذا كانت جراحة دمج الفقرات هي الخيار الأنسب، وما إذا كان المريض لديه عوامل خطر تستدعي استخدام محفز نمو العظام الكهربائي.
المراقبة والتشخيص بعد جراحة دمج الفقرات
بعد الجراحة، تستمر عملية المراقبة لضمان نجاح الالتئام واكتشاف أي علامات لفشل الاندماج مبكرًا.
-
المتابعة السريرية:
- مواعيد متابعة منتظمة لتقييم الأعراض، الألم، والقدرة الوظيفية للمريض.
- تقييم مدى تحسن الأعراض العصبية.
-
الفحوصات التصويرية الدورية:
- الأشعة السينية (X-ray): تُجرى بشكل دوري على مدى عدة أشهر لتقييم تقدم الالتئام العظمي. يبحث الأستاذ الدكتور محمد هطيف عن علامات تشير إلى تكوين عظم جديد ودمج الفقرات.
- التصوير المقطعي المحوسب (CT Scan): قد يكون ضروريًا في بعض الأحيان لتقييم الالتئام العظمي بشكل أكثر دقة، خاصة إذا كانت الأشعة السينية غير حاسمة.
-
تقييم الحاجة إلى محفز نمو العظام الكهربائي:
- إذا كانت عملية الالتئام لا تسير كما هو متوقع في الأسابيع أو الأشهر التي تلي الجراحة، أو إذا كانت هناك علامات مبكرة لعدم الالتئام، فقد يُدخل الأستاذ الدكتور محمد هطيف العلاج بمحفز نمو العظام الكهربائي الخارجي في هذه المرحلة لتحفيز عملية الاندماج بشكل أفضل.
يؤكد الأستاذ الدكتور محمد هطيف على أن التشخيص والمتابعة الدقيقة هما حجر الزاوية في تحقيق أفضل النتائج لمرضى دمج الفقرات، وأن استخدام محفزات نمو العظام هو جزء لا يتجزأ من هذه الاستراتيجية الشاملة لضمان التئام ناجح.
العلاج: جراحة دمج الفقرات ودور محفز نمو العظام الكهربائي
يُعد العلاج الفعال لمشاكل العمود الفقري التي تتطلب دمج الفقرات عملية متعددة الأوجه، تبدأ بالجراحة نفسها وتستمر مع استراتيجيات دعم الالتئام. في قلب هذا النهج، يبرز دور الأستاذ الدكتور محمد هطيف في اختيار وتطبيق أفضل التقنيات الجراحية والعلاجات المساعدة، بما في ذلك محفز نمو العظام الكهربائي.
جراحة دمج الفقرات: نظرة عامة
تهدف جراحة دمج الفقرات إلى توحيد فقرتين أو أكثر من فقرات العمود الفقري لمنع الحركة المؤلمة. تتضمن الإجراءات الأساسية ما يلي:
- الوصول الجراحي: يمكن أن يتم الوصول إلى العمود الفقري من الأمام (بطني)، الخلف (ظهري)، أو من الجانب، اعتمادًا على موقع المشكلة وطبيعتها.
- إزالة الأنسجة التالفة: قد تشمل إزالة القرص الغضروفي التالف (استئصال القرص)، أو جزء من العظم (استئصال الصفيحة الفقرية) لتخفيف الضغط على الأعصاب.
- وضع الزرع العظمي: تُوضع قطع صغيرة من العظم (تُعرف باسم الطعم العظمي) بين الفقرات التي سيتم دمجها. يمكن أن يكون الطعم العظمي ذاتيًا (من جسم المريض، غالبًا من الحوض)، أو خيفيًا (من متبرع)، أو صناعيًا.
- التثبيت الداخلي: تُستخدم مسامير وقضبان معدنية (عادة من التيتانيوم) لتثبيت الفقرات في مكانها وتوفير الاستقرار الفوري، مما يسمح للطعم العظمي بالنمو والاندماج على مدى الأشهر التالية.

مرحلة إصلاح التئام العظام من دمج الفقرات.
كيف يعمل محفز نمو العظام الكهربائي
العظام البشرية هي نسيج حي ولديها قدرة متأصلة على شفاء نفسها عند الكسر أو الإصابة. عندما تنكسر العظام، فإنها تولد مجالًا كهربائيًا خاصًا بها للمساعدة في تعزيز عملية التئام العظام في الجسم. بنفس الطريقة، يمكن لتطبيق محفز كهربائي أن يعزز عملية التئام العظام الطبيعية في الجسم.
يعمل محفز نمو العظام الكهربائي عن طريق إرسال نبضات كهربائية صغيرة إلى موقع الاندماج. هذه النبضات تحاكي الإشارات الكهربائية الطبيعية التي يولدها الجسم، مما يحفز الخلايا العظمية (بما في ذلك بانيات العظم) على النمو والتكاثر، وبالتالي تسريع وتعزيز عملية التئام الطعم العظمي مع الفقرات المجاورة.
أنواع محفزات نمو العظام الكهربائية
هناك نوعان رئيسيان من محفزات العظام التي يوصي بها الأستاذ الدكتور محمد هطيف، بناءً على تفضيل الجراح، حالة المريض، وعوامل الخطر:
-
محفزات نمو العظام الداخلية:
- الوصف: جهاز صغير، يشبه جهاز تنظيم ضربات القلب، يُزرع تحت الجلد في وقت جراحة الاندماج نفسها. يبقى هذا الجهاز داخل الجسم بشكل دائم أو حتى يقرر الجراح إزالته في عملية لاحقة إذا لزم الأمر.
- الميزة: لا يتطلب أي التزام من المريض بعد الجراحة، حيث يعمل بشكل مستمر دون الحاجة إلى تفعيله.
- الاستخدام: غالبًا ما يُوصى به للمرضى الذين لديهم عوامل خطر عالية لعدم الالتئام.
-
محفزات نمو العظام الخارجية:
- الوصف: جهاز يُرتدى خارجيًا، عادة ما يكون على شكل دعامة للظهر (لدمج الفقرات القطنية) أو دعامة للرقبة (لدمج الفقرات العنقية أو ACDF). يرسل هذا الجهاز نبضات كهربائية عبر الجلد إلى موقع الاندماج.
- الميزة: غير جراحي، ويمكن إزالته وارتداؤه حسب توجيهات الطبيب.
- الاستخدام: يمكن استخدامه كإجراء وقائي بعد الجراحة، أو قد يُقدم العلاج بالتحفيز الكهربائي الخارجي إذا كانت عملية الاندماج لا تسير كما هو متوقع في الأسابيع أو الأشهر التي تلي الجراحة.
| نوع المحفز | الوصف | المزايا | الاستخدام |
|---|---|---|---|
| داخلي | جهاز صغير يُزرع تحت الجلد أثناء الجراحة | يعمل تلقائيًا، لا يتطلب التزام المريض | حالات الخطر العالية، يضمن الاستمرارية |
| خارجي | جهاز يُرتدى على الجلد كدعامة | غير جراحي، يمكن التحكم فيه، مرن في الاستخدام | وقائي أو علاجي إذا تأخر الالتئام، سهل الإزالة |
دور الأستاذ الدكتور محمد هطيف في اختيار العلاج
بصفته جراحًا رائدًا في جراحة العظام والعمود الفقري في صنعاء، يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحديد أي نوع من محفزات نمو العظام الكهربائية هو الأنسب لكل مريض. يعتمد هذا القرار على:
- عوامل الخطر الفردية للمريض: مثل التدخين، هشاشة العظام، أو فشل الاندماج السابق.
- مدى الجراحة: عدد الفقرات التي سيتم دمجها.
- تفضيل المريض: بعد مناقشة جميع الخيارات والمخاطر والفوائد.
- تقييم الأستاذ الدكتور محمد هطيف السريري: خبرته في تحديد أفضل مسار علاجي.
إن استخدام محفز نمو العظام الكهربائي، سواء كان داخليًا أو خارجيًا، هو خطوة استباقية لتعزيز فرص تحقيق اندماج عظمي صلب وناجح، مما يقلل من مخاطر فشل الاندماج والحاجة إلى جراحات إضافية.
التعافي والرعاية بعد جراحة دمج الفقرات مع محفز نمو العظام
يُعد التعافي بعد جراحة دمج الفقرات رحلة تتطلب صبرًا والتزامًا، ووجود محفز نمو العظام الكهربائي يمكن أن يكون عاملًا حاسمًا في نجاح هذه الرحلة. في مركز الأستاذ الدكتور محمد هط
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك