كسور الانضغاط الفقارية: دليلك الشامل لأنواعها وأسبابها وعلاجها مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: كسور الانضغاط الفقارية هي انهيار جزئي أو كلي للفقرات، غالبًا بسبب هشاشة العظام أو الصدمات، وتتراوح بين الوتدية والسحقية والانفجارية. تتضمن طرق العلاج الراحة، مسكنات الألم، الدعامات، وفي بعض الحالات، التدخلات الجراحية مثل رأب الفقرات. استشر الأستاذ الدكتور محمد هطيف في صنعاء للتشخيص الدقيق والعلاج الفعال.
مقدمة
يُعد العمود الفقري دعامة الجسم الرئيسية، ومحور حركته، وحامي الحبل الشوكي الذي يمر عبره. تتكون هذه البنية المعقدة من سلسلة من العظام تُسمى الفقرات، والتي تعمل معًا لتوفير المرونة والدعم. لكن في بعض الأحيان، يمكن أن تتعرض هذه الفقرات للضعف أو الضغط الشديد، مما يؤدي إلى نوع شائع ومؤلم من الإصابات يُعرف باسم "كسور الانضغاط الفقارية".
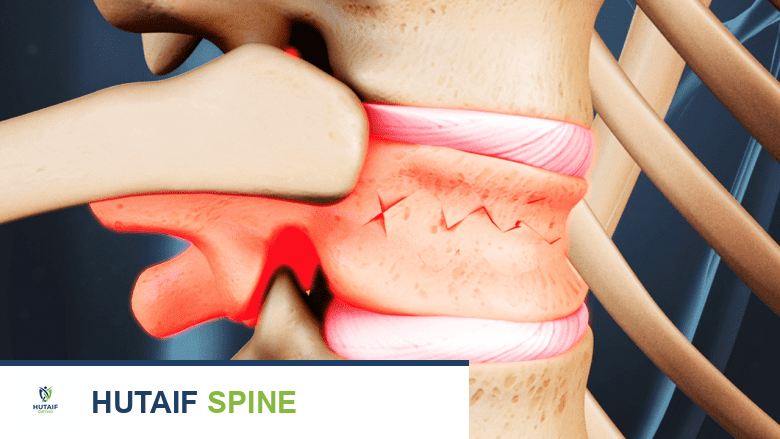
كسور الانضغاط الفقارية هي حالة طبية خطيرة تحدث عندما تنهار إحدى فقرات العمود الفقري أو أكثر على نفسها بسبب الضغط الزائد. يمكن أن تتراوح هذه الكسور في شدتها من كسور بسيطة قد لا تسبب أعراضًا واضحة إلى كسور شديدة تؤدي إلى آلام مبرحة، تشوه في العمود الفقري، وفي بعض الحالات، مشاكل عصبية خطيرة. إن فهم أنواع هذه الكسور وأسبابها وأعراضها وخيارات علاجها أمر بالغ الأهمية لأي شخص يُعاني من آلام الظهر أو يُشتبه في إصابته بها.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب كسور الانضغاط الفقارية، بدءًا من التشريح الأساسي للعمود الفقري، مرورًا بالأسباب الشائعة وعوامل الخطر، وأنواع الكسور المختلفة، وصولاً إلى أحدث طرق التشخيص والعلاج. سيُسلط الضوء على الخبرة المتميزة للأستاذ الدكتور محمد هطيف ، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء واليمن، والذي يقدم رعاية متكاملة وشاملة للمرضى الذين يعانون من هذه الحالات. نهدف إلى تزويدكم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتكم، وتقديم رؤية واضحة للطرق التي يمكن أن يُساعد بها الأستاذ الدكتور محمد هطيف في استعادة جودة حياتكم.

التشريح الأساسي للعمود الفقري
لفهم كسور الانضغاط الفقارية، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري. يُعد العمود الفقري هيكلًا معقدًا ومرنًا يتكون من 33 فقرة (عظم) مكدسة فوق بعضها البعض، مفصولة بأقراص غضروفية مرنة تعمل كممتصات للصدمات. هذه البنية لا توفر الدعم للجسم فحسب، بل تحمي أيضًا الحبل الشوكي الحساس، وهو المسار الرئيسي للإشارات العصبية بين الدماغ وبقية الجسم.
أقسام العمود الفقري:
يُقسم العمود الفقري إلى خمسة أقسام رئيسية، لكل منها خصائصه ووظيفته:
- الفقرات العنقية (Cervical Spine): تتكون من 7 فقرات في الرقبة (C1-C7). تُعد الأكثر مرونة وتسمح بحركة واسعة للرأس.
- الفقرات الصدرية (Thoracic Spine): تتكون من 12 فقرة في الجزء العلوي من الظهر (T1-T12). تُعرف أيضًا بالفقرات الظهرية وتتصل بالأضلاع، مما يوفر الاستقرار ويحد من الحركة. تُعد هذه المنطقة، خاصة الجزء السفلي منها، من أكثر الأماكن شيوعًا لكسور الانضغاط.
- الفقرات القطنية (Lumbar Spine): تتكون من 5 فقرات في الجزء السفلي من الظهر (L1-L5). تُعد هذه الفقرات الأكبر والأقوى، وتتحمل معظم وزن الجسم، مما يجعلها عرضة للكسور الانضغاطية، خاصة الجزء العلوي منها.
- الفقرات العجزية (Sacrum): تتكون من 5 فقرات ملتحمة في قاعدة العمود الفقري، تتصل بالحوض.
- الفقرات العصعصية (Coccyx): تتكون من 3-5 فقرات صغيرة ملتحمة، تُعرف بذيل العظم.
دور الفقرات في كسور الانضغاط:
عندما نتحدث عن كسر انضغاطي، فإننا نشير إلى انهيار جزئي أو كلي لجسم الفقرة، وهو الجزء الأسطواني السميك من الفقرة الذي يحمل الوزن. في حالة الكسر الانضغاطي، ينضغط جسم الفقرة على نفسه، مما يقلل من ارتفاعه ويُغير شكله. يحدث هذا غالبًا في الفقرات الصدرية والقطنية لأنها تتحمل أكبر قدر من الضغط والوزن.
يمكن أن يؤدي هذا الانهيار إلى:
- ألم شديد: نتيجة لتهيج الأعصاب أو عدم استقرار العمود الفقري.
- تشوه العمود الفقري: مثل الحداب (الظهر الأحدب)، والذي يُعرف أحيانًا بـ "سنمة الأرملة" (Dowager's Hump)، خاصة مع تكرار الكسور.
- مشاكل عصبية: إذا ضغطت شظايا العظم على الحبل الشوكي أو الأعصاب المحيطة.
يُدرك الأستاذ الدكتور محمد هطيف تمامًا تعقيدات التشريح الفقاري وأهميته في فهم طبيعة هذه الكسور. تُمكنه معرفته العميقة من تحديد موقع الكسر بدقة وتقييم مدى تأثيره على الهياكل المحيطة، مما يُعد حجر الزاوية في وضع خطة علاج فعالة وشاملة.
الأسباب وعوامل الخطر لكسور الانضغاط الفقارية
تُعد كسور الانضغاط الفقارية مشكلة صحية شائعة، وتتعدد أسبابها وعوامل الخطر التي تزيد من احتمالية حدوثها. فهم هذه العوامل يُعد خطوة أولى نحو الوقاية والتشخيص المبكر.
السبب الرئيسي: هشاشة العظام (Osteoporosis)
تُعد هشاشة العظام المسبب الأكثر شيوعًا لكسور الانضغاط الفقارية، حيث تُشكل ما يقرب من 70% من جميع الحالات. هشاشة العظام هي حالة تُصبح فيها العظام ضعيفة وهشة للغاية بسبب فقدان كثافتها المعدنية. هذا الضعف يجعل الفقرات عرضة للكسر حتى مع ضغط بسيط لا يكفي لكسر عظم سليم.
كيف تُسبب هشاشة العظام كسور الانضغاط:
- فقدان الكثافة العظمية: مع تقدم العمر، خاصة بعد انقطاع الطمث لدى النساء، تتدهور عملية تجديد العظام، ويُصبح معدل تآكل العظام أسرع من معدل بنائها.
- ضعف الهيكل العظمي: تُصبح الفقرات الرقيقة والمسامية غير قادرة على تحمل الضغوط اليومية، مثل الانحناء، الالتواء، رفع الأشياء الخفيفة، أو حتى السعال والعطس الشديد.
- كسور تلقائية: قد تحدث الكسور دون أي إصابة واضحة، مما يُعرف بالكسور التلقائية.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية الفحص المبكر لهشاشة العظام، خاصة لدى الفئات المعرضة للخطر في صنعاء، ويوفر استشارات متخصصة لإدارة هذه الحالة والوقاية من مضاعفاتها.
أسباب أخرى لكسور الانضغاط الفقارية
بالإضافة إلى هشاشة العظام، هناك عدة أسباب أخرى يمكن أن تؤدي إلى كسور الانضغاط:
-
الإصابات الرضحية (Trauma):
- السقوط: خاصة السقوط من ارتفاع أو السقوط على المؤخرة.
- حوادث السيارات: الاصطدامات القوية التي تُسبب ضغطًا شديدًا على العمود الفقري.
- الإصابات الرياضية: خاصة في الرياضات التي تتضمن تأثيرات عالية.
- في هذه الحالات، يمكن أن تحدث كسور الانضغاط حتى في العمود الفقري السليم إذا كانت القوة المؤثرة شديدة بما يكفي.
-
الأورام السرطانية (Cancer):
- النقائل السرطانية (Metastatic Cancer): غالبًا ما تنتشر الخلايا السرطانية من أعضاء أخرى (مثل الثدي، الرئة، البروستاتا، الكلى) إلى العمود الفقري. تُضعف هذه الخلايا العظم، مما يجعله عرضة للكسور الانضغاطية.
- الأورام الأولية في العمود الفقري: على الرغم من أنها أقل شيوعًا، إلا أن الأورام التي تنشأ مباشرة في العمود الفقري يمكن أن تُضعف الفقرات وتُسبب كسورًا.
-
الاستخدام طويل الأمد لبعض الأدوية:
- الكورتيكوستيرويدات (Corticosteroids): الاستخدام المزمن لهذه الأدوية (مثل البريدنيزون) يمكن أن يُقلل من كثافة العظام ويُزيد من خطر الإصابة بهشاشة العظام والكسور.
-
بعض الحالات الطبية الأخرى:
- مرض باجيت في العظام (Paget's Disease of Bone): اضطراب يُؤثر على عملية إعادة تشكيل العظام، مما يجعلها أضعف وأكثر عرضة للكسر.
- فرط نشاط الغدة الدرقية (Hyperthyroidism): يمكن أن يُسرع من فقدان العظام.
- فرط نشاط الغدة الجار درقية (Hyperparathyroidism): يؤدي إلى ارتفاع مستويات الكالسيوم في الدم، مما يُضعف العظام.
عوامل الخطر الإضافية
بصرف النظر عن الأسباب المباشرة، هناك عدة عوامل تزيد من احتمالية الإصابة بكسور الانضغاط الفقارية:
- العمر: يزداد خطر الإصابة مع التقدم في العمر، خاصة بعد سن الخمسين.
- الجنس: النساء، خاصة بعد انقطاع الطمث، أكثر عرضة للإصابة بهشاشة العظام وبالتالي بكسور الانضغاط بسبب انخفاض مستويات هرمون الإستروجين.
- التاريخ العائلي: وجود تاريخ عائلي لهشاشة العظام أو كسور العمود الفقري يزيد من المخاطر.
- النحافة الشديدة: انخفاض مؤشر كتلة الجسم (BMI) يرتبط بانخفاض كثافة العظام.
- التغذية غير السليمة: نقص الكالسيوم وفيتامين D في النظام الغذائي.
-
نمط الحياة:
- التدخين: يُضعف العظام ويُقلل من قدرتها على الشفاء.
- استهلاك الكحول المفرط: يُؤثر سلبًا على صحة العظام.
- قلة النشاط البدني: نقص التمارين التي تحمل وزن الجسم يُضعف العظام.
- بعض الأمراض المزمنة: مثل أمراض الكلى المزمنة، داء السكري، والتهاب المفاصل الروماتويدي.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية تقييم شامل لعوامل الخطر لكل مريض في صنعاء، وتقديم استراتيجيات وقائية مُخصصة، بما في ذلك التعديلات على نمط الحياة، والتوصيات الغذائية، والعلاجات الدوائية اللازمة للحفاظ على صحة العظام وتقليل مخاطر الكسور.
أنواع كسور الانضغاط الفقارية
تُصنف كسور الانضغاط الفقارية عادةً إلى ثلاثة أنواع رئيسية بناءً على نمط انهيار الفقرة، بالإضافة إلى تصنيفها حسب استقرارها وموقعها. فهم هذه الأنواع يُعد ضروريًا لتحديد خطة العلاج الأنسب.

1. الكسر الوتدي (Wedge Fracture)
يُعد الكسر الوتدي النوع الأكثر شيوعًا لكسور الانضغاط الفقارية، ويُشكل ما يقرب من 50% من جميع الحالات.
الخصائص:
- الشكل: يحدث عندما ينهار الجزء الأمامي من جسم الفقرة، بينما يظل الجزء الخلفي سليمًا نسبيًا. يُعطي هذا الانهيار الفقرة شكلًا وتديًا، حيث تكون أضيق من الأمام وأوسع من الخلف.
- الموقع الشائع: غالبًا ما يحدث في الفقرات الصدرية، خاصة في الجزء السفلي منها، وفي الجزء العلوي من الفقرات القطنية، وهي المناطق التي تتعرض لأكبر قدر من الضغط الأمامي.
- الاستقرار: عادةً ما يكون الكسر الوتدي كسرًا مستقرًا ميكانيكيًا، مما يعني أنه من غير المرجح أن يتحرك أو يتغير موضعه بشكل كبير بعد حدوثه الأولي. هذا يقلل من خطر إصابة الحبل الشوكي أو الأعصاب.
- المضاعفات: على الرغم من استقراره، يمكن أن يؤدي الكسر الوتدي، خاصة إذا كان شديدًا أو متكررًا، إلى تشوه في العمود الفقري مثل الحداب (الظهر الأحدب أو "سنمة الأرملة")، مما يُسبب آلامًا مزمنة ويُؤثر على جودة الحياة.
2. الكسر السحقي (Crush Fracture)
يُعد الكسر السحقي نوعًا آخر من كسور الانضغاط، ويختلف عن الكسر الوتدي في نمط الانهيار.
الخصائص:
- الشكل: يتميز بانهيار الفقرة بأكملها، وليس فقط الجزء الأمامي منها. ينضغط العظم على نفسه بشكل متساوٍ تقريبًا في جميع الاتجاهات، مما يؤدي إلى تقليل ارتفاع الفقرة بشكل عام.
- الانتشار: يمكن أن يُؤثر على أجزاء مختلفة من جسم الفقرة، مما يُعطي مظهرًا "مسحوقًا" أو "متفتتًا" للفقرة في صور الأشعة.
- الاستقرار: مثل الكسور الوتدية، غالبًا ما تكون الكسور السحقية مستقرة ميكانيكيًا، مما يعني أنها لا تُسبب عادةً عدم استقرار كبير في العمود الفقري.
- المضاعفات: يمكن أن تُسبب آلامًا شديدة وتشوهًا في العمود الفقري، ولكن خطر إصابة الحبل الشوكي يكون أقل من الكسور الانفجارية.
3. الكسر الانفجاري (Burst Fracture)
يُعد الكسر الانفجاري النوع الأكثر خطورة بين كسور الانضغاط الفقارية، ويتطلب اهتمامًا طبيًا فوريًا.
الخصائص:
- الشكل: يحدث عندما تنهار الفقرة بقوة شديدة، مما يُؤدي إلى تفتت العظم وانفجاره في اتجاهات متعددة. تنفصل شظايا العظم وتنتشر خارج جسم الفقرة.
- الخطورة: تُكمن خطورة الكسر الانفجاري في أن شظايا العظم المتفتتة يمكن أن تندفع إلى القناة الشوكية، مما يُعرض الحبل الشوكي والأعصاب المحيطة للضغط أو التلف.
- الاستقرار: غالبًا ما يكون الكسر الانفجاري كسرًا غير مستقر ميكانيكيًا، مما يعني أن هناك خطرًا كبيرًا لتحرك شظايا العظم أو الفقرة نفسها، مما يُزيد من احتمالية حدوث إصابة عصبية.
- المضاعفات: يمكن أن يُسبب هذا النوع من الكسور شللًا جزئيًا أو كليًا، فقدان الإحساس، أو مشاكل في التحكم في المثانة والأمعاء إذا ضغطت الشظايا على الحبل الشوكي. لذلك، يُعد التدخل الطبي العاجل ضروريًا.
تصنيف الكسور حسب الاستقرار
بالإضافة إلى الأنواع المذكورة أعلاه، يمكن تصنيف أي من هذه الكسور على أنها:
- كسر مستقر (Stable Fracture): هو الكسر الذي من غير المرجح أن يتغير شكله أو موضعه بمرور الوقت، وبالتالي لا يُسبب ضررًا إضافيًا للأعصاب أو الأنسجة المحيطة. غالبًا ما تُعالج الكسور المستقرة بالطرق غير الجراحية.
- كسر غير مستقر (Unstable Fracture): هو الكسر الذي يحتمل أن يتغير شكله أو موضعه، مما يُهدد بإلحاق الضرر بالأعصاب والأنسجة المحيطة، أو يُسبب تشوهًا كبيرًا في العمود الفقري. تتطلب الكسور غير المستقرة غالبًا تدخلًا جراحيًا لتثبيت العمود الفقري.
يُعد التقييم الدقيق لنوع الكسر واستقراره أمرًا بالغ الأهمية لتحديد أفضل مسار للعلاج. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في تشخيص وتصنيف جميع أنواع كسور الانضغاط الفقارية، ويستخدم أحدث التقنيات لتقييم كل حالة بدقة وتصميم خطة علاج مُخصصة تُناسب احتياجات المريض في صنعاء.
الأعراض والعلامات لكسور الانضغاط الفقارية
تتراوح أعراض كسور الانضغاط الفقارية بشكل كبير من شخص لآخر، وقد لا يُعاني بعض المرضى من أي أعراض على الإطلاق، بينما يُعاني آخرون من آلام مبرحة وشديدة. فهم هذه الأعراض يُعد خطوة مهمة في التشخيص المبكر والبحث عن العلاج المناسب.
1. الألم (Pain)
يُعد الألم العرض الأكثر شيوعًا لكسور الانضغاط الفقارية، ويمكن أن يتخذ أشكالًا مختلفة:
-
الألم الحاد (Acute Pain):
- يظهر فجأة، غالبًا بعد حركة بسيطة مثل الانحناء، الرفع، الالتواء، السعال، أو العطس.
- يكون الألم موضعيًا في منطقة الكسر (الظهر الأوسط أو السفلي غالبًا).
- يزداد سوءًا مع الحركة أو الوقوف أو المشي، ويتحسن مع الاستلقاء.
- قد يُوصف بأنه ألم حاد، طاعن، أو كأنه "صدمة كهربائية".
-
الألم المزمن (Chronic Pain):
- يمكن أن يستمر الألم لأسابيع أو أشهر أو حتى سنوات بعد الكسر الأولي.
- قد يكون الألم أقل حدة ولكنه مستمر ويُؤثر على الأنشطة اليومية.
- يمكن أن يُؤدي إلى تصلب في الظهر وصعوبة في الحركة.
2. تشوه العمود الفقري (Spinal Deformity)
مع مرور الوقت، خاصة إذا تكررت الكسور أو لم تُعالج بشكل صحيح، يمكن أن تُؤدي كسور الانضغاط إلى تغييرات في شكل العمود الفقري:
- الحداب (Kyphosis): يُعرف أيضًا بـ "الظهر الأحدب" أو "سنمة الأرملة". يحدث عندما تنهار الفقرات الأمامية، مما يُسبب انحناءً مفرطًا للأمام في الجزء العلوي من الظهر.
- فقدان الطول (Loss of Height): كل كسر انضغاطي يُقلل من ارتفاع الفقرة المتأثرة. مع تكرار الكسور، يمكن أن يفقد الشخص عدة سنتيمترات من طوله الإجمالي.
- تغير في المظهر: قد يُلاحظ المريض أو المحيطون به ميلًا للأمام أو تقوسًا واضحًا في الظهر.
3. الأعراض العصبية (Neurological Symptoms)
تُعد الأعراض العصبية أكثر شيوعًا في الكسور الانفجارية أو الكسور غير المستقرة حيث يمكن أن تضغط شظايا العظم على الحبل الشوكي أو جذور الأعصاب:
- الخدر والتنميل (Numbness and Tingling): في الأطراف (الذراعين أو الساقين) إذا تأثرت الأعصاب.
- الضعف العضلي (Muscle Weakness): في الأطراف، مما يُؤثر على القدرة على المشي أو حمل الأشياء.
- صعوبة في المشي أو التوازن (Difficulty Walking or Balancing): نتيجة لضعف العضلات أو عدم استقرار العمود الفقري.
- مشاكل في التحكم بالمثانة والأمعاء (Bowel and Bladder Dysfunction): تُعد هذه علامة خطيرة (متلازمة ذيل الفرس - Cauda Equina Syndrome) وتتطلب رعاية طبية طارئة.
- ألم مُنتشر (Radicular Pain): ألم ينتشر من الظهر إلى الأرداف أو الساقين (عرق النسا)، نتيجة لضغط على جذور الأعصاب.
4. أعراض أخرى
يمكن أن تُؤثر كسور الانضغاط الفقارية، خاصة الشديدة منها، على وظائف الجسم الأخرى:
- صعوبة في التنفس (Difficulty Breathing): إذا كان الحداب شديدًا لدرجة الضغط على الرئتين.
- مشاكل في الجهاز الهضمي (Digestive Issues): يمكن أن يُؤثر تشوه العمود الفقري على تجويف البطن، مما يُسبب مشاكل مثل فقدان الشهية، الشبع المبكر، أو الإمساك.
- فقدان الشهية وفقدان الوزن (Loss of Appetite and Weight Loss): نتيجة للألم المزمن وصعوبة الأكل.
- الاكتئاب والقلق (Depression and Anxiety): بسبب الألم المزمن، فقدان الاستقلالية، وتدهور جودة الحياة.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي ألم جديد في الظهر، خاصة لدى كبار السن أو الأشخاص الذين يُعانون من هشاشة العظام، يجب أن يُؤخذ على محمل الجد ويستدعي استشارة طبية. يُقدم في عيادته بصنعاء تقييمًا دقيقًا وشاملًا لأعراض المريض، ويستخدم خبرته السريرية لتحديد ما إذا كانت هذه الأعراض تُشير إلى كسر انضغاطي أو حالة أخرى تتطلب علاجًا.
التشخيص الدقيق لكسور الانضغاط الفقارية
يُعد التشخيص الدقيق لكسور الانضغاط الفقارية أمرًا بالغ الأهمية لوضع خطة علاج فعالة. يعتمد التشخيص على مزيج من التاريخ الطبي الشامل، الفحص السريري، والتصوير الطبي المتقدم. يُطبق الأستاذ الدكتور محمد هطيف منهجًا دقيقًا ومنظمًا لضمان تشخيص لا يُغفل أي تفاصيل في صنعاء.
1. التاريخ الطبي والفحص السريري
الخطوة الأولى في التشخيص هي جمع معلومات مفصلة من المريض:
-
التاريخ الطبي:
- الأعراض: متى بدأت، شدتها، موقعها، ما الذي يُزيدها أو يُخففها.
- التاريخ المرضي: وجود هشاشة العظام، السرطان، استخدام الكورتيكوستيرويدات، أو أي أمراض مزمنة أخرى.
- تاريخ الصدمات: هل حدث سقوط، حادث، أو إصابة مؤخرًا؟
- نمط الحياة: التدخين، الكحول، مستوى النشاط البدني، النظام الغذائي.
-
الفحص السريري:
- تقييم الألم: تحديد موقع الألم باللمس والضغط.
- تقييم الحركة: مدى مرونة العمود الفقري وقدرة المريض على الانحناء والالتواء.
- تقييم عصبي: فحص قوة العضلات، الإحساس، ردود الفعل (المنعكسات) لتقييم أي ضغط على الحبل الشوكي أو الأعصاب.
- تقييم التشوه: البحث عن علامات الحداب أو فقدان الطول.
2. التصوير الطبي (Medical Imaging)
تُعد تقنيات التصوير الطبي حجر الزاوية في تشخيص كسور الانضغاط الفقارية وتحديد نوعها وشدتها:
-
الأشعة السينية (X-rays):
- الغرض: تُعد الأشعة السينية هي الفحص الأولي الأكثر شيوعًا. تُظهر صورًا للعظام وتُساعد في تحديد الانهيار الفقاري وتقييم ارتفاع الفقرة.
- القيود: قد لا تُظهر الكسور الحديثة جدًا أو الكسور الخفيفة، ولا تُقدم تفاصيل عن الأنسجة الرخوة أو الحبل الشوكي.
- الاستخدام: تُستخدم أيضًا لتتبع تطور الكسر أو التشوه بمرور الوقت.
-
التصوير بالرنين المغناطيسي (MRI):
- الغرض: يُعد التصوير بالرنين المغناطيسي (MRI) الأداة الأكثر حساسية لتشخيص كسور الانضغاط، خاصة إذا كانت الأعراض العصبية موجودة أو إذا كان هناك شك في أن الكسر حديث.
- **المعلومات
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك


