كسور الانضغاط الفقارية: دليلك الشامل لآلام الظهر والحلول المتاحة
الخلاصة الطبية السريعة: كسور الانضغاط الفقارية هي انهيار جزئي أو كلي للعظم الفقري، غالبًا بسبب هشاشة العظام، وتسبب آلامًا حادة ومزمنة وتشوهات في الظهر. يشمل علاجها مسكنات الألم، الدعامات، وفي بعض الحالات التدخلات الجراحية مثل رأب الفقرات أو رأب الحدبة لاستعادة ارتفاع الفقرة وتخفيف الألم.
مقدمة عن كسور الانضغاط الفقارية
تُعد آلام الظهر من الشكاوى الشائعة التي تؤثر على ملايين الأشخاص حول العالم، وقد تتراوح أسبابها من مجرد إجهاد عضلي بسيط إلى حالات أكثر خطورة تتطلب تدخلًا طبيًا متخصصًا. من بين هذه الحالات، تبرز كسور الانضغاط الفقارية كسبب مهم لآلام الظهر المزمنة والحادة، خاصة لدى كبار السن ومرضى هشاشة العظام.
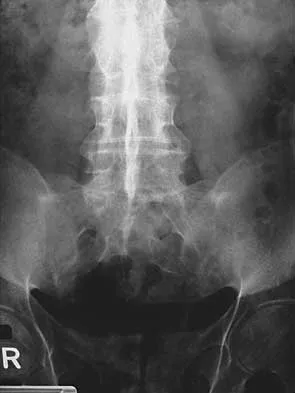
كسر الانضغاط الفقاري هو نوع من الكسور يحدث في العمود الفقري، حيث ينهار جزء من الفقرة أو كلها، مما يؤدي إلى فقدان ارتفاعها. غالبًا ما يكون السبب الرئيسي وراء هذه الكسور هو ضعف العظام الناتج عن هشاشة العظام، وهي حالة تجعل العظام هشة وعرضة للكسر بسهولة حتى مع إصابات طفيفة أو حتى بدون أي صدمة واضحة.
في هذه الصفحة، سنسلط الضوء على كل ما يتعلق بكسور الانضغاط الفقارية، بدءًا من فهم طبيعتها وأنواعها، مرورًا بالأسباب وعوامل الخطر، الأعراض، طرق التشخيص، وصولًا إلى خيارات العلاج المتاحة والتعافي. سيتم تقديم هذه المعلومات بأسلوب مبسط ومفصل لمساعدة المرضى على فهم حالتهم بشكل أفضل واتخاذ قرارات مستنيرة بشأن رعايتهم الصحية.
يؤكد الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام والعمود الفقري في صنعاء، على أهمية التشخيص المبكر والعلاج الفعال لكسور الانضغاط الفقارية لتجنب المضاعفات طويلة الأمد وتحسين جودة حياة المرضى. فالتأخير في التشخيص قد يؤدي إلى تفاقم الألم، تشوه العمود الفقري، وفقدان القدرة على ممارسة الأنشطة اليومية.
التشريح الأساسي للعمود الفقري
لفهم كسور الانضغاط الفقارية بشكل جيد، من الضروري أولاً إلقاء نظرة على التشريح الأساسي للعمود الفقري. العمود الفقري هو الهيكل العظمي المحوري للجسم، وهو يتكون من سلسلة من العظام الصغيرة تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي والأعصاب.
يتكون العمود الفقري البشري من 33 فقرة مقسمة إلى خمس مناطق رئيسية:
- الفقرات العنقية (7 فقرات): تقع في الرقبة وتدعم الرأس.
- الفقرات الصدرية (12 فقرة): تقع في الجزء العلوي من الظهر وترتبط بالأضلاع.
- الفقرات القطنية (5 فقرات): تقع في الجزء السفلي من الظهر وهي الأكبر والأكثر تحملًا للوزن.
- الفقرات العجزية (5 فقرات ملتحمة): تشكل عظم العجز في قاعدة العمود الفقري.
- الفقرات العصعصية (4 فقرات ملتحمة): تشكل عظم العصعص.
كل فقرة تتكون من جسم فقري في الأمام، وهو الجزء الأسطواني الذي يتحمل معظم الوزن، وقوس فقري في الخلف يحيط بالحبل الشوكي. بين كل فقرتين توجد أقراص بين فقرية تعمل كممتصات للصدمات وتسمح بحركة العمود الفقري.
الفقرات الأكثر عرضة لكسور الانضغاط
على الرغم من أن كسور الانضغاط يمكن أن تحدث في أي جزء من العمود الفقري، إلا أنها تميل إلى الحدوث بشكل أكثر شيوعًا في مناطق معينة:
- العمود الفقري الصدري العلوي: خاصة الفقرات السفلية في هذا القسم (مثل T10، T11، T12). نادرًا ما تحدث فوق مستوى T7.
- الفقرات القطنية العلوية: مثل الفقرة L1.
هذه المناطق هي نقاط انتقال مهمة في العمود الفقري، حيث تتغير خصائص الحركة وتحمل الوزن، مما يجعلها أكثر عرضة للإجهاد والكسور، خاصة في سياق هشاشة العظام.
الأسباب وعوامل الخطر لكسور الانضغاط
فهم الأسباب وعوامل الخطر أمر حيوي للوقاية من كسور الانضغاط الفقارية وتشخيصها وعلاجها. السبب الأكثر شيوعًا لهذه الكسور هو هشاشة العظام، ولكن هناك عوامل أخرى يمكن أن تسهم في حدوثها.
هشاشة العظام السبب الرئيسي
هشاشة العظام هي حالة طبية تتميز بضعف العظام وفقدان كثافتها، مما يجعلها هشة وعرضة للكسر بسهولة. مع تقدم العمر، خاصة بعد انقطاع الطمث لدى النساء، تبدأ العظام في فقدان المعادن، مما يقلل من قوتها الهيكلية.
- الانتشار: تُعد هشاشة العظام شائعة جدًا، حيث تؤثر على حوالي 700,000 شخص في الولايات المتحدة سنويًا بكسور انضغاط فقارية.
- النساء بعد انقطاع الطمث: تشير التقديرات إلى أن حوالي 25% من جميع النساء بعد انقطاع الطمث في الولايات المتحدة قد تعرضن لكسر انضغاط فقاري.
- الرجال: على الرغم من أن هشاشة العظام أكثر انتشارًا بأربع مرات لدى النساء، إلا أنها تصيب الرجال أيضًا. يعاني ما يصل إلى 25% من الرجال فوق سن 50 من كسر في العظام (مثل الورك أو العمود الفقري) بسبب هشاشة العظام.
عوامل الخطر الأخرى
بالإضافة إلى هشاشة العظام، هناك عدة عوامل أخرى يمكن أن تزيد من خطر الإصابة بكسور الانضغاط الفقارية:
- التقدم في العمر: تزداد مخاطر هشاشة العظام والكسور مع التقدم في السن.
- نقص فيتامين د والكالسيوم: يلعب كلاهما دورًا حيويًا في صحة العظام.
- بعض الأدوية: مثل الكورتيكوستيرويدات طويلة الأمد، التي يمكن أن تضعف العظام.
- بعض الحالات الطبية: مثل فرط نشاط الغدة الدرقية، أمراض الكلى، بعض أنواع السرطان (خاصة تلك التي تنتشر إلى العظام).
- العوامل الوراثية: وجود تاريخ عائلي لهشاشة العظام يزيد من المخاطر.
- نمط الحياة غير الصحي: قلة النشاط البدني، التدخين، والإفراط في استهلاك الكحول يمكن أن تضعف العظام.
- الصدمات والإصابات: في بعض الحالات، قد تحدث كسور الانضغاط نتيجة لسقوط أو إصابة مباشرة، خاصة إذا كانت العظام ضعيفة بالفعل.
- الأورام: يمكن أن تسبب الأورام الخبيثة التي تنتشر إلى العمود الفقري (النقائل) ضعفًا في الفقرات وتؤدي إلى كسور انضغاطية.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية تقييم عوامل الخطر لكل مريض على حدة لوضع خطة وقائية وعلاجية شاملة.
أنواع كسور الانضغاط الفقارية
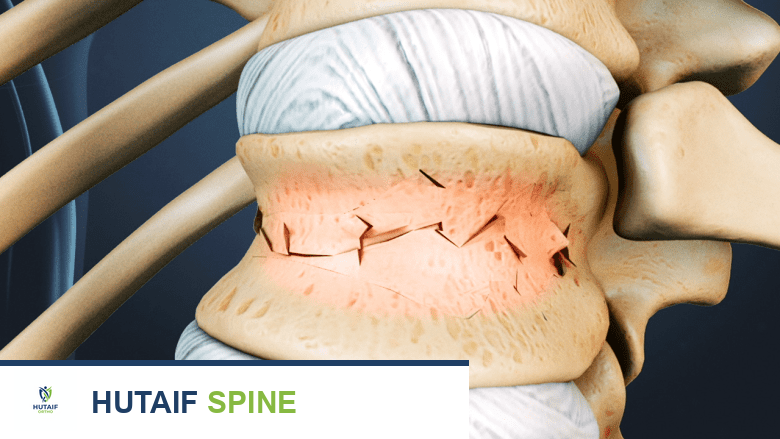
تُعرف كسور الانضغاط الفقارية بشكل عام بأنها كسر في الفقرة يؤدي إلى انخفاض ارتفاعها بنسبة 15 إلى 20% على الأقل. ومع ذلك، هناك أنواع مختلفة من هذه الكسور، وتحديد النوع الدقيق مهم لأنه يؤثر على الاستقرار وخيارات العلاج.
الكسر الوتدي (Wedge Fracture)
- الوصف: هو النوع الأكثر شيوعًا لكسور الانضغاط. يحدث عندما ينهار الجزء الأمامي من الفقرة، بينما يبقى الجزء الخلفي منها سليمًا أو يتأثر بشكل طفيف. هذا يؤدي إلى أن تصبح الفقرة على شكل وتد.
- الاستقرار: عادة ما يكون الكسر الوتدي مستقرًا ميكانيكيًا ونادرًا ما يرتبط بتلف الأعصاب أو الحبل الشوكي.
- التأثير: قد يؤدي إلى انحناء الظهر للأمام (الحداب الصدري).
الكسر الساحق (Crush Fracture)
- الوصف: يحدث عندما تتكسر الفقرة بأكملها، وليس فقط الجزء الأمامي منها. يكون هناك فقدان كبير في ارتفاع الفقرة بشكل عام.
- الاستقرار: يمكن أن يكون هذا النوع أكثر خطورة من الكسر الوتدي، ولكنه غالبًا ما يظل مستقرًا إذا لم يكن هناك تفتت كبير.
الكسر الانفجاري (Burst Fracture)
- الوصف: يتضمن هذا النوع فقدانًا للارتفاع في كل من الجدران الأمامية والخلفية لجسم الفقرة. بالإضافة إلى ذلك، قد تتكسر أجزاء من الفقرة وتنتشر إلى القناة الشوكية.
- الاستقرار والمخاطر: يُعد الكسر الانفجاري غير مستقر ويمكن أن يؤدي إلى تشوه تدريجي أو ضغط على الأعصاب أو الحبل الشوكي، مما يسبب مشاكل عصبية خطيرة مثل الشلل أو ضعف الأطراف. يتطلب هذا النوع غالبًا تدخلًا جراحيًا عاجلاً.
فهم هذه الأنواع المختلفة يساعد الأستاذ الدكتور محمد هطيف وفريقه على تحديد أفضل مسار علاجي لكل مريض، مع الأخذ في الاعتبار استقرار الكسر ومخاطر المضاعفات العصبية.
أعراض كسور الانضغاط الفقارية
تتراوح أعراض كسور الانضغاط الفقارية من الألم الخفيف الذي يُساء فهمه على أنه ألم ظهر عادي، إلى الألم الشديد والمفاجئ الذي يعيق الحركة. من المهم جدًا التعرف على هذه الأعراض لطلب المساعدة الطبية في الوقت المناسب.
الألم الحاد والمزمن
- الألم الحاد: غالبًا ما يتبع الكسر الفقاري ألم ظهر حاد ومفاجئ، يزداد سوءًا مع الحركة أو الوقوف أو المشي، ويتحسن مع الاستلقاء. قد يكون الألم موضعيًا في منطقة الكسر أو ينتشر إلى مناطق أخرى.
- الألم المزمن: في بعض الحالات، قد يستمر الألم لفترة طويلة ويتحول إلى ألم مزمن، حتى بعد التئام الكسر الأولي. هذا الألم المزمن يمكن أن يؤثر بشكل كبير على جودة حياة المريض.
التشوهات الجسدية
تؤدي كسور الانضغاط المتعددة أو الشديدة إلى تغيرات في شكل العمود الفقري:
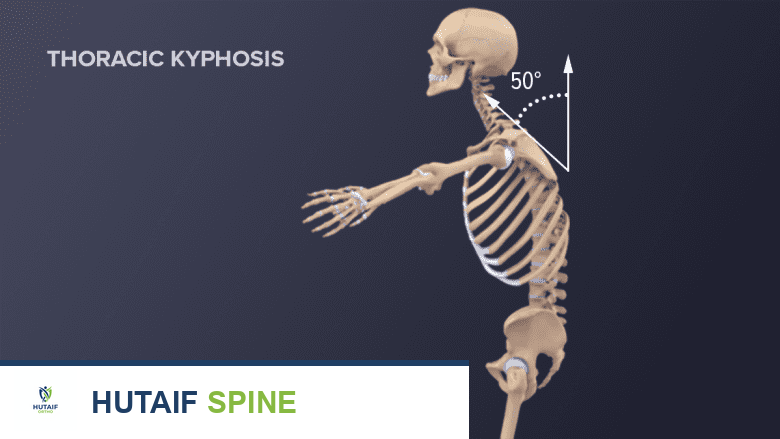
- الحداب الصدري (Kyphosis): يُعرف غالبًا باسم "حدبة الأرملة". وهو انحناء مفرط للأمام في الجزء العلوي من الظهر. يمكن أن يكون هذا التشوه مؤلمًا ويؤثر على المظهر الجسدي.

- فقدان الطول: مع انهيار الفقرات، قد يلاحظ المريض نقصًا ملحوظًا في طوله بمرور الوقت.
- ازدحام الأعضاء الداخلية: قد يؤدي الحداب الشديد وفقدان الطول إلى ضغط على الأعضاء الداخلية في البطن والصدر، مما قد يسبب مشاكل في التنفس أو الهضم.
التأثير على جودة الحياة
لا تقتصر آثار كسور الانضغاط على الألم والتشوهات الجسدية فحسب، بل تمتد لتشمل جوانب أخرى من حياة المريض:
- فقدان اللياقة العضلية والهوائية: بسبب قلة النشاط البدني وتجنب الحركة خوفًا من الألم.
- التأثير النفسي: قد تؤدي التغيرات في الصورة الذاتية وفقدان القدرة على ممارسة الأنشطة اليومية إلى انخفاض احترام الذات، الاكتئاب، والعزلة الاجتماعية.
- صعوبة في الأنشطة اليومية: مثل ارتداء الملابس، الانحناء، حمل الأشياء، وحتى النوم.
الأعراض العصبية (نادرة في الكسور الوتدية)
بما أن معظم الضرر في الكسور الوتدية يقتصر على الجزء الأمامي من العمود الفقري، فإن الكسر عادة ما يكون مستقرًا ونادرًا ما يرتبط بأي تلف في الأعصاب أو الحبل الشوكي. ومع ذلك، في حالات الكسور الانفجارية أو الكسور الشديدة، قد تظهر أعراض عصبية مثل:
- الخدر أو الوخز في الأطراف.
- ضعف في الساقين أو الذراعين.
- صعوبة في التحكم في المثانة أو الأمعاء.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي ألم مستمر في الظهر، خاصة إذا كان مصحوبًا بفقدان الطول أو تشوه، يجب تقييمه من قبل أخصائي لتحديد السبب الدقيق وتجنب التشخيص الخاطئ. فما يقرب من ثلثي كسور الانضغاط الفقارية لا يتم تشخيصها بشكل صحيح، مما يحرم المرضى من العلاج الفعال.
تشخيص كسور الانضغاط الفقارية
التشخيص الدقيق لكسور الانضغاط الفقارية هو حجر الزاوية في خطة العلاج الفعالة. يعتمد التشخيص على مزيج من التاريخ الطبي للمريض، الفحص السريري، والتصوير الطبي.
التاريخ الطبي والفحص السريري
يقوم الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن تاريخ المريض، بما في ذلك:
- الأعراض: متى بدأ الألم، شدته، موقعه، وما إذا كان ينتشر إلى مناطق أخرى.
- التاريخ المرضي: وجود هشاشة العظام، استخدام أدوية معينة (خاصة الكورتيكوستيرويدات)، تاريخ الإصابات، أو وجود حالات طبية أخرى.
- نمط الحياة: مستوى النشاط البدني، النظام الغذائي، التدخين، واستهلاك الكحول.
أثناء الفحص السريري، يقوم الدكتور هطيف بتقييم:
- نقطة الألم: تحديد المنطقة الدقيقة للألم عند اللمس أو الحركة.
- مدى الحركة: تقييم قدرة المريض على الانحناء، الدوران، والمشي.
- الفحص العصبي: للتحقق من وجود أي علامات لضغط على الأعصاب، مثل ضعف العضلات، الخدر، أو تغير في ردود الفعل.
- تشوهات العمود الفقري: البحث عن علامات الحداب أو فقدان الطول.
التصوير الطبي
تُعد الأشعة التصويرية ضرورية لتأكيد وجود الكسر وتحديد نوعه وشدته:
- الأشعة السينية (X-rays): هي الخطوة الأولى غالبًا. تُظهر الأشعة السينية فقدان ارتفاع الفقرة وشكلها الوتدي، مما يؤكد وجود كسر الانضغاط. يمكن أن تساعد أيضًا في تقييم مدى الحداب.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي أكثر تفصيلاً ويُستخدم لتقييم الأنسجة الرخوة حول العمود الفقري، مثل الأقراص والأربطة والحبل الشوكي والأعصاب. يمكنه أيضًا تحديد ما إذا كان الكسر حديثًا (حيث يُظهر وذمة في العظم) أو قديمًا. كما أنه مهم لاستبعاد الأورام أو العدوى كسبب للكسر.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مقطعية مفصلة للعظام ويمكن أن يكون مفيدًا في تقييم مدى تفتت العظم، خاصة في حالات الكسور الانفجارية، وتحديد ما إذا كانت أجزاء من العظم تضغط على الحبل الشوكي أو الأعصاب.
- مسح كثافة العظام (DEXA Scan): إذا لم يكن المريض قد تم تشخيصه بهشاشة العظام من قبل، فسيتم إجراء فحص DEXA لتقييم كثافة العظام وتأكيد تشخيص هشاشة العظام، وهو أمر بالغ الأهمية لإدارة الحالة ومنع كسور مستقبلية.
يُشير الأستاذ الدكتور محمد هطيف إلى أن التشخيص التفريقي مهم جدًا، حيث أن آلام الظهر قد تكون ناجمة عن أسباب أخرى مثل إجهاد العضلات، الانزلاق الغضروفي، أو التهاب المفاصل. لذلك، يجب أن يتم التشخيص بواسطة طبيب متخصص لضمان دقة التقييم وخطة العلاج.
علاج كسور الانضغاط الفقارية
يهدف علاج كسور الانضغاط الفقارية إلى تخفيف الألم، استعادة وظيفة العمود الفقري قدر الإمكان، ومنع حدوث كسور مستقبلية. يعتمد العلاج على شدة الكسر، عمر المريض، حالته الصحية العامة، ووجود هشاشة العظام.
العلاج التحفظي (غير الجراحي)
يُعد العلاج التحفظي هو الخيار الأول للعديد من كسور الانضغاط المستقرة:
- الراحة: قد يُنصح بالراحة في السرير لفترة قصيرة، ولكن الراحة المفرطة يمكن أن تضعف العظام والعضلات، لذا يجب استئناف النشاط تدريجيًا.
-
مسكنات الألم:
- الأدوية غير الستيرويدية المضادة للالتهابات (NSAIDs): مثل الإيبوبروفين أو النابروكسين، لتخفيف الألم والالتهاب.
- مسكنات الألم الأفيونية: قد تُوصف لفترة قصيرة في حالات الألم الشديد.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية المصاحبة.
-
العلاج الطبيعي:
بمجرد أن يخف الألم الحاد، يمكن أن يساعد العلاج الطبيعي في:
- تقوية عضلات الظهر والبطن لدعم العمود الفقري.
- تحسين المرونة والحركة.
- تعليم المريض الوضعيات الصحيحة لتجنب تفاقم الألم.
- الدعامات أو الأحزمة الظهرية: يمكن أن توفر الدعامة الخارجية الدعم للعمود الفقري، وتقلل من الحركة، وتساعد على تخفيف الألم أثناء عملية الشفاء.
- حقن الكورتيكوستيرويدات: في بعض الحالات، يمكن حقن الستيرويدات في المنطقة المحيطة بالأعصاب لتخفيف الألم والالتهاب.
العلاج الجراحي
في الحالات التي لا يستجيب فيها الألم للعلاج التحفظي، أو عندما يكون الكسر غير مستقر أو يسبب ضغطًا على الأعصاب، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي.
1. رأب الفقرات (Vertebroplasty)
- الوصف: إجراء جراحي طفيف التوغل يتم فيه حقن مادة إسمنتية خاصة (بوليمر) في الفقرة المكسورة. يتم ذلك تحت توجيه الأشعة السينية لضمان الدقة.
- الهدف: تقوية الفقرة المكسورة، تثبيتها، وتخفيف الألم بشكل فعال وسريع. لا يستعيد هذا الإجراء عادةً الارتفاع الأصلي للفقرة.
- المزايا: غالبًا ما يوفر تخفيفًا سريعًا للألم، ويُجرى في العيادات الخارجية أو بإقامة قصيرة في المستشفى.
2. رأب الحدبة (Kyphoplasty)
- الوصف: يشبه رأب الفقرات، ولكنه يتضمن خطوة إضافية. يتم إدخال بالون صغير في الفقرة المكسورة ونفخه برفق لاستعادة بعض من ارتفاع الفقرة المفقود قبل حقن الإسمنت العظمي.
- الهدف: بالإضافة إلى تخفيف الألم وتثبيت الفقرة، يهدف رأب الحدبة إلى استعادة ارتفاع الفقرة المفقود وتقليل تشوه الحداب.
- المزايا: يمكن أن يساعد في تصحيح تشوه العمود الفقري، بالإضافة إلى تخفيف الألم.
3. الجراحة المفتوحة
في حالات نادرة ومعقدة، مثل الكسور الانفجارية التي تسبب ضغطًا كبيرًا على الحبل الشوكي أو الأعصاب، قد تكون هناك حاجة لجراحة مفتوحة لإزالة أجزاء العظم المكسورة، وتثبيت العمود الفقري باستخدام قضبان ومسامير معدنية، وتخفيف الضغط على الهياكل العصبية.
علاج هشاشة العظام
بما أن هشاشة العظام هي السبب الرئيسي لكسور الانضغاط، فإن علاجها أمر بالغ الأهمية لمنع كسور مستقبلية. يشمل ذلك:
- الأدوية: مثل البيسفوسفونات، الدينوسوماب، أو هرمون الغدة الدرقية، التي تساعد على زيادة كثافة العظام.
- مكملات الكالسيوم وفيتامين د: لتعزيز صحة العظام.
- تغييرات نمط الحياة: نظام غذائي غني بالكالسيوم وفيتامين د، ممارسة التمارين الرياضية بانتظام (خاصة تمارين تحمل الوزن)، الإقلاع عن التدخين، والحد من استهلاك الكحول.
يُقدم الأستاذ الدكتور محمد هطيف في عيادته بصنعاء استشارات متخصصة لتقييم كل حالة ووضع خطة علاجية مخصصة، مع التركيز على أحدث التقنيات الجراحية وغير الجراحية لضمان أفضل النتائج للمرضى.
التعافي والوقاية من كسور الانضغاط
رحلة التعافي من كسر الانضغاط الفقاري تتطلب صبرًا والتزامًا، ولا تقتصر على علاج الكسر نفسه، بل تمتد لتشمل الوقاية من كسور مستقبلية، خاصة إذا كانت هشاشة العظام هي السبب الكامن.
مراحل التعافي
-
المرحلة الحادة (تخفيف الألم):
- تركز هذه المرحلة على إدارة الألم باستخدام الأدوية والراحة الموصى بها.
- قد يُنصح باستخدام دعامة ظهرية لتوفير الدعم وتقليل الحركة.
- تجنب الأنشطة التي تزيد الألم.
-
مرحلة إعادة التأهيل (استعادة الوظيفة):
- بمجرد أن يبدأ الألم في التراجع، يبدأ العلاج الطبيعي.
- يهدف العلاج الطبيعي إلى تقوية العضلات المحيطة بالعمود الفقري (الأساسية)، تحسين المرونة، واستعادة مدى الحركة.
- يُعد تعلم وضعيات الجسم الصحيحة وتقنيات الرفع الآمنة أمرًا حيويًا لمنع الإصابات المستقبلية.
- قد يوصي الأستاذ الدكتور محمد هطيف ببرنامج تمارين منزلية مخصص.
-
التعافي طويل الأمد (إدارة هشاشة العظام):
- إذا كانت هشاشة العظام هي السبب، فإن إدارة هذه الحالة تصبح جزءًا لا يتجزأ من التعافي.
- الالتزام بخطة العلاج الدوائي لهشاشة العظام.
- الحفاظ على نظام غذائي غني بالكالسيوم وفيتامين د.
- ممارسة التمارين الرياضية بانتظام (مثل المشي، الرقص، رفع الأثقال الخفيفة) لتقوية العظام والعضلات.
- المتابعة الدورية مع الأستاذ الدكتور محمد هطيف لتقييم كثافة العظام وتعديل خطة العلاج حسب الحاجة.
نصائح للوقاية
الوقاية خير من العلاج، خاصة عندما يتعلق الأمر بكسور الانضغاط الفقارية وهشاشة العظام:
-
نظام غذائي صحي:
- تناول الأطعمة الغنية بالكالسيوم (منتجات الألبان، الخضروات الورقية الخضراء، الأسماك الدهنية).
- الحصول على ما يكفي من فيتامين د (من أشعة الشمس، الأطعمة المدعمة، المكملات).
-
ممارسة التمارين الرياضية بانتظام:
- تمارين تحمل الوزن (المشي، الركض الخفيف) تساعد على بناء كثافة العظام.
- تمارين القوة (رفع الأثقال) تقوي العضلات التي تدعم العمود الفقري.
- تمارين التوازن (التاي تشي، اليوغا) يمكن أن تقلل من خطر السقوط.
- تجنب التدخين والإفراط في الكحول: كلاهما يضعف العظام ويزيد من خطر الإصابة بهشاشة العظام.
- فحص كثافة العظام (DEXA Scan): يُنصح به بانتظام للنساء بعد انقطاع الطمث والرجال فوق سن 70، أو لمن لديهم عوامل خطر لهشاشة العظام.
- معالجة الحالات الطبية الكامنة: السيطرة على الأمراض التي قد تساهم في ضعف العظام.
- بيئة آمنة: تقليل مخاطر السقوط في المنزل عن طريق إزالة العوائق، استخدام إضاءة جيدة، وتركيب درابزين.
- استشارة الأستاذ الدكتور محمد هطيف: في حالة وجود أي عوامل خطر أو أعراض، من الضروري استشارة أخصائي لتقييم الحالة ووضع خطة وقائية وعلاجية مخصصة.
من خلال الالتزام بهذه الإرشادات، يمكن للمرضى ليس فقط التعافي من كسور الانضغاط الفقارية ولكن أيضًا تقليل خطر الإصابة بها في المستقبل، مما يضمن حياة أكثر صحة ونشاطًا.
الأسئلة الشائعة حول كسور الانضغاط الفقارية
تُعد كسور الانضغاط الفقارية مصدر قلق للكثيرين، ولهذا السبب، جمعنا هنا بعض الأسئلة الأكثر شيوعًا مع إجاباتها لمساعدتك على فهم أفضل لهذه الحالة.
ما هو الفرق بين كسر الانضغاط وكسر الظهر العادي؟
كسر الانضغاط هو نوع محدد من كسور الظهر يؤثر على الفقرات، حيث تنهار الفقرة أو جزء منها، مما يؤدي إلى فقدان ارتفاعها. "كسر الظهر العادي" هو مصطلح عام يمكن أن يشمل أنواعًا مختلفة من الكسور في العمود الفقري، بما في ذلك كسور الانضغاط، أو كسور أخرى قد تؤثر على أجزاء مختلفة من الفقرة أو تسبب عدم استقرار.
هل يمكن أن يلتئم كسر الانضغاط الفقاري من تلقاء نفسه؟
نعم، العديد من كسور الانضغاط الفقارية المستقرة تلتئم من تلقاء نفسها مع الراحة وتخفيف الألم. ومع ذلك، قد يستغرق الأمر عدة أسابيع أو أشهر، وقد لا تستعيد الفقرة ارتفاعها الأصلي، مما يؤدي إلى تشوه. العلاج المناسب يسرع الشفاء ويقلل من الألم.
ما هي مدة التعافي من كسر الانضغاط الفقاري؟
تختلف مدة التعافي بناءً على شدة الكسر، نوع العلاج، وعمر المريض وصحته العامة. عادة ما يبدأ الألم الحاد في التحسن في غضون أسبوعين إلى أربعة أسابيع، ولكن الشفاء الكامل للعظم قد يستغرق من شهرين إلى ثلاثة أشهر. قد يستمر العلاج الطبيعي وإدارة هشاشة العظام لفترة أطول.
هل أحتاج إلى عملية جراحية لكل كسر انضغاط؟
لا، ليس كل كسر انضغاط يتطلب جراحة. يتم علاج معظم الكسور المستقرة بنجاح بالطرق التحفظية (الراحة، مسكنات الألم، الدعامات، العلاج الطبيعي). تُعد الجراحة خيارًا للكسور التي لا تستجيب للعلاج التحفظي، أو التي تسبب ألمًا شديدًا، أو التي تكون غير مستقرة وتضغط على الأعصاب.
ما هي مخاطر رأب الفقرات ورأب الحدبة؟
بشكل عام، تُعد هذه الإجراءات آمنة وفعالة. المخاطر المحتملة نادرة وتشمل العدوى، النزيف، تسرب الإسمنت العظمي خارج الفقرة
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك