تضيق العمود الفقري العنقي واعتلال النخاع: دليل المرضى الشامل للتشخيص والعلاج
الخلاصة الطبية السريعة: تضيق العمود الفقري العنقي مع اعتلال النخاع هو حالة خطيرة تحدث عند ضغط الحبل الشوكي في الرقبة، مما يؤدي إلى ضعف ووظائف عصبية غير طبيعية. يتطلب التشخيص المبكر والدقيق، والذي يشمل الفحص السريري والتصوير بالرنين المغناطيسي، لضمان خطة علاج فعالة قد تتراوح بين العلاج التحفظي والجراحة لتحسين النتائج ومنع تفاقم الضرر.
مقدمة حول تضيق العمود الفقري العنقي مع اعتلال النخاع
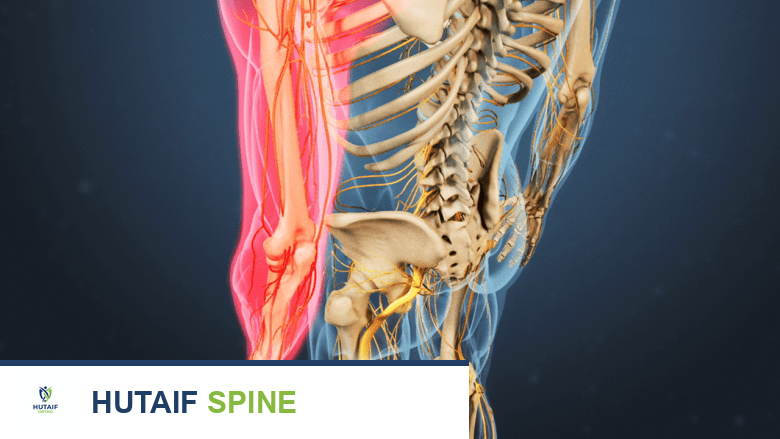
يُعد العمود الفقري العنقي دعامة أساسية للجسم، فهو يربط الرأس بالجذع ويحمي الحبل الشوكي الحساس الذي يمر من خلاله. عندما يحدث تضيق في القناة الشوكية العنقية، وهي المساحة التي يمر عبرها الحبل الشوكي في الرقبة، يمكن أن يؤدي ذلك إلى ضغط على الحبل الشوكي نفسه. تُعرف هذه الحالة باسم تضيق العمود الفقري العنقي مع اعتلال النخاع (Cervical Stenosis with Myelopathy)، وهي حالة خطيرة تتطلب اهتمامًا طبيًا فوريًا.
يمكن أن تتشابه أعراض اعتلال النخاع العنقي مع أعراض حالات أخرى مثل التصلب المتعدد (MS) أو نقص فيتامين B12، مما يجعل التشخيص الدقيق أمرًا بالغ الأهمية قبل البدء بأي خطة علاجية. إن التأخير في التشخيص أو العلاج يمكن أن يؤدي إلى تفاقم الضرر العصبي ويؤثر بشكل كبير على جودة حياة المريض.
في هذا الدليل الشامل، سنتعمق في فهم هذه الحالة المعقدة، بدءًا من تشريح العمود الفقري العنقي، مرورًا بالأسباب والأعراض، وصولاً إلى أحدث طرق التشخيص والعلاج. نهدف إلى تزويد المرضى وعائلاتهم بالمعلومات اللازمة لاتخاذ قرارات مستنيرة بشأن صحتهم، مع التأكيد على أهمية الاستشارة الطبية المتخصصة.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف الرائد في مجال جراحة العظام والعمود الفقري، ويقدم خبرته الواسعة في تشخيص وعلاج حالات تضيق العمود الفقري العنقي واعتلال النخاع، مستخدمًا أحدث التقنيات والأساليب العلاجية لضمان أفضل النتائج لمرضاه.
فهم تشريح العمود الفقري العنقي
لفهم طبيعة تضيق العمود الفقري العنقي مع اعتلال النخاع ، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري العنقي. يتكون العمود الفقري العنقي من سبع فقرات (C1-C7) تقع في منطقة الرقبة. هذه الفقرات مرتبة فوق بعضها البعض لتشكل قناة عظمية تحمي الحبل الشوكي.
مكونات العمود الفقري العنقي
- الفقرات العنقية: هي العظام التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف.
- الأقراص الفقرية: تقع بين كل فقرتين، وهي عبارة عن وسائد مرنة تعمل كممتص للصدمات وتسمح بحركة العمود الفقري.
- القناة الشوكية: هي الفتحة المركزية التي تتكون من تراص الفقرات، ويمر من خلالها الحبل الشوكي.
- الحبل الشوكي: هو امتداد للدماغ، ويمتد من جذع الدماغ إلى أسفل الظهر. في منطقة الرقبة، يُعرف باسم الحبل الشوكي العنقي، وهو المسؤول عن نقل الإشارات العصبية بين الدماغ وبقية أجزاء الجسم، بما في ذلك التحكم في الحركة والإحساس في الذراعين والساقين والجذع.
- الأعصاب الشوكية العنقية: تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات، وتتحكم في وظائف مختلفة في الرقبة والكتفين والذراعين واليدين.
كيف يؤثر التضيق على التشريح
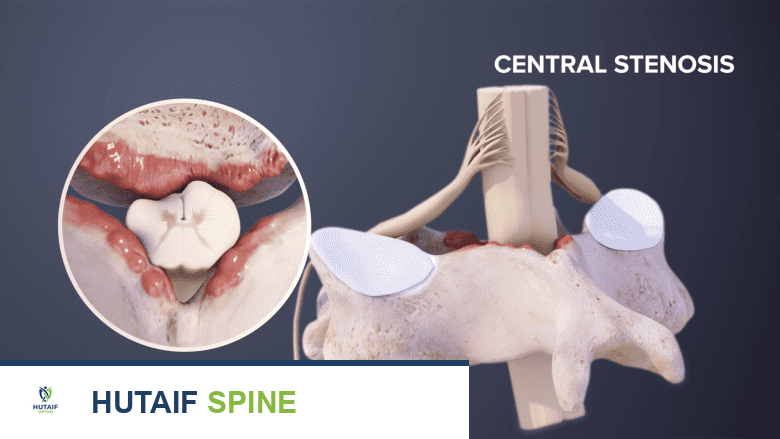
عندما يحدث تضيق في القناة الشوكية العنقية، فإنه يقلل من المساحة المتاحة للحبل الشوكي والأعصاب الشوكية. يمكن أن يحدث هذا التضيق بسبب عدة عوامل مثل تضخم العظام (النتوءات العظمية)، أو انتفاخ أو انزلاق الأقراص الفقرية، أو سماكة الأربطة المحيطة. يؤدي هذا الضغط المستمر على الحبل الشوكي إلى اعتلال النخاع، وهو خلل وظيفي في الحبل الشوكي نفسه، مما يؤثر على قدرته على نقل الإشارات العصبية بشكل صحيح، وينتج عنه مجموعة واسعة من الأعراض العصبية.
إن فهم هذه العلاقة بين التشريح والتضيق هو الخطوة الأولى نحو تقدير خطورة الحالة وأهمية التدخل الطبي السريع والدقيق.
الأسباب وعوامل الخطر لتضيق العمود الفقري العنقي
ينجم تضيق العمود الفقري العنقي مع اعتلال النخاع عادةً عن تغيرات تنكسية تحدث مع التقدم في العمر، ولكن هناك أسباب وعوامل خطر أخرى يمكن أن تساهم في تطور هذه الحالة.
الأسباب الرئيسية
- التهاب المفاصل التنكسي (الفُصال العظمي): يُعد السبب الأكثر شيوعًا. مع مرور الوقت، يمكن أن تتآكل الغضاريف التي تغطي المفاصل في العمود الفقري، مما يؤدي إلى احتكاك العظام وتكوين نتوءات عظمية (Osteophytes) أو ما يُعرف بـ "المناقير العظمية". هذه النتوءات يمكن أن تمتد إلى القناة الشوكية وتضغط على الحبل الشوكي.
- فتق القرص الغضروفي: عندما ينتفخ القرص الغضروفي أو ينزلق من مكانه، يمكن أن يضغط على الحبل الشوكي أو الأعصاب الشوكية القريبة.
- سماكة الأربطة: الأربطة التي تدعم العمود الفقري يمكن أن تتصلب وتزداد سمكًا مع التقدم في العمر، خاصة الرباط الأصفر (Ligamentum Flavum)، مما يقلل من مساحة القناة الشوكية.
- إصابات العمود الفقري: الحوادث أو الإصابات الرضحية في الرقبة يمكن أن تؤدي إلى كسور أو خلع في الفقرات، أو تسبب تورمًا وضغطًا على الحبل الشوكي.
- الأورام: في حالات نادرة، يمكن أن تتسبب الأورام الحميدة أو الخبيثة التي تنمو داخل أو حول القناة الشوكية في تضيقها.
- التشوهات الخلقية: يولد بعض الأشخاص بقناة شوكية ضيقة بشكل طبيعي، مما يجعلهم أكثر عرضة لتطوير اعتلال النخاع مع تقدم العمر أو عند حدوث تغيرات طفيفة.
- التكلس (Ossification) للرباط الطولي الخلفي: وهي حالة نادرة حيث تتصلب الأربطة في العمود الفقري وتتحول إلى عظم، مما يضغط على الحبل الشوكي.
عوامل الخطر
- العمر: يُعتبر التقدم في العمر عامل الخطر الرئيسي، حيث تزداد احتمالية حدوث التغيرات التنكسية بعد سن الخمسين.
- الوراثة: قد يكون هناك استعداد وراثي لتطوير تضيق العمود الفقري أو أمراض القرص.
- المهن التي تتطلب جهدًا بدنيًا: بعض المهن التي تتضمن رفع الأثقال أو حركات متكررة للرقبة قد تزيد من خطر الإصابة بإصابات العمود الفقري أو تسريع عملية التآكل.
- التدخين: يمكن أن يؤثر التدخين سلبًا على صحة الأقراص الفقرية ويزيد من خطر تدهورها.
- السمنة: يمكن أن تزيد السمنة من الضغط على العمود الفقري وتساهم في التآكل التنكسي.
إن التعرف على هذه الأسباب وعوامل الخطر يساعد في فهم كيفية الوقاية من تضيق العمود الفقري العنقي مع اعتلال النخاع، أو على الأقل، التشخيص المبكر للحالة والتعامل معها بفعالية.
الأعراض والعلامات السريرية لاعتلال النخاع العنقي
يمكن أن تظهر أعراض تضيق العمود الفقري العنقي مع اعتلال النخاع بشكل تدريجي وتتفاقم بمرور الوقت، مما يجعل التشخيص صعبًا في مراحله المبكرة. تنتج هذه الأعراض عن خلل في وظائف الأعصاب في الحبل الشوكي، وتُعرف بـ "العجز العصبي".
الأعراض الشائعة التي يبلغ عنها المرضى
- ألم الرقبة وتيبسها: قد يكون الألم خفيفًا أو شديدًا، وقد ينتشر إلى الكتفين أو الذراعين.
- ضعف في الذراعين والساقين: قد يلاحظ المريض صعوبة في رفع الأشياء، أو ضعفًا عامًا في الأطراف.
- خدر أو تنميل (Paresthesia): إحساس بالخدر أو الوخز في اليدين، الذراعين، الساقين، أو القدمين.
- فقدان التنسيق والتوازن: صعوبة في المشي، التعثر المتكرر، أو الشعور بعدم الثبات.
- صعوبة في الحركات الدقيقة: مثل الكتابة، استخدام الأزرار، أو التقاط الأشياء الصغيرة.
- خلل وظيفي في الأمعاء والمثانة: في الحالات المتقدمة، قد يعاني المريض من مشاكل في التحكم في البول أو البراز.
- تغيرات في المشية (Gait changes): قد يصبح المشي غير متوازن أو متشنج (spastic).
العلامات السريرية التي يكتشفها الطبيب أثناء الفحص
خلال الفحص البدني والعصبي، يمكن للأستاذ الدكتور محمد هطيف وفريقه اكتشاف علامات سريرية محددة تشير إلى اعتلال النخاع العنقي. هذه العلامات تعكس ضعفًا في وظائف الأعصاب الطويلة (long-tract deficits) التي تنزل من الدماغ عبر الحبل الشوكي:
- زيادة توتر العضلات في الساقين (Hypertonia): قد تبدو العضلات مشدودة أو متصلبة.
- ردود الفعل الوترية العميقة المبالغ فيها (Hyperreflexia): استجابة مفرطة للمطرقة العصبية عند فحص الركبة والكاحل.
- الارتجاج العضلي (Clonus): حركة لا إرادية متكررة للقدم لأعلى ولأسفل عند دفعها بقوة نحو الأعلى.
- منعكس بابينسكي الإيجابي (Babinski reflex): عند خدش باطن القدم، تتجه إصبع القدم الكبير إلى الأعلى بدلاً من الأسفل (الاستجابة الطبيعية). هذه علامة مهمة على وجود مشكلة في المسار الهرمي العصبي.
- منعكس هوفمان الإيجابي (Hoffman reflex): عند نقر الإصبع الأوسط للمريض، تنثني إبهامه وسبابة يده لا إراديًا.
- صعوبة المشي الترادفي (Tandem walking): يجد المريض صعوبة في المشي بوضع قدم واحدة أمام الأخرى مباشرة (كالمشي على حبل).
يجب التأكيد على أن هذه القائمة ليست شاملة لجميع العلامات السريرية، وأن بعض هذه العلامات يمكن أن تكون موجودة في حالات أخرى. لذلك، لا ينبغي إجراء التشخيص بناءً على عدد قليل من العلامات السريرية فقط، بل يتطلب تقييمًا شاملاً ودقيقًا.
التشخيص الدقيق لتضيق العمود الفقري العنقي مع اعتلال النخاع
يُعد التشخيص الدقيق والمبكر لـ تضيق العمود الفقري العنقي مع اعتلال النخاع حجر الزاوية في تحقيق أفضل النتائج العلاجية. فكلما تم اكتشاف الحالة وعلاجها مبكرًا، قل الضرر الذي يلحق بالحبل الشوكي. تبدأ عملية التشخيص عادةً بفحص شامل يقوم به طبيب متخصص مثل الأستاذ الدكتور محمد هطيف .
التاريخ الطبي والفحص البدني
- التاريخ الطبي المفصل: سيقوم الطبيب بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، مدى شدتها، وما إذا كانت هناك عوامل تزيدها أو تخففها. كما سيسأل عن التاريخ الصحي العام، أي إصابات سابقة في الرقبة، والأدوية التي يتناولها المريض.
- الفحص البدني والعصبي: يشمل هذا الفحص تقييمًا دقيقًا لقوة العضلات، الإحساس، ردود الفعل الوترية العميقة، والتنسيق والتوازن. سيبحث الطبيب عن العلامات السريرية المذكورة سابقًا مثل منعكس بابينسكي وهوفمان، والارتجاج العضلي، وصعوبة المشي الترادفي.
إذا اشتبه الأستاذ الدكتور محمد هطيف في وجود اعتلال نخاع عنقي بناءً على الفحص السريري، فإنه سيطلب على الأرجح إجراء فحوصات تصويرية متقدمة لتأكيد التشخيص.
الفحوصات التشخيصية المتقدمة

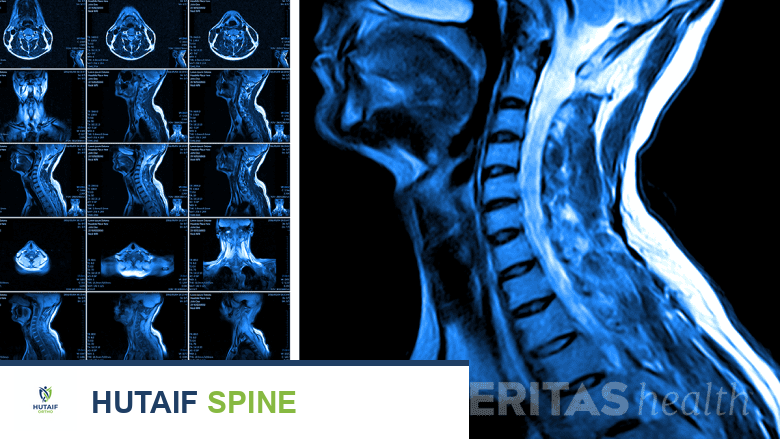
تُستخدم فحوصات التصوير بالرنين المغناطيسي لتأكيد تشخيص تضيق العمود الفقري العنقي مع اعتلال النخاع.
تُستخدم هذه الفحوصات لتحديد مدى التضيق وموقعه، وتقييم درجة الضغط على الحبل الشوكي والأعصاب.
-
دراسات التصوير:
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي (MRI) هو الفحص الأكثر شيوعًا وفعالية لتشخيص اعتلال النخاع العنقي. يوفر صورًا مفصلة للحبل الشوكي والأقراص الفقرية والأربطة والأنسجة الرخوة، مما يسمح للطبيب برؤية مكان ومدى الضغط على الحبل الشوكي.
- التصوير المقطعي المحوسب مع تصوير النخاع (CT Myelogram): في بعض الحالات، خاصة إذا كان المريض لا يستطيع إجراء التصوير بالرنين المغناطيسي (بسبب وجود أجهزة معدنية مزروعة)، يمكن استخدام التصوير المقطعي المحوسب مع تصوير النخاع (CT Myelogram) . يتضمن هذا الإجراء حقن صبغة تباين في الفراغ حول الحبل الشوكي قبل إجراء التصوير المقطعي، مما يساعد على إظهار أي تضيق أو ضغط على الحبل الشوكي بوضوح.
- الأشعة السينية للعمود الفقري العنقي (Flexion/Extension X-rays): تُستخدم هذه الأشعة لتقييم استقرار العمود الفقري العنقي والكشف عن أي حركة غير طبيعية بين الفقرات، والتي قد تكون موجودة مع اعتلال النخاع وتؤثر على القرارات العلاجية.
-
الدراسات الكهربائية:
- اختبار الإمكانات الحسية الجسدية المستثارة (SSEP): في بعض الحالات، يمكن إجراء اختبار الإمكانات الحسية الجسدية المستثارة (SSEP) لتقييم وظيفة الحبل الشوكي. يتضمن هذا الاختبار تحفيز الأعصاب في الذراعين أو الساقين وتسجيل الإشارات الكهربائية في الدماغ. إذا كان هناك تأخير في وصول الإشارة إلى الدماغ، فهذا يشير إلى وجود خلل أو ضغط على الحبل الشوكي.
يُعد التشخيص المبكر لـ تضيق العمود الفقري العنقي مع اعتلال النخاع أمرًا بالغ الأهمية، حيث يمكن أن يؤدي إلى نتائج علاجية أفضل ويقلل من خطر حدوث ضرر دائم للحبل الشوكي. بفضل خبرة الأستاذ الدكتور محمد هطيف واستخدامه لأحدث تقنيات التشخيص، يمكن للمرضى في صنعاء الحصول على تقييم دقيق وشامل لحالتهم.
خيارات علاج تضيق العمود الفقري العنقي مع اعتلال النخاع
يهدف علاج تضيق العمود الفقري العنقي مع اعتلال النخاع إلى تخفيف الضغط عن الحبل الشوكي، وتخفيف الأعراض، ومنع تفاقم الضرر العصبي. تعتمد خطة العلاج على شدة الأعراض، ومدى التضيق، والحالة الصحية العامة للمريض. يقدم الأستاذ الدكتور محمد هطيف خطط علاج مخصصة لكل مريض، بدءًا من الخيارات التحفظية وصولاً إلى التدخلات الجراحية المتقدمة.
العلاج التحفظي (غير الجراحي)
في بعض الحالات الخفيفة، أو عندما لا تكون الجراحة خيارًا مناسبًا، يمكن تجربة العلاج التحفظي. ومع ذلك، يجب ملاحظة أن العلاج التحفظي غالبًا ما يكون أقل فعالية في حالات اعتلال النخاع العنقي المتقدمة، حيث أن الضغط على الحبل الشوكي يتطلب عادةً تخفيفًا مباشرًا.
-
الأدوية:
- مسكنات الألم ومضادات الالتهاب: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات.
- الكورتيكوستيرويدات الفموية: لتقليل الالتهاب والتورم حول الحبل الشوكي.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- العلاج الطبيعي: يركز على تقوية عضلات الرقبة والكتفين، وتحسين المرونة، والمساعدة في الحفاظ على وضعية جيدة. قد يتضمن تمارين الإطالة والتقوية، والعلاج اليدوي، وتقنيات تخفيف الألم.
- حقن الستيرويد فوق الجافية: يمكن حقن الكورتيكوستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي لتقليل الالتهاب والألم.
- دعامات الرقبة (الأطواق): قد يُنصح باستخدام دعامة عنقية لفترة قصيرة لتحديد حركة الرقبة وتوفير الراحة، ولكن لا يُنصح بالاستخدام طويل الأمد.
العلاج الجراحي
يُعتبر التدخل الجراحي هو الخيار الأكثر فعالية والأكثر شيوعًا في علاج تضيق العمود الفقري العنقي مع اعتلال النخاع، خاصة عندما تكون الأعراض متوسطة إلى شديدة، أو عندما تتدهور الأعراض على الرغم من العلاج التحفظي. تهدف الجراحة إلى تخفيف الضغط عن الحبل الشوكي والأعصاب، ومنع المزيد من الضرر.
يقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بعناية فائقة لتحديد أفضل نهج جراحي، والذي قد يشمل:
- استئصال الصفيحة الفقرية (Laminectomy): يتضمن إزالة جزء من القوس الفقري (الصفيحة) لتوسيع القناة الشوكية وتخفيف الضغط عن الحبل الشوكي. غالبًا ما يتم دمج هذا الإجراء مع دمج الفقرات (Fusion) لضمان استقرار العمود الفقري.
- رأب الصفيحة الفقرية (Laminoplasty): بدلاً من إزالة الصفيحة بالكامل، يتم عمل مفصلة على جانب واحد من الصفيحة ورفعها لتوسيع القناة الشوكية، ثم تثبيتها في مكانها الجديد. يحافظ هذا الإجراء على بعض العظام والأربطة الطبيعية.
- **است
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك