تشخيص التهاب مفاصل العمود الفقري: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تشخيص التهاب مفاصل العمود الفقري عملية معقدة تتطلب تقييمًا شاملاً يشمل التاريخ المرضي والفحص السريري والتصوير الطبي والفحوصات المخبرية. يهدف التشخيص إلى تحديد السبب الدقيق للألم وتوجيه خطة العلاج المناسبة، والتي قد تتراوح من العلاج التحفظي إلى التدخلات الجراحية تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة حول التهاب مفاصل العمود الفقري
يُعد التهاب مفاصل العمود الفقري، المعروف أيضًا بالفُصال العظمي للعمود الفقري، حالة شائعة ومؤلمة تؤثر على الملايين حول العالم. يحدث هذا الالتهاب عندما يتآكل الغضروف الواقي الذي يغطي نهايات العظام في المفاصل الفقرية، مما يؤدي إلى احتكاك العظام ببعضها البعض، وينتج عنه ألم وتصلب وتقييد في الحركة. يمكن أن يؤثر التهاب مفاصل العمود الفقري على أي جزء من العمود الفقري، من الرقبة (الفقرات العنقية) إلى أسفل الظهر (الفقرات القطنية)، ويؤثر بشكل كبير على جودة حياة المريض.
إن فهم طبيعة هذه الحالة وتشخيصها بدقة هو الخطوة الأولى والأكثر أهمية نحو التعافي الفعال وإدارة الألم. نظرًا لتعقيد العمود الفقري وتنوع أسباب آلام الظهر والرقبة، لا يوجد اختبار واحد يمكنه تشخيص التهاب مفاصل العمود الفقري بشكل قاطع. بدلاً من ذلك، يتطلب التشخيص الدقيق نهجًا شاملاً ومتعدد الأوجه يجمع بين التاريخ المرضي المفصل، والفحص السريري الدقيق، واستخدام تقنيات التصوير المتقدمة، وفي بعض الحالات، الفحوصات المخبرية.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب تشخيص التهاب مفاصل العمود الفقري، مع التركيز على أهمية كل خطوة ودورها في تحديد خطة علاجية مخصصة. سنسلط الضوء على الخبرة المتميزة للأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، والذي يتبنى نهجًا متكاملاً لتقديم أفضل رعاية تشخيصية وعلاجية لمرضاه.
التشريح الأساسي للعمود الفقري
لفهم كيفية تشخيص وعلاج التهاب مفاصل العمود الفقري، من الضروري أن يكون لدينا فهم أساسي لتشريح العمود الفقري. العمود الفقري هو الهيكل المحوري للجسم، ويوفر الدعم والمرونة ويحمي الحبل الشوكي والأعصاب. يتكون العمود الفقري من 33 فقرة، مقسمة إلى مناطق مختلفة:
الفقرات العنقية
تتكون من سبع فقرات (C1-C7) في منطقة الرقبة. هذه الفقرات صغيرة وتوفر مرونة كبيرة للرأس والرقبة.
الفقرات الصدرية
تتكون من اثنتي عشرة فقرة (T1-T12) في منطقة منتصف الظهر، وتتصل بالأضلاع. توفر هذه الفقرات ثباتًا أكبر.
الفقرات القطنية
تتكون من خمس فقرات (L1-L5) في منطقة أسفل الظهر. هذه الفقرات هي الأكبر والأقوى، وتتحمل معظم وزن الجسم وتوفر مرونة للحركة.
الفقرات العجزية والعصعصية
تتكون من خمس فقرات عجزية (S1-S5) ملتحمة وخمس فقرات عصعصية ملتحمة، تشكل قاعدة العمود الفقري.
مكونات الفقرة الفردية
كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف. بين كل فقرتين توجد:
- الأقراص الفقرية (Intervertebral Discs): هي وسائد مرنة تعمل كممتصات للصدمات وتسمح بحركة العمود الفقري. تتكون من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي (النواة اللبية).
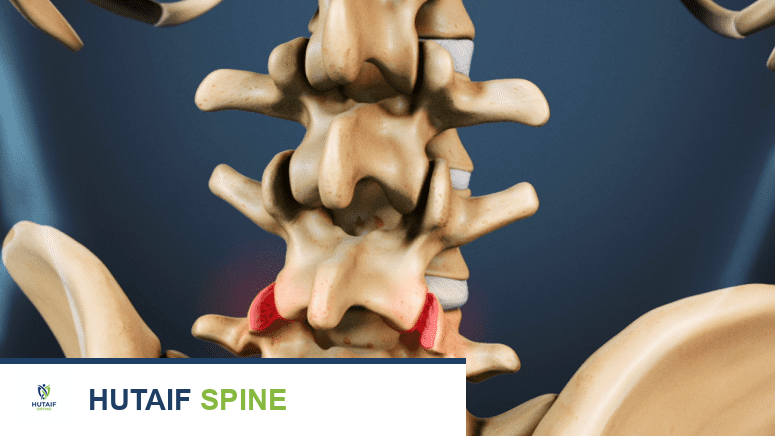
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتربط الفقرات ببعضها البعض وتسمح بالحركة الانزلاقية. هذه المفاصل هي الأكثر تأثرًا بالتهاب المفاصل التنكسي (الفُصال العظمي).
- القناة الشوكية (Spinal Canal): هي مساحة مجوفة تمتد عبر مركز العمود الفقري وتحتوي على الحبل الشوكي والأعصاب.
- الأعصاب الشوكية (Spinal Nerves): تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (الثقبة العصبية) وتتفرع لتغذي أجزاء مختلفة من الجسم.
عندما يتأثر الغضروف في المفاصل الوجيهية بالتهاب المفاصل، يمكن أن يؤدي ذلك إلى تآكل وتكون نتوءات عظمية (Osteophytes) تضغط على الأعصاب، مما يسبب الألم والأعراض الأخرى التي سنتناولها بالتفصيل.
الأسباب وعوامل الخطر لالتهاب مفاصل العمود الفقري
يُعد التهاب مفاصل العمود الفقري حالة متعددة العوامل، مما يعني أن هناك عدة أسباب وعوامل تزيد من خطر الإصابة به. فهم هذه العوامل يساعد في الوقاية والتشخيص المبكر.
التقدم في العمر
يُعد العمر عامل الخطر الأكثر شيوعًا. مع التقدم في السن، تتدهور الغضاريف بشكل طبيعي وتفقد مرونتها وقدرتها على امتصاص الصدمات، مما يزيد من احتمالية الإصابة بالفُصال العظمي.
الوراثة
تلعب الجينات دورًا في تحديد مدى قابلية الشخص للإصابة بالتهاب المفاصل. إذا كان هناك تاريخ عائلي للمرض، فقد يكون الشخص أكثر عرضة للإصابة به.
الإصابات السابقة للعمود الفقري
أي إصابة سابقة في الظهر أو الرقبة، مثل الكسور، الالتواءات، أو الصدمات، يمكن أن تزيد من خطر تطور التهاب المفاصل في تلك المنطقة بمرور الوقت.
الإجهاد المتكرر والحركات المتكررة
الأشخاص الذين يمارسون وظائف تتطلب رفع الأثقال بشكل متكرر، أو حركات العمود الفقري المتكررة، أو الوقوف لفترات طويلة، قد يكونون أكثر عرضة للإجهاد الميكانيكي على مفاصل العمود الفقري.
السمنة وزيادة الوزن
يزيد الوزن الزائد من الضغط على المفاصل الحاملة للوزن في العمود الفقري، خاصة في منطقة أسفل الظهر، مما يسرع من تآكل الغضاريف.
ضعف العضلات المحيطة بالعمود الفقري
العضلات القوية في البطن والظهر ضرورية لدعم العمود الفقري. ضعف هذه العضلات يمكن أن يؤدي إلى زيادة الضغط على المفاصل الفقرية.
الأمراض الالتهابية الأخرى
في بعض الحالات، يمكن أن يكون التهاب مفاصل العمود الفقري جزءًا من أمراض التهابية جهازية مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق، والتي تتطلب نهجًا علاجيًا مختلفًا.
التشوهات الهيكلية
بعض التشوهات الخلقية أو المكتسبة في العمود الفقري، مثل الجنف (انحناء العمود الفقري)، يمكن أن تضع ضغطًا غير متساوٍ على المفاصل، مما يزيد من خطر الإصابة بالتهاب المفاصل.
نمط الحياة غير النشط
قلة الحركة والنشاط البدني يمكن أن تساهم في ضعف العضلات وتيبس المفاصل، مما يزيد من خطر الإصابة بالتهاب مفاصل العمود الفقري.
الأعراض الشائعة لالتهاب مفاصل العمود الفقري
تتنوع أعراض التهاب مفاصل العمود الفقري بشكل كبير من شخص لآخر، وتعتمد على شدة الحالة وموقعها الدقيق في العمود الفقري. ومع ذلك، هناك بعض الأعراض الشائعة التي يجب الانتباه إليها:
الألم
- ألم موضعي: غالبًا ما يكون الألم هو العرض الرئيسي، وقد يتركز في منطقة معينة من الرقبة أو الظهر.
- ألم إشعاعي: يمكن أن ينتشر الألم إلى الذراعين أو الساقين إذا كان هناك ضغط على الأعصاب (اعتلال الجذور)، وقد يوصف بأنه ألم حاد، حارق، أو كهربائي.
- نمط الألم: عادة ما يكون الألم أسوأ في الصباح أو بعد فترات طويلة من عدم النشاط، ويتحسن مع الحركة الخفيفة. قد يزداد سوءًا في نهاية اليوم أو بعد النشاط البدني المجهد.
التصلب
- تصلب صباحي: يشعر المريض بتصلب في الرقبة أو الظهر عند الاستيقاظ من النوم، وقد يستمر هذا التصلب لعدة دقائق أو حتى ساعات.
- تصلب بعد الخمول: يمكن أن يحدث التصلب أيضًا بعد الجلوس أو الوقوف لفترة طويلة.
تقييد الحركة
قد يجد المرضى صعوبة في أداء حركات معينة، مثل تدوير الرقبة، أو الانحناء، أو استدارة الجذع، بسبب الألم والتصلب.
ضعف العضلات
إذا كان هناك ضغط شديد على الأعصاب، فقد يؤدي ذلك إلى ضعف في العضلات التي تغذيها تلك الأعصاب، مما يؤثر على قوة الذراعين أو الساقين.
التنميل والوخز
يمكن أن يشعر المريض بالتنميل (الخدر) أو الوخز (الدبابيس والإبر) في الذراعين أو الساقين أو اليدين أو القدمين، نتيجة لضغط الأعصاب.
الصداع
في حالات التهاب مفاصل العمود الفقري العنقي (الرقبة)، قد يعاني المريض من صداع يأتي من قاعدة الجمجمة وينتشر إلى الرأس.
صوت طقطقة أو احتكاك
قد يسمع بعض المرضى صوت طقطقة أو احتكاك (Crepitus) عند تحريك العمود الفقري، نتيجة لاحتكاك العظام المتضررة.
فقدان التوازن
في الحالات المتقدمة، حيث يؤثر الضغط على الحبل الشوكي، قد يعاني المريض من مشاكل في التوازن أو المشي.
من المهم ملاحظة أن هذه الأعراض قد تكون مؤشرًا على حالات أخرى أيضًا. لذلك، فإن التشخيص الدقيق من قبل أخصائي مثل الأستاذ الدكتور محمد هطيف في صنعاء أمر حيوي لتحديد السبب الحقيقي للألم وتلقي العلاج المناسب.
تشخيص التهاب مفاصل العمود الفقري
كما ذكرنا سابقًا، لا يوجد اختبار واحد يمكنه تشخيص التهاب مفاصل العمود الفقري بشكل قاطع. بدلاً من ذلك، يعتمد التشخيص على عملية شاملة تتضمن عدة مراحل لجمع المعلومات وتقييم الحالة بدقة. يتبع الأستاذ الدكتور محمد هطيف نهجًا منهجيًا لضمان تشخيص دقيق وشامل لمرضاه في صنعاء.
المقابلة والتاريخ المرضي المفصل
الخطوة الأولى والأكثر أهمية في عملية التشخيص هي المقابلة التفصيلية مع المريض. يقوم الأستاذ الدكتور محمد هطيف بطرح مجموعة من الأسئلة لفهم طبيعة الأعراض وتاريخها، وتشمل هذه الأسئلة:
- متى بدأت الأعراض؟ يساعد هذا في تحديد ما إذا كانت الحالة حادة أم مزمنة.
- ما هو نمط الألم والتصلب؟ هل يزداد سوءًا في الصباح أو بعد فترات الخمول؟ هل يتحسن مع الحركة؟
- ما الذي يخفف الألم أو يزيده سوءًا؟ هل هناك وضعيات معينة أو أنشطة تؤثر على الألم؟
- هل هناك أي أعراض أخرى مصاحبة؟ مثل التنميل، الوخز، الضعف، أو مشاكل في التوازن.
- التاريخ الطبي السابق: هل عانى المريض من إصابات سابقة، أو خضع لعمليات جراحية، أو يعاني من حالات طبية أخرى (مثل السكري، أمراض القلب)؟
- التاريخ الدوائي: ما هي الأدوية التي يتناولها المريض حاليًا؟
- نمط الحياة والمهنة: هل تتطلب وظيفة المريض أو هواياته مجهودًا بدنيًا معينًا أو حركات متكررة؟
قد ينصح الأستاذ الدكتور محمد هطيف المريض بالاحتفاظ بمفكرة لتسجيل الأعراض ومتى تحدث قبل الموعد، لتقديم معلومات أكثر دقة وشاملة.
الفحص السريري الدقيق
بعد جمع التاريخ المرضي، يقوم الطبيب بإجراء فحص سريري شامل لتقييم الصحة العامة للمريض والعمود الفقري. يتضمن هذا الفحص عدة اختبارات ومناورات:
- الفحص البصري (Visual Inspection): يتم تقييم وضعية الجسم العامة للمريض، وملاحظة أي تشوهات واضحة في العمود الفقري، أو تغيرات في الجلد فوق المنطقة المصابة (مثل الاحمرار أو التورم).
- الفحص باللمس (Hands-on Inspection / Palpation): يقوم الطبيب بالضغط بلطف على طول العمود الفقري والمناطق المحيطة لتحديد أي مناطق مؤلمة، أو تشنجات عضلية، أو نقاط حساسة.
- اختبارات مدى الحركة (Range of Motion Tests): يتم تقييم قدرة المريض على تحريك الرقبة والظهر في اتجاهات مختلفة (الانحناء للأمام والخلف، الدوران، الانحناء الجانبي) لتحديد أي قيود في الحركة أو ألم مصاحب.
- الفحص القطاعي (Segmental Examination): يركز هذا الفحص على تقييم حركة كل فقرة على حدة لتحديد أي تيبس أو خلل وظيفي في المفاصل الفقرية.
- الفحص العصبي (Neurological Examination): يتضمن هذا الفحص اختبارات لتقييم قوة العضلات، والإحساس الجلدي (القدرة على الشعور باللمس أو الألم)، وردود الفعل الانعكاسية. يساعد هذا في تحديد ما إذا كان هناك ضغط على الأعصاب الشوكية أو الحبل الشوكي.
قد يستخدم الأستاذ الدكتور محمد هطيف مناورات واختبارات خاصة أخرى للمساعدة في تضييق نطاق مصدر الألم وتحديد التشخيص المحتمل.
التصوير الطبي والفحوصات المخبرية
إذا كان هناك اشتباه في التهاب مفاصل العمود الفقري بناءً على التاريخ المرضي والفحص السريري، فقد يتم طلب فحوصات تصوير طبي وفحوصات مخبرية لتأكيد التشخيص واستبعاد الأسباب المحتملة الأخرى لألم المريض.

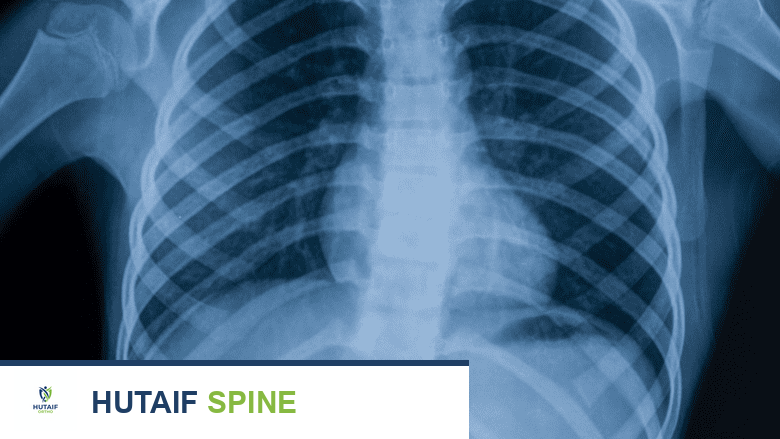
تُعد الأشعة السينية مفيدة في تشخيص التهاب مفاصل العمود الفقري.
الأشعة السينية X-ray
تُظهر الأشعة السينية علامات التغيرات التنكسية في العظام، مثل:
*
النتوءات العظمية (Bone Spurs / Osteophytes):
وهي نمو عظمي إضافي يحاول الجسم من خلاله تعويض فقدان الغضروف. يمكن أن تظهر هذه النتوءات في المفاصل الوجيهية.
*
تضيق المسافة بين المفاصل:
يشير إلى تآكل الغضروف.
على الرغم من أن الأشعة السينية مفيدة، إلا أنها لا تظهر الأنسجة الرخوة مثل الغضاريف أو الأقراص أو الأعصاب بوضوح. كما يجب ملاحظة أن وجود علامات التهاب المفاصل في الأشعة السينية لا يعني بالضرورة أن المريض سيشعر بالألم، والعكس صحيح، فقد يعاني شخص من ألم شديد دون وجود علامات واضحة في الأشعة السينية.
الأشعة المقطعية CT Scan
توفر الأشعة المقطعية صورًا مقطعية للعمود الفقري، مما يسمح للطبيب برؤية تفاصيل أكثر دقة للعظام والهياكل العظمية. على سبيل المثال، يمكن للأشعة المقطعية أن توضح ما إذا كانت القناة الشوكية توفر مساحة كافية للحبل الشوكي. تتطلب الأشعة المقطعية من المريض البقاء ثابتًا لعدة دقائق، وتتميز بأنها توفر جرعة إشعاعية أعلى بكثير من الأشعة السينية الواحدة.
الرنين المغناطيسي MRI Scan
مثل الأشعة المقطعية، يوفر الرنين المغناطيسي صورًا مقطعية للعمود الفقري. ومع ذلك، على عكس الأشعة السينية والأشعة المقطعية، لا يستخدم الرنين المغناطيسي الإشعاع. بدلاً من ذلك، يستخدم مجالًا مغناطيسيًا قويًا وموجات راديوية لإنشاء صور مفصلة للأنسجة الرخوة، بما في ذلك الأقراص الفقرية والأربطة والأوتار والعضلات والأعصاب والحبل الشوكي. يُعد الرنين المغناطيسي أداة ممتازة لتقييم ضغط الأعصاب، وتلف الأقراص، والالتهاب. تتطلب معظم فحوصات الرنين المغناطيسي من المريض الاستلقاء داخل أنبوب طويل وضيّق لمدة 30 إلى 60 دقيقة.
فحص SPECT Scan (التصوير المقطعي بالإصدار الفوتوني الوحيد)
يستخدم فحص SPECT الطب النووي ويوفر صورًا مرئية للوظائف الأيضية، مثل تدفق الدم. غالبًا ما يستخدم هذا الفحص بالاقتران مع الأشعة المقطعية للمساعدة في تحديد المكان الدقيق للمشكلة في العمود الفقري، خاصة في حالات الألم المزمن أو المعقدة.
الحقن التشخيصي
في بعض الحالات، قد يقوم الأستاذ الدكتور محمد هطيف بحقن مخدر موضعي (وربما كورتيكوستيرويد) في المفصل الوجيهي أو بالقرب من العصب الذي يُشتبه في كونه مصدر الألم. ثم يلاحظ الطبيب كيف يؤثر هذا الحقن على مستويات ألم المريض.
- إذا شعر المريض براحة كاملة من الألم خلال ساعات قليلة بعد الحقن، فهذا يشير بقوة إلى أن المنطقة المحقونة هي المصدر المحتمل للألم.
- إذا كان هناك راحة جزئية فقط، فقد يكون هناك مصدر إضافي للألم، وقد يتم النظر في حقن إضافية أو دراسات تشخيصية أخرى.
تُعد هذه الإجراءات التشخيصية دقيقة للغاية وتساعد في تحديد مصدر الألم بدقة، مما يوجه خطة العلاج بشكل فعال.
الفحوصات المخبرية
في بعض الحالات، قد تُستخدم الفحوصات المخبرية لاستبعاد حالات أخرى قد تسبب أعراضًا مشابهة، مثل:
*
أمراض المناعة الذاتية:
مثل التهاب المفاصل الروماتويدي أو التهاب الفقار اللاصق.
*
الالتهابات:
التي قد تسبب ألمًا في العمود الفقري.
*
الأورام الخبيثة:
التي قد تضغط على الأعصاب أو العظام.
قد تتطلب هذه الفحوصات سحب عينة دم أو سحب عينة من السائل الشوكي (البزل القطني).
إن الجمع بين هذه الأدوات التشخيصية، إلى جانب الخبرة السريرية الواسعة للأستاذ الدكتور محمد هطيف، يضمن تشخيصًا دقيقًا وشاملًا لالتهاب مفاصل العمود الفقري، مما يمهد الطريق لخطة علاجية فعالة ومخصصة لكل مريض.
خيارات علاج التهاب مفاصل العمود الفقري
بمجرد تشخيص التهاب مفاصل العمود الفقري بدقة من قبل الأستاذ الدكتور محمد هطيف، يتم وضع خطة علاجية مخصصة تهدف إلى تخفيف الألم، وتحسين الوظيفة، ومنع تفاقم الحالة. تتراوح خيارات العلاج من التحفظية إلى التدخلية والجراحية، ويعتمد الاختيار على شدة الأعراض، وموقع الالتهاب، والصحة العامة للمريض.
العلاج التحفظي
يُعد العلاج التحفظي هو الخط الأول لمعظم حالات التهاب مفاصل العمود الفقري، ويركز على تخفيف الأعراض وتحسين جودة الحياة دون الحاجة إلى تدخلات جراحية.
العلاج الطبيعي
يُعد العلاج الطبيعي حجر الزاوية في إدارة التهاب مفاصل العمود الفقري. يهدف إلى:
*
تقوية العضلات:
عضلات البطن والظهر لتقديم دعم أفضل للعمود الفقري.
*
تحسين المرونة:
من خلال تمارين الإطالة لزيادة مدى حركة المفاصل.
*
تحسين الوضعية:
لتقليل الضغط على المفاصل الفقرية.
*
تخفيف الألم:
باستخدام تقنيات مثل العلاج بالحرارة أو البرودة، والتدليك، والتحفيز الكهربائي.
الأدوية
قد يصف الطبيب مجموعة متنوعة من الأدوية لتخفيف الألم والالتهاب:
*
مضادات الالتهاب غير الستيرويدية (NSAIDs):
مثل الإيبوبروفين والنابروكسين، لتقليل الألم والالتهاب.
*
مرخيات العضلات:
لتخفيف التشنجات العضلية المصاحبة للألم.
*
مسكنات الألم:
مثل الأسيتامينوفين، لتخفيف الألم الخفيف إلى المتوسط.
*
الأدوية الموضعية:
مثل الكريمات والمراهم التي تحتوي على مسكنات أو مضادات التهاب.
*
مضادات الاكتئاب:
في بعض الحالات، قد تُستخدم مضادات الاكتئاب ثلاثية الحلقات أو مثبطات استرداد السيروتونين والنوربينفرين بجرعات منخفضة للمساعدة في إدارة الألم المزمن.
تعديل نمط الحياة
يلعب تعديل نمط الحياة دورًا كبيرًا في إدارة الحالة:
*
الحفاظ على وزن صحي:
لتقليل الضغط على العمود الفقري.
*
ممارسة التمارين الرياضية بانتظام:
الأنشطة منخفضة التأثير مثل المشي، السباحة، واليوجا يمكن أن تحسن المرونة والقوة.
*
تطبيق الحرارة أو البرودة:
يمكن أن تساعد الكمادات الدافئة في تخفيف التصلب، بينما تساعد الكمادات الباردة في تقليل الالتهاب والألم الحاد.
*
تغيير الوضعيات:
تجنب الجلوس أو الوقوف لفترات طويلة، واستخدام كراسي داعمة ومريحة.
الإجراءات التدخلية
إذا لم يستجب المريض للعلاج التحفظي، قد يوصي الأستاذ الدكتور محمد هطيف ببعض الإجراءات التدخلية التي تهدف إلى تخفيف الألم بشكل مباشر.
حقن الستيرويد فوق الجافية
يتم حقن الكورتيكوستيرويد (مضاد للالتهاب قوي) ومخدر موضعي في الفراغ فوق الجافية حول الحبل الشوكي والأعصاب. يهدف هذا الحقن إلى تقليل الالتهاب وتخفيف الألم الإشعاعي الناجم عن ضغط الأعصاب.
حقن المفاصل الوجيهية
يتم حقن الستيرويد والمخدر الموضعي مباشرة في المفصل الوجيهي المصاب. يساعد هذا في تشخيص مصدر الألم وعلاجه في نفس الوقت.
كتل الأعصاب (Nerve Blocks)
يتم حقن مخدر موضعي بالقرب من الأعصاب الحسية التي تنقل إشارات الألم من المفاصل المصابة. يمكن أن يوفر هذا تخفيفًا مؤقتًا للألم.
استئصال العصب بالترددات الراديوية (Radiofrequency Ablation)
بعد نجاح كتل الأعصاب التشخيصية، يمكن استخدام الترددات الراديوية لتدمير الأعصاب الصغيرة التي تنقل إشارات الألم من المفصل المصاب. يوفر هذا الإجراء تخفيفًا للألم لفترة أطول (عادة من 6 أشهر إلى سنة أو أكثر).
الخيارات الجراحية
تُعد الجراحة خيارًا أخيرًا عندما تفشل جميع العلاجات الأخرى في تخفيف الألم الشديد أو عندما يكون هناك ضغط خطير على الحبل الشوكي أو الأعصاب يسبب ضعفًا أو فقدانًا للوظيفة.
استئصال الصفيحة الفقرية (Laminectomy)
يتم إزالة جزء من العظم (الصفيحة الفقرية) لتوسيع القناة الشوكية وتخفيف الضغط على الحبل الشوكي والأعصاب.
استئصال النتوءات العظمية (Osteophyte Removal)
في بعض الحالات، يمكن إزالة النتوءات العظمية التي تضغط على الأعصاب.
دمج الفقرات (Spinal Fusion)
يتم دمج فقرتين أو أكثر معًا باستخدام أدوات معدنية (مثل البراغي والقضبان) وطرع عظمية، لمنع الحركة بينهما وتقليل الألم الناجم عن عدم استقرار المفصل.
استبدال القرص (Disc Replacement)
في حالات معينة، يمكن استبدال القرص الفقري التالف بقرص صناعي للحفاظ على حركة العمود الفقري.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية اتخاذ قرار الجراحة بعناية فائقة، بعد مناقشة جميع الخيارات والمخاطر والفوائد مع المريض. يهدف العلاج دائمًا إلى تحسين جودة حياة المريض بأقل تدخل ممكن.
التعافي وإدارة الحالة على المدى الطويل
إن التعافي من التهاب مفاصل العمود الفقري، سواء بعد العلاج التحفظي أو التدخل الجراحي، يتطلب التزامًا بإدارة الحالة على المدى الطويل. يركز الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تزويد المرضى بالأدوات والمعرفة اللازمة للحفاظ على صحة العمود الفقري وتقليل تكرار الأعراض.
برامج إعادة التأهيل
بعد أي تدخل علاجي، خاصة الجراحة، يُعد برنامج إعادة التأهيل أمرًا حيويًا. يشمل هذا عادةً:
*
العلاج الطبيعي المكثف:
لتقوية العضلات الأساسية، وتحسين المرونة، واستعادة مدى الحركة.
*
العلاج المهني:
لمساعدة المريض على تعلم طرق آمنة لأداء الأنشطة اليومية والمهنية لتجنب إجهاد العمود الفقري.
*
التمارين المنزلية:
تعليم المريض مجموعة من التمارين التي يمكنه القيام بها بانتظام في المنزل للحفاظ على النتائج.
إدارة الألم المزمن
بالنسبة لبعض المرضى، قد يستمر الألم بدرجات متفاوتة حتى بعد العلاج. تتضمن استراتيجيات إدارة الألم المزمن:
*
الأدوية الموصوفة:
قد يحتاج المريض إلى الاستمرار في تناول بعض الأدوية المخففة للألم أو مضادات الالتهاب تحت إشراف الطبيب.
*
التقنيات غير الدوائية:
مثل اليوجا، التأمل، العلاج بالتدليك، والوخز بالإبر، والتي يمكن أن تساعد في إدارة الألم وتحسين الرفاهية العامة.
*
الدعم النفسي:
يمكن أن يؤثر الألم المزمن على الصحة النفسية. قد يكون الدعم النفسي أو الاستشارة مفيدًا للمساعدة في التعامل مع الجوانب العاطفية للألم.
نصائح للحياة اليومية والوقاية
- الحفاظ على وضعية جيدة: سواء عند الجلوس، الوقوف، أو رفع الأشياء. استخدم تقنيات الرفع الصحيحة وثني الركبتين بدلاً من الظهر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك