هشاشة العظام كل ما تحتاج لمعرفته الأسباب الأعراض التشخيص والعلاج والوقاية
الخلاصة الطبية السريعة: هشاشة العظام هي حالة طبية تتميز بانخفاض كثافة العظام وتدهور بنيتها، مما يزيد من خطر الكسور. لا تسبب ألمًا مباشرًا، لكن مضاعفاتها ككسور العمود الفقري قد تسبب آلام الظهر. يشمل علاجها تغييرات نمط الحياة، المكملات الغذائية، والأدوية لتقوية العظام وتقديم الدعم اللازم لمنع المضاعفات.
مقدمة عن هشاشة العظام
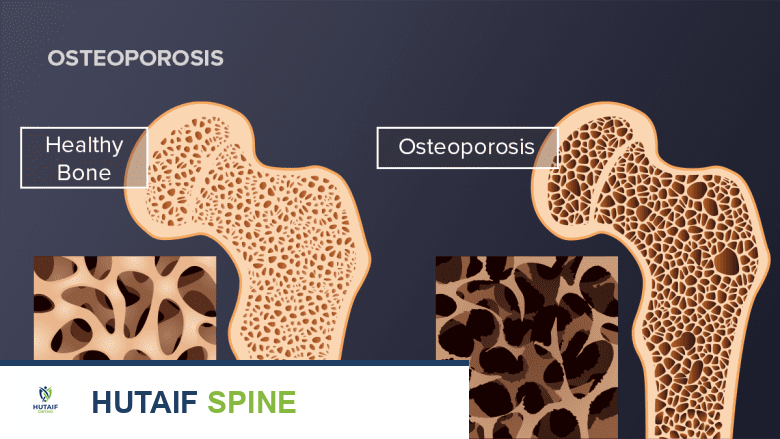
هشاشة العظام هي حالة صحية صامتة وخطيرة تصيب ملايين الأشخاص حول العالم، وتعرف بانخفاض كثافة العظام وتدهور بنيتها الدقيقة، مما يجعلها أكثر عرضة للكسور حتى من الإصابات الطفيفة. غالبًا ما يطلق عليها "المرض الصامت" لأنها لا تظهر عليها أعراض واضحة في مراحلها المبكرة. لا تسبب هشاشة العظام في حد ذاتها ألمًا مباشرًا، ولكن المضاعفات الناتجة عنها، مثل كسور الفقرات ، يمكن أن تؤدي إلى آلام شديدة في الظهر، تحد من الحركة، وتؤثر بشكل كبير على جودة الحياة.
تعتبر الكسور الناتجة عن هشاشة العظام، وخاصة كسور الورك والعمود الفقري والمعصم، من أهم أسباب الإعاقة والوفاة المبكرة لدى كبار السن. لذا، فإن الفهم الشامل لهذه الحالة، بدءًا من أسبابها وأعراضها وصولاً إلى طرق تشخيصها وعلاجها وسبل الوقاية منها، أمر بالغ الأهمية للحفاظ على صحة العظام وقوتها.
في هذا الدليل الشامل، سنستعرض كل ما تحتاج معرفته عن هشاشة العظام بأسلوب مبسط ومفصل، مع التركيز على أحدث التوصيات الطبية وأهمية الكشف المبكر والتدخل العلاجي. يلتزم الأستاذ الدكتور محمد هطيف، أحد أبرز خبراء جراحة العظام في صنعاء واليمن، بتقديم رعاية صحية متكاملة لمرضى هشاشة العظام، مستخدمًا أحدث التقنيات والبروتوكولات العلاجية لضمان أفضل النتائج لمرضاه.
التشريح ووظيفة العظام
لفهم هشاشة العظام، يجب أولاً أن ندرك كيف تعمل عظامنا. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية تتجدد باستمرار وتلعب أدوارًا حيوية في الجسم، بما في ذلك توفير الدعم الهيكلي، حماية الأعضاء الحيوية، السماح بالحركة، وتخزين المعادن الأساسية مثل الكالسيوم والفوسفور.
بنية العظام
تتكون العظام من طبقتين رئيسيتين:
*
العظم القشري (المضغوط):
وهو الطبقة الخارجية الصلبة والكثيفة التي تشكل حوالي 80% من كتلة الهيكل العظمي، وتوفر القوة والحماية.
*
العظم التربيقي (الإسفنجي):
وهو الشبكة الداخلية المسامية التي تشبه قرص العسل، وتوجد بشكل خاص في نهايات العظام الطويلة والفقرات. على الرغم من أنه أقل كثافة، إلا أنه يلعب دورًا حيويًا في امتصاص الصدمات وتخزين نخاع العظم.
عملية إعادة تشكيل العظام (الترميم)
على عكس معظم الأنسجة الأخرى في الجسم التي تنمو عن طريق انقسام الخلايا، تخضع العظام لعملية مستمرة من الهدم والبناء تسمى "إعادة تشكيل العظام" أو "الترميم". هذه العملية ضرورية للحفاظ على صحة العظام، إصلاح التلف، وتكييف العظام مع المتطلبات الميكانيكية للجسم. تتضمن هذه العملية المعقدة الخطوات التالية:
- الاستماتة (Resorption): تبدأ العملية بخلايا كبيرة تسمى "ناقضات العظم" (Osteoclasts). تفرز هذه الخلايا إنزيمات وأحماضًا تعمل على تكسير خلايا العظم القديمة والتالفة. يتم بعد ذلك معالجة الخلايا العظمية المجزأة داخل ناقضات العظم، ويتم إطلاق الكالسيوم والفوسفور منها في مجرى الدم في عملية تسمى الاستماتة .
- التكوين (Formation): بعد إزالة العظم القديم، تبدأ خلايا أخرى تسمى "بانيات العظم" (Osteoblasts) بالعمل. تنتج هذه الخلايا مجموعة متنوعة من الإنزيمات وعوامل النمو والهرمونات التي تخلق مصفوفة جديدة من الخلايا، تتكون أساسًا من الكولاجين والبروتينات الأخرى. ثم يتم ترسيب المعادن (خاصة الكالسيوم والفوسفور) على هذه المصفوفة لتكوين عظم جديد صلب.
- التحول إلى خلايا عظمية ناضجة (Osteocytes): يتم امتصاص بانيات العظم داخل المصفوفة الجديدة التي أنشأتها، وتتحول إلى "خلايا عظمية ناضجة" (Osteocytes). تلعب هذه الخلايا دورًا مهمًا في صيانة العظام والتواصل بين الخلايا.
ذروة الكتلة العظمية
يصل معظم الناس إلى ذروة الكتلة العظمية لديهم بين سن 18 و 25 عامًا، وهي النقطة التي تكون فيها العظام في أقوى حالاتها وأكثرها كثافة. خلال هذه الفترة، تحدث عملية إعادة تشكيل العظام والاستماتة بمعدل متساوٍ تقريبًا. ومع تقدم العمر، وخاصة بعد سن الثلاثين، تبدأ عملية هدم العظم في تجاوز عملية البناء، مما يؤدي إلى انخفاض تدريجي في كثافة العظام. عندما يصبح هذا الانخفاض كبيرًا، تتطور حالة هشاشة العظام.

تحدث هشاشة العظام عندما تتكسر العظام بشكل أسرع مما يمكنها أن تتجدد.
الأسباب وعوامل الخطر لهشاشة العظام
تحدث هشاشة العظام عندما يكون هناك خلل في عملية إعادة تشكيل العظام، حيث تتجاوز عملية هدم العظم عملية بنائه. هناك العديد من العوامل التي تزيد من خطر الإصابة بهشاشة العظام، بعضها لا يمكن التحكم فيه، وبعضها الآخر يمكن تعديله. فهم هذه العوامل يساعد في تحديد الأشخاص الأكثر عرضة للخطر واتخاذ الإجراءات الوقائية اللازمة.
عوامل الخطر غير القابلة للتعديل
- العمر: يعد التقدم في العمر هو عامل الخطر الأكبر. كلما تقدم الشخص في العمر، زادت احتمالية إصابته بهشاشة العظام، حيث يتباطأ معدل بناء العظام بشكل طبيعي بعد سن الخمسين.
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث. ويرجع ذلك إلى الانخفاض المفاجئ في مستويات هرمون الإستروجين، الذي يلعب دورًا حاسمًا في الحفاظ على كثافة العظام.
- التاريخ العائلي: إذا كان أحد الوالدين أو الأشقاء مصابًا بهشاشة العظام أو تعرض لكسور الورك، فإن خطر إصابتك يزيد.
- العرق: الأشخاص من أصول قوقازية (بيضاء) أو آسيوية هم الأكثر عرضة للإصابة بهشاشة العظام.
- حجم الجسم: الأشخاص ذوو البنية الصغيرة والنحيفة لديهم كتلة عظمية أقل بشكل عام، مما يجعلهم أكثر عرضة للإصابة.
-
التغيرات الهرمونية:
- انقطاع الطمث المبكر: انخفاض مستويات الإستروجين قبل سن 45 عامًا.
- استئصال المبيضين: يؤدي إلى انخفاض فوري في مستويات الإستروجين.
- انخفاض هرمون التستوستيرون لدى الرجال: يمكن أن يؤثر على كثافة العظام.
- فرط نشاط الغدة الدرقية أو جارات الدرقية: يمكن أن يؤدي إلى فقدان العظام.
عوامل الخطر القابلة للتعديل (التي يمكن التحكم فيها)
-
النظام الغذائي:
- نقص الكالسيوم: الكالسيوم هو المعدن الرئيسي الذي يشكل العظام. عدم الحصول على كمية كافية منه يضعف العظام.
- نقص فيتامين د: فيتامين د ضروري لامتصاص الكالسيوم في الجسم.
- اضطرابات الأكل: مثل فقدان الشهية العصبي (الأنوركسيا) أو الشره المرضي (البوليميا)، يمكن أن تؤدي إلى نقص التغذية وضعف العظام.
-
نمط الحياة:
- الخمول البدني: قلة النشاط البدني، وخاصة التمارين التي تحمل وزن الجسم، تضعف العظام.
- التدخين: يضر التدخين بالعظام ويقلل من امتصاص الكالسيوم.
- الإفراط في استهلاك الكحول: يمكن أن يعيق قدرة الجسم على امتصاص الكالسيوم ويزيد من خطر السقوط.
- الوزن الزائد أو النقص الشديد في الوزن: كلاهما يمكن أن يؤثر سلبًا على صحة العظام.
-
بعض الحالات الطبية:
- أمراض الجهاز الهضمي: مثل مرض كرون، الداء الزلاقي، والتهاب القولون التقرحي، التي تؤثر على امتصاص العناصر الغذائية.
- أمراض الكلى أو الكبد المزمنة.
- التهاب المفاصل الروماتويدي وأمراض المناعة الذاتية الأخرى.
- السكري.
- بعض أنواع السرطان.
-
الأدوية:
- الكورتيكوستيرويدات: الاستخدام طويل الأمد لجرعات عالية من الكورتيكوستيرويدات الفموية أو الوريدية يمكن أن يضعف العظام.
- مضادات الاختلاج (أدوية الصرع).
- مثبطات مضخة البروتون (أدوية حرقة المعدة).
- بعض أدوية علاج السرطان (خاصة سرطان الثدي والبروستاتا).
- مضادات الاكتئاب من مثبطات استرداد السيروتونين الانتقائية (SSRIs).
هشاشة العظام والفئات الخاصة
- النساء بعد انقطاع الطمث: تشكل هذه الفئة السكانية الأكبر المتأثرة بهشاشة العظام.
- الرجال: على الرغم من أنهم أقل عرضة للخطر، إلا أن الرجال فوق سن 70 عامًا معرضون للإصابة، وتتزايد نسبة كسور العمود الفقري لديهم.
- الأشخاص المتحولون جنسيًا: قد يكون الرجال والنساء المتحولون جنسيًا الذين يتناولون العلاج الهرموني البديل معرضين لخطر متزايد للإصابة بهشاشة العظام إذا تخطوا أو توقفوا عن تناول الهرمونات. ومع ذلك، لا يزال هناك القليل جدًا من الأبحاث حول صحة المتحولين جنسيًا بشكل عام لتحديد ما إذا كان لديهم خطر أعلى للإصابة بهشاشة العظام.
أعراض هشاشة العظام
تُعرف هشاشة العظام بأنها "المرض الصامت" لأنها غالبًا لا تسبب أي أعراض واضحة في مراحلها المبكرة. لا يشعر معظم الناس بأي ألم أو يلاحظون أي تغييرات حتى تتدهور العظام بشكل كبير وتحدث الكسور. عندما تظهر الأعراض، فإنها عادة ما تكون بسبب مضاعفات مثل الكسور.
الأعراض الشائعة عند حدوث المضاعفات
- آلام الظهر: يمكن أن يكون ألم الظهر الحاد أو المزمن من الأعراض الشائعة، خاصة إذا كان ناتجًا عن كسر انضغاطي في الفقرات. هذه الكسور يمكن أن تحدث حتى مع حركات بسيطة مثل الانحناء أو السعال.
- فقدان الطول بمرور الوقت: قد يلاحظ الشخص أنه أصبح أقصر ببضع سنتيمترات، وهو ما يحدث نتيجة لانضغاط الفقرات وتسطحها.
- انحناء القامة أو الحداب (الظهر الأحدب): يمكن أن تتسبب كسور الفقرات المتعددة في انحناء العمود الفقري، مما يؤدي إلى وضعية منحنية للأمام تُعرف باسم "حدبة الأرملة".
-
سهولة التعرض للكسور:
هذا هو العرض الأكثر تحديدًا لهشاشة العظام. يمكن أن تحدث الكسور من سقوط بسيط أو حتى من دون أي إصابة واضحة. تشمل المواقع الشائعة للكسور:
- العمود الفقري (الفقرات): تعد كسور العمود الفقري من أكثر المضاعفات شيوعًا، حيث تحدث حوالي 500,000 كسر في العمود الفقري بسبب هشاشة العظام سنويًا.
- الورك: كسور الورك خطيرة بشكل خاص ويمكن أن تؤدي إلى إعاقة كبيرة وفقدان الاستقلالية.
- المعصم: غالبًا ما تكون كسور المعصم من أولى علامات هشاشة العظام.
- الذراع (العظم العضدي) والأضلاع.
- ضيق التنفس: في الحالات الشديدة من كسور الفقرات وانحناء العمود الفقري، قد ينضغط القفص الصدري، مما يؤثر على قدرة الرئتين على التوسع الكامل ويسبب ضيقًا في التنفس.
- آلام في البطن: يمكن أن يؤثر انحناء العمود الفقري على الجهاز الهضمي، مما قد يؤدي إلى آلام في البطن أو مشاكل في الهضم.
من المهم جدًا ملاحظة أن هذه الأعراض تظهر عادة في مراحل متقدمة من المرض. لذلك، فإن الكشف المبكر عن طريق الفحص المنتظم لعوامل الخطر وإجراء اختبارات كثافة العظام أمر حيوي، خاصة للأشخاص المعرضين للخطر.
يمكنك الاطلاع على المزيد حول هشاشة العظام: السبب الرئيسي لانهيار الفقرات لفهم أعمق لهذه المضاعفات.
تشخيص هشاشة العظام
نظرًا للطبيعة الصامتة لهشاشة العظام، فإن الكشف المبكر والتشخيص الدقيق أمران حاسمان للوقاية من الكسور الخطيرة وتحسين نتائج العلاج. يعتمد تشخيص هشاشة العظام على تقييم شامل يشمل التاريخ الطبي، الفحص البدني، واختبارات كثافة العظام.
الفحص وتقييم عوامل الخطر
يُنصح بإجراء فحص لعوامل الخطر بناءً على العمر والجنس لتحديد الأشخاص المعرضين لخطر الإصابة بهشاشة العظام أو المعرضين لخطر الكسور الناتجة عنها.
- النساء: بشكل عام، يجب فحص جميع النساء فوق سن 65 عامًا. كما يجب فحص النساء الأصغر سنًا بعد انقطاع الطمث واللواتي لديهن عوامل خطر إضافية. تشير بعض التوصيات إلى ضرورة فحص النساء في وقت مبكر من سن 50 عامًا.
- الرجال: لا توجد توصيات رسمية موحدة للفحص في الولايات المتحدة للرجال، الذين هم أقل عرضة للخطر. ومع ذلك، يُنصح عمومًا بفحص الرجال فوق سن 70 عامًا.
- الأشخاص الذين لديهم عوامل خطر أخرى: يجب فحص أي شخص لديه عوامل خطر مهمة للإصابة بهشاشة العظام، بغض النظر عن العمر أو الجنس، مثل الاستخدام طويل الأمد للكورتيكوستيرويدات، أو وجود تاريخ عائلي قوي للمرض.
يمكنك معرفة المزيد عن من هم المعرضون لخطر الإصابة بهشاشة العظام؟
اختبار كثافة العظام (قياس الكثافة العظمية)
إذا أشار الفحص إلى خطر مرتفع نسبيًا للإصابة بهشاشة العظام، فقد يطلب الطبيب إجراء اختبار كثافة العظام (Densitometry)، والذي يُعرف عادة باسم فحص DEXA (امتصاص الأشعة السينية ثنائي الطاقة).
- فحص DEXA: هو الاختبار الأكثر شيوعًا ودقة لقياس كثافة المعادن في العظام (BMD). يستخدم هذا الفحص جرعات منخفضة جدًا من الأشعة السينية لقياس كثافة العظام في مناطق معينة من الجسم الأكثر عرضة للكسور، مثل الورك والعمود الفقري والمعصم.
-
نتائج فحص DEXA:
يتم تفسير نتائج فحص DEXA باستخدام مقياسين رئيسيين:
-
درجة T (T-score):
تقارن درجة T كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
- درجة T من -1.0 أو أعلى: تعتبر طبيعية.
- درجة T بين -1.0 و -2.5: تشير إلى نقص في كثافة العظام (Osteopenia)، وهي حالة تسبق هشاشة العظام وتزيد من خطر الإصابة بها.
- درجة T من -2.5 أو أقل: تشير إلى هشاشة العظام.
- درجة Z (Z-score): تقارن درجة Z كثافة عظامك بمتوسط كثافة عظام الأشخاص من نفس عمرك وجنسك وحجمك. تستخدم هذه الدرجة بشكل أساسي للأطفال والشباب والنساء في سن الإنجاب، أو عندما تكون هناك شكوك حول وجود سبب ثانوي لهشاشة العظام.
-
درجة T (T-score):
تقارن درجة T كثافة عظامك بمتوسط كثافة عظام الشباب الأصحاء من نفس الجنس.
اختبارات أخرى
بالإضافة إلى فحص DEXA، قد يطلب الطبيب إجراء اختبارات أخرى للمساعدة في التشخيص أو استبعاد الأسباب الثانوية لهشاشة العظام:
-
تحاليل الدم والبول:
- مستويات الكالسيوم والفوسفور في الدم: لتقييم توازن المعادن.
- مستويات فيتامين د: لتحديد أي نقص قد يؤثر على امتصاص الكالسيوم.
- وظائف الغدة الدرقية وجارات الدرقية: للبحث عن اضطرابات هرمونية.
- مستويات هرمون التستوستيرون لدى الرجال: لتقييم الهرمونات الجنسية.
- علامات تحلل العظم وبناء العظم: بعض المؤشرات في الدم والبول يمكن أن تعطي فكرة عن نشاط عملية إعادة تشكيل العظام.
- الأشعة السينية (X-rays): يمكن أن تكشف الأشعة السينية عن كسور موجودة في العمود الفقري أو مناطق أخرى، ولكنها ليست دقيقة في قياس كثافة العظام نفسها.
- التصوير بالرنين المغناطيسي (MRI) أو الأشعة المقطعية (CT): قد تستخدم هذه الفحوصات في حالات معينة لتقييم الكسور بشكل أكثر تفصيلاً أو لاستبعاد أسباب أخرى لألم الظهر.
من خلال التقييم الشامل والتشخيص الدقيق، يمكن للأستاذ الدكتور محمد هطيف وفريقه في صنعاء تحديد أفضل خطة علاجية لكل مريض، مع التركيز على الوقاية من الكسور المستقبلية وتحسين جودة الحياة.
علاج هشاشة العظام
يهدف علاج هشاشة العظام إلى منع الكسور، تقليل الألم، وزيادة كثافة العظام أو الحفاظ عليها. يتضمن العلاج عادةً مزيجًا من التغييرات في نمط الحياة، المكملات الغذائية، والأدوية. يعتمد النهج العلاجي على شدة الحالة، عوامل الخطر الفردية، وتفضيلات المريض. يحرص الأستاذ الدكتور محمد هطيف على تقديم خطط علاجية مخصصة وشاملة لمرضاه في صنعاء.
1. تغييرات نمط الحياة والتغذية
تعتبر هذه التغييرات حجر الزاوية في علاج ووقاية هشاشة العظام:
-
الكالسيوم وفيتامين د:
- الكالسيوم: يجب على البالغين الحصول على 1000-1200 ملغ من الكالسيوم يوميًا من خلال النظام الغذائي (منتجات الألبان، الخضروات الورقية الخضراء، الأسماك الدهنية، الأطعمة المدعمة) أو المكملات الغذائية إذا لزم الأمر.
- فيتامين د: ضروري لامتصاص الكالسيوم. يوصى بالحصول على 600-800 وحدة دولية (IU) يوميًا، وقد يحتاج بعض الأشخاص إلى جرعات أعلى. يمكن الحصول عليه من التعرض لأشعة الشمس، الأطعمة المدعمة، أو المكملات.
-
التمارين الرياضية:
- التمارين التي تحمل وزن الجسم: مثل المشي، الركض الخفيف، الرقص، صعود الدرج. تساعد هذه التمارين على بناء العظام وتقويتها.
- تمارين تقوية العضلات: مثل رفع الأثقال الخفيفة، استخدام أربطة المقاومة. تقوي هذه التمارين العضلات المحيطة بالعظام وتدعمها.
- تمارين التوازن والمرونة: مثل التاي تشي واليوغا. تساعد في تقليل خطر السقوط والكسور.
- الإقلاع عن التدخين: يضر التدخين بالعظام ويجب التوقف عنه.
- الحد من استهلاك الكحول: الإفراط في الكحول يمكن أن يؤثر سلبًا على صحة العظام ويزيد من خطر السقوط.
- الحفاظ على وزن صحي: تجنب النقص الشديد في الوزن أو الزيادة المفرطة.
2. الأدوية
هناك عدة فئات من الأدوية المستخدمة لعلاج هشاشة العظام، وتعمل بطرق مختلفة:
أ. مضادات الارتشاف (Antiresorptive Medications)
هذه الأدوية تبطئ عملية تكسير العظام:
-
البيسفوسفونات (Bisphosphonates):
هي الأكثر شيوعًا. تتوفر على شكل أقراص تؤخذ يوميًا، أسبوعيًا، أو شهريًا (مثل أليندرونات، ريزيدرونات، إيباندرونات)، أو حقن وريدية (مثل حمض الزوليدرونيك) تؤخذ سنويًا.
- الآثار الجانبية المحتملة: حرقة المعدة، غثيان، ألم في المفاصل. في حالات نادرة جدًا، يمكن أن تسبب مشاكل خطيرة مثل نخر عظم الفك أو كسور الفخذ غير النمطية.
-
دينوسوماب (Denosumab - Prolia):
هو جسم مضاد وحيد النسيلة يُعطى عن طريق الحقن تحت الجلد كل ستة أشهر. يعمل عن طريق منع بروتين معين يشارك في تكسير العظام.
- الآثار الجانبية المحتملة: آلام الظهر، آلام في العضلات والمفاصل، زيادة خطر العدوى.
- الكالسيتونين (Calcitonin): هرمون يقلل من ارتشاف العظم، متوفر على شكل بخاخ للأنف أو حقن. يُستخدم عادة للحالات التي لا تستطيع تحمل الأدوية الأخرى، أو لتخفيف الألم الناتج عن كسور العمود الفقري.
ب. الأدوية البانية للعظام (Anabolic Medications)
هذه الأدوية تحفز تكوين عظم جديد:
-
تيريباراتايد (Teriparatide - Forteo) وأبالوباراتايد (Abaloparatide - Tymlos):
هي أشكال اصطناعية من هرمون الغدة الدرقية، تُعطى عن طريق الحقن اليومي لمدة تصل إلى سنتين. تعمل على تحفيز بانيات العظم لإنتاج عظم جديد.
- الآثار الجانبية المحتملة: غثيان، دوخة، تشنجات في الساقين. لا يمكن استخدامها لفترات طويلة بسبب مخاوف بشأن زيادة خطر الإصابة بسرطان العظام (الساركو
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك