هشاشة العظام الأسباب والأنواع والعلاج الشامل
الخلاصة الطبية السريعة: هشاشة العظام هي حالة مرضية تصيب العظام فتصبح ضعيفة وهشة ومعرضة للكسور بسهولة. تتضمن أنواعها الأولية المرتبطة بالتقدم في العمر والثانوية الناتجة عن أمراض أو أدوية. يشمل العلاج تغييرات في نمط الحياة وأدوية لتقوية العظام وتقليل خطر الكسور.
مقدمة شاملة عن هشاشة العظام
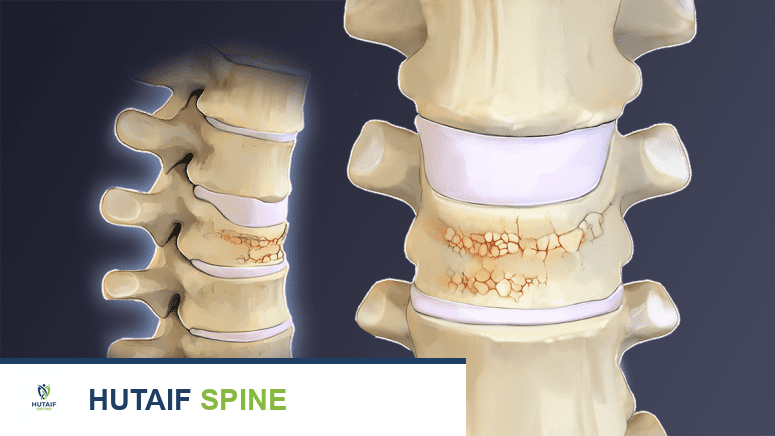
هشاشة العظام، أو ما يُعرف بالإنجليزية (Osteoporosis)، هي حالة مرضية شائعة تؤثر على ملايين الأشخاص حول العالم، وتجعل العظام ضعيفة وهشة لدرجة أنها قد تتكسر بسهولة عند أدنى صدمة أو حتى من دون سبب واضح. هذه الحالة تتطور ببطء على مدى سنوات عديدة، وغالبًا ما تُعرف باسم "المرض الصامت" لأنها لا تظهر عليها أعراض واضحة في مراحلها المبكرة. ومع تفاقم الحالة، يمكن أن تؤدي إلى كسور مؤلمة وموهنة، خاصة في العمود الفقري، الورك، والمعصم، مما يؤثر بشكل كبير على جودة حياة المريض واستقلاليته.
تُعد هشاشة العظام مشكلة صحية عامة رئيسية، وتزداد أهميتها مع ارتفاع متوسط العمر المتوقع للسكان. فهم أنواعها وأسبابها وعوامل الخطر المرتبطة بها هو الخطوة الأولى نحو الوقاية والتشخيص المبكر والعلاج الفعال. في اليمن، ومع تزايد الوعي الصحي، أصبح البحث عن الرعاية المتخصصة أمرًا بالغ الأهمية. يُقدم الأستاذ الدكتور محمد هطيف، بصفته أحد أبرز الخبراء في جراحة العظام والعمود الفقري في صنعاء، استشارات متخصصة وعلاجًا متقدمًا لمرضى هشاشة العظام، مستخدمًا أحدث التقنيات والمعارف الطبية لضمان أفضل النتائج لمرضاه.
يهدف هذا الدليل الشامل إلى تزويد المرضى وأسرهم بمعلومات مفصلة حول هشاشة العظام، بدءًا من فهم تركيب العظام ووظائفها، مرورًا بأنواع الهشاشة وأسبابها المختلفة، وصولًا إلى الأعراض، طرق التشخيص، وخيارات العلاج المتاحة، بالإضافة إلى نصائح للتعافي والتعايش مع هذه الحالة.
التشريح ووظيفة العظام
لفهم هشاشة العظام، من الضروري أولاً فهم كيفية عمل العظام السليمة. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي نسيج حي وديناميكي يخضع لعملية تجديد مستمرة تُعرف باسم "إعادة تشكيل العظام" أو "إعادة بناء العظام" (Bone Remodeling). هذه العملية الحيوية تضمن بقاء العظام قوية وصحية.
مكونات العظام الرئيسية
تتكون العظام بشكل أساسي من نوعين من الأنسجة:
*
العظم القشري (Cortical Bone):
هو الطبقة الخارجية الصلبة والكثيفة من العظام، ويشكل حوالي 80% من كتلة الهيكل العظمي. يوفر هذا العظم القوة الهيكلية والحماية للأعضاء الداخلية.
*
العظم الإسفنجي (Cancellous or Trabecular Bone):
هو النسيج الداخلي الأقل كثافة والأكثر مسامية، ويشبه الشبكة أو الإسفنج. يوجد هذا النوع من العظم بشكل خاص في نهايات العظام الطويلة وداخل الفقرات. على الرغم من كونه أقل كثافة، إلا أنه يلعب دورًا حيويًا في توفير المرونة ومقاومة الضغط، ويحتوي على نخاع العظم حيث يتم إنتاج خلايا الدم.
عملية إعادة تشكيل العظام
تتضمن عملية إعادة تشكيل العظام توازنًا دقيقًا بين نوعين من الخلايا:
*
الخلايا الناقضة للعظم (Osteoclasts):
هذه الخلايا مسؤولة عن تكسير وامتصاص العظم القديم أو التالف.
*
الخلايا البانية للعظم (Osteoblasts):
هذه الخلايا مسؤولة عن بناء عظم جديد ليحل محل العظم الذي تم امتصاصه.
في مرحلة الشباب والبلوغ، تكون عملية بناء العظم أسرع من عملية تكسيره، مما يؤدي إلى زيادة كثافة العظام وقوتها. تصل كتلة العظام إلى ذروتها عادةً في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، تبدأ عملية إعادة التشكيل في التباطؤ، ويصبح معدل تكسير العظم أسرع من معدل بنائه، مما يؤدي تدريجيًا إلى فقدان كثافة العظام. عندما يصبح هذا الفقدان مفرطًا، تتطور حالة هشاشة العظام.
أنواع وأسباب هشاشة العظام
يمكن تصنيف هشاشة العظام بناءً على أسبابها الكامنة إلى أنواع رئيسية، وكل نوع يتطلب نهجًا مختلفًا في التشخيص والعلاج. يُعد التمييز بين هذه الأنواع أمرًا بالغ الأهمية لضمان حصول المريض على الرعاية المناسبة، وهذا ما يحرص عليه الأستاذ الدكتور محمد هطيف في تقييمه الشامل للحالات في صنعاء.
هشاشة العظام الأولية المرتبطة بالتقدم في العمر

هشاشة العظام الأولية ناجمة عن التغيرات الطبيعية في كتلة وقوة العظام التي تأتي مع التقدم في العمر.
هشاشة العظام الأولية هي النوع الأكثر شيوعًا، وتحدث نتيجة للتغيرات الطبيعية المرتبطة بالتقدم في العمر في كتلة العظام وقوتها. هذه التغيرات تؤثر على كل من العظم القشري والإسفنجي.
كيف تتطور هشاشة العظام الأولية
مع تقدم الشخص في العمر، تصبح عملية تكسير العظام (الارتشاف) أسرع من قدرة الجسم على إعادة بناء العظام (تكوين العظم). يؤدي هذا الخلل في التوازن إلى انخفاض تدريجي في كتلة العظام وفقدان سلامة التركيب العظمي، مما يجعل العظام أرق وأضعف وأكثر عرضة للكسور.
العوامل الرئيسية المساهمة في هشاشة العظام الأولية تشمل:
- التقدم في العمر: كلما تقدم الشخص في العمر، زاد خطر الإصابة بهشاشة العظام الأولية. هذه العملية طبيعية، ولكن معدل الفقدان يختلف من شخص لآخر.
- انقطاع الطمث (سن اليأس) عند النساء: تُعد هشاشة العظام بعد انقطاع الطمث (Postmenopausal Osteoporosis) من أبرز أشكال هشاشة العظام الأولية. خلال فترة انقطاع الطمث، ينخفض مستوى هرمون الإستروجين بشكل كبير وسريع. يلعب الإستروجين دورًا حيويًا في حماية العظام، ومع انخفاضه، يزداد معدل ارتشاف العظم بشكل ملحوظ مقارنة بمعدل تكوينه، مما يؤدي إلى ترقق سريع في العظام.
- انخفاض هرمون التستوستيرون عند الرجال: على الرغم من أن الرجال أقل عرضة للإصابة بهشاشة العظام من النساء، إلا أن انخفاض مستويات هرمون التستوستيرون مع التقدم في العمر يمكن أن يساهم في فقدان كثافة العظام.
- العوامل الوراثية: التاريخ العائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- نمط الحياة: قلة النشاط البدني، سوء التغذية (خاصة نقص الكالسيوم وفيتامين د)، التدخين، والإفراط في تناول الكحول يمكن أن تسرع من فقدان كثافة العظام.
هشاشة العظام الثانوية

أمراض المناعة الذاتية، مثل التهاب الفقار اللاصق، يمكن أن تسبب هشاشة العظام الثانوية.
تحدث هشاشة العظام الثانوية عندما تكون ناجمة عن حالة صحية أخرى كامنة أو عن استخدام بعض الأدوية. في هذه الحالات، تؤثر الحالة الصحية أو الدواء بشكل مباشر أو غير مباشر على عملية استقلاب العظام، مما يؤدي إلى انخفاض كثافة العظام وزيادة خطر الإصابة بهشاشة العظام. يُعد تحديد السبب الكامن أمرًا حاسمًا لعلاج هشاشة العظام الثانوية بفعالية.
أسباب هشاشة العظام الثانوية
يمكن أن تشمل الحالات الصحية التي قد تسبب هشاشة العظام الثانوية ما يلي:
-
اضطرابات الغدد الصماء:
تؤثر هذه الاضطرابات على نظام الغدد الذي يتحكم في الهرمونات في الجسم. نظرًا لأن الهرمونات تلعب دورًا مهمًا في نمو العظام، فإن زيادة أو نقص إفراز الهرمونات يمكن أن يزيد من خطر انخفاض كثافة العظام. تشمل هذه الاضطرابات:
- السكري (Diabetes): خاصة النوع الأول.
- فرط نشاط الغدة الدرقية (Hyperthyroidism): زيادة إنتاج هرمونات الغدة الدرقية.
- فرط نشاط الغدة جار الدرقية (Hyperparathyroidism): زيادة إنتاج الهرمون الدريقي الذي ينظم الكالسيوم.
- متلازمة كوشينغ (Cushing’s Disease): زيادة إنتاج الكورتيزول.
- قصور الغدد التناسلية (Hypogonadism): انخفاض هرمون التستوستيرون لدى الذكور أو الإستروجين لدى الإناث.
-
مشاكل سوء التغذية:
الناتجة عن اضطرابات الجهاز الهضمي، الكبد، أو مشاكل التغذية، حيث لا يمتص الجسم أو لا يتلقى ما يكفي من العناصر الغذائية الضرورية لنمو العظام الصحية. بعض الأمثلة تشمل:
- الداء الزلاقي (Celiac Disease): يضر ببطانة الأمعاء الدقيقة ويعيق امتصاص العناصر الغذائية.
- متلازمة القولون العصبي (Irritable Bowel Syndrome): في حالاتها الشديدة التي تؤثر على الامتصاص.
- فقدان الشهية العصبي (Anorexia Nervosa): يؤدي إلى نقص شديد في الوزن وسوء تغذية.
- جراحة تحويل مسار المعدة (Gastric Bypass Surgery): قد تؤثر على امتصاص الكالسيوم وفيتامين د.
- نقص فيتامين د (Vitamin D Deficiency): عامل مهم في تطور هشاشة العظام الثانوية، حيث أن فيتامين د ضروري لامتصاص الكالسيوم.
-
اضطرابات نخاع العظم:
التي تؤثر على نخاع العظم في مركز العظام، بما في ذلك على سبيل المثال لا الحصر:
- الورم النقوي المتعدد (Multiple Myeloma): سرطان يصيب خلايا البلازما في نخاع العظم.
- الاستخدام المزمن للكحول (Chronic Alcohol Use): يؤثر سلبًا على خلايا بناء العظم وامتصاص الكالسيوم.
- اللمفوما (Lymphoma): سرطان يصيب الجهاز اللمفاوي.
-
اضطرابات الكولاجين:
التي تؤدي إلى زيادة أو نقص الكولاجين في الجسم، وهو بروتين أساسي في بنية العظام، مثل:
- تكون العظم الناقص (Osteogenesis Imperfecta): حالة وراثية تسبب عظامًا هشة.
- متلازمة مارفان (Marfan Syndrome): اضطراب وراثي يؤثر على النسيج الضام.
-
أمراض المناعة الذاتية:
حيث يكون نمو العظام منخفضًا أو غير نمطيًا و/أو نقص فيتامين د شائعًا، بما في ذلك:
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): مرض التهابي مزمن يؤثر على المفاصل.
- التهاب الفقار اللاصق (Ankylosing Spondylitis): شكل من أشكال التهاب المفاصل يؤثر بشكل أساسي على العمود الفقري.
- التصلب المتعدد (Multiple Sclerosis): مرض يؤثر على الجهاز العصبي المركزي.
-
اضطرابات الكلى:
التي تغير كيفية معالجة الكلى للكالسيوم، بما في ذلك:
- أمراض الكلى المزمنة (Chronic Kidney Disease): تؤثر على توازن الكالسيوم والفوسفات في الجسم.
- فرط كالسيوم البول مجهول السبب (Idiopathic Hypercalciuria): زيادة الكالسيوم في البول.
الأدوية التي تسبب هشاشة العظام الثانوية
يمكن أن يزيد الاستخدام طويل الأمد لبعض الأدوية أيضًا من خطر الإصابة بهشاشة العظام:
- الكورتيكوستيرويدات (Glucocorticoids): تُستخدم لعلاج العديد من اضطرابات الغدد الصماء والالتهابات. تُعد هشاشة العظام الناجمة عن استخدام الكورتيكوستيرويدات هي السبب الأكثر شيوعًا لهشاشة العظام الثانوية.
- بدائل هرمون الغدة الدرقية الزائدة وأدوية التثبيط: يمكن أن تؤثر على استقلاب العظام.
- أدوية الجهاز العصبي المركزي: بما في ذلك مضادات الاكتئاب وبعض مضادات الاختلاج.
- أدوية الجهاز المناعي: مثل مثبطات الكالسينورين والعلاج المضاد للفيروسات الرجعية.
- مثبطات مضخة البروتون (Proton Pump Inhibitors): تُستخدم للتحكم في اضطرابات الجهاز الهضمي، وقد تؤثر على امتصاص الكالسيوم.
من الضروري مناقشة الفوائد والمخاطر المحتملة لأي دواء مع الطبيب قبل الاستخدام.
أنواع نادرة من هشاشة العظام
هناك نوعان آخران من هشاشة العظام يحدثان بشكل أقل شيوعًا:
- تكون العظم الناقص (Osteogenesis Imperfecta): مجموعة من الاضطرابات الوراثية الموجودة عند الولادة والتي تغير تطور الكولاجين في العظام، مما يجعل العظام تتكسر بسهولة أكبر. تتراوح آثار هذه الحالة من خفيفة نسبيًا إلى شديدة ومهددة للحياة. تشمل الأعراض الأخرى للأنواع الخفيفة صبغة زرقاء في العينين وفقدان السمع المبكر.
- هشاشة العظام مجهولة السبب لدى الأطفال (Idiopathic Juvenile Osteoporosis): تحدث لدى الأطفال خلال فترات النمو، عادة بين سن 8 و 14 عامًا. يتطلب إدارة هشاشة العظام المشخصة لدى الأطفال رعاية متخصصة طوال الحياة.
عوامل الخطر الأخرى لهشاشة العظام
بالإضافة إلى الأسباب المباشرة المذكورة أعلاه، هناك العديد من عوامل الخطر التي تزيد من احتمالية الإصابة بهشاشة العظام:
- الجنس: النساء أكثر عرضة للإصابة بهشاشة العظام من الرجال، خاصة بعد انقطاع الطمث.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة للخطر.
- بنية الجسم: الأشخاص ذوو البنية الصغيرة والنحيلة لديهم كتلة عظمية أقل بشكل عام، مما يجعلهم أكثر عرضة.
-
النظام الغذائي:
- نقص الكالسيوم: ضروري لبناء العظام.
- نقص فيتامين د: ضروري لامتصاص الكالسيوم.
- الإفراط في تناول البروتين أو الملح: قد يؤثر سلبًا على الكالسيوم.
- قلة النشاط البدني: العظام تحتاج إلى الضغط والحركة للحفاظ على كثافتها.
- التدخين: يقلل التدخين من كثافة العظام ويؤثر على إنتاج الإستروجين.
- الإفراط في تناول الكحول: يعيق امتصاص الكالسيوم وفيتامين د ويؤثر على الخلايا البانية للعظم.
- التاريخ العائلي: وجود تاريخ عائلي لهشاشة العظام يزيد من خطر الإصابة.
أعراض هشاشة العظام
تُعرف هشاشة العظام غالبًا باسم "المرض الصامت" لأنها عادة لا تسبب أي أعراض واضحة في مراحلها المبكرة. قد لا يدرك الشخص إصابته بالمرض حتى يتعرض لكسر مفاجئ. ومع ذلك، مع تقدم المرض وفقدان المزيد من كثافة العظام، قد تظهر بعض العلامات والأعراض التي يجب الانتباه إليها:
-
الكسور المتكررة:
هذا هو العرض الأكثر شيوعًا والأكثر خطورة. يمكن أن تحدث الكسور نتيجة لسقوط بسيط أو حتى بدون إصابة واضحة. الأماكن الأكثر شيوعًا للكسور هي:
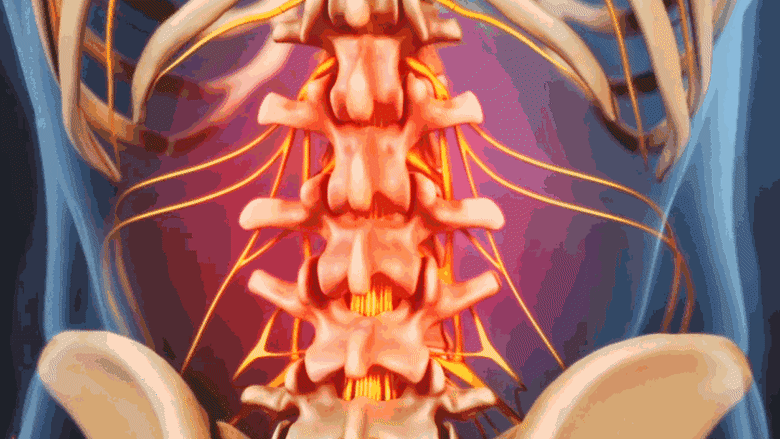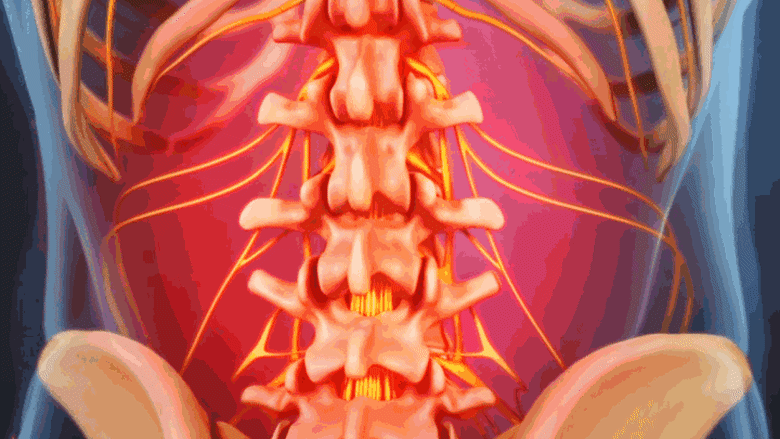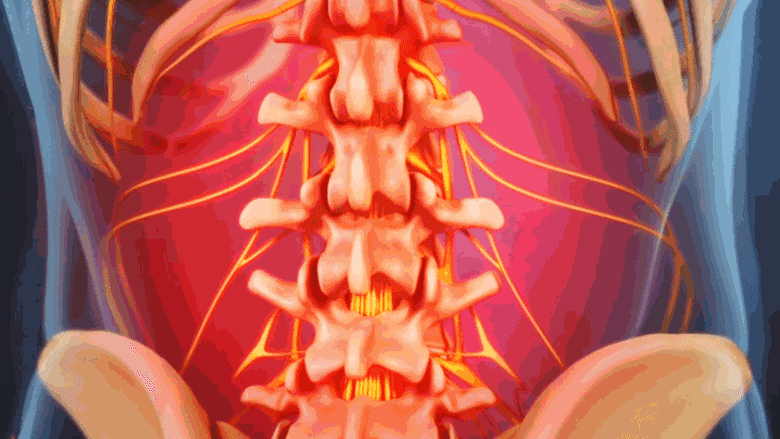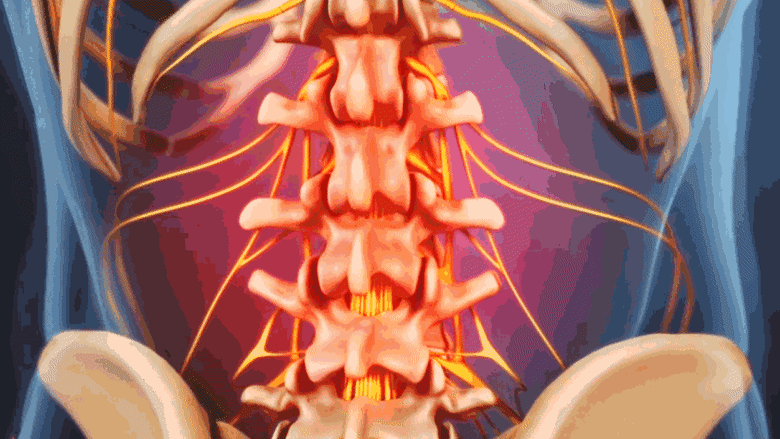
- العمود الفقري (فقرات الظهر): يمكن أن تؤدي كسور الانضغاط في الفقرات إلى آلام الظهر المزمنة وفقدان الطول.
- الورك: كسور الورك خطيرة بشكل خاص وتتطلب غالبًا جراحة، وقد تؤدي إلى فقدان الاستقلالية.
- المعصم: غالبًا ما تحدث كسور المعصم عند محاولة الشخص الإمساك بنفسه أثناء السقوط.
- آلام الظهر: قد تحدث آلام الظهر نتيجة لكسور الانضغاط في الفقرات، حيث تنهار الفقرات وتضغط على الأعصاب. هذه الآلام يمكن أن تكون حادة أو مزمنة.
- فقدان الطول بمرور الوقت: مع انهيار الفقرات في العمود الفقري، قد يلاحظ الشخص أنه أصبح أقصر بمقدار عدة سنتيمترات.
- انحناء الظهر (الحداب أو "ظهر الأرملة"): يمكن أن تتسبب كسور الفقرات المتعددة في انحناء الجزء العلوي من الظهر إلى الأمام، مما يؤدي إلى وضعية منحنية.
- سهولة كسر الأظافر: على الرغم من أنه ليس عرضًا مباشرًا للعظام، إلا أن بعض الأشخاص المصابين بهشاشة العظام قد يلاحظون أن أظافرهم تصبح هشة وتتكسر بسهولة.
- تراجع اللثة: قد يكون فقدان العظم في الفك مؤشرًا على هشاشة العظام، مما يؤدي إلى تراجع اللثة.
إذا لاحظت أيًا من هذه الأعراض، خاصة إذا كنت من الفئات المعرضة للخطر، فمن الضروري استشارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف في صنعاء لإجراء التقييم والتشخيص اللازم.
تشخيص هشاشة العظام
التشخيص المبكر لهشاشة العظام أمر حيوي للوقاية من الكسور الخطيرة وإدارة الحالة بفعالية. يعتمد التشخيص على مجموعة من الفحوصات والتقييمات التي يقوم بها الأستاذ الدكتور محمد هطيف لضمان دقة النتائج ووضع خطة علاجية مناسبة لكل مريض.
1. التاريخ الطبي والفحص البدني
يبدأ التشخيص بمراجعة شاملة للتاريخ الطبي للمريض، بما في ذلك:
*
التاريخ العائلي:
هل هناك حالات هشاشة عظام أو كسور في العائلة؟
*
التاريخ الدوائي:
هل يتناول المريض أي أدوية قد تؤثر على كثافة العظام؟
*
نمط الحياة:
تقييم النظام الغذائي، مستوى النشاط البدني، عادات التدخين والكحول.
*
الأمراض المزمنة:
وجود أي حالات صحية قد تسبب هشاشة العظام الثانوية.
*
الأعراض الحالية:
مثل آلام الظهر، فقدان الطول، أو تاريخ الكسور.
يقوم الدكتور محمد هطيف أيضًا بإجراء فحص بدني لتقييم الوضعية، وملاحظة أي علامات على انحناء الظهر أو فقدان الطول، وتقييم قوة العضلات والتوازن.
2. اختبار كثافة المعادن في العظام (BMD)
يُعد اختبار كثافة المعادن في العظام هو المعيار الذهبي لتشخيص هشاشة العظام. يُجرى هذا الاختبار عادةً باستخدام:
-
قياس امتصاص الأشعة السينية المزدوج الطاقة (DEXA Scan):
هذا الفحص هو الأكثر شيوعًا ودقة. يستخدم جرعة منخفضة جدًا من الأشعة السينية لقياس كثافة العظام في مناطق معينة، عادةً الورك والعمود الفقري. تُقارن النتائج بمتوسط كثافة العظام لدى الشباب الأصحاء (درجة T-score) ولدى الأشخاص من نفس العمر والجنس (درجة Z-score).
-
درجة T-score:
- +1 إلى -1: كثافة عظام طبيعية.
- -1 إلى -2.5: نقص كثافة العظام (Osteopenia)، وهي مرحلة سابقة لهشاشة العظام حيث تكون العظام أضعف من الطبيعي ولكن ليس بالقدر الكافي لتشخيص الهشاشة.
- -2.5 أو أقل: هشاشة العظام (Osteoporosis).
-
درجة T-score:
3. الفحوصات المخبرية (تحاليل الدم والبول)
قد يطلب الدكتور محمد هطيف مجموعة من تحاليل الدم والبول لاستبعاد الأسباب الثانوية لهشاشة العظام، أو لتقييم مستويات العناصر الغذائية المهمة:
*
مستويات الكالسيوم والفوسفات:
في الدم والبول.
*
مستويات فيتامين د:
لتقييم النقص المحتمل.
*
وظائف الكلى والكبد:
لاستبعاد الأمراض التي قد تؤثر على استقلاب العظام.
*
هرمونات الغدة الدرقية والغدة جار الدرقية:
لتقييم اضطرابات الغدد الصماء.
*
مستويات الهرمونات الجنسية:
مثل الإستروجين والتستوستيرون.
*
علامات تحول العظام (Bone Turnover Markers):
قد تُستخدم لتقييم سرعة عملية بناء وتكسير العظام.
4. فحوصات التصوير الأخرى
في بعض الحالات، قد تكون هناك حاجة إلى فحوصات تصوير إضافية:
*
الأشعة السينية (X-rays):
للكشف عن كسور العمود الفقري أو تشوهات العظام.
*
التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT Scan):
لتوفير صور أكثر تفصيلاً للعظام والأنسجة المحيطة، خاصة في حالات الكسور المعقدة أو لتقييم أسباب آلام الظهر.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف في عيادته بصنعاء تشخيصًا دقيقًا ومبكرًا لهشاشة العظام، مما يمهد الطريق لخطة علاجية فعالة ومخصصة لكل مريض.
علاج هشاشة العظام
يهدف علاج هشاشة العظام إلى تقليل خطر الكسور، والحفاظ على كثافة العظام الحالية، وزيادة كثافة العظام حيثما أمكن. يعتمد العلاج على نوع هشاشة العظام (أولية أو ثانوية)، وشدة الحالة، وعمر المريض، وحالته الصحية العامة. يُشرف الأستاذ الدكتور محمد هطيف على وضع خطط علاجية متكاملة ومتابعة المرضى لضمان أفضل النتائج.
1. الأدوية
توجد مجموعة واسعة من الأدوية المعتمدة لعلاج هشاشة العظام، والتي تعمل بآليات مختلفة:
-
البسفوسفونات (Bisphosphonates):
هي الفئة الأكثر شيوعًا من الأدوية. تعمل على إبطاء عملية تكسير العظام (ارتشاف العظم) عن طريق تثبيط الخلايا الناقضة للعظم. تُؤخذ عن طريق الفم (أسبوعيًا أو شهريًا) أو عن طريق الحقن الوريدي (كل 3 أشهر أو سنويًا).
- أمثلة: أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- دينوسوماب (Denosumab): دواء يُحقن تحت الجلد كل ستة أشهر. يعمل عن طريق تثبيط بروتين معين ضروري لتكوين ونشاط الخلايا الناقضة للعظم، مما يقلل بشكل فعال من ارتشاف العظم.
- نظائر الهرمون جار الدرقي (Parathyroid Hormone Analogs): مثل تيريباراتايد (Teriparatide) وأبالوباراتايد (Abaloparatide). هذه الأدوية فريدة من نوعها لأنها تعمل على تحفيز تكوين عظم جديد بدلاً من مجرد إبطاء فقدان العظم. تُعطى عن طريق الحقن اليومي لفترة محدودة (عادة سنتين). تُستخدم عادة للحالات الشديدة أو عندما تفشل البسفوسفونات.
- روموسوزوماب (Romosozumab): دواء جديد نسبيًا يعمل بطريقتين: يزيد من تكوين العظم ويقلل من ارتشافه. يُعطى عن طريق الحقن الشهري لمدة 12 شهرًا.
- العلاج ببدائل الإستروجين (Estrogen Therapy): يُستخدم للنساء بعد انقطاع الطمث للمساعدة في الحفاظ على كثافة العظام. ومع ذلك، غالبًا ما يُستخدم فقط للنساء اللواتي يحتجن أيضًا لعلاج أعراض انقطاع الطمث بسبب المخاطر المحتملة المرتبطة به.
- معدلات مستقبلات الإستروجين الانتقائية (SERMs): مثل رالوكسيفين (Raloxifene). تعمل هذه الأدوية بشكل مشابه للإستروجين في العظام لزيادة كثافتها، ولكنها لا تحمل نفس المخاطر المرتبطة بالعلاج بالإستروجين في أجزاء أخرى من الجسم.
- الكالسيتونين (Calcitonin): هرمون يساعد على تنظيم مستويات الكالسيوم. يُعطى كبخاخ أنفي أو حقن، ويُستخدم غالبًا لإدارة الألم المرتبط بكسور العمود الفقري.
2. التعديلات على نمط الحياة
تلعب التعديلات على نمط الحياة دورًا حاسمًا في الوقاية والعلاج من هشاشة العظام، وهي جزء لا يتجزأ من خطة العلاج التي يوصي بها الدكتور محمد هطيف:
-
النظام الغذائي الغني بالكالسيوم وفيتامين د:
- الكالسيوم: يُنصح بتناول 1000-1200 ملغ يوميًا من الكالسيوم، من مصادر مثل منتجات الألبان، الخضروات الورقية الخضراء (السبانخ، البروكلي)، الأسماك الدهنية، والأطعمة المدعمة.
- فيتامين د: يُنصح بتناول 800-1000 وحدة دولية يوميًا. يمكن الحصول عليه من التعرض لأشعة الشمس، الأطعمة المدعمة (الحليب، حبوب الإفطار)، والأسماك الدهنية (السلمون، التونة). قد يصف الطبيب مكملات الكالسيوم وفيتامين د إذا كان النظام الغذائي غير كافٍ.
- التمارين الرياضية المنتظمة: تساعد التمارين الرياضية، خاصة تلك التي تحمل وزن الجسم (مثل المشي، الركض الخفيف، الرقص) وتمارين القوة (رفع الأثقال)، على بناء العظام والحفاظ على كثافتها. كما أنها تحسن التوازن وتقلل من خطر السقوط.
- الإقلاع عن التدخين: التدخين يسرع من فقدان العظام ويزيد من خطر الكسور.
- الحد من تناول الكحول: الإفراط في تناول الكحول يؤثر سلبًا على صحة العظام.
- **الحد من الكافيين والمشر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك