تشخيص هشاشة العظام: دليل شامل للوقاية والعلاج مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تشخيص هشاشة العظام مبكرًا أمر حيوي للوقاية من المضاعفات الخطيرة. يشمل التشخيص تقييمًا دقيقًا للمخاطر، فحوصات كثافة العظام مثل DEXA، وتحاليل الدم لتحديد الأسباب. يهدف العلاج إلى تقوية العظام ومنع الكسور، مما يضمن جودة حياة أفضل للمرضى.
مقدمة: أهمية التشخيص المبكر لهشاشة العظام
هشاشة العظام، أو "المرض الصامت" كما يُعرف غالبًا، هي حالة تصبح فيها العظام ضعيفة وهشة، مما يزيد من خطر تعرضها للكسور حتى من إصابات طفيفة. على الرغم من أن هذه الحالة قد تتطور لسنوات دون ظهور أعراض واضحة، إلا أن التشخيص المبكر لها يلعب دورًا حاسمًا في منع تفاقمها وتجنب المضاعفات الخطيرة، مثل الكسور المؤلمة والمُعيقة.
في كثير من الأحيان، لا يتم تشخيص هشاشة العظام إلا بعد أن يتعرض الشخص لكسر، مما يؤكد الحاجة الملحة للفحص المنتظم، خاصة للفئات الأكثر عرضة للخطر. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة وتميزه في جراحة العظام والعمود الفقري، المرجع الأول والموثوق به لتشخيص وعلاج هشاشة العظام، مقدمًا رعاية طبية متكاملة وفقًا لأحدث المعايير العالمية.
يهدف هذا الدليل الشامل إلى توضيح كل ما يتعلق بتشخيص هشاشة العظام، بدءًا من تقييم المخاطر والفحوصات الأولية، وصولاً إلى الاختبارات التشخيصية المتقدمة مثل فحص DEXA وتحاليل الدم المتخصصة. سنستعرض أيضًا الأعراض التي قد تشير إلى وجود الحالة، وكيف يمكن للتشخيص الدقيق أن يفتح الباب أمام خيارات علاجية فعالة تحسن من جودة حياة المرضى.
التشريح: فهم العظام وكيف تتأثر بالهشاشة
لفهم هشاشة العظام، من المهم أولاً فهم بنية العظم وكيفية عمله. العظام ليست مجرد هياكل صلبة تدعم الجسم، بل هي أنسجة حية تتجدد باستمرار. تتكون العظام بشكل أساسي من:
- المادة العضوية: تتكون في معظمها من ألياف الكولاجين، التي تمنح العظم مرونته وقوته.
- المادة غير العضوية: تتكون أساسًا من بلورات فوسفات الكالسيوم (هيدروكسي أباتيت)، وهي التي تمنح العظم صلابته ومتانته.
داخل العظم، توجد خلايا متخصصة تعمل باستمرار على بناء وتكسير الأنسجة العظمية القديمة في عملية تُعرف باسم "إعادة تشكيل العظم" (Bone Remodeling). هذه العملية ضرورية للحفاظ على قوة العظم وإصلاح التلف الدقيق.
- بانيات العظم (Osteoblasts): هي الخلايا المسؤولة عن بناء أنسجة عظمية جديدة.
- ناقضات العظم (Osteoclasts): هي الخلايا المسؤولة عن تكسير وامتصاص أنسجة العظم القديمة أو التالفة.
في مرحلة الشباب والبلوغ، تكون عملية بناء العظم أسرع من عملية تكسيره، مما يؤدي إلى زيادة كثافة العظام. يصل معظم الأشخاص إلى ذروة كتلة العظام في أواخر العشرينات أو أوائل الثلاثينات من العمر. بعد ذلك، تبدأ عملية تكسير العظم في تجاوز عملية بنائه بشكل تدريجي.
كيف تؤثر هشاشة العظام على بنية العظم؟
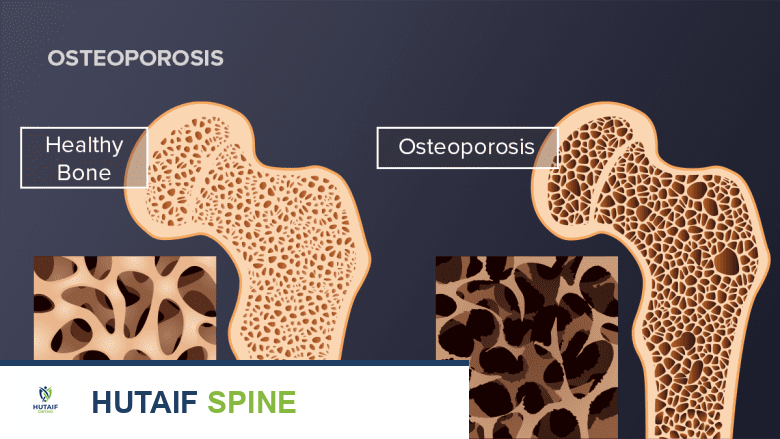
عند الإصابة بهشاشة العظام، يختل التوازن بين بناء وتكسير العظم. تصبح عملية تكسير العظم أسرع بكثير من عملية بنائه، مما يؤدي إلى:
- انخفاض كثافة المعادن في العظام (BMD): تصبح العظام أقل كثافة وأكثر مسامية.
- تدهور البنية المجهرية للعظم: تصبح الشبكة الداخلية للعظم أضعف وأقل قدرة على تحمل الضغط.
- زيادة خطر الكسور: تفقد العظام قدرتها على امتصاص الصدمات وتصبح عرضة للكسر بسهولة، حتى من السقوط البسيط أو الإجهاد اليومي.
تؤثر هشاشة العظام بشكل خاص على العظام التي تحمل الوزن مثل العمود الفقري (الفقرات)، عظم الفخذ، ومعصم اليد. فهم هذه التغيرات الهيكلية يساعد المرضى على تقدير أهمية التشخيص المبكر والالتزام بالخطط العلاجية للحفاظ على صحة عظامهم.
الأسباب وعوامل الخطر لهشاشة العظام
تتطور هشاشة العظام نتيجة لمجموعة معقدة من العوامل، ويمكن تقسيمها بشكل عام إلى نوعين رئيسيين: هشاشة العظام الأولية والثانوية. فهم هذه الأسباب وعوامل الخطر أمر بالغ الأهمية للوقاية والتشخيص المبكر.
هشاشة العظام الأولية (Primary Osteoporosis)
هذا هو النوع الأكثر شيوعًا ويرتبط بشكل أساسي بالشيخوخة وانخفاض مستويات الهرمونات.
- التقدم في العمر: مع تقدم العمر، تتراجع قدرة الجسم على بناء عظم جديد بنفس سرعة تكسير العظم القديم.
- انقطاع الطمث لدى النساء (سن اليأس): يعد انخفاض مستويات هرمون الإستروجين بعد انقطاع الطمث عامل الخطر الرئيسي لهشاشة العظام لدى النساء. الإستروجين يلعب دورًا حيويًا في الحفاظ على كثافة العظام.
- انخفاض هرمون التستوستيرون لدى الرجال: يمكن أن يؤدي انخفاض مستويات هرمون التستوستيرون لدى الرجال إلى فقدان العظام، على الرغم من أن هذا التأثير أقل وضوحًا مما هو عليه الحال مع الإستروجين لدى النساء.
هشاشة العظام الثانوية (Secondary Osteoporosis)
تحدث هشاشة العظام الثانوية نتيجة لحالات طبية أخرى أو استخدام بعض الأدوية التي تؤثر سلبًا على صحة العظام.
الحالات الطبية التي تزيد من خطر هشاشة العظام:
-
اضطرابات الغدد الصماء:
- فرط نشاط الغدة الدرقية (Hyperthyroidism): زيادة هرمونات الغدة الدرقية يمكن أن تسرع من عملية تكسير العظام.
- فرط نشاط الغدة جار الدرقية (Hyperparathyroidism): يؤدي إلى ارتفاع مستويات الكالسيوم في الدم وسحبه من العظام.
- متلازمة كوشينغ (Cushing's Syndrome): زيادة هرمون الكورتيزول تؤثر على كثافة العظام.
- السكري (Diabetes): خاصة النوع الأول، يرتبط بانخفاض كثافة العظام.
-
أمراض الجهاز الهضمي:
- مرض الاضطرابات الهضمية (Celiac Disease): سوء امتصاص العناصر الغذائية الضرورية للعظام مثل الكالسيوم وفيتامين د.
- مرض كرون والتهاب القولون التقرحي: الالتهاب المزمن وسوء الامتصاص.
- جراحة تحويل مسار المعدة: قد تؤثر على امتصاص الكالسيوم والفيتامينات.
-
أمراض الروماتيزم والالتهابات:
- التهاب المفاصل الروماتويدي (Rheumatoid Arthritis): الالتهاب المزمن والأدوية المستخدمة لعلاجه.
- الذئبة الحمامية الجهازية (Systemic Lupus Erythematosus).
- أمراض الكلى المزمنة: تؤثر على استقلاب فيتامين د والكالسيوم.
-
أمراض الدم:
- الورم النقوي المتعدد (Multiple Myeloma).
- فقر الدم المنجلي (Sickle Cell Anemia).
- نقص الوزن الشديد أو اضطرابات الأكل: مثل فقدان الشهية العصبي، تؤدي إلى نقص التغذية اللازمة للعظام.
الأدوية التي تزيد من خطر هشاشة العظام:
- الكورتيكوستيرويدات (Corticosteroids): مثل البريدنيزون، المستخدمة لعلاج الالتهابات المزمنة.
- بعض أدوية الصرع (Anticonvulsants).
- مثبطات مضخة البروتون (Proton Pump Inhibitors): المستخدمة لعلاج حرقة المعدة والقرحة، عند استخدامها لفترات طويلة.
- بعض أدوية السرطان: مثل العلاج الهرموني لسرطان الثدي أو البروستاتا.
- الهيبارين (Heparin): مميعات الدم.
عوامل الخطر الأخرى
بالإضافة إلى ما سبق، هناك عوامل خطر أخرى يمكن أن تزيد من احتمالية الإصابة بهشاشة العظام:
- التاريخ العائلي: وجود تاريخ عائلي للإصابة بهشاشة العظام أو كسور الورك يزيد من خطر الإصابة.
- نقص الكالسيوم وفيتامين د: عدم كفاية تناول الكالسيوم وفيتامين د في النظام الغذائي.
-
نمط الحياة:
- الخمول البدني: قلة النشاط البدني وعدم ممارسة التمارين التي تحمل وزن الجسم.
- التدخين: يقلل من كثافة العظام ويؤثر على امتصاص الكالسيوم.
- الإفراط في تناول الكحول: يؤثر سلبًا على قدرة الجسم على امتصاص الكالسيوم وبناء العظام.
- الإفراط في تناول الكافيين: قد يؤثر على امتصاص الكالسيوم.
- العرق: الأشخاص من أصول قوقازية وآسيوية أكثر عرضة للإصابة.
- صغر حجم الجسم: الأشخاص ذوو البنية الصغيرة لديهم كتلة عظمية أقل للبدء بها.
يُشدد الأستاذ الدكتور محمد هطيف على أهمية مراجعة هذه العوامل مع المريض عند تقييم حالته، حيث أن تحديد عوامل الخطر بدقة يوجه عملية التشخيص والعلاج بشكل فعال.
الأعراض: كيف تظهر هشاشة العظام؟
هشاشة العظام غالبًا ما تُعرف باسم "المرض الصامت" لأنها قد لا تسبب أي أعراض واضحة لسنوات عديدة. في كثير من الحالات، يكون أول مؤشر على وجود هشاشة العظام هو حدوث كسر في العظم، والذي قد ينجم عن إصابة طفيفة لا تسبب كسرًا لدى الشخص ذي العظام السليمة. ومع ذلك، مع تقدم المرض وتدهور كثافة العظام بشكل كبير، قد تبدأ بعض العلامات والأعراض في الظهور.
الأعراض المبكرة (غالبًا غير موجودة أو غير محددة)
في المراحل المبكرة، قد لا يشعر المريض بأي ألم أو تغيرات ملحوظة. قد تتضمن بعض الأعراض غير المحددة التي قد يربطها البعض بهشاشة العظام:
- آلام خفيفة في الظهر: قد تكون نتيجة لتغيرات طفيفة في الفقرات، ولكنها غالبًا ما تُنسب لأسباب أخرى.
- سهولة التعب أو الإرهاق.
هذه الأعراض نادرة وغير كافية للتشخيص، مما يجعل الفحص الدوري وتقييم المخاطر أمرًا بالغ الأهمية.
الأعراض المتأخرة والواضحة (بعد حدوث تلف كبير)
عندما تتفاقم هشاشة العظام وتتسبب في ضعف كبير في العظام، قد تظهر الأعراض التالية:
-
الكسور الناتجة عن هشاشة العظام:
هذا هو العرض الأكثر شيوعًا والأكثر خطورة. يمكن أن تحدث الكسور من السقوط البسيط، أو حتى من حركات يومية عادية مثل السعال أو الانحناء. المواقع الشائعة للكسور تشمل:
- العمود الفقري (الفقرات): كسور الانضغاط في الفقرات يمكن أن تسبب آلامًا شديدة في الظهر، وقد لا تسبب أي ألم في بعض الحالات.
- الورك (عظم الفخذ): كسور الورك خطيرة بشكل خاص وتتطلب غالبًا جراحة، وقد تؤدي إلى فقدان الاستقلالية.
- الرسغ (المعصم): غالبًا ما تحدث نتيجة للسقوط على يد ممدودة.
- فقدان الطول بمرور الوقت: مع تكرار كسور الانضغاط في الفقرات، قد يصبح العمود الفقري أقصر وينحني، مما يؤدي إلى انخفاض ملحوظ في الطول الكلي للشخص. قد يفقد الشخص عدة سنتيمترات من طوله على مر السنين.
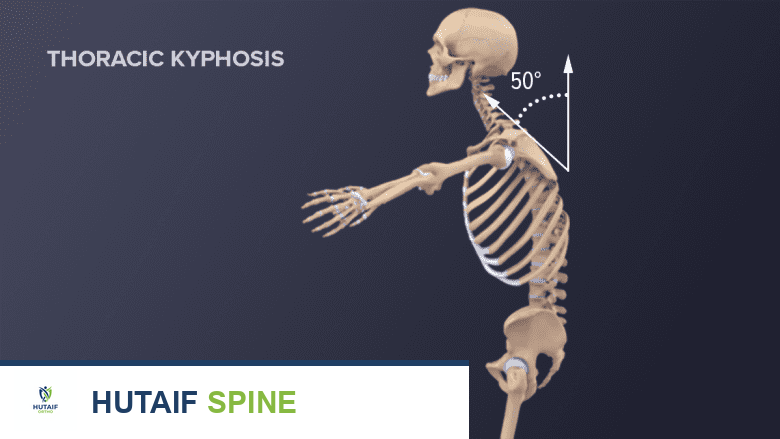
- انحناء الظهر أو "حدبة الأرملة" (Kyphosis): تسبب كسور الانضغاط المتعددة في الفقرات العلوية من العمود الفقري انحناءً مفرطًا للأمام، يُعرف بالحدبة الصدرية أو "الحدبة". هذا التغير في وضعية الجسم يمكن أن يؤثر على التنفس والهضم.
- آلام الظهر المزمنة: قد تكون نتيجة لكسور الفقرات أو التغيرات الهيكلية في العمود الفقري.
- وضعية الجسم المنحنية: قد يلاحظ المرضى أو أفراد عائلاتهم تغيرًا في وضعية الجسم، حيث يصبح الظهر أكثر انحناءً والأكتاف تتدلى للأمام.

عند تشخيص هشاشة العظام، يتحقق الطبيب من وجود انحناء مفرط في الجزء العلوي من الظهر.
من الضروري عدم تجاهل أي من هذه العلامات، خاصة إذا كنت ضمن الفئات العمرية أو لديك عوامل خطر للإصابة بهشاشة العظام. يوصي الأستاذ الدكتور محمد هطيف بالاستشارة الفورية عند ملاحظة أي من هذه الأعراض لتقييم الحالة والبدء بالتشخيص والعلاج اللازمين.
تشخيص هشاشة العظام: خطوات دقيقة لنتائج موثوقة
يعتمد تشخيص هشاشة العظام على مزيج من تقييم شامل للتاريخ الطبي، الفحص البدني، والاختبارات التشخيصية المتخصصة. الهدف هو تحديد مدى ضعف العظام، وتحديد ما إذا كانت الحالة مرتبطة بالشيخوخة الطبيعية (هشاشة العظام الأولية) أو بسبب مشكلة صحية أخرى (هشاشة العظام الثانوية).
الفحص الأولي وتقييم المخاطر
تبدأ عملية التشخيص بتقييم شامل يقوم به الطبيب، والذي يتضمن:
-
التاريخ الطبي الشامل:
- التاريخ العائلي: هل يوجد تاريخ لهشاشة العظام أو كسور الورك لدى الوالدين أو الأشقاء؟
- التاريخ الشخصي للكسور: هل تعرض المريض لكسور سابقة، خاصة بعد إصابات طفيفة؟
- النظام الغذائي: تقييم كمية الكالسيوم وفيتامين د المتناولة.
- نمط الحياة: هل يمارس المريض نشاطًا بدنيًا؟ هل يدخن أو يتناول الكحول بكثرة؟
- الأدوية: مراجعة جميع الأدوية التي يتناولها المريض، خاصة تلك التي قد تؤثر على كثافة العظام (مثل الكورتيكوستيرويدات).
- الحالات الطبية الأخرى: الاستفسار عن أي أمراض مزمنة (مثل أمراض الغدة الدرقية، السكري، أمراض الجهاز الهضمي) التي قد تساهم في هشاشة العظام الثانوية.
- تاريخ الدورة الشهرية والحمل (للنساء): تاريخ انقطاع الطمث، أو أي فترات انقطاع للدورة الشهرية قبل سن اليأس.
-
الفحص البدني: يركز الفحص البدني على تحديد العلامات المرتبطة بهشاشة العظام ومضاعفاتها:
- فحص العمود الفقري: البحث عن أي انحناء مفرط في الجزء العلوي من الظهر (الحدبة الصدرية أو فرط التحدب)، وهو ما قد يشير إلى كسور انضغاطية في الفقرات.
- قياس الطول: مقارنة الطول الحالي بالطول السابق للمريض. فقدان الطول يمكن أن يكون مؤشرًا على هشاشة العظام.
- وضعية الجسم: تقييم أي تغيرات في وضعية الجسم، مثل بروز البطن للخارج مع زيادة في انحناء أسفل الظهر.
نظرًا لأن هشاشة العظام غالبًا ما تكون حالة مرتبطة بالعمر، يوصى بالفحص الروتيني لجميع النساء فوق سن 65 عامًا والرجال فوق سن 70 عامًا لتحديد الحاجة إلى الاختبارات التشخيصية. 1 إذا تم تحديد أن الشخص معرض لخطر الإصابة بهشاشة العظام أو ظهرت عليه علامات خارجية للحالة، يتم طلب الاختبارات التشخيصية.
الاختبارات التشخيصية لهشاشة العظام
تستخدم الاختبارات التالية لتشخيص هشاشة العظام عن طريق تقييم كثافة العظام، وتحديد كسور الفقرات، وتحديد أو استبعاد أسباب هشاشة العظام الثانوية.
فحص كثافة العظام (DEXA scan)
يُعتبر فحص امتصاص الأشعة السينية ثنائي الطاقة (DEXA أو DXA)، والمعروف أيضًا بفحص كثافة العظام، المعيار الذهبي لتشخيص هشاشة العظام. يقيس هذا الفحص كثافة العظام وهو حساس بشكل خاص للتغيرات في كثافة العظام المرتبطة بهشاشة العظام.
إجراء فحص DEXA:
- يستلقي المريض على ظهره على طاولة الفحص.
- يتحرك ذراع ماسح ضوئي فوق المريض، باعثًا جرعة منخفضة من الأشعة السينية إلى العمود الفقري القطني والورك و/أو الرسغ. في بعض الأجهزة، يحتوي الذراع على الكاشف فقط، بينما يكون مصدر الأشعة السينية تحت طاولة الفحص.
- تُعرض الصور الناتجة عن الفحص على جهاز كمبيوتر، والذي يقوم بحساب كثافة العظام.
نتائج فحص DEXA:
تُقاس نتائج فحص DEXA باستخدام:
-
درجات T (T-scores):
تقارن كثافة عظام المريض بمتوسط كثافة العظام لدى الشباب الأصحاء.
- +1 إلى -1: كثافة عظام طبيعية.
- -1 إلى -2.5: هشاشة عظام خفيفة (Osteopenia)، وهي حالة تكون فيها كثافة العظام أقل من الطبيعي ولكنها ليست شديدة بما يكفي لتشخيص هشاشة العظام.
- -2.5 أو أقل: هشاشة العظام (Osteoporosis)، مما يشير إلى انخفاض كبير في كثافة العظام وارتفاع خطر الإصابة بالكسور.
- درجات Z (Z-scores): تقارن كثافة عظام المريض بسكان مماثلين في العمر والحجم والجنس. تُستخدم درجات Z بشكل خاص لتشخيص هشاشة العظام لدى الأطفال والشباب، أو عندما يشتبه الطبيب في هشاشة العظام الثانوية.
الهدف من فحص DEXA هو تحديد ما إذا كان المريض معرضًا لخطر متزايد للكسور بسبب انخفاض كثافة العظام. هذا الفحص غير مؤلم ويرتبط بتعرض محدود جدًا للإشعاع.
تصوير الفقرات (Vertebral imaging)
يمكن أخذ صورة بالأشعة السينية التقليدية للجزء السفلي من الظهر ( العمود الفقري القطني )، أو الجزء العلوي من الظهر ( العمود الفقري الصدري )، أو الرقبة ( العمود الفقري العنقي ) لتأكيد وجود كسر مشتبه به في الفقرات. بالإضافة إلى ذلك، يُستخدم تصوير الفقرات لتحديد أي كسور موجودة في العمود الفقري لا تسبب أعراضًا.
انظر تشخيص كسور الانضغاط الفقارية
يمكن إجراء تقييم لكسور الفقرات على العمود الفقري الصدري والقطني في نفس وقت اختبار كثافة المعادن في العظام باستخدام جهاز DEXA. تستخدم هذه الأداة صورة بالأشعة السينية للعمود الفقري بجرعة إشعاع أقل من الأشعة السينية القياسية.
تحاليل الدم (Blood tests)
قد يطلب الأستاذ الدكتور محمد هطيف تحاليل دم لتقييم:
- مستويات الكالسيوم أو نقصه: الكالسيوم ضروري لصحة العظام.
- نقص فيتامين د: فيتامين د حيوي لامتصاص الكالسيوم في الأمعاء.
-
مستويات الهرمونات:
- الإستروجين (Estrogen): خاصة لدى النساء بعد انقطاع الطمث.
- هرمون الغدة جار الدرقية (PTH): يلعب دورًا في تنظيم مستويات الكالسيوم والفوسفات في الدم.
- التستوستيرون (Testosterone): أحيانًا لدى الرجال.
- المؤشرات الحيوية الكيميائية: التي تشير إلى عملية إعادة تشكيل العظام وتكوينها.
بالإضافة إلى ذلك، تُستخدم الاختبارات المعملية لاستبعاد أي أسباب محتملة لهشاشة العظام الثانوية، مثل فرط نشاط الغدة الدرقية أو السكري. قد تُؤخذ تحاليل الدم لهشاشة العظام الأولية في الصباح بعد تجنب الطعام والشراب لعدة ساعات، حيث تكون المؤشرات الكيميائية الحيوية أكثر وضوحًا في الدم في هذا الوقت.
يُقدم الأستاذ الدكتور محمد هطيف في عيادته بصنعاء أحدث التقنيات التشخيصية لضمان الحصول على صورة كاملة ودقيقة لحالة عظامك، مما يمكنه من وضع خطة علاجية مخصصة وفعالة.
العلاج: خيارات متعددة لإدارة هشاشة العظام
بمجرد تشخيص هشاشة العظام، يهدف العلاج إلى تقوية العظام، منع المزيد من فقدان كثافتها، وتقليل خطر الإصابة بالكسور. يضع الأستاذ الدكتور محمد هطيف خطة علاجية شاملة ومخصصة لكل مريض، مع الأخذ في الاعتبار شدة الحالة، الأسباب الكامنة، والعوامل الصحية الأخرى.
الأدوية
تعتبر الأدوية حجر الزاوية في علاج هشاشة العظام، وهناك عدة فئات تعمل بطرق مختلفة:
-
البيسفوسفونات (Bisphosphonates):
هي الأدوية الأكثر شيوعًا لعلاج هشاشة العظام. تعمل على إبطاء عملية تكسير العظام (عن طريق تثبيط ناقضات العظم)، مما يسمح لبانيات العظم بالعمل بفعالية أكبر. تُؤخذ عن طريق الفم (مرة يوميًا، أسبوعيًا، أو شهريًا) أو عن طريق الحقن الوريدي (مرة كل 3 أشهر أو سنويًا).
- أمثلة: أليندرونات (Alendronate)، ريزيدرونات (Risedronate)، إيباندرونات (Ibandronate)، حمض الزوليدرونيك (Zoledronic Acid).
- دينوسوماب (Denosumab): دواء يُعطى عن طريق الحقن تحت الجلد كل ستة أشهر. يعمل عن طريق منع تكوين ناقضات العظم، مما يقلل من تكسير العظام. يُستخدم غالبًا للمرضى الذين لا يستطيعون تحمل البيسفوسفونات أو الذين يعانون من مشاكل في الكلى.
- معدلات مستقبلات الإستروجين الانتقائية (SERMs): مثل رالوكسيفين (Raloxifene)، تعمل على محاكاة تأثير الإستروجين على العظام، مما يساعد على الحفاظ على كثافة العظام. تُستخدم غالبًا للنساء بعد انقطاع الطمث.
-
هرمونات بناء العظام (Anabolic Agents):
- تيريباراتيد (Teriparatide): هو شكل اصطناعي من هرمون الغدة جار الدرقية (PTH). يعمل على تحفيز بانيات العظم لبناء عظم جديد، وهو العلاج الوحيد الذي يزيد فعليًا من تكوين العظام. يُعطى عن طريق الحقن اليومي لمدة تصل إلى عامين.
- روموسوزوماب (Romosozumab): يعمل على زيادة تكوين العظام وتقليل تكسيرها. يُعطى عن طريق الحقن شهريًا لمدة 12 شهرًا.
- الكالسيتونين (Calcitonin): هرمون يساعد على تنظيم مستويات الكالسيوم ويقلل من تكسير العظام. يُعطى عن طريق بخاخ الأنف أو الحقن. غالبًا ما يُستخدم لتخفيف الألم الناتج عن كسور العمود الفقري.
- العلاج بالهرمونات البديلة (HRT): قد يوصى به لبعض النساء بعد انقطاع الطمث، ولكن يجب مناقشة المخاطر والفوائد المحتملة مع الطبيب.
التغييرات في نمط الحياة والنظام الغذائي
تلعب التغييرات في نمط الحياة دورًا حيويًا في إدارة هشاشة العظام ودعم العلاج الدوائي:
-
الكالسيوم وفيتامين د:
- الكالسيوم: يُنصح بتناول 1000-1200 ملغ من الكالسيوم يوميًا من خلال الأطعمة الغنية بالكالسيوم (منتجات الألبان، الخضروات الورقية الخضراء، الأسماك المعلبة بالعظام، الأطعمة المدعمة) أو المكملات الغذائية إذا لزم الأمر.
- فيتامين د: ضروري لامتصاص الكالسيوم. يُنصح بتناول 800-1000 وحدة دولية يوميًا، ويمكن الحصول عليه من التعرض لأشعة الشمس، الأطعمة المدعمة، أو المكملات.
-
التمارين الرياضية:
- تمارين تحمل الوزن: مثل المشي، الرقص، صعود الدرج، والجري الخفيف، تساعد على تقوية العظام.
- تمارين المقاومة: رفع الأثقال الخفيفة أو استخدام أربطة المقاومة، تساعد على بناء العضلات وتقوية العظام.
- تمارين التوازن والمرونة: مثل اليوجا والتاي تشي، تقلل من خطر
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك