متلازمة إهلرز دانلوس: دليل شامل للمرضى لفهم الأعراض والتشخيص والعلاج مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: متلازمة إهلرز دانلوس هي مجموعة من اضطرابات النسيج الضام الوراثية التي تؤثر على قوة ودعم الجسم. يركز العلاج على تخفيف الأعراض ومنع المضاعفات من خلال العلاج الطبيعي، إدارة الألم، التغذية السليمة، والدعم النفسي لتعزيز جودة الحياة.
مقدمة
تُعد متلازمة إهلرز دانلوس (Ehlers-Danlos Syndrome - EDS) مجموعة معقدة ومتنوعة من الاضطرابات الوراثية التي تؤثر بشكل أساسي على الأنسجة الضامة في الجسم. هذه الأنسجة هي بمثابة "الغراء" الذي يربط ويُدعم كل جزء من أجزاء الجسم، بدءًا من الجلد والمفاصل وصولًا إلى الأوعية الدموية والأعضاء الداخلية. تخيل أن الأنسجة الضامة هي أساس بناء منزلك؛ إذا كان هذا الأساس ضعيفًا أو معيبًا، فإن المنزل بأكمله سيتأثر. هذا هو الحال مع الأشخاص المصابين بمتلازمة إهلرز دانلوس، حيث يؤدي الخلل في هذه الأنسجة إلى مجموعة واسعة من الأعراض التي تختلف بشكل كبير في شدتها ونوعها من شخص لآخر، وحتى بين أفراد العائلة الواحدة.
تهدف هذه الصفحة إلى تقديم دليل شامل ومفصل للمرضى وعائلاتهم لفهم متلازمة إهلرز دانلوس بشكل أعمق. سنستعرض الأسباب الكامنة وراء هذه المتلازمة، وكيفية ظهور أعراضها المتنوعة، وطرق التشخيص المتاحة، وأهم استراتيجيات العلاج المتاحة لتخفيف الأعراض وتحسين جودة الحياة. ندرك أن التعايش مع متلازمة إهلرز دانلوس قد يكون تحديًا، خاصة مع التأخر في التشخيص الذي قد يستغرق سنوات طويلة، مما يؤدي إلى معاناة غير ضرورية وتفاقم للمضاعفات.
في اليمن، وبالتحديد في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام والمفاصل والتعامل مع الحالات المعقدة التي تؤثر على الجهاز العضلي الهيكلي، مرجعًا مهمًا للمرضى الذين يعانون من اضطرابات النسيج الضام. يحرص الدكتور هطيف على تقديم أحدث المعلومات وأفضل الممارسات التشخيصية والعلاجية لضمان حصول المرضى على الرعاية الشاملة التي يستحقونها.
من خلال هذا الدليل، نأمل أن نُسلط الضوء على أهمية الوعي المبكر بمتلازمة إهلرز دانلوس، وندعم المرضى في رحلتهم نحو فهم أفضل لحالتهم، وتمكينهم من اتخاذ قرارات مستنيرة بشأن صحتهم، والبحث عن الرعاية المتخصصة التي يمكن أن تحدث فرقًا حقيقيًا في حياتهم.
التشريح ووظيفة النسيج الضام
لفهم متلازمة إهلرز دانلوس، من الضروري أولًا أن نفهم ما هو النسيج الضام وما هي وظيفته الحيوية في جسم الإنسان. النسيج الضام هو أحد الأنواع الأربعة الأساسية للأنسجة في الجسم (الأخرى هي الأنسجة الطلائية والعضلية والعصبية). إنه نسيج واسع الانتشار يوجد في كل مكان تقريبًا داخل الجسم، ويقوم بأدوار متعددة وحيوية للحفاظ على سلامة ووظيفة الأعضاء والأنظمة المختلفة.
مكونات النسيج الضام الأساسية
يتكون النسيج الضام بشكل أساسي من ثلاثة مكونات رئيسية:
*
الخلايا:
مثل الخلايا الليفية (fibroblasts) التي تنتج الألياف والمادة الأساسية.
*
الألياف البروتينية:
وهي ما يهمنا بشكل خاص في سياق متلازمة إهلرز دانلوس. تشمل هذه الألياف:
*
الكولاجين (Collagen):
وهو البروتين الأكثر وفرة في جسم الإنسان، ويشكل حوالي ثلث إجمالي البروتينات. يُعد الكولاجين المكون الأساسي للأنسجة الضامة، ويوفر القوة الهيكلية والمتانة. يوجد الكولاجين في الجلد، العظام، الأوتار، الأربطة، الغضاريف، الأوعية الدموية، والأعضاء الداخلية. هناك أنواع مختلفة من الكولاجين (مثل النوع الأول، الثاني، الثالث، الخامس)، ولكل منها وظائف وخصائص محددة.
*
الإيلاستين (Elastin):
يمنح الأنسجة مرونتها وقدرتها على التمدد والعودة إلى شكلها الأصلي، وهو مهم في الأوعية الدموية والرئتين والجلد.
*
المادة الأساسية (Ground Substance):
وهي مادة هلامية تملأ الفراغات بين الخلايا والألياف وتوفر الدعم والترطيب.
وظائف النسيج الضام في الجسم
نظرًا لتوزيعه الواسع وتنوع مكوناته، يؤدي النسيج الضام وظائف حيوية لا غنى عنها:
*
الدعم الهيكلي:
يوفر الدعم للأعضاء والأنسجة الأخرى، ويشكل إطارًا للجسم (مثل العظام والغضاريف).
*
الربط والتوصيل:
يربط الأنسجة ببعضها البعض (مثل الأوتار التي تربط العضلات بالعظام، والأربطة التي تربط العظام ببعضها البعض).
*
الحماية:
يحمي الأعضاء الداخلية من الصدمات ويُشكل حاجزًا ضد العدوى.
*
التخزين:
يخزن الدهون (النسيج الدهني) والمعادن (العظام).
*
النقل:
يسهل نقل المواد الغذائية والفضلات بين الأنسجة والدم.
كيف تؤثر متلازمة إهلرز دانلوس على النسيج الضام
في متلازمة إهلرز دانلوس، تحدث طفرات جينية تؤثر على قدرة الجسم على إنتاج أو معالجة الكولاجين أو البروتينات الأخرى التي تُشكل النسيج الضام بشكل صحيح. هذا الخلل يؤدي إلى أنسجة ضامة أضعف أو أكثر مرونة من اللازم أو هشة. ونتيجة لذلك، يمكن أن يتأثر أي جزء من الجسم يحتوي على النسيج الضام، مما يفسر التنوع الكبير في الأعراض التي يعاني منها مرضى متلازمة إهلرز دانلوس. على سبيل المثال:
*
المفاصل:
تصبح الأربطة ضعيفة جدًا، مما يؤدي إلى فرط مرونة المفاصل وسهولة خلعها.
*
الجلد:
يصبح الجلد رقيقًا، مرنًا جدًا، وهشًا، وعرضة للكدمات والجروح العميقة التي قد لا تلتئم جيدًا وتترك ندوبًا واضحة.
*
الأوعية الدموية:
قد تكون جدران الأوعية الدموية ضعيفة، مما يزيد من خطر التمزقات الخطيرة في الأنواع الشديدة من المتلازمة.
*
الأعضاء الداخلية:
يمكن أن يؤثر الضعف في النسيج الضام على الجهاز الهضمي والقلب والرحم وغيرها من الأعضاء.
فهم هذا الأساس التشريحي يساعد المرضى على إدراك سبب ظهور العديد من الأعراض المختلفة في أجزاء متباينة من الجسم، ويؤكد على الطبيعة الجهازية لمتلازمة إهلرز دانلوس.
الأسباب وعوامل الخطر
متلازمة إهلرز دانلوس هي في جوهرها اضطراب وراثي، مما يعني أنها تنتقل عبر الجينات من الآباء إلى الأبناء. ومع ذلك، فإن آليات الوراثة ليست واحدة لجميع الأنواع، وهناك تعقيدات يجب فهمها.
الأساس الجيني للمتلازمة
يُعد الكولاجين البروتين الرئيسي في النسيج الضام، وتُعد معظم أنواع متلازمة إهلرز دانلوس ناتجة عن طفرات في الجينات المسؤولة عن إنتاج أو معالجة الكولاجين. لقد حدد العلماء حتى الآن تغيرات في 20 جينًا مختلفًا على الأقل يمكن أن تسبب هذه المتلازمة، مع اكتشاف أنواع نادرة جدًا في السنوات الأخيرة.
تعتمد الأعراض والشدة ونوع المتلازمة على الجينات المتأثرة. على سبيل المثال:
*
متلازمة إهلرز دانلوس الوعائية (Vascular EDS):
تنتج عن طفرة في جين يُسمى
COL3A1
، وهو مسؤول عن إنتاج الكولاجين من النوع الثالث. هذا النوع من الكولاجين يرتبط بالأوعية الدموية والأمعاء والرحم، وهي الأجزاء التي تتأثر بشكل خطير في هذا النوع.
أنماط الوراثة
تتبع متلازمة إهلرز دانلوس أنماط وراثية مختلفة:
*
الوراثة السائدة (Autosomal Dominant):
في هذا النمط، يحتاج الشخص إلى نسخة واحدة فقط من الجين المتغير من أحد الوالدين لكي يُصاب بالمتلازمة. إذا كان أحد الوالدين مصابًا، فهناك فرصة بنسبة 50% لكل طفل لوراثة الجين المتغير والإصابة بالمتلازمة. معظم أنواع متلازمة إهلرز دانلوس تتبع هذا النمط.
*
الوراثة المتنحية (Autosomal Recessive):
في هذا النمط، يجب أن يرث الشخص نسختين من الجين المتغير (واحدة من كل والد بيولوجي) لكي يُصاب بالمتلازمة. إذا كان الوالدان حاملين للجين المتغير ولكنهما لا يعانيان من الأعراض (حاملين)، فهناك فرصة بنسبة 25% لكل طفل لوراثة نسختين من الجين المتغير والإصابة بالمتلازمة.
*
الطفرات الجديدة (De Novo Mutations):
في بعض الحالات، يمكن أن تحدث المتلازمة في أشخاص ليس لديهم تاريخ عائلي للمرض. هذا يعني أن الطفرة الجينية حدثت بشكل عفوي في الشخص نفسه، وليس بسبب وراثة الجين من أحد الوالدين. ومع ذلك، يمكن لهؤلاء الأشخاص نقل الجين المتغير إلى أطفالهم.
من المهم ملاحظة أن الأطفال الذين يرثون متلازمة إهلرز دانلوس من أحد الوالدين سيحملون نفس المتغير الجيني، ولكن ليس بالضرورة أن تظهر عليهم نفس الأعراض أو بنفس الشدة. يمكن لأفراد الأسرة المختلفين الذين يعانون من المتلازمة أن يختبروها بطرق مختلفة تمامًا.
من يُصاب بمتلازمة إهلرز دانلوس؟
يمكن لأي شخص، بغض النظر عن الجنس أو العرق أو الأصل الإثني، أن يُصاب بمتلازمة إهلرز دانلوس. بما أنها حالة وراثية، فإنها تكون موجودة عند الولادة، ولكن العلامات والأعراض قد لا تظهر إلا في وقت لاحق، غالبًا في مرحلة البلوغ أو المراهقة.
- في الأطفال الصغار: قد يشتكي الأطفال المصابون من آلام في الركبتين والكاحلين وفي أصابعهم عند الكتابة أو أداء مهام أخرى. يكونون أيضًا أكثر مرونة ويميلون إلى السقوط والإصابة أكثر من الأطفال الآخرين. ومع ذلك، غالبًا ما يتم التغاضي عن متلازمة إهلرز دانلوس لدى الأطفال أو تُشخص خطأً على أنها "آلام النمو".
- تأخر التشخيص: في المتوسط، يستغرق الأمر حوالي 15 عامًا للحصول على التشخيص الصحيح لمتلازمة إهلرز دانلوس. بالنسبة لبعض الأشخاص، قد يستغرق الأمر عقودًا. هذا يعني سنوات من زيارات الأطباء غير المثمرة والفحوصات والعلاجات غير الضرورية والمعاناة، بينما تتفاقم المضاعفات الناجمة عن عدم علاج المتلازمة.
إن فهم هذه الأسباب وعوامل الخطر يُعد خطوة أولى حاسمة نحو التشخيص المبكر والإدارة الفعالة للمرض.
الأعراض والعلامات
تُعرف متلازمة إهلرز دانلوس بتنوعها الكبير في الأعراض والشدة، حيث تتراوح من حالات خفيفة إلى شديدة جدًا ومهددة للحياة. يعتمد ظهور الأعراض على النوع الفرعي للمتلازمة، وعمر الشخص، وجنسه، ونمط حياته، والجينات الموروثة. يمكن أن تكون بعض المضاعفات أيضًا نتيجة لحالات مرضية موجودة مسبقًا، أو سوء التغذية، أو العلاج غير الصحيح أو غير الكافي للمرض الأساسي.
هناك 14 نوعًا فرعيًا على الأقل من متلازمة إهلرز دانلوس، ولكن النوعين الأكثر شيوعًا هما:
*
متلازمة إهلرز دانلوس فرط الحركة (Hypermobile EDS - hEDS):
وهي الأكثر شيوعًا، حيث تشكل حوالي 80% إلى 90% من الحالات.
*
متلازمة إهلرز دانلوس الكلاسيكية (Classical EDS - cEDS):
تتميز هذه الأنواع بـ:
*
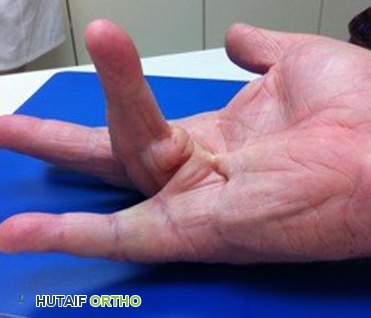
فرط مرونة المفاصل:
تكون المفاصل مرنة للغاية وعرضة للخلع المتكرر.
*
الجلد المرن والهش:
يكون الجلد مطاطيًا ورقيقًا وضعيفًا. يمكن أن يصاب الأشخاص بجروح عميقة من إصابات بسيطة، وقد لا يكون جلدهم قويًا بما يكفي للخياطة، وغالبًا ما يُشكل ندوبًا واضحة.
أما النوع الفرعي الأكثر خطورة هو متلازمة إهلرز دانلوس الوعائية (Vascular EDS - vEDS) ، والذي يمكن أن يسبب تمزقات قاتلة في الأوعية الدموية، والأمعاء، والرحم.
الأعراض الشائعة التي قد يواجهها مرضى متلازمة إهلرز دانلوس
بالإضافة إلى فرط مرونة المفاصل والجلد الهش، قد يعاني الأشخاص المصابون بمتلازمة إهلرز دانلوس من أعراض أخرى متعددة تؤثر على أنظمة الجسم المختلفة:
1. الأعراض الهيكلية والعضلية:
- آلام المفاصل والعضلات المزمنة: غالبًا ما تُوصف بأنها ألم يستمر لأكثر من ثلاثة أشهر ويتداخل مع الوظيفة أو يسبب ضررًا نفسيًا.
- خلع وخلع جزئي متكرر للمفاصل: بسبب ضعف الأربطة والأوتار.
- هشاشة العظام (Osteoarthritis): على الرغم من أن التهاب المفاصل ليس حتميًا أو شائعًا بشكل خاص مع hEDS، إلا أن عدم استقرار المفاصل يمكن أن يزيد من خطر تطوره بمرور الوقت.
- ضعف العضلات وتعبها: قد تؤدي المفاصل غير المستقرة إلى إجهاد العضلات المحيطة.
- تشوهات العمود الفقري: مثل الجنف أو الحداب.
2. الأعراض الجلدية:
- سهولة الكدمات: حتى من إصابات طفيفة.
- بطء التئام الجروح: مع ندوب بارزة وواسعة تُوصف أحيانًا بأنها "ندوب ورقية".
- جلد ناعم ومخملي الملمس.
3. الأعراض القلبية الوعائية والجهاز العصبي اللاإرادي (Dysautonomia):
- متلازمة تسرع القلب الانتصابي الوضعي (Postural Orthostatic Tachycardia Syndrome - POTS): تسبب تسارع ضربات القلب والدوخة عند الوقوف. يعاني ما يصل إلى نصف المصابين بـ hEDS من POTS.
- انخفاض ضغط الدم.
- عدم انتظام ضربات القلب.
- خفقان القلب.
- الإغماء أو الشعور بالدوار عند الوقوف.
4. الأعراض الهضمية:
- الإمساك والإسهال.
- متلازمة القولون العصبي (IBS).
- الانتفاخ وآلام البطن.
- الارتجاع الحمضي (Acid Reflux).
- الفتوق (Hernias): مثل الفتق الإربي أو السري، بسبب ضعف جدران البطن.
- مشاكل في حركة الجهاز الهضمي (Gastroparesis).
5. أعراض أخرى:
- التعب الشديد المزمن: يمكن أن يُشخص hEDS خطأً على أنه متلازمة التعب المزمن أو الألم العضلي الليفي، أو يُشخص جنبًا إلى جنب معهما.
- مشاكل في المثانة: مثل الإلحاح البولي، الألم، والتهابات المسالك البولية المتكررة.
- القلق والاكتئاب ومشاكل الصحة العقلية الأخرى: قد تكون مرتبطة بالألم المزمن، أو نمط الحياة المقيد، أو كيفية شعور الأشخاص تجاه مظهرهم بسبب الكدمات والندوب الشديدة.
- الصداع النصفي أو الصداع المزمن.
- مشاكل في الرؤية: مثل قصر النظر الشديد أو انفصال الشبكية في بعض الأنواع.
- مشاكل الأسنان واللثة: مثل أمراض اللثة أو سهولة تكسر الأسنان.
إن إدراك هذا النطاق الواسع من الأعراض يُعد أمرًا حيويًا لكل من المرضى والأطباء لضمان التشخيص الصحيح والعلاج الشامل.
التشخيص
يُعد تشخيص متلازمة إهلرز دانلوس خطوة حاسمة نحو إدارة الحالة وتحسين جودة حياة المريض، ولكنه غالبًا ما يكون عملية طويلة ومعقدة. يستغرق الأمر في المتوسط حوالي 15 عامًا للحصول على التشخيص الصحيح، مما يؤكد على أهمية البحث عن رعاية متخصصة. في صنعاء، يُعد الأستاذ الدكتور محمد هطيف مرجعًا موثوقًا في تشخيص الحالات العظمية المعقدة واضطرابات النسيج الضام، ويُمكنه تقديم التوجيه اللازم في هذه الرحلة.
الخطوات الأولية للتشخيص
يبدأ التشخيص عادةً بتاريخ طبي مفصل وفحص بدني شامل يهدف إلى البحث عن العلامات الواضحة للمتلازمة:
-
التاريخ الطبي:
- يستفسر الطبيب عن تاريخ الأعراض، ومتى بدأت، ومدى شدتها، وكيف تؤثر على الحياة اليومية.
- يُسأل عن التاريخ العائلي لأي حالات مشابهة، مثل فرط مرونة المفاصل، أو سهولة الكدمات، أو مشاكل في التئام الجروح، أو أمراض قلبية وعائية.
- يتم استعراض أي تشخيصات سابقة أو علاجات تلقاها المريض.
-
الفحص البدني:
- تقييم فرط مرونة المفاصل: يقوم الأطباء أحيانًا بإجراء اختبار بسيط في العيادة يُسمى اختبار بايتون (Beighton Score) ، والذي يقيس مدى مرونة المفاصل. يتضمن هذا الاختبار خمس حركات بسيطة لتقييم مرونة المفاصل مثل لمس الإبهام بالساعد، أو تمديد المرفقين والركبتين بشكل مفرط. درجة عالية في هذا الاختبار تُشير إلى فرط مرونة المفاصل.
- تقييم الجلد: يُفحص الجلد بحثًا عن علامات المرونة المفرطة، والهشاشة، والندوب البارزة، وسهولة الكدمات.
- فحص العينين والفم: للبحث عن علامات أخرى مرتبطة بالمتلازمة.
الفحوصات المساعدة
- فحوصات الدم: ليست مفيدة في تشخيص متلازمة إهلرز دانلوس نفسها، حيث لا توجد علامات حيوية محددة في الدم تُشير إلى وجود المتلازمة. ومع ذلك، قد تُجرى فحوصات الدم لاستبعاد حالات أخرى ذات أعراض مشابهة أو لتقييم المضاعفات المحتملة.
- الفحوصات التصويرية: قد تُجرى بعض الفحوصات التصويرية، مثل تخطيط صدى القلب (Echocardiogram)، للتحقق من المضاعفات القلبية المحتملة، مثل تدلي الصمام التاجي. على الرغم من أن المضاعفات القلبية تبدو أقل شيوعًا مما كان يُعتقد سابقًا، إلا أن الأطباء قد يظلون يتحققون منها، خاصة في الأنواع الفرعية التي قد تؤثر على القلب والأوعية الدموية.
التشخيص الوراثي الجزيئي
الطريقة النهائية لتأكيد النوع الفرعي لمتلازمة إهلرز دانلوس هي من خلال الاختبار الجيني الجزيئي . هذا الاختبار يُمكنه تحديد الطفرات الجينية المحددة المسؤولة عن المتلازمة. هناك عدة طرق للاختبار الجيني:
- اختبار الجين الواحد (Single-gene testing): يبحث عن الجين الوحيد الذي يُعرف أنه يسبب نوعًا فرعيًا معينًا من متلازمة إهلرز دانلوس. يُستخدم عندما تكون هناك مؤشرات سريرية قوية لنوع فرعي معين.
- اختبار اللوحة المتعددة (Multi-panel testing): يبحث في عدة جينات ذات صلة بمتلازمة إهلرز دانلوس. من المرجح أن يؤدي هذا إلى تشخيص دقيق دون تضمين الكثير من الجينات غير المرتبطة بالمرض.
- اختبار الجينات الشامل (Comprehensive gene testing): قد يكون الخيار الأفضل عندما لا يمكن تمييز متلازمة إهلرز دانلوس عن أمراض أخرى مشابهة. ومع ذلك، يمكن أن يكشف عن جينات متغيرة أخرى ليست خطيرة ولكن قد تثير قلق المرضى بشكل مفهوم.
تحديات تشخيص متلازمة إهلرز دانلوس فرط الحركة (hEDS)
تُعد متلازمة إهلرز دانلوس فرط الحركة (hEDS) هي النوع الوحيد الذي لا يوجد له سبب جيني معروف حتى الآن. على الرغم من أنها تميل إلى الانتشار في العائلات، لم يكتشف العلماء بعد الجين الذي يسببها. هذا الافتقار إلى اختبار جيني لـ hEDS يطرح تحديات كبيرة:
*
صعوبة التشخيص:
من الممكن التغاضي عن hEDS، حتى مع وجود إرشادات تشخيصية صارمة. العديد من الأشخاص الأصحاء لديهم مفاصل مفرطة المرونة (مثل الراقصين والرياضيين).
*
أعراض أقل وضوحًا:
يكون الجلد في hEDS أقل هشاشة وعرضة للندوب مقارنة بالأنواع الأخرى، مما يجعل اكتشاف هذه الأعراض أكثر صعوبة.
*
احتمال التشخيص الخاطئ:
من الممكن تشخيص شخص سليم بـ hEDS عن طريق الخطأ، مما قد يعرضه لفحوصات وعلاجات غير ضرورية، وقلق وتوتر لا مبرر لهما.
لهذه الأسباب، يُعد الخبرة السريرية للطبيب أمرًا بالغ الأهمية في تشخيص hEDS. في صنعاء، يُقدم الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في تقييم الحالات المعقدة، تشخيصًا دقيقًا يعتمد على الفحص السريري الشامل وتاريخ المريض، مع مراعاة جميع الجوانب لتجنب التشخيص الخاطئ أو المتأخر.

العلاج والإدارة
لا يوجد علاج شافٍ لمتلازمة إهلرز دانلوس حتى الآن، لذا يركز العلاج على تخفيف الأعراض ومنع المضاعفات وتحسين جودة الحياة. تتطلب إدارة المتلازمة نهجًا متعدد التخصصات، وغالبًا ما يشمل فريقًا من الأطباء المتخصصين. في صنعاء، يُمكن للأستاذ الدكتور محمد هطيف توجيه المرضى نحو خطة علاجية متكاملة، بالتعاون مع تخصصات أخرى لضمان أفضل رعاية ممكنة.
1. العلاج الطبيعي والتمارين الرياضية
نظرًا لأن الأشخاص الذين يعانون من فرط مرونة المفاصل عرضة للخلع وضعف التئام الجروح، غالبًا ما يُطلب منهم الحد من الرياضات التي تتطلب احتكاكًا أو رفع الأثقال. هذه نصيحة سليمة، ولكنها قد تُعطي انطباعًا خاطئًا بأن مرضى EDS لا ينبغي لهم ممارسة الرياضة على الإطلاق، وهو ما ينفيه الخبراء.
- أهمية النشاط البدني: تُقوي الأنشطة البدنية وتُثبت المفاصل والعضلات غير المستقرة المتأثرة بـ EDS، بالإضافة إلى تحسين المزاج، وكما هو الحال مع الحالات المزمنة الأخرى، يمكن أن تساعد في تخفيف الألم والتعب. كما أنها تساعد على منع دوامة تدهور استقرار المفاصل والإصابات والتهاب المفاصل المحتمل.
- العمل مع أخصائي العلاج الطبيعي: غالبًا ما يعمل المرضى مع أخصائي علاج طبيعي لتعلم أفضل التمارين المناسبة لهم. يُشجع العديد من الأطباء المرضى على المشاركة في أي أنشطة يستمتعون بها ويُمكنهم الاستمرار فيها.
-
أنواع التمارين الموصى بها:
- تمارين تقوية العضلات المحيطة بالمفاصل: لزيادة استقرار المفاصل.
- تمارين التوازن والتنسيق: لتحسين التحكم في الجسم وتقليل خطر السقوط.
- التمارين المائية: توفر دعمًا للمفاصل وتقلل من تأثير الجاذبية، مما يجعلها مثالية لمرضى EDS.
- اليوغا والبيلاتس اللطيفة: مع التعديلات اللازمة لتجنب فرط التمدد.
- المشي والسباحة وركوب الدراجات الثابتة: أنشطة منخفضة التأثير.
- تجنب فرط التمدد: من الضروري تجنب الحركات التي تزيد من فرط تمدد المفاصل أو تُسبب الألم.
2. التغذية والنظام الغذائي
أظهرت الأبحاث الحديثة، بما في ذلك دراسة بريطانية عام 2023، أن مضاعفات EDS في بعض الحالات مرتبطة بأنظمة غذائية تحتوي على الكثير من الأطعمة السكرية والمعالجة، ولا تحتوي على ما يكفي من الفواكه الغنية بالألياف والخضروات والدهون الصحية.
- **النظام الغذائي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك