علاج مرض شورمان غير الجراحي: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: مرض شورمان هو حالة تؤدي إلى انحناء غير طبيعي في العمود الفقري، خاصة في منطقة الصدر. يشمل علاجه غير الجراحي المراقبة الدورية، استخدام الدعامات لتقويم الانحناء أثناء النمو، والعلاج الطبيعي وتمارين التقوية لتخفيف الألم وتحسين المرونة، بتوجيه من أخصائي مثل الأستاذ الدكتور محمد هطيف.
مقدمة
يُعدّ العمود الفقري محور الجسم وداعمه الأساسي، وأي انحراف عن شكله الطبيعي يمكن أن يؤثر بشكل كبير على جودة الحياة. من بين الحالات التي قد تصيب العمود الفقري، يبرز "مرض شورمان" (Scheuermann's Disease) كأحد الأسباب الشائعة للحداب، أو ما يُعرف بانحناء الظهر العلوي للأمام. يُصيب هذا المرض، الذي غالبًا ما يظهر خلال فترة المراهقة، فقرات العمود الفقري الصدري أو القطني، مما يؤدي إلى تشوه تدريجي يمكن أن يسبب الألم وعدم الراحة، وفي بعض الحالات، تأثيرًا على المظهر الجسدي.
في مركز الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، ندرك تمامًا أهمية التشخيص المبكر والعلاج الفعال لمرض شورمان. يلتزم فريقنا بتقديم رعاية شاملة ومخصصة لكل مريض، مع التركيز على الخيارات العلاجية غير الجراحية التي تُعدّ حجر الزاوية في تدبير معظم حالات مرض شورمان، خاصةً لدى الأطفال والمراهقين الذين لا يزالون في طور النمو.
يهدف هذا الدليل الشامل إلى توفير معلومات مفصلة وموثوقة حول مرض شورمان، وأسبابه، وأعراضه، وكيفية تشخيصه، والخيارات العلاجية غير الجراحية المتاحة. سنسلط الضوء على النهج المتكامل الذي يتبعه الأستاذ الدكتور محمد هطيف في تقييم كل حالة وتصميم خطة علاجية فردية تضمن أفضل النتائج، مع التركيز على تحسين وظيفة العمود الفقري، تخفيف الألم، ومنع تفاقم الانحناء، وبالتالي تمكين المرضى من عيش حياة طبيعية ونشطة.

التشريح والحداب الطبيعي وغير الطبيعي
لفهم مرض شورمان، من الضروري أولاً استيعاب التشريح الأساسي للعمود الفقري ووظيفته. يتكون العمود الفقري البشري من سلسلة من الفقرات المتراصة التي تشكل دعامة قوية ومرنة للجسم. ينقسم العمود الفقري إلى ثلاثة أقسام رئيسية: العمود الفقري العنقي (الرقبة)، والعمود الفقري الصدري (الظهر العلوي)، والعمود الفقري القطني (الظهر السفلي).
يتميز العمود الفقري البشري بانحناءات طبيعية تساعد على توزيع الوزن وامتصاص الصدمات. في منطقة الظهر العلوي (العمود الفقري الصدري)، يوجد انحناء طبيعي للأمام يُعرف باسم "الحداب" (Kyphosis). هذا الانحناء ضروري للحفاظ على التوازن والمرونة. ومع ذلك، عندما يتجاوز هذا الانحناء الطبيعي درجة معينة، يصبح "حدابًا مرضيًا" أو غير طبيعي.
في سياق مرض شورمان، يحدث هذا الانحناء المفرط غالبًا في العمود الفقري الصدري. بينما يُعتبر الانحناء حتى 45 درجة طبيعيًا، فإن أي انحناء يتجاوز هذه الدرجة يُصنف على أنه غير طبيعي وقد يؤدي إلى مشاكل صحية. يمكن أن يؤدي استمرار الانحناء غير الطبيعي إلى:
- ألم مزمن: خاصة في منطقة الظهر العلوي.
- تشوه مرئي: يؤثر على مظهر المريض وثقته بنفسه.
- تأثير على الوظائف الحيوية: في الحالات الشديدة جدًا، قد يؤثر على التنفس.
- مشاكل في الحركة والمرونة: تقييد نطاق حركة العمود الفقري.
يُعدّ فهم هذه الفروقات أمرًا بالغ الأهمية في التشخيص والعلاج. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تقييم هذه الانحناءات وتحديد ما إذا كانت ضمن النطاق الطبيعي أو تتطلب تدخلًا علاجيًا.
للمزيد من المعلومات حول تشريح العمود الفقري الصدري، يمكنكم زيارة: تشريح العمود الفقري الصدري وآلام الظهر العلوي
الأسباب وعوامل الخطر
على الرغم من أن السبب الدقيق لمرض شورمان لا يزال غير مفهوم تمامًا، إلا أن هناك عدة نظريات وعوامل تُعتقد أنها تساهم في تطوره. يُصنف مرض شورمان على أنه حالة نمو تؤثر على الفقرات، وعادة ما تظهر خلال طفرات النمو السريع في فترة المراهقة.
السبب الرئيسي:
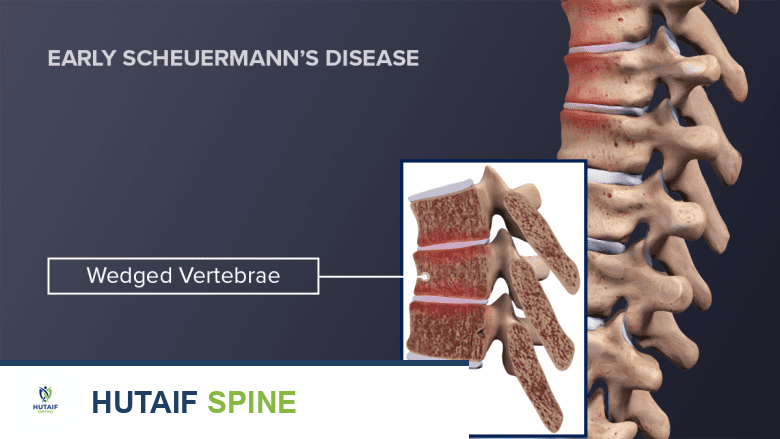
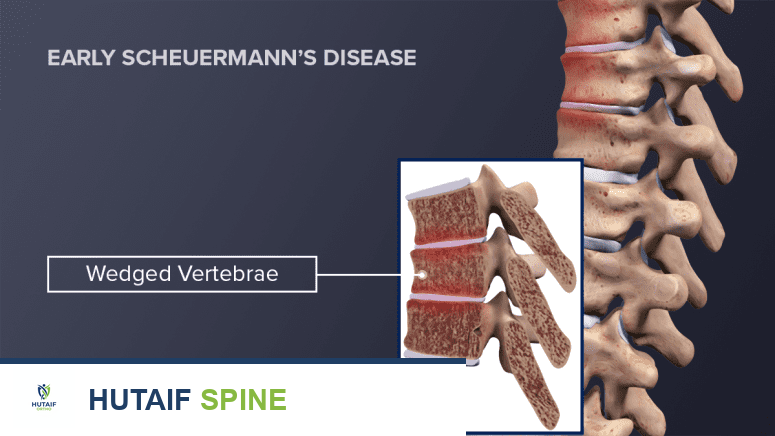
يُعتقد أن مرض شورمان ينجم عن مشكلة في نمو الألواح النهائية للفقرات (Growth Plates)، وهي مناطق الغضروف التي تسمح للفقرات بالنمو. بدلاً من أن تنمو هذه الألواح بشكل متساوٍ، فإنها تنمو بشكل غير منتظم، مما يؤدي إلى أن تصبح الفقرات على شكل وتد بدلاً من شكلها المستطيل الطبيعي. هذا التشوه الوتدي يتسبب في انحناء الفقرات للأمام، مما يؤدي إلى الحداب المفرط.
العوامل المساهمة والنظريات:
- العوامل الوراثية: هناك دليل قوي يشير إلى وجود مكون وراثي في مرض شورمان، حيث غالبًا ما يُلاحظ وجود تاريخ عائلي للحالة. هذا يشير إلى أن بعض الأفراد قد يكونون أكثر عرضة للإصابة بالمرض بسبب جيناتهم.
- الصدمات المتكررة أو الإجهاد الميكانيكي: يُعتقد أن الإجهاد المتكرر على العمود الفقري، خاصة خلال فترة النمو النشط، قد يساهم في تطور الحالة. ومع ذلك، لا يوجد دليل قاطع يربط بين الأنشطة الرياضية أو البدنية المحددة ومرض شورمان.
- ضعف تكوين الكولاجين: تشير بعض الأبحاث إلى أن هناك خللاً في تكوين الكولاجين، وهو بروتين أساسي في الأنسجة الضامة، مما قد يؤثر على قوة وسلامة الألواح النهائية للفقرات.
- اضطرابات التمثيل الغذائي: تم اقتراح بعض الاضطرابات الأيضية، ولكن هذا لا يزال قيد البحث.
- نقص فيتامين د: على الرغم من أنه ليس سببًا مباشرًا، إلا أن نقص فيتامين د يمكن أن يؤثر على صحة العظام وقد يكون عاملاً مساهمًا غير مباشر.
- الوضعية السيئة: على الرغم من أن الوضعية السيئة لا تسبب مرض شورمان، إلا أنها يمكن أن تزيد من وضوح الانحناء وتفاقم الأعراض.
يُعدّ مرض شورمان أكثر شيوعًا عند الذكور منه عند الإناث، ويُقدر أنه يؤثر على حوالي 0.4% إلى 8% من السكان. في مركز الأستاذ الدكتور محمد هطيف، يتم إجراء تقييم دقيق لكل مريض لتحديد العوامل المحتملة التي قد تكون قد ساهمت في تطور الحالة، مما يساعد في وضع خطة علاجية مخصصة وفعالة.
الأعراض والعلامات
تختلف أعراض مرض شورمان من شخص لآخر، وتعتمد بشكل كبير على شدة الانحناء وموقعها في العمود الفقري. غالبًا ما تبدأ الأعراض بالظهور خلال فترة المراهقة، خاصةً بين سن 10 و 15 عامًا، عندما يكون هناك نمو سريع للعمود الفقري.
الأعراض الشائعة لمرض شورمان:
- الحداب الظاهر (الظهر المستدير): هذه هي العلامة الأكثر وضوحًا. يلاحظ الآباء أو الأطباء انحناءً غير طبيعي في الظهر العلوي، مما يعطي مظهر "الظهر المستدير" أو "الظهر المحدب". قد يكون هذا الانحناء مرئيًا بشكل خاص عند الوقوف أو الجلوس.
- ألم الظهر: يُعدّ الألم في منطقة الظهر، خاصة في الظهر العلوي (الصدري)، من الأعراض الشائعة. يمكن أن يتراوح الألم من خفيف إلى شديد، وقد يزداد سوءًا مع النشاط البدني أو بعد فترات طويلة من الوقوف أو الجلوس. غالبًا ما يكون الألم موضعيًا في منطقة الانحناء.
- تصلب العمود الفقري: قد يشعر المريض بتصلب أو نقص في مرونة العمود الفقري، مما يجعل من الصعب أداء بعض الحركات أو الانحناء.
- الإرهاق العضلي: قد تضطر عضلات الظهر إلى العمل بجهد أكبر لدعم العمود الفقري المشوه، مما يؤدي إلى الإرهاق والتعب، خاصة بعد النشاط.
- مشاكل في الوضعية: يواجه المرضى صعوبة في الحفاظ على وضعية مستقيمة، وقد يميلون إلى الانحناء للأمام.
- آلام أسفل الظهر: في بعض الحالات، وخاصة إذا كان مرض شورمان يؤثر على العمود الفقري القطني (وهو أقل شيوعًا)، قد يعاني المريض من آلام أسفل الظهر المزمنة.
- تأثير على الأنشطة اليومية: قد يحد الألم والتصلب من قدرة المريض على المشاركة في الأنشطة الرياضية أو اليومية التي تتطلب مرونة العمود الفقري.
- التأثير على المظهر الجسدي: يمكن أن يؤثر الانحناء الواضح على ثقة المريض بنفسه وصورته الذاتية، خاصة في سنوات المراهقة.
متى يجب زيارة الطبيب؟
إذا لاحظت أيًا من هذه الأعراض لدى طفلك أو في نفسك، أو إذا كان هناك قلق بشأن وضعية الظهر أو وجود ألم مستمر، فمن الضروري استشارة أخصائي جراحة العظام والعمود الفقري. في مركز الأستاذ الدكتور محمد هطيف بصنعاء، يتم إجراء تقييم شامل لتحديد ما إذا كانت هذه الأعراض مرتبطة بمرض شورمان أو أي حالة أخرى، وتقديم المشورة والعلاج المناسبين.
التشخيص الدقيق لمرض شورمان
يُعدّ التشخيص الدقيق والمبكر لمرض شورمان خطوة حاسمة لضمان أفضل النتائج العلاجية. يعتمد الأستاذ الدكتور محمد هطيف في مركزه بصنعاء على نهج شامل لتقييم الحالات، يجمع بين الفحص السريري الدقيق والتصوير الإشعاعي المتخصص.
خطوات التشخيص:
-
التاريخ الطبي والفحص السريري:
- التاريخ المرضي: يبدأ الأستاذ الدكتور محمد هطيف بسؤال المريض وأسرته عن الأعراض التي يعانون منها، ومتى بدأت، ومدى شدتها، وما إذا كان هناك تاريخ عائلي لمرض شورمان أو غيره من تشوهات العمود الفقري.
- الفحص البدني: يتضمن الفحص تقييمًا دقيقًا لوضعية العمود الفقري، وملاحظة أي انحناءات مرئية، وتقييم مرونة العمود الفقري ونطاق حركته. يتم فحص وجود أي تصلب أو ألم عند لمس العمود الفقري. قد يطلب الطبيب من المريض الانحناء للأمام للمساعدة في تحديد مدى الحداب. كما يتم تقييم قوة العضلات وردود الفعل العصبية لاستبعاد أي مشاكل عصبية.
-
التصوير الإشعاعي (الأشعة السينية):
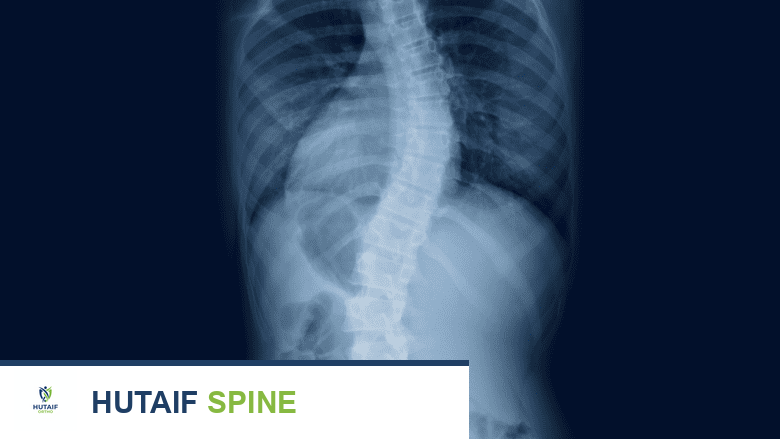
- تُعدّ الأشعة السينية (X-rays) الأداة التشخيصية الأكثر أهمية لتأكيد مرض شورمان. يتم التقاط صور للعمود الفقري من زوايا مختلفة (جانبية وأمامية خلفية) أثناء الوقوف.
-
علامات مرض شورمان في الأشعة السينية:
- تشوه الفقرات الوتدي: تُظهر الأشعة السينية ثلاث فقرات متتالية على الأقل تكون على شكل وتد (أضيق من الأمام).
- عقد شمورل (Schmorl's Nodes): وهي عبارة عن فتق في القرص الغضروفي داخل جسم الفقرة، وتظهر كفجوات صغيرة في الألواح النهائية للفقرات.
- عدم انتظام الألواح النهائية: تبدو الألواح النهائية للفقرات غير منتظمة أو خشنة.
- زيادة الحداب الصدري: قياس زاوية الحداب (عادةً باستخدام طريقة كوب - Cobb Angle) لتحديد ما إذا كانت تتجاوز 45-50 درجة، وهو المعيار التشخيصي للحداب المرضي في شورمان.
-
يتم إجراء الأشعة السينية بشكل دوري لمراقبة تطور الانحناء، خاصة لدى الأطفال والمراهقين الذين لا يزالون في طور النمو.
للمزيد من المعلومات حول الأشعة السينية للعمود الفقري، يمكنكم زيارة: الأشعة السينية للعمود الفقري
-
التصوير بالرنين المغناطيسي (MRI) أو التصوير المقطعي المحوسب (CT):
- في بعض الحالات، قد يطلب الأستاذ الدكتور محمد هطيف إجراء تصوير بالرنين المغناطيسي أو التصوير المقطعي المحوسب إذا كان هناك قلق بشأن ضغط على الحبل الشوكي أو الأعصاب، أو لتقييم الأنسجة الرخوة والأقراص الغضروفية بشكل أكثر تفصيلاً، أو لاستبعاد حالات أخرى.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا لمرض شورمان، مما يسمح بوضع خطة علاجية مخصصة وفعالة لكل مريض.
خيارات علاج مرض شورمان غير الجراحية
يعتمد علاج مرض شورمان على عدة عوامل فردية لكل مريض. يحرص الأستاذ الدكتور محمد هطيف في صنعاء على تقييم هذه العوامل بدقة لتحديد أفضل مسار علاجي غير جراحي، والذي يُعدّ الخيار الأول والأكثر شيوعًا لمعظم الحالات.
العوامل الرئيسية التي تحدد خطة العلاج:
- شدة الانحناء: تُقاس زاوية الحداب بالأشعة السينية.
- مرونة المنطقة المصابة: مدى قدرة العمود الفقري على التصحيح.
- عمر المريض ومرحلة النمو: هل المريض لا يزال في طور النمو؟
- مخاوف المريض بشأن المظهر: مدى تأثير الانحناء على الثقة بالنفس.
- تفضيلات المريض وأسرته: مشاركة المريض في اتخاذ القرار.
للمزيد من المعلومات حول انحناءات العمود الفقري، يمكنكم زيارة: الحداب الصدري: انحناء الظهر العلوي للأمام
المراقبة والمتابعة الدورية
في الحالات الخفيفة، خاصة لدى الشباب الذين لا يزالون في طور النمو ويعانون من انحناء طفيف لا يزداد سوءًا بسرعة، أو الذين لا يشعرون بألم كبير، قد لا يكون التدخل الفوري ضروريًا. بدلاً من ذلك، يوصي الأستاذ الدكتور محمد هطيف ببرنامج مراقبة دقيق.
-
ماذا تتضمن المراقبة؟
- زيارات دورية للطبيب: لتقييم الوضعية والأعراض.
- أشعة سينية منتظمة: تُجرى بشكل دوري (عادة كل 6-12 شهرًا) لمراقبة زاوية الانحناء والتأكد من عدم تفاقمها.
- تقييم الألم: متابعة أي ألم والإبلاغ عنه.
إذا أظهرت المراقبة أن الانحناء يزداد سوءًا أو أن الألم يتفاقم، فسيتم التوصية بعلاج أكثر نشاطًا.

يقوم الطبيب بإجراء أشعة سينية دورية لمراقبة انحناء العمود الفقري.
الدعامات والجبائر
تُعدّ الدعامات العلاج الأبرز لمرض شورمان متوسط الشدة، خاصة لدى المراهقين الذين لا يزال لديهم أكثر من عام من النمو المتبقي. تهدف الدعامات إلى تصحيح أو إيقاف تفاقم الانحناء أثناء سنوات النمو.
-
كيف تعمل الدعامات؟
تعمل الدعامات عن طريق تطبيق ضغط لطيف على العمود الفقري، مما يساعد على جعل الجزء الأمامي من الفقرات أكثر استقامة، وبالتالي تقليل الحداب. يمكن أن يساعد هذا أيضًا في تخفيف الألم المرتبط بالانحناء. -
أنواع الدعامات:
في الماضي، كانت الدعامات غالبًا ما تكون ضخمة وغير مريحة (مثل دعامة ميلووكي القديمة). ومع ذلك، فقد تحسنت التقنيات بشكل كبير، وأصبحت الدعامات الحديثة أخف وزنًا وأقل وضوحًا وأكثر راحة بكثير. يوصي الأستاذ الدكتور محمد هطيف بالدعامات الحديثة المصممة خصيصًا، مثل دعامات "كيلوفوجيك" (Kyphologic) ودعامات "بوسطن" من نوع (TSLO) التي يمكن ارتداؤها تحت الملابس دون أن تلاحظ، مما يسمح للمريض بالمشاركة في معظم الأنشطة، بما في ذلك العديد من الرياضات. -
فعالية الدعامات:
لتحقيق أقصى قدر من الفعالية، يجب ارتداء الدعامات معظم الوقت، خاصة في البداية. قد يُطلب من المرضى ارتداء الدعامة لمدة تتراوح بين سنة وسنتين، اعتمادًا على شدة الانحناء وتطوره. يمكن أن تكون الدعامات فعالة في الانحناءات التي تصل إلى 75 درجة. على الرغم من الاعتقاد السائد سابقًا بأن الدعامات غير فعالة بعد اكتمال نمو العمود الفقري، تشير الأبحاث الحديثة إلى أنها قد تظل مفيدة حتى بعد توقف النمو. 1 2 -
متابعة الأستاذ الدكتور محمد هطيف:
يُشرف الأستاذ الدكتور محمد هطيف شخصيًا على عملية اختيار الدعامة وتصميمها ومتابعة فعاليتها، مع التأكد من ملاءمتها وراحة المريض، وتقديم الدعم النفسي اللازم للمراهقين لضمان الالتزام بارتدائها.
للمزيد من المعلومات حول الدعامات، يمكنكم زيارة:
استخدام دعامة الظهر لتخفيف آلام أسفل الظهر
واطلعوا على:
أنواع دعامات الجنف
ولمعرفة المزيد حول فعالية الدعامات:
جدل حول ما إذا كانت الدعامات تعمل
التمارين والعلاج الطبيعي
يُعدّ برنامج التمارين والعلاج الطبيعي جزءًا لا يتجزأ من خطة العلاج غير الجراحية لمرض شورمان، وغالبًا ما يُوصى به بالتزامن مع استخدام الدعامات أو كعلاج وحيد للحالات الخفيفة. بينما لا يمكن للتمارين تصحيح التشوه الهيكلي للفقرات، إلا أنها تلعب دورًا حيويًا في:
- الحفاظ على المرونة: خاصة في العمود الفقري وأوتار الركبة.
- تخفيف آلام الظهر: بتقوية العضلات الداعمة للعمود الفقري.
- تقليل الإرهاق: بتحسين ميكانيكا الجسم والوضعية.
- تحسين الوضعية: من خلال تمارين الوعي الجسدي.
معالج طبيعي يوضح تمرين إطالة أوتار الركبة أثناء الجلوس
تساعد تمارين إطالة أوتار الركبة على تعزيز المرونة وتقليل شد العضلات في أسفل الظهر والساقين.
-
التمارين الموصى بها:
- تمارين تقوية عضلات الجذع: لتقوية عضلات البطن والظهر التي تدعم العمود الفقري.
- تمارين إطالة أوتار الركبة: تُعدّ أوتار الركبة المشدودة عاملًا شائعًا يساهم في تفاقم وضعية الحداب، لذا فإن إطالتها ضرورية.
- تمارين تحسين الوضعية: لتدريب الجسم على الحفاظ على وضعية أكثر استقامة.
- تمارين التنفس: لتحسين سعة الرئة، خاصة إذا كان الحداب يؤثر على القفص الصدري.
-
الرياضات الموصى بها والتي يجب تجنبها:
يوصي الأستاذ الدكتور محمد هطيف بممارسة الرياضات منخفضة التأثير التي لا تضع ضغطًا مفرطًا على العمود الفقري. تشمل هذه الرياضات:يجب تجنب الرياضات التي تتضمن القفز، أو التأثيرات العالية، أو التي قد تسبب إجهادًا زائدًا أو إفراطًا في استخدام الظهر.
-
الفوائد التعليمية للعلاج الطبيعي:
بالإضافة إلى التمارين، يوفر العلاج الطبيعي فائدة تعليمية قيمة، حيث يزيد من وعي المريض بحالته وكيفية إدارتها في حياته اليومية.
بالنسبة لمرض شورمان الأقل شيوعًا في العمود الفقري القطني ، يركز العلاج الطبيعي على تعديل النشاط لتقليل فرصة تطور آلام أسفل الظهر المزمنة في مرحلة البلوغ.
للمزيد من المعلومات حول فوائد العلاج الطبيعي، يمكنكم زيارة: فوائد العلاج الطبيعي لآلام الظهر
إدارة الألم والأعراض المساعدة
يقدم الأستاذ الدكتور محمد هطيف وفريقه نصائح حول كيفية التعايش بشكل أكثر راحة مع مرض شورمان وإدارة أي ألم قد ينشأ:
-
الأدوية المضادة للالتهابات (NSAIDs):
إذا كان الألم مزعجًا، يمكن أن تكون الأدوية المضادة للالتهابات غير الستيرويدية مفيدة في تخفيف الالتهاب والألم.
للمزيد من المعلومات: أنواع مضادات الالتهاب غير الستيرويدية و مضادات الالتهاب غير الستيرويدية: الأدوية غير الستيرويدية المضادة للالتهابات - كمادات التدفئة: يمكن أن يساعد استخدام الكمادات الحرارية في إرخاء العضلات المتوترة وتخفيف الألم.
- تحسين النوم: قد يستفيد الأفراد الذين يجدون صعوبة في النوم بسبب الألم من استخدام وسائد إضافية لدعم الظهر وتوفير الراحة.
من خلال الجمع بين هذه الأساليب العلاجية غير الجراحية، يهدف الأستاذ الدكتور محمد هطيف إلى مساعدة المرضى على إدارة مرض شورمان بفعالية، وتحسين نوعية حياتهم، وتجنب الحاجة إلى التدخل الجراحي في معظم الحالات.
التعافي والعيش مع مرض شورمان
رحلة التعافي والتعايش مع مرض شورمان هي عملية طويلة الأمد تتطلب الالتزام والمتابعة المستمرة. بعد التشخيص ووضع خطة العلاج غير الجراحية، يركز الأستاذ الدكتور محمد هطيف وفريقه في صنعاء على تمكين المرضى من إدارة حالتهم بفعالية وتحقيق أفضل النتائج الممكنة.
الالتزام بخطة العلاج:
إن مفتاح النجاح في العلاج غير الجراحي لمرض شورمان هو الالتزام الصارم بالتوصيات الطبية. وهذا يشمل:
- الالتزام بارتداء الدعامة: إذا تم وصف دعامة، فمن الضروري ارتداؤها وفقًا للجدول الزمني المحدد من قبل الأستاذ الدكتور محمد هطيف. أي تهاون
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك