جراحة داء شورمان: الحلول المتقدمة لتصحيح انحناء العمود الفقري في صنعاء مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: داء شورمان هو اضطراب يصيب العمود الفقري غالبًا في مرحلة المراهقة، ويؤدي إلى انحناء مفرط (حداب) في الجزء العلوي من الظهر. يبدأ العلاج عادةً بالخيارات غير الجراحية مثل العلاج الطبيعي والدعامات، وتُعد الجراحة حلًا فعالًا للحالات الشديدة أو التي تسبب أعراضًا عصبية أو ألمًا لا يستجيب للعلاج التحفظي، بهدف تصحيح التشوه وتخفيف الأعراض.
مقدمة: فهم داء شورمان وانحناء العمود الفقري
يعتبر العمود الفقري محور الجسم ودعامته الأساسية، ويتميز بانحناءات طبيعية تمنحه المرونة والقدرة على امتصاص الصدمات. ومع ذلك، قد تحدث بعض الاضطرابات التي تؤثر على هذه الانحناءات، ومن أبرزها "داء شورمان" (Scheuermann's Disease). يُعرف هذا الداء بأنه حالة تصيب العمود الفقري غالبًا خلال فترة النمو السريع في مرحلة المراهقة، وتؤدي إلى تطور انحناء مفرط وغير طبيعي في الجزء العلوي من الظهر، يُعرف طبيًا بالحداب الصدري (Thoracic Kyphosis).
على الرغم من أن داء شورمان غالبًا ما يكون حميدًا وقد لا يتطلب تدخلًا جراحيًا في معظم الحالات، إلا أن بعض المرضى قد يعانون من تشوهات شديدة، أو آلام مزمنة، أو حتى مشاكل عصبية تتطلب تقييمًا دقيقًا وعلاجًا متخصصًا. في مثل هذه الظروف، تصبح الجراحة خيارًا حاسمًا لتصحيح الانحناء وتحسين جودة حياة المريض.
في هذا الدليل الشامل، سنتعمق في فهم داء شورمان من جميع جوانبه، بدءًا من تشريح العمود الفقري مرورًا بأسبابه وأعراضه وتشخيصه، وصولًا إلى خيارات العلاج المتاحة، مع التركيز بشكل خاص على التدخل الجراحي. سنستعرض متى يُنصح بالجراحة، وما هي التقنيات المستخدمة، وما يمكن توقعه خلال فترة التعافي. كما سنسلط الضوء على الدور الريادي والخبرة الواسعة للأستاذ الدكتور محمد هطيف، الرائد في جراحة العمود الفقري في صنعاء واليمن، والذي يقدم أحدث وأفضل الممارسات الطبية في علاج داء شورمان لضمان أفضل النتائج لمرضاه.
يهدف هذا الدليل إلى تزويد المرضى وعائلاتهم بمعلومات وافية وموثوقة لمساعدتهم على اتخاذ قرارات مستنيرة بشأن رعايتهم الصحية، مع التأكيد على أن الاستشارة المتخصصة هي الخطوة الأولى والأهم في رحلة العلاج.
التشريح وفهم داء شورمان
لفهم داء شورمان بشكل كامل، من الضروري أولًا استعراض التشريح الأساسي للعمود الفقري، وكيف يؤثر هذا الداء على بنيته ووظيفته.
يتكون العمود الفقري البشري من 33 فقرة متراصة، مقسمة إلى خمسة أجزاء رئيسية: الفقرات العنقية (الرقبة)، والفقرات الصدرية (الجزء العلوي من الظهر)، والفقرات القطنية (الجزء السفلي من الظهر)، والعجز، والعصعص. بين كل فقرتين توجد أقراص غضروفية تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري.
توجد في العمود الفقري انحناءات طبيعية ضرورية للحفاظ على التوازن وتوزيع الضغط بشكل متساوٍ:
*
القعس العنقي (Cervical Lordosis):
انحناء إلى الداخل في الرقبة.
*
الحداب الصدري (Thoracic Kyphosis):
انحناء طبيعي إلى الخارج في الجزء العلوي من الظهر.
*
القعس القطني (Lumbar Lordosis):
انحناء إلى الداخل في الجزء السفلي من الظهر.
ما هو الحداب الصدري الطبيعي؟
الحداب الصدري هو الانحناء الطبيعي للعمود الفقري في منطقة الصدر، والذي يتراوح عادةً بين 20 إلى 45 درجة. يعمل هذا الانحناء على استيعاب الرئتين وحماية الأعضاء الداخلية.
كيف يختلف داء شورمان؟
في داء شورمان، يصبح الحداب الصدري مفرطًا، أي أن زاوية الانحناء تتجاوز المعدل الطبيعي بكثير، وقد تصل إلى 75 درجة أو أكثر في الحالات الشديدة. هذا الانحناء المفرط لا ينتج عن وضعية سيئة، بل هو نتيجة لتغيرات هيكلية في الفقرات نفسها.
التغيرات الهيكلية في داء شورمان:
يتسم داء شورمان بعدة تغيرات تشريحية مميزة تحدث في الفقرات الصدرية خلال فترة النمو، وتشمل:
1.
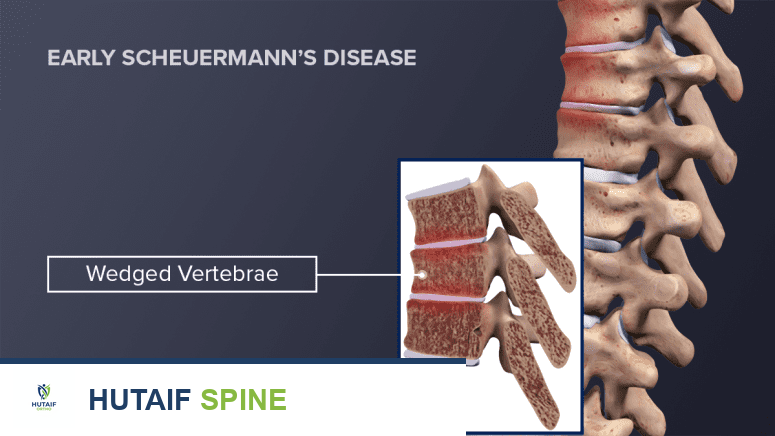
التشوه الإسفيني للفقرات (Vertebral Wedging):
بدلاً من أن تكون الفقرات مستطيلة الشكل، تصبح الجزء الأمامي منها أقصر من الجزء الخلفي، مما يعطيها شكلًا إسفينيًا. يجب أن يكون هناك تشوه إسفيني لا يقل عن 5 درجات في ثلاث فقرات متتالية على الأقل لتشخيص داء شورمان.
2.
عقيدات شمورل (Schmorl's Nodes):
هي فتق في القرص الفقري إلى داخل جسم الفقرة. تحدث عندما يندفع جزء من مادة القرص الغضروفي عبر صفيحة النهاية (Endplate) الهشة للفقرة.
3.
اللوحات النهائية غير المنتظمة (Irregular Endplates):
تصبح الأسطح العلوية والسفلية للفقرات (التي تتصل بالأقراص) غير منتظمة أو متآكلة.
4.
تضيق المسافات بين الفقرات (Narrowing of Disc Spaces):
قد تظهر الأقراص بين الفقرات المصابة أرق من المعتاد.
تحدث هذه التغيرات بشكل رئيسي في الفقرات الصدرية، ولكن في بعض الحالات النادرة، قد تصيب الفقرات القطنية (داء شورمان القطني)، مما قد يؤدي إلى آلام في أسفل الظهر. فهم هذه التغيرات التشريحية أمر بالغ الأهمية لتحديد خطة العلاج المناسبة، سواء كانت تحفظية أو جراحية، والتي تهدف إلى استعادة التوازن الهيكلي للعمود الفقري.
الأسباب وعوامل الخطر
على الرغم من عقود من البحث، لا يزال السبب الدقيق وراء داء شورمان غير مفهوم تمامًا. يُصنف الداء على أنه "مجهول السبب" (Idiopathic)، مما يعني أن أصله غير معروف. ومع ذلك، هناك عدة نظريات وعوامل خطر يُعتقد أنها تساهم في تطوره.
النظريات الرئيسية حول الأسباب:
-
اضطرابات لوحات النمو (Growth Plate Abnormalities): تُعد هذه النظرية الأكثر قبولًا. يُعتقد أن داء شورمان ينشأ بسبب خلل في نمو لوحات نهاية الفقرات (Vertebral Endplates) خلال فترة النمو السريع في مرحلة المراهقة. هذه اللوحات هي مناطق من الغضروف تقع في الجزء العلوي والسفلي من أجسام الفقرات، وهي المسؤولة عن نمو الفقرات طوليًا. في داء شورمان، يُعتقد أن هذه اللوحات تصبح ضعيفة أو غير منتظمة، مما يؤدي إلى نمو غير متساوٍ للفقرات، حيث ينمو الجزء الخلفي من الفقرة بشكل أسرع من الجزء الأمامي، مما يؤدي إلى التشوه الإسفيني وظهور الحداب المفرط.
-
العوامل الوراثية (Genetic Factors): هناك أدلة تشير إلى وجود مكون وراثي في داء شورمان. غالبًا ما يُلاحظ أن الداء ينتشر في العائلات، مما يوحي بوجود استعداد وراثي للإصابة به. ومع ذلك، لم يتم تحديد جين واحد محدد مسؤول عن الداء بشكل قاطع، مما يشير إلى أن الوراثة قد تكون متعددة الجينات أو أن هناك عوامل بيئية تتفاعل مع الاستعداد الوراثي.
-
الخلل في استقلاب الكولاجين (Collagen Metabolism Defects): الكولاجين هو بروتين هيكلي حيوي يشكل جزءًا كبيرًا من العظام والأقراص الغضروفية. تشير بعض الأبحاث إلى أن هناك خللًا في تكوين أو استقلاب الكولاجين لدى الأفراد المصابين بداء شورمان، مما قد يؤثر على قوة ومرونة الفقرات والأقراص، ويجعلها أكثر عرضة للتشوه.
-
الإجهاد الميكانيكي المتكرر (Repetitive Mechanical Stress): في حين أن الإجهاد الميكانيكي وحده لا يُعتقد أنه يسبب داء شورمان، إلا أنه قد يكون عاملًا مساهمًا في تفاقم الحالة لدى الأفراد المعرضين للإصابة. الأنشطة التي تتضمن انحناءات متكررة أو حمل أثقال قد تزيد الضغط على لوحات النمو الضعيفة، مما يسرع من تطور التشوه.
عوامل الخطر:
- العمر: يحدث داء شورمان بشكل رئيسي خلال فترة المراهقة، عادةً بين سن 10 و 15 عامًا، وهي فترة النمو السريع.
- الجنس: يصيب الذكور أكثر من الإناث، بنسبة تتراوح بين 2:1 إلى 3:1.
- التاريخ العائلي: وجود أفراد في العائلة مصابين بداء شورمان يزيد من خطر الإصابة.
- الطول: قد يكون الأفراد طوال القامة أكثر عرضة للإصابة.
من المهم التأكيد على أن داء شورمان ليس ناتجًا عن وضعية جلوس سيئة أو عدم ممارسة الرياضة، على الرغم من أن هذه العوامل قد تجعل الانحناء يبدو أسوأ. فهم هذه العوامل يساعد الأستاذ الدكتور محمد هطيف وفريقه على تقييم كل حالة بشكل فردي وتقديم المشورة المناسبة للمرضى وعائلاتهم.
الأعراض والعلامات
تتراوح أعراض داء شورمان من خفيفة إلى شديدة، وتعتمد على درجة الانحناء وموقع التشوه. غالبًا ما تظهر الأعراض خلال فترة المراهقة، وقد تتفاقم مع النمو السريع. من المهم ملاحظة أن بعض الأفراد قد يكون لديهم انحناء خفيف ولا يعانون من أي أعراض ملحوظة، بينما قد يعاني آخرون من تأثيرات كبيرة على جودة حياتهم.
الأعراض والعلامات الشائعة لداء شورمان:
-
الحداب الملحوظ (Noticeable Kyphosis):
- العلامة الأكثر وضوحًا هي الانحناء المفرط أو "الحدبة" في الجزء العلوي من الظهر. قد يلاحظها الآباء أو الأصدقاء أو حتى المدرسون.
- قد يكون الانحناء صلبًا وغير قابل للتصحيح بالاستقامة الإرادية، على عكس الحداب الوضعي الذي يمكن للمريض تصحيحه بنفسه.
- قد يظهر الرأس وكأنه يميل إلى الأمام أو يكون الكتفان مستديرين.
-
الألم في الظهر (Back Pain):
- يُعد الألم في الظهر، خاصة في المنطقة الصدرية (الجزء الأوسط من الظهر)، من الأعراض الشائعة.
- عادةً ما يكون الألم خفيفًا إلى متوسطًا، وقد يزداد سوءًا مع النشاط البدني أو الوقوف لفترات طويلة.
- قد يصف بعض المرضى الألم بأنه شعور بالتعب أو التصلب في الظهر.
- في الحالات الشديدة، قد يكون الألم مزمنًا ومؤثرًا على الأنشطة اليومية.
-
تصلب العمود الفقري (Spinal Stiffness):
- يشعر المريض بتصلب في المنطقة المصابة، مما يحد من نطاق حركة العمود الفقري.
- قد يكون من الصعب على المريض الانحناء أو الالتفاف بحرية.
-
الإجهاد والتعب (Fatigue):
- قد يؤدي الجهد المستمر الذي تبذله العضلات للحفاظ على وضعية الجسم المتوازنة إلى الشعور بالإجهاد والتعب، خاصة بعد فترات طويلة من الوقوف أو الجلوس.
-
التأثيرات الجمالية والنفسية (Cosmetic and Psychological Effects):
- يمكن أن يؤثر الانحناء الملحوظ على صورة الجسم لدى المراهقين، مما قد يؤدي إلى الشعور بالخجل، تدني احترام الذات، أو الانسحاب الاجتماعي.
-
الأعراض العصبية (Neurological Symptoms) - نادرة ولكنها خطيرة:
- في حالات نادرة جدًا، عندما يكون الانحناء شديدًا جدًا ويسبب ضغطًا على الحبل الشوكي أو الأعصاب، قد تظهر أعراض عصبية.
-
تشمل هذه الأعراض:
- ضعف في الساقين.
- تنميل أو خدر في الأطراف.
- مشاكل في التوازن أو المشي.
- في حالات نادرة جدًا، مشاكل في وظائف المثانة أو الأمعاء.
- تتطلب هذه الأعراض تقييمًا طبيًا فوريًا.
أعراض داء شورمان القطني (Lumbar Scheuermann's Disease):
إذا أصاب الداء الفقرات القطنية، فقد تكون الأعراض مختلفة قليلًا، وتشمل:
* ألم في أسفل الظهر.
* تصلب في المنطقة القطنية.
* قد لا يكون هناك حداب واضح، بل قد يظهر تقوس طبيعي (قعس) أقل من المعتاد.
من الضروري استشارة طبيب متخصص، مثل الأستاذ الدكتور محمد هطيف، عند ملاحظة أي من هذه الأعراض، خاصة في مرحلة النمو. التشخيص المبكر يتيح فرصة أكبر للعلاج التحفظي الفعال ويمنع تفاقم الحالة.
تشخيص داء شورمان
يعتمد تشخيص داء شورمان على مجموعة من الخطوات التي تشمل الفحص السريري الدقيق والتصوير الطبي المتخصص. يتميز الأستاذ الدكتور محمد هطيف بخبرة واسعة في تشخيص حالات داء شورمان، مما يضمن تحديد الحالة بدقة ووضع خطة علاجية فعالة.
1. التاريخ الطبي والفحص السريري:
- التاريخ الطبي (Medical History): يبدأ الطبيب بجمع معلومات مفصلة عن الأعراض التي يعاني منها المريض، متى بدأت، مدى شدتها، وما إذا كان هناك تاريخ عائلي لداء شورمان أو مشاكل أخرى في العمود الفقري.
-
الفحص البدني (Physical Examination):
- تقييم الوضعية (Posture Assessment): يلاحظ الطبيب الانحناء في العمود الفقري، ويقيم مدى صلابته وما إذا كان يمكن تصحيحه جزئيًا أو كليًا من قبل المريض.
- اختبار آدم للانحناء الأمامي (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام مع ضم القدمين ومحاولة لمس أصابع القدم. يسمح هذا الاختبار للطبيب بتقييم شكل العمود الفقري وتحديد ما إذا كان هناك انحناء جانبي (جنف) مصاحب.
- نطاق الحركة (Range of Motion): يتم تقييم مرونة العمود الفقري وقدرة المريض على الانحناء والالتفاف.
- الفحص العصبي (Neurological Examination): يتم فحص القوة العضلية، الإحساس، وردود الأفعال الانعكاسية (المنعكسات) في الأطراف السفلية للتأكد من عدم وجود أي ضغط على الحبل الشوكي أو الأعصاب.
2. التصوير الطبي (Medical Imaging):
التصوير الشعاعي هو الأداة الرئيسية لتأكيد تشخيص داء شورمان وتقييم شدته.
-
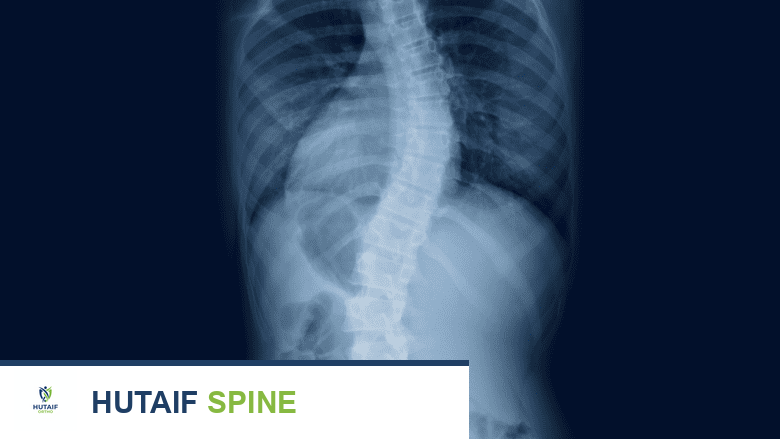
الأشعة السينية (X-rays):
- تُعد الأشعة السينية للعمود الفقري في الوضعين الجانبي والأمامي-الخلفي ضرورية.
-
الزاوية الجانبية (Lateral View):
هي الأكثر أهمية لتشخيص داء شورمان. يبحث الأستاذ الدكتور محمد هطيف عن العلامات المميزة التالية:
- الحداب المفرط (Excessive Kyphosis): قياس زاوية كوب (Cobb Angle) التي تتجاوز 45-50 درجة في المنطقة الصدرية.
- التشوه الإسفيني (Vertebral Wedging): وجود تشوه إسفيني لا يقل عن 5 درجات في ثلاث فقرات متتالية على الأقل.
- عقيدات شمورل (Schmorl's Nodes): فتق في القرص الفقري إلى داخل جسم الفقرة.
- اللوحات النهائية غير المنتظمة (Irregular Endplates): ظهور أسطح الفقرات العلوية والسفلية بشكل غير منتظم.
- الزاوية الأمامية-الخلفية (Anterior-Posterior View): تُستخدم لاستبعاد أو تأكيد وجود انحناء جانبي (جنف) مصاحب، والذي يمكن أن يحدث في حوالي ثلث حالات داء شورمان.
-
التصوير بالرنين المغناطيسي (MRI):
-
لا يُطلب التصوير بالرنين المغناطيسي بشكل روتيني لجميع حالات داء شورمان، ولكنه قد يكون ضروريًا في حالات معينة:
- عند وجود أعراض عصبية (ضعف، خدر، تنميل) لتقييم الحبل الشوكي وتحديد ما إذا كان هناك ضغط.
- لتقييم حالة الأقراص الفقرية والأنسجة الرخوة المحيطة.
- لاستبعاد حالات أخرى قد تسبب الحداب، مثل الأورام أو العدوى.
-
لا يُطلب التصوير بالرنين المغناطيسي بشكل روتيني لجميع حالات داء شورمان، ولكنه قد يكون ضروريًا في حالات معينة:
-
التصوير المقطعي المحوسب (CT Scan):
- يُستخدم بشكل أقل شيوعًا من الأشعة السينية والرنين المغناطيسي، ولكنه قد يوفر تفاصيل إضافية عن بنية العظام إذا كانت هناك حاجة لذلك، خاصة في التخطيط الجراحي المعقد.
يُعد التشخيص الدقيق والمبكر لداء شورمان أمرًا بالغ الأهمية لتحديد أفضل مسار للعلاج. بفضل خبرته الواسعة في جراحة العمود الفقري، يستطيع الأستاذ الدكتور محمد هطيف تقديم تقييم شامل ووضع خطة علاجية مخصصة لكل مريض، مع الأخذ في الاعتبار شدة الحالة وعمر المريض وأي أعراض مصاحبة.
خيارات علاج داء شورمان
يعتمد علاج داء شورمان على عدة عوامل، بما في ذلك عمر المريض، ودرجة الانحناء، ووجود الألم أو الأعراض العصبية. الهدف الرئيسي من العلاج هو تخفيف الألم، ومنع تفاقم الانحناء، وتحسين الوظيفة والوضعية. يبدأ العلاج عادةً بالخيارات غير الجراحية، ولا تُعد الجراحة ضرورية إلا في حالات معينة.
العلاج غير الجراحي لداء شورمان
يُعد العلاج غير الجراحي هو الخط الأول والأكثر شيوعًا لغالبية مرضى داء شورمان، خاصة في الحالات الخفيفة إلى المتوسطة، وللمرضى الذين ما زالوا في طور النمو. يركز هذا النهج على إدارة الأعراض ومنع تقدم الانحناء.
-
المراقبة (Observation):
- في حالات الانحناء الخفيف (أقل من 50-60 درجة) والحد الأدنى من الألم، قد يوصي الأستاذ الدكتور محمد هطيف بالمراقبة الدورية.
- تتضمن المراقبة زيارات منتظمة لمتابعة تطور الانحناء عبر الأشعة السينية وتقييم الأعراض.
- تكون المراقبة فعالة بشكل خاص بعد توقف النمو، حيث أن داء شورمان لا يتفاقم عادة بمجرد اكتمال نمو الهيكل العظمي.
-
العلاج الطبيعي والتمارين الرياضية (Physical Therapy and Exercises):
- يلعب العلاج الطبيعي دورًا حيويًا في تقوية عضلات الظهر والبطن، وتحسين المرونة، وتصحيح الوضعية.
-
تشمل التمارين:
- تمارين الإطالة (Stretching): لزيادة مرونة العمود الفقري وتقليل التصلب.
- تمارين التقوية (Strengthening): لتقوية عضلات الجذع (الظهر والبطن) التي تدعم العمود الفقري.
- تمارين الوضعية (Posture Exercises): لتدريب المريض على الحفاظ على وضعية صحيحة.
- يُمكن أن يساعد العلاج الطبيعي في تخفيف الألم وتحسين الوظيفة اليومية.
-
الدعامات (Bracing):
- تُستخدم الدعامات بشكل أساسي للمراهقين الذين ما زالوا في طور النمو ولديهم انحناء متوسط إلى شديد (عادةً بين 45 و 75 درجة).
- تهدف الدعامة إلى منع تفاقم الانحناء وتصحيحه جزئيًا أثناء نمو العمود الفقري.
- يجب ارتداء الدعامة لعدد معين من الساعات يوميًا (عادةً 16-23 ساعة) حتى اكتمال النمو.
- يتطلب استخدام الدعامة التزامًا كبيرًا من المريض وعائلته.
-
إدارة الألم (Pain Management):
- الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، تُستخدم لتخفيف الألم والالتهاب.
- العلاج بالحرارة أو البرودة: يمكن أن يساعد في تخفيف تصلب العضلات والألم.
- تعديل الأنشطة (Activity Modification): قد يُنصح بتجنب الأنشطة التي تزيد من الضغط على العمود الفقري أو تسبب تفاقم الألم.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية البدء بالعلاج التحفظي والالتزام به، حيث أنه غالبًا ما يكون كافيًا لتحقيق نتائج ممتازة وتجنب الحاجة إلى الجراحة.
العلاج الجراحي لداء شورمان
تُعد الجراحة خيارًا نادرًا لداء شورمان، ولا يتم اللجوء إليها إلا بعد فشل العلاجات غير الجراحية، أو في حالات معينة حيث تكون الأعراض شديدة ومهددة. يشتهر الأستاذ الدكتور محمد هطيف بخبرته الواسعة في جراحات العمود الفقري المعقدة، ويقدم أحدث التقنيات الجراحية لتصحيح داء شورمان في صنعاء.
متى تكون الجراحة ضرورية؟
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك