استبدال القرص الصناعي مقابل دمج الفقرات: مقارنة شاملة لخيارات علاج آلام الظهر المزمنة في صنعاء

الخلاصة الطبية السريعة: داء القرص التنكسي هو حالة شائعة تسبب آلام الظهر، وتتضمن تدهور الأقراص الفقرية. تشمل خيارات العلاج الجراحي دمج الفقرات واستبدال القرص الصناعي. يقدم الأستاذ الدكتور محمد هطيف في صنعاء تقييمًا دقيقًا لاختيار العلاج الأمثل لكل مريض، لتحسين الوظيفة وتخفيف الألم.
مقدمة: ثورة في علاج آلام الظهر المزمنة
تُعد آلام الظهر المزمنة من أكثر المشكلات الصحية شيوعًا التي تؤثر على جودة حياة الملايين حول العالم. في قلب هذه المشكلة غالبًا ما يكمن "داء القرص التنكسي"، وهو حالة تتدهور فيها الأقراص الفقرية التي تعمل كوسائد بين فقرات العمود الفقري. في حين أن العديد من الحالات تتحسن بالعلاجات التحفظية، إلا أن نسبة صغيرة من المرضى تعاني من أعراض مستمرة تتطلب التدخل الجراحي.
لطالما كان دمج الفقرات (Spinal Fusion) هو المعيار الذهبي لعلاج هذه الحالات، مقدمًا حلًا فعالًا لتخفيف الألم عن طريق تثبيت الفقرات. ومع ذلك، شهد العقدان الأخيران تطورًا ملحوظًا في جراحة العمود الفقري مع ظهور "استبدال القرص الصناعي" (Artificial Disc Replacement - ADR) كبديل واعد، يهدف إلى الحفاظ على حركة العمود الفقري.
في هذه المقارنة الشاملة، نستكشف كلا الخيارين الجراحيين، ونحلل مزاياهما وعيوبهما، وأحدث الدراسات التي تقارن بينهما، لمساعدة المرضى على فهم أي الخيارات قد يكون الأنسب لحالتهم. يُعد اتخاذ قرار مستنير أمرًا بالغ الأهمية، وهنا يأتي دور الخبرة الطبية المتميزة. في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف مرجعًا لا يُضاهى في جراحة العمود الفقري، بخبرته الواسعة في كل من دمج الفقرات واستبدال القرص الصناعي، ملتزمًا بتقديم أحدث وأفضل خيارات العلاج لمرضاه.

فهم داء القرص التنكسي: الأسباب والأعراض والتشخيص
داء القرص التنكسي ليس مرضًا بالمعنى التقليدي، بل هو وصف لحالة تدهور الأقراص الفقرية مع التقدم في العمر أو نتيجة عوامل أخرى. هذه الأقراص، التي تعمل كممتصات للصدمات، تفقد مرونتها ومحتواها المائي، مما يؤدي إلى ضعفها وتمزقها وأحيانًا انزلاقها، مسببة آلامًا شديدة.
تشريح العمود الفقري وأقراصه
يتكون العمود الفقري البشري من سلسلة من العظام تسمى الفقرات، مفصولة بأقراص بين فقرية. هذه الأقراص هي عبارة عن وسائد مملوءة بالهلام، تتكون من حلقة خارجية قوية ليفية (الخاتم الليفي) ومركز داخلي ناعم وهلامي (النواة اللبية). وظيفتها الأساسية هي امتصاص الصدمات، وتوفير المرونة للعمود الفقري، والسماح بالحركة السلسة.
عندما تتدهور هذه الأقراص، تفقد قدرتها على امتصاص الصدمات، مما يؤدي إلى احتكاك الفقرات ببعضها البعض، وقد تضغط على الأعصاب المحيطة، مسببة الألم والضعف والخدر.
أسباب وعوامل خطر داء القرص التنكسي
داء القرص التنكسي هو جزء طبيعي من عملية الشيخوخة، ولكنه قد يتأثر بعوامل أخرى تزيد من سرعة تدهور الأقراص:
- العمر: هو العامل الأكثر شيوعًا، حيث تفقد الأقراص محتواها المائي ومرونتها بمرور الوقت.
- الإصابات: الصدمات المباشرة للعمود الفقري أو الإجهاد المتكرر يمكن أن تسرع من تدهور الأقراص.
- الوراثة: قد يكون لدى بعض الأشخاص استعداد وراثي لتدهور الأقراص.
- نمط الحياة: السمنة، قلة النشاط البدني، والتدخين يمكن أن تزيد من خطر الإصابة.
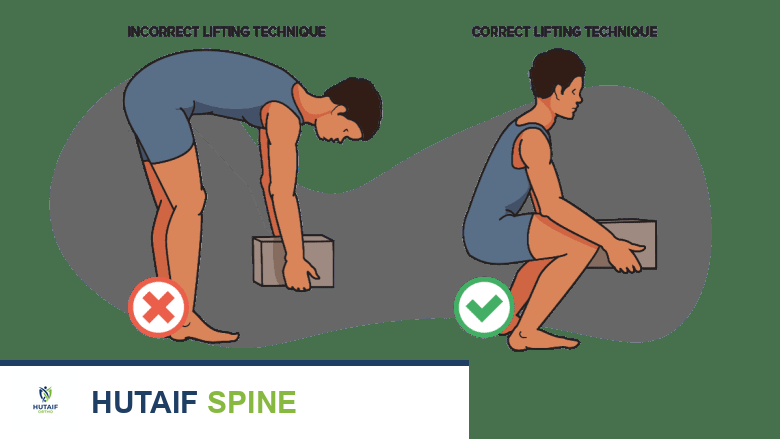
- المهن: الوظائف التي تتطلب رفع الأثقال بشكل متكرر أو الحركات الدورانية يمكن أن تزيد من الضغط على الأقراص.
أعراض داء القرص التنكسي
تختلف الأعراض من شخص لآخر، وقد تتراوح من خفيفة إلى شديدة، وتشمل:
- ألم أسفل الظهر: هو العرض الأكثر شيوعًا، وقد يكون خفيفًا أو حادًا، ويزداد سوءًا مع الجلوس، الانحناء، أو الالتواء.
- ألم يمتد إلى الأطراف: قد ينتشر الألم إلى الأرداف والساقين (عرق النسا) إذا كان القرص يضغط على الأعصاب.
- خدر أو وخز: في الساقين أو القدمين.
- ضعف العضلات: في الساقين أو القدمين.
- تفاقم الألم مع بعض الحركات: مثل الانحناء أو رفع الأشياء.
- تحسن الألم مع الحركة الخفيفة: قد يجد بعض المرضى راحة مؤقتة عند المشي أو تغيير الوضعية.


التشخيص الدقيق لآلام الظهر: خطوة أساسية نحو العلاج الفعال
يُعد التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لداء القرص التنكسي. يتطلب هذا التشخيص نهجًا شاملاً يجمع بين الفحص السريري الدقيق والتصوير المتقدم، بالإضافة إلى الخبرة الطبية المتعمقة.
عملية التشخيص مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص بمقابلة تفصيلية مع المريض، حيث يستمع الأستاذ الدكتور محمد هطيف بعناية إلى تاريخه الطبي، ويستفسر عن طبيعة الألم، مدته، العوامل التي تزيده أو تخففه، وأي أعراض أخرى مصاحبة مثل الخدر أو الضعف.
يلي ذلك فحص سريري شامل يركز على العمود الفقري، حيث يقوم الأستاذ الدكتور بتقييم:
- مدى حركة العمود الفقري: لتحديد أي قيود أو ألم عند الحركة.
- القوة العضلية: لاكتشاف أي ضعف في عضلات الساقين أو القدمين.
- المنعكسات العصبية: للتحقق من سلامة الأعصاب.
- الإحساس: لتقييم وجود خدر أو فقدان للإحساس.
- اختبارات خاصة: مثل اختبار رفع الساق المستقيمة لتحديد ضغط الأعصاب.
التصوير الطبي المتقدم
بعد الفحص السريري، قد يطلب الأستاذ الدكتور محمد هطيف إجراء فحوصات تصويرية لتأكيد التشخيص وتحديد مدى تدهور القرص وموقعه الدقيق:
- الأشعة السينية (X-rays): تساعد في رؤية بنية العظام واستبعاد حالات أخرى مثل الكسور أو الانزلاق الفقري، ولكنها لا تظهر الأقراص بوضوح.
- الرنين المغناطيسي (MRI): هو الأداة الأكثر فعالية لتشخيص داء القرص التنكسي. يوفر صورًا مفصلة للأقراص والأربطة والأعصاب، مما يسمح برؤية التغيرات التنكسية، تمزقات القرص، أو أي ضغط على الحبل الشوكي أو جذور الأعصاب.
- التصوير المقطعي المحوسب (CT Scan): قد يستخدم في حالات معينة، خاصة إذا كان هناك شك في وجود مشاكل عظمية أو كبديل للرنين المغناطيسي لبعض المرضى.
بفضل هذه الأدوات التشخيصية المتقدمة وخبرة الأستاذ الدكتور محمد هطيف الطويلة، يمكن تحديد السبب الدقيق للألم وتحديد أفضل مسار علاجي لكل مريض في صنعاء.
خيارات العلاج لداء القرص التنكسي: من التحفظي إلى الجراحي
تتعدد خيارات علاج داء القرص التنكسي، وتبدأ دائمًا بالعلاجات الأقل توغلاً قبل التفكير في الجراحة. يعتمد اختيار العلاج على شدة الأعراض، مدى تأثيرها على جودة حياة المريض، والاستجابة للعلاجات الأولية.
العلاج التحفظي غير الجراحي
يُعد العلاج التحفظي الخطوة الأولى لمعظم المرضى، ويهدف إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى الجراحة. يوصي الأستاذ الدكتور محمد هطيف بالبدء بهذه الخيارات أولاً، وتشمل:
- الراحة المعدلة: تجنب الأنشطة التي تزيد الألم، ولكن دون راحة تامة في الفراش لفترات طويلة.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات.
- الأدوية الموصوفة: قد يصف الأستاذ الدكتور محمد هطيف أدوية أقوى للألم العصبي أو الكورتيكوستيرويدات الفموية لتقليل الالتهاب.
- العلاج الطبيعي: برنامج علاجي مصمم خصيصًا لتقوية عضلات الظهر والبطن، تحسين المرونة، وتعليم المريض الوضعيات الصحيحة للحفاظ على العمود الفقري.
- حقن العمود الفقري: مثل حقن الستيرويد فوق الجافية، التي يتم حقنها مباشرة في المنطقة المحيطة بالأعصاب لتخفيف الالتهاب والألم.
- تعديل نمط الحياة: فقدان الوزن، الإقلاع عن التدخين، وممارسة التمارين الرياضية بانتظام.
- العلاجات البديلة: مثل الوخز بالإبر أو العلاج بتقويم العمود الفقري، والتي قد توفر الراحة لبعض المرضى.
غالبًا ما تتحسن أعراض داء القرص التنكسي في غضون أسابيع قليلة مع العلاج التحفظي. ومع ذلك، إذا استمرت الأعراض لأكثر من ستة أشهر، وكانت تسبب إعاقة وظيفية كبيرة ولم تستجب للعلاج غير الجراحي، فقد يصبح التدخل الجراحي خيارًا مطروحًا.
الجراحة كحل نهائي
عندما تفشل جميع الخيارات غير الجراحية في توفير الراحة الكافية، أو عندما تكون هناك علامات على ضغط عصبي شديد يسبب ضعفًا أو خدرًا متزايدًا، قد يوصي الأستاذ الدكتور محمد هطيف بالتدخل الجراحي. الهدف من الجراحة هو تخفيف الضغط على الأعصاب، وتثبيت العمود الفقري، وتقليل الألم. هناك خياران رئيسيان للجراحة: دمج الفقرات واستبدال القرص الصناعي.
في الفقرات التالية، سنتعمق في كل من هذين الإجراءين الجراحيين، ونستعرض تفاصيلهما، ومزاياهما، وعيوبهما، لنقدم صورة واضحة للمرضى الذين يفكرون في هذه الحلول.
دمج الفقرات أو الاندماج الشوكي: المعيار الذهبي القديم
لطالما كان دمج الفقرات، المعروف أيضًا بالاندماج الشوكي، هو الإجراء الجراحي الأكثر شيوعًا لعلاج داء القرص التنكسي الشديد الذي لم يستجب للعلاجات غير الجراحية. يُعتبر هذا الإجراء "المعيار الذهبي" لسنوات عديدة بفضل فعاليته في تخفيف الألم وتحقيق الاستقرار للعمود الفقري.
ما هو دمج الفقرات
يشرح الدكتور جاك زيجلر، جراح العمود الفقري العظمي في معهد تكساس للظهر، أن دمج الفقرات القطنية كان المعيار الذهبي لعقود. يتضمن دمج الفقرات إزالة القرص أو الأقراص المتضررة بين فقرتين أو أكثر، ثم دمج الفقرات المجاورة معًا. يتم ذلك عادةً باستخدام طعم عظمي (يُؤخذ من المريض نفسه، أو من متبرع، أو مادة صناعية) ومسامير وقضبان معدنية لتثبيت الفقرات في مكانها حتى تلتحم وتصبح قطعة عظمية واحدة صلبة. الهدف من هذا الاندماج هو منع الحركة بين الفقرات المتضررة، وبالتالي القضاء على الألم الناتج عن هذه الحركة.
يؤكد الأستاذ الدكتور محمد هطيف على أن هذا الإجراء، في المرضى المختارين بعناية، يمكن أن يحقق نتائج تغير مجرى الحياة، ويخفف الألم بشكل كبير ويعيد الاستقرار للعمود الفقري.
مزايا وعيوب دمج الفقرات
مثل أي إجراء جراحي، لدمج الفقرات مزايا وعيوب يجب على المريض مناقشتها مع جراحه، خاصة مع خبير مثل الأستاذ الدكتور محمد هطيف .
المزايا:
- تخفيف فعال للألم: يُعتبر دمج الفقرات فعالاً للغاية في تخفيف الألم الناتج عن حركة الفقرات المتضررة، وخاصة الألم العصبي الناتج عن ضغط القرص.
- استقرار طويل الأمد: يوفر الاندماج استقرارًا دائمًا للجزء المصاب من العمود الفقري.
- سجل نجاح مثبت: بصفته "المعيار الذهبي"، فإن لدمج الفقرات سجلًا طويلًا من النجاح والفعالية في علاج داء القرص التنكسي وحالات أخرى.
- حل لمشكلات عدم الاستقرار: هو الخيار الأمثل في حالات عدم استقرار العمود الفقري أو الانزلاق الفقاري الشديد.
العيوب:
- فقدان الحركة: العيب الرئيسي لدمج الفقرات هو فقدان الحركة في الجزء المندمج من العمود الفقري. هذا قد يؤثر على مرونة المريض بشكل عام، خاصة إذا تم دمج عدة فقرات.
- تآكل متسارع في الأجزاء المجاورة: يشير الدكتور زيجلر إلى أن أحد عيوب دمج الفقرات هو التآكل والتلف المتسارع في الأقراص والفقرات المجاورة للجزء المندمج. تُعرف هذه الظاهرة باسم "مرض الجزء المجاور" (Adjacent Segment Disease)، حيث تتحمل الأقراص السليمة فوق وتحت الجزء المندمج عبئًا إضافيًا، مما قد يؤدي إلى تدهورها بمرور الوقت وقد يتطلب جراحة إضافية في المستقبل.
- فترة تعافٍ أطول: تتطلب عملية الاندماج فترة تعافٍ أطول مقارنةً باستبدال القرص الصناعي، حيث يستغرق العظم وقتًا للالتحام بشكل كامل.
- مخاطر الجراحة العامة: مثل العدوى، النزيف، تلف الأعصاب، ومخاطر التخدير.
يُعد دمج الفقرات خيارًا جراحيًا قويًا ومجربًا، ولكن من المهم فهم تداعياته على المدى الطويل، خاصة فيما يتعلق بمرض الجزء المجاور. هذا ما دفع الأبحاث الطبية للبحث عن بدائل تحافظ على حركة العمود الفقري، مثل استبدال القرص الصناعي.
استبدال القرص الصناعي: بديل يحافظ على الحركة
مع التقدم في التكنولوجيا الطبية وفهمنا الأعمق لميكانيكا العمود الفقري، ظهر استبدال القرص الصناعي كبديل واعد لدمج الفقرات، بهدف معالجة عيوب الأخير، خاصة فقدان الحركة وتأثيره على الأجزاء المجاورة.
مفهوم وتاريخ استبدال القرص الصناعي
استبدال القرص الصناعي هو إجراء جراحي يتضمن إزالة القرص التالف واستبداله بزرع صناعي يحاكي وظيفة القرص الطبيعي. الفكرة ليست جديدة تمامًا؛ فكما يشير الدكتور زيجلر، بدأت محاولات استبدال القرص في الخمسينيات بوضع أسمنت الميثاكريلات، وفي الستينيات بكرات معدنية. ومع ذلك، كانت نتائج هذه المحاولات المبكرة ضعيفة بشكل عام.
التقدم الحقيقي جاء في السنوات الأخيرة مع تطوير أقراص صناعية مصنوعة من مواد مشابهة لتلك المستخدمة في استبدال المفاصل الأخرى، مثل الركبة والورك. هذه المواد عالية الجودة، مثل البولي إيثيلين والمعادن الحيوية، سمحت بتصميم أقراص تحاكي بشكل أفضل حركة ومرونة القرص الطبيعي، مما أدى إلى تجدد الاهتمام وزيادة النجاح في هذا الإجراء.
كيفية إجراء عملية استبدال القرص الصناعي
تتضمن العملية الجراحية لاستبدال القرص الصناعي الخطوات الأساسية التالية:
- التخدير: يتم إجراء الجراحة تحت التخدير العام.
- الوصول إلى العمود الفقري: عادةً ما يتم الوصول إلى القرص القطني المتضرر من خلال شق صغير في البطن (نهج أمامي)، مما يسمح للجراح بالوصول إلى العمود الفقري دون الحاجة إلى تحريك عضلات الظهر الكبيرة، مما يقلل من تلف الأنسجة.
- إزالة القرص التالف: يقوم الجراح بإزالة القرص المتضرر بالكامل.
- تحضير المساحة: يتم تنظيف وتجهيز الفراغ بين الفقرات لاستقبال القرص الصناعي.
- زرع القرص الصناعي: يتم إدخال القرص الصناعي بين الفقرتين، وتثبيته في مكانه. يتكون القرص الصناعي عادةً من جزأين معدنيين يلتصقان بالفقرات، وبينهما نواة متحركة (غالبًا من البولي إيثيلين) تسمح بالحركة.
- إغلاق الشق: يتم إغلاق الأنسجة والجلد بعناية.
مزايا وعيوب استبدال القرص الصناعي
يقدم استبدال القرص الصناعي عدة مزايا محتملة مقارنةً بدمج الفقرات، ولكنه أيضًا لا يخلو من عيوب ويحتاج إلى اختيار دقيق للمرضى.
المزايا:
- الحفاظ على حركة العمود الفقري: الميزة الأبرز هي الحفاظ على الحركة الطبيعية للعمود الفقري في الجزء الذي تم استبدال القرص فيه، مما يعزز المرونة العامة.
- تقليل خطر مرض الجزء المجاور: من خلال الحفاظ على الحركة، يُعتقد أن استبدال القرص الصناعي يقلل من الإجهاد على الأقراص المجاورة، وبالتالي يقلل من خطر تدهورها والحاجة إلى جراحات مستقبلية.
- فترة تعافٍ أقصر: عادةً ما تكون فترة التعافي الأولية وأيام الإقامة في المستشفى أقصر مقارنةً بدمج الفقرات.
- تحسين رضا المريض: أظهرت الدراسات أن المرضى الذين خضعوا لاستبدال القرص الصناعي قد أبلغوا عن مستويات أعلى من الرضا العام.
- وقت أقل في غرفة العمليات: في بعض الحالات، يمكن أن تستغرق عملية استبدال القرص الصناعي وقتًا أقل في غرفة العمليات.
العيوب:
- ليس مناسبًا للجميع: ليس كل مرضى داء القرص التنكسي مرشحين جيدين لاستبدال القرص الصناعي. يتطلب الأمر معايير محددة جدًا (سنناقشها لاحقًا).
- مخاطر فشل الزرع: مثل أي زرع صناعي، هناك خطر من فشل القرص الصناعي أو تآكله بمرور الوقت، مما قد يتطلب جراحة مراجعة.
- مخاطر الجراحة العامة: مثل العدوى، النزيف، تلف الأعصاب، ومخاطر التخدير، بالإضافة إلى مخاطر خاصة بالوصول الأمامي مثل إصابة الأوعية الدموية الكبيرة.
- الخبرة الجراحية: يتطلب الإجراء جراحًا ذا خبرة عالية في تقنيات استبدال القرص الصناعي، مثل الأستاذ الدكتور محمد هطيف في صنعاء.
- التكلفة: قد تكون التكلفة الأولية للقرص الصناعي والجراحة أعلى.
يُمثل استبدال القرص الصناعي تقدمًا كبيرًا في علاج آلام الظهر، ويقدم بديلاً واعدًا للمرضى الذين يسعون للحفاظ على حركة العمود الفقري. ومع ذلك، فإن اختيار الإجراء الصحيح يعتمد على تقييم شامل للحالة الفردية للمريض.
مقارنة شاملة: استبدال القرص مقابل دمج الفقرات
لتقديم أفضل رعاية للمرضى، من الضروري فهم كيفية مقارنة استبدال القرص الصناعي بدمج الفقرات من حيث النتائج طويلة الأمد وفعالية العلاج. هذا ما ركزت عليه الأبحاث الحديثة، وقدمت رؤى قيمة حول أي من الإجراءين قد يكون الأفضل لمرضى معينين.
نتائج الدراسات الحديثة والمقارنات
لفهم أفضل لكيفية مقارنة استبدال القرص بدمج الفقرات، أجرى الدكتور زيجلر وزملاؤه أول تحليل وصفي (meta-analysis) لمدة خمس سنوات لبيانات من أربع دراسات مختلفة لاستبدال القرص الصناعي. نُشرت النتائج في Global Spine Journal في يونيو 2018.
يؤكد الدكتور زيجلر أن "التحليل الوصفي يمثل أعلى مستوى من الأدلة العلمية من الناحية الإحصائية". شملت كل دراسة حوالي 300 مريض تم تجنيدهم من حوالي 35 مركزًا بواسطة جراحين مختلفين. تم تخصيص جميع المرضى عشوائيًا لتلقي إما استبدال القرص أو دمج الفقرات (لم يكن المرضى على علم بتخصيصهم العشوائي إلا بعد الجراحة)، ثم تمت متابعتهم عن كثب لمدة 5 سنوات.
أظهر التحليل أن "المرضى الذين تم تخصيصهم عشوائيًا لتلقي استبدال القرص بدلاً من الاندماج كان لديهم تحسينات أفضل إحصائيًا في [الوظيفة]، وكان لديهم رضا أفضل للمرضى بشكل ملحوظ، وكان لديهم خطر أقل بشكل ملحوظ لإعادة الجراحة"، كما يقول الدكتور زيجلر. "بالإضافة إلى ذلك، على المدى القصير، قضى المرضى الذين خضعوا لاستبدال القرص الصناعي القطني وقتًا أقل في غرفة العمليات، وكانت مدة إقامتهم في المستشفى أقصر".
هذه النتائج تدعم فكرة أن استبدال القرص الصناعي يمكن أن يكون خيارًا متفوقًا لبعض المرضى، خاصة فيما يتعلق بتحسين الوظيفة، رضا المريض، وتقليل الحاجة إلى جراحات إضافية.
من هو المرشح الأفضل لكل إجراء
على الرغم من النتائج الواعدة لاستبدال القرص الصناعي، إلا أن الأستاذ الدكتور محمد هطيف يؤكد أن ليس كل شخص مصاب بداء القرص التنكسي في العمود الفقري القطني مرشحًا جيدًا لاستبدال القرص الصناعي. يعتمد الاختيار على تقييم دقيق للحالة الفردية للمريض.
أفضل المرشحين لاستبدال القرص الصناعي القطني (ADR):
- تدهور قرص واحد: أفضل مريض لاستبدال القرص الصناعي القطني هو شخص يعاني من تدهور في قرص واحد فقط.
- فشل العلاج غير الجراحي: لم يحصل على راحة كافية من الألم بعد ستة أشهر من العلاج غير الجراحي.
- إعاقة وظيفية: أصبح معاقًا وظيفيًا نتيجة لآلام أسفل الظهر.
- غياب عدم الاستقرار: لا يعاني من عدم استقرار كبير في الجزء المصاب من العمود الفقري.
- غياب التهاب المفاصل الشديد: لا يعاني من التهاب مفاصل حاد في المفاصل الوجيهية (facet joints).
- عظام قوية: لا يعاني من هشاشة العظام الشديدة.
- سن مناسب: عادة ما يكون المرضى الأصغر سنًا والأكثر نشاطًا مرشحين أفضل.
أفضل المرشحين لدمج الفقرات (Spinal Fusion):
- عدم الاستقرار: إذا كان هناك عدم استقرار كبير في الجزء المصاب من العمود الفقري.
- التهاب المفاصل الشديد: وجود التهاب مفاصل حاد في المفاصل الوجيهية.
- هشاشة العظام: المرضى الذين يعانون من هشاشة العظام قد يكونون أفضل حالًا مع الدمج.
- تدهور متعدد المستويات: في بعض الحالات التي تشمل تدهورًا في أكثر من قرص واحد بطريقة معينة، قد يكون الدمج هو الخيار الأفضل.
- المرضى الذين خضعوا لجراحات سابقة: قد يكون الدمج هو الخيار الوحيد المتاح للمرضى الذين خضعوا لجراحات سابقة في نفس المنطقة.
الإجراءات المركبة (Hybrid Constructs):
في بعض الحالات، قد يقوم الأطباء بإجراء مزيج من العمليتين. يقول الدكتور زيجلر: "لدينا أيضًا خبرة واسعة في تقديم استبدال القرص للمرضى الذين يعانون من أكثر من قرص مصاب بأعراض". ويضيف: "لقد حقق استبدال القرص على مستويين أو الإنشاءات الهجينة - التي تجمع بين الدمج واستبدال القرص الصناعي - نجاحًا كبيرًا في السماح لهؤلاء المرضى باستئناف نمط حياة أكثر طبيعية".
يُعد اتخاذ القرار بشأن أي إجراء هو الأنسب قرارًا معقدًا يتطلب تقييمًا شاملاً من قبل جراح عمود فقري ذي خبرة عالية مثل الأستاذ الدكتور محمد هطيف في صنعاء، الذي يمكنه توجيه المرضى نحو الخيار الذي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك