متلازمة كليبل فيل: دليل شامل للتشخيص والعلاج والرعاية مع الأستاذ الدكتور محمد هطيف
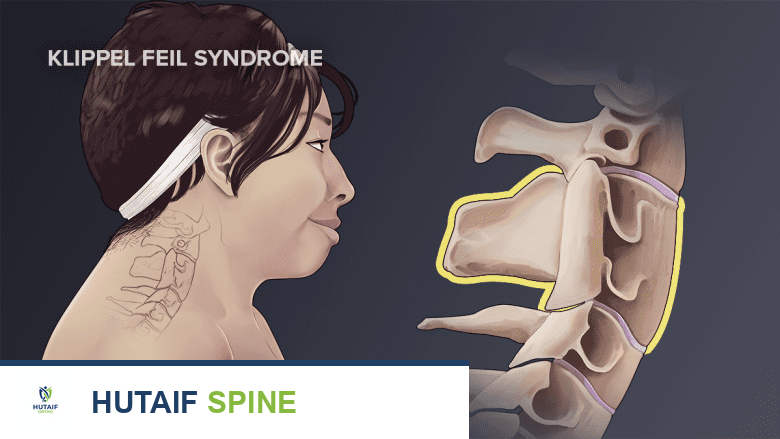
الخلاصة الطبية السريعة: متلازمة كليبل فيل هي حالة عظمية خلقية تتميز باندماج فقرتين عنقيتين أو أكثر، مما قد يؤدي إلى قصر الرقبة ومحدودية الحركة. يعتمد التشخيص على الفحص السريري والتصوير، ويهدف العلاج إلى تخفيف الأعراض ومنع المضاعفات، وقد يشمل العلاج الطبيعي أو الجراحة.
مقدمة عن متلازمة كليبل فيل
متلازمة كليبل فيل (Klippel-Feil Syndrome - KFS) هي حالة عظمية خلقية نادرة تتميز باندماج فقرتين عنقيتين أو أكثر في العمود الفقري، وهي حالة موجودة منذ الولادة. على الرغم من أنها حالة خلقية، إلا أنها لا تُلاحظ دائمًا عند الولادة أو في مرحلة الطفولة المبكرة. قد تظهر الأعراض بشكل خفيف جدًا في البداية، أو قد تكون هناك حالات طبية أخرى أكثر إلحاحًا تحجب تشخيص متلازمة كليبل فيل، مما يؤخر اكتشافها لسنوات أو حتى عقود.
تتراوح شدة متلازمة كليبل فيل بشكل كبير من شخص لآخر. فبينما قد يعيش البعض حياتهم دون أن يدركوا إصابتهم بها، قد يواجه آخرون تحديات كبيرة تتطلب رعاية طبية متخصصة. إن الفهم الشامل لهذه المتلازمة، بدءًا من أسبابها وأعراضها وصولاً إلى طرق تشخيصها وعلاجها، أمر بالغ الأهمية لتحسين جودة حياة المرضى.
في هذا الدليل الشامل، سنتعمق في كل جانب من جوانب متلازمة كليبل فيل، مع التركيز على أهمية التشخيص المبكر والدقيق، وخيارات العلاج المتاحة. يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحة العظام والعمود الفقري، المرجع الأول في صنعاء لتقديم الرعاية المتخصصة لمرضى متلازمة كليبل فيل، حيث يضمن توفير أحدث طرق التشخيص وأكثرها فعالية، وخطط علاجية مصممة خصيصًا لكل حالة.

التشريح والفيزيولوجيا في متلازمة كليبل فيل
لفهم متلازمة كليبل فيل بشكل أفضل، من الضروري أولاً استعراض التشريح الطبيعي للعمود الفقري العنقي (الرقبة) وكيف تتغير هذه البنية في حالات الاندماج الفقري.
التشريح الطبيعي للعمود الفقري العنقي
يتكون العمود الفقري العنقي من سبع فقرات، يُرمز لها من C1 إلى C7. هذه الفقرات مصممة لتوفير الدعم للرأس، وحماية الحبل الشوكي والأعصاب الشوكية، والسماح بمجموعة واسعة من الحركات في الرقبة، مثل الدوران والانثناء والتمدد. بين كل فقرة وأخرى توجد أقراص غضروفية تعمل كممتص للصدمات وتسهل الحركة، بالإضافة إلى مفاصل صغيرة تسمى المفاصل الوجيهية (facet joints) التي تحدد مدى الحركة.
التغيرات التشريحية في متلازمة كليبل فيل
في متلازمة كليبل فيل، يحدث اندماج لفقرتين عنقيتين أو أكثر. هذا الاندماج يعني أن الفقرات المعنية تنمو معًا ككتلة واحدة، مما يقلل بشكل كبير من عدد المفاصل المتحركة في الرقبة. يمكن أن يؤثر هذا الاندماج على أي فقرتين عنقيتين أو أكثر، وفي بعض الحالات النادرة، قد يمتد الاندماج ليشمل فقرات في العمود الفقري الصدري أيضًا.
الآثار المترتبة على الاندماج الفقري:
- محدودية الحركة: الاندماج يقلل من مرونة الرقبة، مما يجعل بعض الحركات صعبة أو مستحيلة. قد يلاحظ المريض صعوبة في إدارة رأسه أو النظر إلى الأسفل أو الأعلى.
- زيادة الضغط على الفقرات غير المندمجة: لتعويض محدودية الحركة في المنطقة المندمجة، قد تضطر الفقرات السليمة المجاورة إلى التحرك أكثر من اللازم. هذا الضغط الزائد يمكن أن يؤدي إلى تآكل مبكر للأقراص والمفاصل في تلك المناطق، مما يزيد من خطر الإصابة بالتهاب المفاصل التنكسي (خشونة المفاصل) وآلام الرقبة المزمنة على المدى الطويل.
- تشوهات أخرى: قد يترافق الاندماج الفقري مع تشوهات أخرى في العمود الفقري، مثل الجنف (انحناء جانبي للعمود الفقري) أو الحداب (انحناء مفرط للأمام). في بعض الحالات، قد تكون هناك تشوهات في الأضلاع أو عظام الكتف (مثل تشوه سبرينغل).
- خطر إصابة الحبل الشوكي: في بعض الحالات، قد يؤدي الاندماج أو التشوهات المصاحبة إلى تضييق القناة الشوكية، مما يعرض الحبل الشوكي أو الأعصاب الشوكية للضغط. هذا الضغط يمكن أن يسبب أعراضًا عصبية خطيرة مثل الضعف، الخدر، التنميل، أو حتى الشلل في الحالات الشديدة.
يُعد فهم هذه التغيرات التشريحية أمرًا حيويًا للأطباء مثل الأستاذ الدكتور محمد هطيف لتقييم المخاطر المحتملة وتحديد أفضل مسار للعلاج، سواء كان تحفظيًا أو جراحيًا.
أسباب متلازمة كليبل فيل
متلازمة كليبل فيل هي حالة خلقية، مما يعني أنها تتطور قبل الولادة، أثناء نمو الجنين. على الرغم من أن السبب الدقيق في العديد من الحالات لا يزال غير مفهوم تمامًا، إلا أن الأبحاث تشير إلى أنها ناتجة عن خلل في التطور المبكر للفقرات العنقية.
الخلل التطوري الجنيني
تتطور الفقرات العنقية في الجنين خلال الأسابيع الأولى من الحمل. في متلازمة كليبل فيل، تفشل الفقرات في الانفصال بشكل صحيح عن بعضها البعض خلال هذه المرحلة الحرجة من التطور، مما يؤدي إلى اندماجها. يُعتقد أن هذا الخلل ينجم عن اضطراب في عملية "إعادة التجزئة" (resegmentation) للخلايا التي تشكل الفقرات.
العوامل الوراثية والجينية
أظهرت الأبحاث أن العوامل الوراثية تلعب دورًا مهمًا في بعض حالات متلازمة كليبل فيل. تم تحديد طفرات في جينات معينة مرتبطة بالمتلازمة، ومن أبرز هذه الجينات:
- GDF3 و GDF6: هذه الجينات تشارك في تنظيم نمو وتطور العظام والغضاريف. الطفرات في هذه الجينات يمكن أن تعطل التطور الطبيعي للفقرات.
- MEOX1: هذا الجين يلعب دورًا في تكوين الفقرات. الطفرات فيه يمكن أن تؤدي إلى اندماج الفقرات.
قد تنتقل هذه الطفرات الجينية وراثيًا في بعض العائلات، مما يشير إلى نمط وراثي سائد في بعض الحالات. ومع ذلك، فإن العديد من حالات متلازمة كليبل فيل تحدث بشكل متقطع، أي دون وجود تاريخ عائلي معروف للمرض، مما يشير إلى أن عوامل أخرى غير وراثية أو طفرات جديدة قد تكون مسؤولة.
العوامل البيئية (فرضيات)
بينما لا يوجد دليل قاطع يربط عوامل بيئية محددة بمتلازمة كليبل فيل، إلا أن بعض النظريات تشير إلى أن التعرض لبعض المواد الكيميائية أو الأدوية أو الالتهابات الفيروسية أثناء الحمل قد يزيد من خطر حدوث تشوهات خلقية، بما في ذلك متلازمة كليبل فيل. ومع ذلك، لا تزال هناك حاجة لمزيد من الأبحاث لتأكيد هذه الفرضيات.
بشكل عام، تُعد متلازمة كليبل فيل نتيجة لخطأ في التطور الجنيني المبكر، غالبًا ما يكون له أساس وراثي، ولكنه قد يحدث أيضًا بشكل عفوي دون سبب واضح. إن فهم هذه الأسباب يساعد الأطباء مثل الأستاذ الدكتور محمد هطيف على تقديم المشورة الوراثية المناسبة للمرضى وعائلاتهم.
أعراض متلازمة كليبل فيل
تختلف أعراض متلازمة كليبل فيل بشكل كبير من شخص لآخر، اعتمادًا على عدد الفقرات المندمجة وموقعها، ووجود أي تشوهات مصاحبة. قد تكون الأعراض خفيفة جدًا وغير ملحوظة في بعض الحالات، بينما تكون شديدة وتؤثر على جودة الحياة في حالات أخرى.
الأعراض الرئيسية (الثالوث الكلاسيكي)
يُشار إلى الأعراض الثلاثة التالية بالثالوث الكلاسيكي لمتلازمة كليبل فيل، على الرغم من أنها لا تظهر جميعها في كل المرضى:
- قصر الرقبة: قد تبدو الرقبة أقصر من المعتاد، وأحيانًا قد لا يكون هذا واضحًا إلا عند مقارنتها بأشخاص آخرين.
- انخفاض خط الشعر الخلفي: يمتد خط الشعر في مؤخرة الرأس إلى الأسفل أكثر من المعتاد، أحيانًا وصولاً إلى الكتفين.
- محدودية حركة الرقبة: صعوبة في تحريك الرقبة في اتجاهات معينة، مثل الدوران، أو الانثناء للأمام والخلف، أو الميلان الجانبي.
أعراض أخرى شائعة
بالإضافة إلى الثالوث الكلاسيكي، يمكن أن تظهر مجموعة واسعة من الأعراض الأخرى، والتي قد تتطور مع تقدم العمر:
-
الآلام المزمنة:
- صداع: قد يعاني المرضى من صداع متكرر أو مزمن، غالبًا ما يكون ناتجًا عن توتر عضلات الرقبة أو الضغط على الأعصاب.
- آلام الرقبة: ألم مزمن أو متقطع في الرقبة، قد يزداد سوءًا مع النشاط.
- آلام الظهر: قد تمتد الآلام إلى الظهر، خاصة إذا كانت هناك تشوهات أخرى في العمود الفقري مثل الجنف.
-
الأعراض العصبية:
- الخدر والتنميل والضعف: إذا كان هناك ضغط على الحبل الشوكي أو الأعصاب الشوكية، قد يشعر المريض بالخدر أو التنميل أو الضعف في الذراعين أو الساقين.
- صعوبة في المشي أو التوازن: في الحالات الشديدة من ضغط الحبل الشوكي.
-
تشوهات العمود الفقري الأخرى:
- الجنف (Scoliosis): انحناء جانبي للعمود الفقري.
- الحداب (Kyphosis): انحناء مفرط للأمام في العمود الفقري.
- تشوه سبرينغل (Sprengel's Deformity): ارتفاع غير طبيعي لإحدى لوحي الكتف (scapula).
-
مشاكل في الأذن والسمع:
- فقدان السمع: قد يعاني بعض المرضى من مشاكل في السمع، غالبًا ما تكون بسبب تشوهات في الأذن الداخلية أو الوسطى.
- تشوهات الأذن الخارجية: مثل الأذنين البارزتين أو ذات الشكل غير الطبيعي.
-
مشاكل الجهاز البولي التناسلي:
- تشوهات الكلى: مثل الكلية المهاجرة، الكلية الحدوية، أو غياب إحدى الكليتين.
- تشوهات الجهاز التناسلي: قد تكون موجودة ولكنها أقل شيوعًا.
-
مشاكل القلب والأوعية الدموية:
- عيوب خلقية في القلب: مثل عيب الحاجز البطيني أو الأذيني.
- ارتفاع ضغط الدم: قد يكون مرتبطًا بمشاكل الكلى.
-
مشاكل أخرى:
- الشفة الأرنبية أو شق سقف الحلق: (Cleft lip or palate)
- مشاكل في الجهاز التنفسي: في حالات نادرة.
- مشاكل في العين: مثل الحول أو تدلي الجفن.
لماذا قد تُفوت الأعراض في البداية؟
- أعراض خفيفة أو غائبة: إذا لم تكن الرقبة قصيرة بشكل ملحوظ أو محدودة في الحركة، فمن غير المرجح أن يتم تشخيص متلازمة كليبل فيل.
- التشخيص المتأخر: مع تقدم العمر، قد يلاحظ الشخص مشاكل صغيرة، مثل قدرة أقل على النظر للأسفل مقارنة بالآخرين، أو زيادة في الصداع و/أو آلام الرقبة. ومع ذلك، قد تُعزى هذه العلامات والأعراض إلى أسباب أخرى أو تُعتبر طبيعية، مما يسمح للحالة بالبقاء دون تشخيص.
- حالات أخرى أكثر إلحاحًا: في كثير من الحالات، توجد تشوهات أخرى مصاحبة لمتلازمة كليبل فيل. إذا كانت هذه التشوهات خطيرة أو تهدد الحياة، مثل عيب في القلب أو انضغاط الحبل الشوكي، فمن المرجح أن يتم تشخيص هذه الحالات وعلاجها دون تشخيص متلازمة كليبل فيل رسميًا في نفس الوقت.
- التشخيص العرضي: أحيانًا لا يتم تشخيص الشخص بمتلازمة كليبل فيل إلا بعد تعرضه لإصابة تتطلب إجراء أشعة سينية للرقبة، مثل حادث سيارة.
إن الوعي بهذه الأعراض المتنوعة أمر بالغ الأهمية للمرضى وأسرهم، وللأطباء للاشتباه في المتلازمة وإجراء التشخيص المناسب. يُشدد الأستاذ الدكتور محمد هطيف على أهمية الفحص السريري الدقيق والاستماع إلى تاريخ المريض لاكتشاف هذه الأعراض الخفية.
تشخيص متلازمة كليبل فيل
يُعد التشخيص الدقيق والمبكر لمتلازمة كليبل فيل حجر الزاوية في إدارة الحالة بفعالية. كلما تم تشخيص المتلازمة مبكرًا، كلما كان من الأفضل علاجها وإدارتها لمنع المضاعفات المحتملة وتحسين جودة حياة المريض.
أهمية التشخيص المبكر لمتلازمة كليبل فيل
- تحديد الشدة والمخاطر: إذا أظهرت فحوصات التصوير للعمود الفقري العنقي وجود تعرض للحبل الشوكي أو أي نقاط ضعف أخرى في العمود الفقري، فقد يلزم تجنب أنشطة معينة. في الحالات التي يُكتشف فيها أن العمود الفقري العنقي عرضة للإصابة، فإن إصابة قد تكون طفيفة لمعظم الناس يمكن أن تؤدي بدلاً من ذلك إلى مضاعفات خطيرة، بما في ذلك الشلل أو الوفاة.
- معالجة بعض المشاكل قبل تفاقمها أو تطورها: قد تتقدم بعض حالات متلازمة كليبل فيل بشكل كبير بينما قد لا تتقدم حالات أخرى. على سبيل المثال، إذا بدأ تشوه في العمود الفقري العنقي و/أو الصدري في التقدم، فقد يُنصح بإجراء جراحة لتثبيت العمود الفقري ومنع تفاقم المشكلة. قد يؤدي الانتظار لفترة طويلة إلى الحد من فعالية هذه الجراحة.
- إدارة الحالات المصاحبة: يتيح التشخيص المبكر فحص ومعالجة أي تشوهات أخرى مرتبطة بالمتلازمة، مثل مشاكل القلب أو الكلى أو السمع، مما يضمن رعاية شاملة للمريض.
- التخطيط للمستقبل: يساعد التشخيص المبكر المرضى وعائلاتهم على فهم طبيعة المتلازمة، والتخطيط للرعاية المستقبلية، وتعديل نمط الحياة حسب الحاجة.
كيفية تشخيص متلازمة كليبل فيل
يتضمن التشخيص الرسمي لمتلازمة كليبل فيل عادةً مجموعة من الخطوات الشاملة:
-
التاريخ الطبي الشامل:
- يتم مراجعة الخلفية الطبية للمريض بعناية، بما في ذلك أي علامات وأعراض حالية، ومتى بدأت، وأي حالات أخرى قد تكون موجودة و/أو متوارثة في العائلة.
- يسأل الأستاذ الدكتور محمد هطيف عن أي صعوبات في الحركة، آلام الرقبة، الصداع، أو أي أعراض عصبية.
- يتم الاستفسار عن تاريخ العائلة لأي حالات مماثلة أو تشوهات خلقية.
-
الفحص البدني الدقيق:
- يقوم الطبيب بملاحظة و/أو جس الرأس والرقبة والكتفين والعمود الفقري وأي مناطق أخرى ذات صلة بالجسم لتحديد مكان وجود التشوهات.
- يبحث الأستاذ الدكتور محمد هطيف عن علامات مثل قصر الرقبة، انخفاض خط الشعر الخلفي، ومحدودية نطاق حركة الرقبة.
- يتم تقييم القوة العضلية، ردود الأفعال، والإحساس لتحديد ما إذا كان هناك أي دليل على ضغط الأعصاب أو الحبل الشوكي.
-
دراسات التصوير:

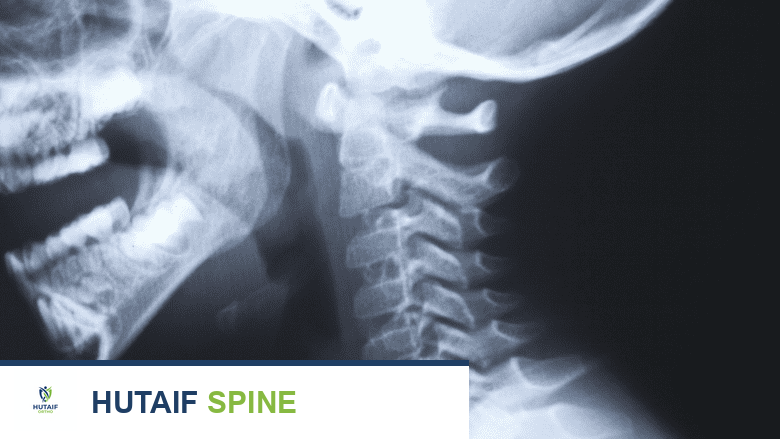
الأشعة السينية مفيدة في تشخيص متلازمة كليبل فيل.
- الأشعة السينية (X-rays): تُعد الأشعة السينية الخطوة الأولى والأساسية لتصوير العظام. تُظهر الأشعة السينية بوضوح اندماج الفقرات العنقية، وهو العلامة المميزة للمتلازمة. كما يمكنها الكشف عن تشوهات أخرى في العمود الفقري مثل الجنف أو الحداب.
- التصوير المقطعي المحوسب (CT scan): يوفر التصوير المقطعي صورًا أكثر تفصيلاً للعظام وهياكلها ثلاثية الأبعاد. يُستخدم لتقييم مدى الاندماج، وتحديد عدد الفقرات المتأثرة، وتقييم أي تشوهات عظمية دقيقة.
- التصوير بالرنين المغناطيسي (MRI): يُعد التصوير بالرنين المغناطيسي ضروريًا لفحص الأنسجة الرخوة، مثل الحبل الشوكي والأعصاب والأقراص والأربطة. يُستخدم لتحديد ما إذا كان هناك أي انضغاط للأعصاب و/أو الحبل الشوكي، أو تشوهات في الحبل الشوكي نفسه.
- دراسات تصوير إضافية: قد يطلب الأستاذ الدكتور محمد هطيف فحوصات تصوير أخرى مثل تخطيط صدى القلب (Echocardiogram) لتقييم القلب، أو الموجات فوق الصوتية للكلى لتقييم الجهاز البولي، إذا كانت هناك اشتباه في وجود تشوهات مصاحبة.
راجع مقدمة للدراسات التشخيصية لآلام الظهر والرقبة لمزيد من المعلومات حول فحوصات التصوير.
-
الاختبارات الجينية:
- قد تؤخذ عينة من الحمض النووي (DNA) وتُفحص لمعرفة ما إذا كانت هناك طفرات في أي جينات، مثل GDF3 أو GDF6 أو MEOX1، والتي غالبًا ما تكون متغيرة في متلازمة كليبل فيل.
- تساعد الاختبارات الجينية في تأكيد التشخيص، وفهم النمط الوراثي المحتمل، وتقديم المشورة الوراثية للعائلات.
يتم تشخيص متلازمة كليبل فيل إذا تم العثور على فقرتين عنقيتين على الأقل مندمجتين، وتشير الجوانب الأخرى للفحص إلى أن الحالة خلقية (منذ الولادة). يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في تشخيص وعلاج حالات العمود الفقري المعقدة، الخيار الأمثل في صنعاء للحصول على تشخيص دقيق وشامل لمتلازمة كليبل فيل.
علاج متلازمة كليبل فيل
لا يوجد علاج لمتلازمة كليبل فيل يمكنه فك اندماج الفقرات، ولكن العلاج يهدف بشكل أساسي إلى تخفيف الأعراض، ومنع تفاقم المشاكل، وإدارة أي مضاعفات محتملة. يتم تصميم خطة العلاج بشكل فردي لكل مريض، بناءً على شدة الحالة، والأعراض الحالية، ووجود أي تشوهات مصاحبة.
الإدارة التحفظية (غير الجراحية)
تُعد الإدارة التحفظية هي الخط الأول للعلاج في معظم حالات متلازمة كليبل فيل، خاصة إذا كانت الأعراض خفيفة أو معتدلة، ولا يوجد ضغط كبير على الحبل الشوكي.
-
العلاج الطبيعي:
- يهدف إلى تحسين نطاق حركة الرقبة قدر الإمكان دون المخاطرة بالإصابة.
- تقوية عضلات الرقبة والكتفين والظهر لدعم العمود الفقري وتقليل الضغط.
- تمارين الإطالة والمرونة للمساعدة في تخفيف التيبس والألم.
- يساعد العلاج الطبيعي أيضًا في تحسين وضعية الجسم وتقليل الإجهاد على الفقرات المجاورة.
-
الأدوية:
- مسكنات الألم: مثل مضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية في الرقبة والكتفين.
- أدوية الألم العصبي: في حال وجود أعراض عصبية مثل التنميل أو الخدر.
-
تعديل الأنشطة:
- يجب على المرضى الذين يعانون من ضعف في العمود الفقري العنقي أو خطر انضغاط الحبل الشوكي تجنب الأنشطة عالية التأثير، مثل الرياضات التي تتضمن الاحتكاك الجسدي (كرة القدم، المصارعة)، الغوص، أو أي نشاط قد يؤدي إلى إصابة الرقبة.
- يجب استشارة الأستاذ الدكتور محمد هطيف لتحديد الأنشطة الآمنة والمناسبة لكل حالة.
- الجبائر أو الدعامات: في بعض الحالات، قد تُستخدم جبائر الرقبة لفترة قصيرة لتوفير الدعم وتقليل الحركة أثناء فترات الألم الشديد أو بعد الإصابة.
-
المراقبة الدورية:
- يجب على المرضى إجراء فحوصات دورية مع الأستاذ الدكتور محمد هطيف لتقييم أي تقدم في الأعراض أو التشوهات.
- قد تشمل المراقبة التصوير المتكرر (مثل الأشعة السينية أو الرنين المغناطيسي) لمتابعة حالة العمود الفقري وتقييم خطر انضغاط الحبل الشوكي.
التدخلات الجراحية
قد تكون الجراحة ضرورية في حالات معينة، خاصة عندما تكون هناك مضاعفات خطيرة أو أعراض لا تستجيب للعلاج التحفظي.
-
دواعي الجراحة الرئيسية:
- انضغاط الحبل الشوكي أو الأعصاب: إذا كان الاندماج أو التشوهات المصاحبة تضغط على الحبل الشوكي أو الأعصاب، مما يسبب ضعفًا تدريجيًا، أو خدرًا، أو فقدانًا للوظيفة.
- عدم استقرار العمود الفقري: إذا كان هناك خطر كبير للإصابة بسبب عدم استقرار الفقرات.
- التشوهات التقدمية: إذا كان هناك تشوه في العمود الفقري (مثل الجنف أو الحداب) يتقدم بسرعة ويؤثر على وظيفة الرئة أو يسبب آلامًا شديدة.
- الألم الشديد والمزمن: الذي لا يستجيب للعلاجات التحفظية.
-
أنواع الجراحات الشائعة:
- جراحة تخفيف الضغط (Decompression Surgery): تهدف إلى إزالة الضغط عن الحبل الشوكي أو الأعصاب عن طريق إزالة جزء من العظم أو القرص الذي يسبب الضغط.
- جراحة تثبيت العمود الفقري (Spinal Fusion): في بعض الحالات، قد تكون هناك حاجة لإجراء جراحة دمج إضافية لتثبيت الأجزاء
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك