كسور العمود الفقري: دليلك الشامل للتشخيص والعلاج والتعافي مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية
كسور العمود الفقري هي إصابات خطيرة للفقرات قد تؤدي إلى مضاعفات عصبية. يتضمن علاجها خيارات غير جراحية مثل الدعامات أو تدخلات جراحية لتثبيت الفقرات وتخفيف الضغط، بهدف استعادة الاستقرار والوظيفة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق العلاج والتعافي.
الخلاصة الطبية السريعة: كسور العمود الفقري هي إصابات خطيرة للفقرات قد تؤدي إلى مضاعفات عصبية. يتضمن علاجها خيارات غير جراحية مثل الدعامات أو تدخلات جراحية لتثبيت الفقرات وتخفيف الضغط، بهدف استعادة الاستقرار والوظيفة، ويقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث طرق العلاج والتعافي.
مقدمة: فهم كسور العمود الفقري وأهمية العناية بها
يُعد العمود الفقري محور الجسم ودرعه الواقي للحبل الشوكي، وهو شبكة الأعصاب الحيوية التي تربط الدماغ ببقية أعضاء الجسم. عندما يتعرض هذا الهيكل المعقد للكسر، فإن الأمر لا يقتصر على الألم الشديد فحسب، بل يمتد ليشمل خطرًا حقيقيًا للإصابة بالشلل أو ضعف دائم. كسور العمود الفقري، أو كسور الفقرات، هي إصابات خطيرة تتطلب تشخيصًا دقيقًا وعلاجًا فوريًا ومناسبًا لتجنب المضاعفات العصبية المزمنة والألم الدائم.
على الرغم من أن كسور الأطراف (الذراعين والساقين) أكثر شيوعًا من الناحية الإحصائية، إلا أن كسور العمود الفقري، التي تمثل حوالي 6% من جميع الكسور، تحمل خطرًا غير متناسب للإصابة بإعاقات عصبية مدمرة. تشير التقديرات إلى أن آلاف الإصابات الجديدة للحبل الشوكي (SCI) تحدث سنويًا، وتساهم حوادث السيارات في ما يقرب من 50% من هذه الإصابات الرضحية. وتشمل الأسباب الشائعة الأخرى السقوط وأعمال العنف والإصابات الرياضية.
من الجوانب الحرجة لإصابات العمود الفقري المحتملة هو حدوث إصابات متعددة؛ فمن 15% إلى 20% من كسور الفقرات يمكن أن تحدث في مستويات متعددة وغير متجاورة، مما يستلزم تصويرًا شاملاً للعمود الفقري بأكمله. العمود الفقري العنقي (الرقبة) معرض بشكل خاص للإصابة، حيث يعاني 2% إلى 6% من مرضى الرضوض من كسر في الرقبة. تُعزى هذه الهشاشة إلى حركته المتأصلة وتعرضه. وتُظهر التحليلات الديموغرافية باستمرار هيمنة الذكور على هذه الإصابات، بنسبة 4:1 بين الذكور والإناث، مما يعكس على الأرجح ارتفاع معدلات الحوادث عالية الطاقة في هذه الفئة.
إن التأثير الاقتصادي والاجتماعي لإصابات الحبل الشوكي عميق. فبالإضافة إلى معدلات الوفيات والمراضة الحادة (حوالي 17% من مرضى إصابات الحبل الشوكي يتوفون خلال فترة الإقامة الأولية في المستشفى)، يمكن أن تتراوح التكلفة الطبية المباشرة مدى الحياة للشخص المصاب في سن 25 عامًا من 1.5 مليون دولار إلى 4.6 مليون دولار أمريكي، اعتمادًا على شدة وكمال العجز العصبي. تُبرز هذه الأرقام ضرورة الإدارة الحادة المُحسّنة واستراتيجيات إعادة التأهيل الفعالة على المدى الطويل.
في صنعاء، يُعد الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، مرجعًا رئيسيًا في تشخيص وعلاج كسور العمود الفقري. بفضل خبرته الواسعة واستخدامه لأحدث التقنيات الجراحية، يلتزم الأستاذ الدكتور هطيف بتقديم رعاية شاملة تهدف إلى استعادة وظيفة المريض وتحسين جودة حياته.
التشريح المعقد للعمود الفقري وآلية الإصابة
يُعد الفهم الشامل لتشريح العمود الفقري وميكانيكا الحركة الحيوية (البيوميكانيكا) أساسيًا لتقييم وإدارة كسور الهيكل المحوري. يتكون العمود الفقري من 33 فقرة (7 عنقية، 12 صدرية، 5 قطنية، 5 عجزية ملتحمة، 4 عصعصية ملتحمة) تفصل بينها أقراص بين فقرية، مكونة هيكلاً مرنًا وقويًا مصممًا لحماية الحبل الشوكي ودعم الجذع.
الأجزاء الرئيسية للفقرة
- جسم الفقرة: هو الجزء الأساسي الذي يتحمل الوزن، ويتكون من عظم إسفنجي محاط بعظم قشري صلب.
- السويقات (Pedicles): نتوءات عظمية قوية تمتد خلفيًا من جسم الفقرة، وتشكل الجدران الجانبية للثقبة الفقرية. تُعد ممرات مثالية لوضع الأدوات الجراحية.
- الصفائح (Laminae): صفائح عريضة ومسطحة تمتد خلفيًا وداخليًا من السويقات، وتتحد في المنتصف لتشكيل النتوء الشوكي. تُكمل الجزء الخلفي من الثقبة الفقرية.
- النتوءات المفصلية (Articular Processes): نتوءات علوية وسفلية تبرز من نقطة التقاء السويقات والصفائح، وتشكل مفاصل وجهية زلالية (Facet Joints) حيوية للاستقرار والحركة القطاعية.
- النتوءات المستعرضة (Transverse Processes): نتوءات جانبية من نقطة التقاء السويقات والصفائح، وتعمل كنقاط اتصال للعضلات والأربطة.
- النتوء الشوكي (Spinous Process): نتوء خلفي من الصفائح، يوفر نقاط اتصال للعضلات ويساعد في تحديد الفقرات باللمس.
الحبل الشوكي والعناصر العصبية
يمتد الحبل الشوكي، وهو امتداد لجذع الدماغ، من الثقبة العظمى في قاعدة الجمجمة إلى المخروط النخاعي (Conus Medullaris).
*
المخروط النخاعي:
يمثل النهاية السفلية للحبل الشوكي، ويحتوي على الأعصاب العجزية والعصعصية. يقع عادة خلف جسم الفقرة القطنية الأولى (L1) والقرص الفقري L1-L2 لدى البالغين. قد توجد اختلافات مرضية في هذا المستوى.
*
ذيل الفرس (Cauda Equina):
يتكون من جذور الأعصاب الحركية والحسية للأعصاب القطنية العجزية التي تنزل بعيدًا عن المخروط النخاعي داخل القناة الفقرية قبل أن تخرج من ثقوبها الفقرية الخاصة. هذه الجذور أكثر مرونة ومقاومة للضغط من الحبل الشوكي نفسه بسبب زيادة التروية الدموية وخصائص الأعصاب الطرفية.
* يشغل الحبل الشوكي حوالي 35% من القناة الفقرية عند مستوى الفقرة الأطلسية (C1) وحوالي 50% من القناة في الجزء السفلي من الرقبة والقطاعات الصدرية القطنية. يشغل الحجم المتبقي من القناة الدهون فوق الجافية والسائل الدماغي الشوكي (CSF) والأم الجافية، مما يوفر درجة من الحماية. تُعد نسبة شغل القناة هذه بالغة الأهمية؛ فالنسب المئوية الأصغر (مثل C1) قد تعني احتياطيًا أقل، ولكن غالبًا ما يكون هناك تضييق مباشر أقل للحبل ما لم يكن هناك إزاحة كبيرة.
الهياكل الرباطية
يوفر مجمع الأربطة القوي استقرارًا كبيرًا للعمود الفقري.
*
الرباط الطولي الأمامي (ALL):
أقوى أربطة العمود الفقري، يقاوم فرط التمدد.
*
الرباط الطولي الخلفي (PLL):
يقع داخل القناة الفقرية، ويقاوم فرط الانثناء. أرق وأضعف من الرباط الطولي الأمامي، خاصة في المنطقة القطنية.
*
الرباط الأصفر (Ligamentum Flavum):
رباط مرن يربط الصفائح المتجاورة، ويحافظ على الوضع المستقيم ويساعد على الحد من فرط الانثناء.
*
الأربطة بين الشوكية وفوق الشوكية:
تربط النتوءات الشوكية المتجاورة، وتقاوم فرط الانثناء.
*
الأربطة المحفظية (Capsular Ligaments):
تحيط بالمفاصل الوجهية، وتوفر استقرارًا قطاعيًا.
الميكانيكا الحيوية والاستقرار
تُعد نظرية الأعمدة الثلاثة لدينيس أساسية لفهم استقرار العمود الفقري.
1.
العمود الأمامي:
يتكون من الرباط الطولي الأمامي، والثلثين الأماميين من جسم الفقرة، والثلثين الأماميين من الحلقة الليفية.
2.
العمود الأوسط:
يتكون من الرباط الطولي الخلفي، والثلث الخلفي من جسم الفقرة، والثلث الخلفي من الحلقة الليفية.
3.
العمود الخلفي:
يشمل العناصر العظمية الخلفية (السويقات، الصفائح، النتوءات الشوكية) والهياكل الرباطية المرتبطة بها (الرباط الأصفر، الأربطة بين الشوكية، فوق الشوكية، ومحفظة المفصل الوجهي).
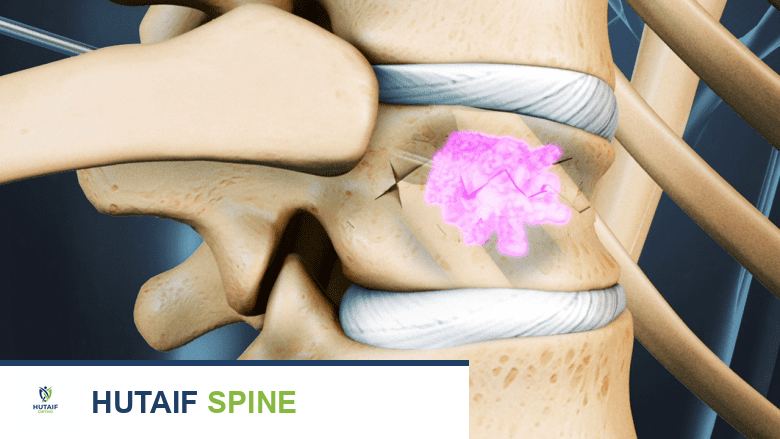
يُعتبر الكسر غير مستقر إذا تعرض عمودان أو أكثر للتلف، خاصة إذا كان العمود الأوسط متورطًا. يُوجه هذا الإطار تقييم أنماط الكسور ويساعد في تحديد الحاجة إلى التدخل الجراحي. يُقدم نظام تصنيف AO Spine فهمًا أكثر تفصيلاً، حيث يُصنف الكسور بناءً على شكلها (النوع A: انضغاط، النوع B: تمدد، النوع C: إزاحة/دوران)، والحالة العصبية، والمُعدّلات المحددة، مما يوفر أداة أكثر دقة وتنبؤًا لخطط العلاج.
الأسباب وعوامل الخطر لكسور العمود الفقري
تحدث كسور العمود الفقري نتيجة لقوى خارجية شديدة تتجاوز قدرة الفقرات على تحمل الضغط أو التمدد أو الدوران. فهم هذه الأسباب يساعد في الوقاية والتعرف المبكر على الإصابة.
الأسباب الرئيسية
- حوادث السيارات (Motor Vehicle Accidents - MVAs): تُعد السبب الأكثر شيوعًا لإصابات العمود الفقري الرضية، حيث تساهم في ما يقرب من 50% من حالات إصابات الحبل الشوكي الخطيرة. يمكن أن تؤدي الاصطدامات عالية السرعة إلى قوى هائلة تسبب كسورًا معقدة.
- السقوط من ارتفاعات عالية: سواء كان ذلك من سلالم، أسطح المباني، أو أثناء الأنشطة الرياضية، يمكن أن يتسبب السقوط في إصابات شديدة للعمود الفقري، خاصة لدى كبار السن الذين قد يعانون من هشاشة العظام.
- أعمال العنف: مثل حوادث إطلاق النار، أو الطعن، أو الاعتداءات التي تتضمن ضربات قوية للظهر، يمكن أن تؤدي إلى كسور مباشرة أو غير مباشرة في الفقرات.
- الإصابات الرياضية: الرياضات عالية التأثير مثل كرة القدم الأمريكية، الجمباز، التزلج، أو ركوب الدراجات النارية، تحمل خطرًا كبيرًا لكسور العمود الفقري، خاصة في منطقة الرقبة والظهر السفلي.
- الإصابات الصناعية: الحوادث في مواقع البناء أو المصانع التي تتضمن سقوط أشياء ثقيلة، أو انهيار الهياكل، أو السقوط من ارتفاعات.
عوامل الخطر
بالإضافة إلى الأسباب المباشرة، هناك عوامل تزيد من احتمالية الإصابة بكسور العمود الفقري:
- هشاشة العظام (Osteoporosis): تُضعف هشاشة العظام بنية العظام، مما يجعل الفقرات عرضة للكسر حتى من إصابات طفيفة أو حتى بدون صدمة واضحة في الحالات الشديدة (كسور الانضغاط). تُعد هذه الكسور شائعة بشكل خاص لدى كبار السن، وخاصة النساء بعد انقطاع الطمث.
- الأورام السرطانية: يمكن أن تنتشر بعض أنواع السرطان إلى العظام (نقائل العظام)، مما يُضعف الفقرات ويجعلها أكثر عرضة للكسور المرضية.
- الالتهابات: بعض الالتهابات المزمنة في العمود الفقري يمكن أن تضعف العظام وتزيد من خطر الكسر.
- التاريخ المرضي السابق: الأشخاص الذين عانوا من كسور سابقة في العمود الفقري يكونون أكثر عرضة للإصابات المستقبلية.
- نمط الحياة: التدخين، سوء التغذية، ونقص فيتامين د يمكن أن يؤثر سلبًا على صحة العظام ويزيد من خطر الكسور.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الوعي بهذه الأسباب وعوامل الخطر، خاصة في مجتمعنا بصنعاء، حيث يمكن أن تساهم التوعية في تقليل معدلات الإصابة وتقديم الرعاية الوقائية اللازمة.
الأعراض والعلامات التحذيرية لكسور العمود الفقري
تختلف أعراض كسور العمود الفقري بشكل كبير اعتمادًا على موقع الكسر، وشدته، وما إذا كان هناك إصابة في الحبل الشوكي أو الأعصاب المحيطة. من الضروري التعرف على هذه الأعراض لطلب المساعدة الطبية الفورية.
الأعراض الشائعة
- ألم شديد ومفاجئ في الظهر أو الرقبة: غالبًا ما يوصف بأنه ألم حاد أو طاعن، ويزداد سوءًا مع الحركة أو الوقوف أو حمل الأوزان. قد ينتشر الألم إلى الأطراف.
- تفاقم الألم عند لمس المنطقة المصابة: قد تكون المنطقة المحيطة بالكسر حساسة جدًا للمس أو الضغط.
- تشوه مرئي أو تغير في انحناء العمود الفقري: في بعض الحالات الشديدة، قد يلاحظ المريض أو الآخرون انحناءً غير طبيعي (حداب) أو تشوهًا في الظهر.
- تشنجات عضلية: قد تحدث تشنجات في العضلات المحيطة بالكسر كمحاولة طبيعية للجسم لتثبيت المنطقة المصابة.
أعراض إصابة الحبل الشوكي أو الأعصاب
هذه الأعراض تُعد علامات تحذيرية خطيرة تتطلب عناية طبية طارئة:
- الضعف أو الشلل: فقدان القدرة على تحريك جزء من الجسم (الذراعين، الساقين، الجذع) أو الشعور بالضعف الشديد.
- الخدر أو التنميل: فقدان الإحساس أو شعور بالوخز أو "الدبابيس والإبر" في الأطراف أو أجزاء أخرى من الجسم.
- فقدان السيطرة على المثانة والأمعاء: عدم القدرة على التحكم في التبول أو التبرز، أو سلس البول/البراز. هذه علامة على إصابة خطيرة للأعصاب.
- صعوبة في المشي أو فقدان التوازن: قد يشعر المريض بعدم الاستقرار أو السقوط المتكرر.
- صعوبة في التنفس: إذا كانت الإصابة في الفقرات العنقية العلوية أو الصدرية، فقد تتأثر عضلات التنفس.
- صدمة عصبية (Neurogenic Shock): في حالات إصابات الحبل الشوكي الشديدة، قد يحدث انخفاض في ضغط الدم وبطء في معدل ضربات القلب، مما يتطلب تدخلًا طبيًا فوريًا.
يُشدد الأستاذ الدكتور محمد هطيف على أن أي شخص يعاني من ألم شديد في الظهر أو الرقبة بعد حادث أو سقوط، أو يلاحظ أيًا من الأعراض العصبية المذكورة أعلاه، يجب أن يسعى للحصول على رعاية طبية فورية في أقرب مستشفى في صنعاء أو زيارة عيادته لتقييم دقيق.
التشخيص الدقيق: حجر الزاوية في العلاج الفعال
يُعد التشخيص الدقيق لكسور العمود الفقري أمرًا بالغ الأهمية لتحديد خطة العلاج الأنسب وتجنب المضاعفات. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة شاملة من التقييمات السريرية والتصويرية.
التقييم السريري
- التاريخ المرضي المفصل: يبدأ الأستاذ الدكتور هطيف بسؤال المريض عن كيفية حدوث الإصابة (آلية الصدمة)، والأعراض التي يشعر بها، وتاريخه الطبي السابق، والأدوية التي يتناولها.
- الفحص البدني والعصبي الشامل: يتضمن فحصًا دقيقًا للعمود الفقري لتحديد مناطق الألم، والتورم، والتشوه. الأهم من ذلك، يتم إجراء فحص عصبي شامل لتقييم قوة العضلات، والإحساس، وردود الفعل، والتحكم في المثانة والأمعاء. يُستخدم مقياس ASIA Impairment Scale (AIS) لتقييم إصابات الحبل الشوكي وتوثيقها بشكل متسلسل.
الفحوصات التصويرية
- الأشعة السينية (X-rays): تُعد الأشعة السينية صورًا أولية وضرورية لتقييم محاذاة العمود الفقري، وتحديد الكسور الكبيرة، والكشف عن عدم الاستقرار الكلي. يتم أخذ صور أمامية وخلفية وجانبية، وفي حالة الرقبة، صور فموية مفتوحة لفقرة الأطلس (C1) والمحور (C2). قد تُطلب صور ديناميكية (انثناء وتمدد) لتقييم عدم الاستقرار الرباطي في المرضى المستقرين عصبيًا، ولكن بحذر شديد.
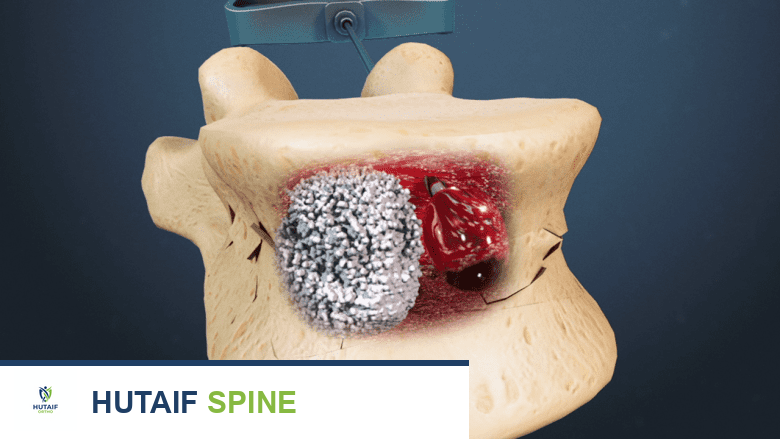
- التصوير المقطعي المحوسب (CT Scan): يُعتبر التصوير المقطعي المحوسب "المعيار الذهبي" لتفاصيل العظام. يوفر صورًا عالية الدقة مقطعية، سهمية، وإكليلية، مما يسمح بتحديد خطوط الكسر، والتفتت، ومدى تضيق القناة الشوكية، وإصابات المفاصل الوجهية. تُعد إعادة البناء ثلاثية الأبعاد لا تقدر بثمن لفهم أنماط الكسور المعقدة وتخطيط مسارات الأدوات الجراحية.
- التصوير بالرنين المغناطيسي (MRI): ضروري لتقييم الأنسجة الرخوة، بما في ذلك الحبل الشوكي، وجذور الأعصاب، والأربطة (الرباط الطولي الأمامي، الرباط الطولي الخلفي، الرباط الأصفر)، والأقراص الفقرية، ووجود ورم دموي فوق الجافية أو وذمة. لا غنى عنه لتقييم مدى إصابة الحبل الشوكي، وتحديد فتق القرص، وتحديد سلامة مجمع الأربطة الخلفية.
من خلال الجمع بين هذه الأدوات التشخيصية، يستطيع الأستاذ الدكتور محمد هطيف في صنعاء تحديد طبيعة الكسر بدقة، ومدى تأثيره على الهياكل العصبية، ومستوى الاستقرار، مما يمكنه من وضع خطة علاجية مخصصة لكل مريض.
العلاج: خيارات متعددة لاستعادة الاستقرار والوظيفة
يعتمد قرار علاج كسور العمود الفقري، سواء كان جراحيًا أم غير جراحي، على عوامل متعددة، بما في ذلك نوع الكسر، والحالة العصبية للمريض، واستقرار العمود الفقري، والأمراض المصاحبة، وخبرة الجراح. الهدف الأسمى هو تحسين التعافي العصبي، واستعادة محاذاة العمود الفقري، وتحقيق استقرار طويل الأمد والتحكم في الألم.
خيارات العلاج غير الجراحي
يُفضل العلاج غير الجراحي في حالات الكسور المستقرة التي لا تُسبب ضغطًا كبيرًا على الأعصاب، ويكون المريض فيها سليمًا عصبيًا.
- الراحة وتعديل النشاط: قد يُنصح المريض بالراحة وتجنب الأنشطة التي تزيد من الألم أو تضع ضغطًا على العمود الفقري.
- المسكنات ومضادات الالتهاب: تُستخدم الأدوية لتخفيف الألم والالتهاب.
- الدعامات أو الجبائر (Bracing): تُستخدم الدعامات الخارجية (مثل دعامة الظهر أو طوق الرقبة الصلب) لتثبيت العمود الفقري، وتقليل الحركة، ودعم عملية الشفاء. يعتمد نوع الدعامة ومدة ارتدائها على موقع الكسر وشدته.
- العلاج الطبيعي: بمجرد أن يسمح الألم، يمكن أن يبدأ العلاج الطبيعي لتقوية العضلات المحيطة بالعمود الفقري، وتحسين المرونة، وتعليم المريض الوضعيات الصحيحة.
متى يُفضل العلاج غير الجراحي؟
- الكسور المستقرة: مثل كسور النتوءات المستعرضة أو الشوكية المعزولة.
- كسور الانضغاط الوتدية المستقرة: (مثل أنواع AO Spine A0, A1, A2, أو A3 المستقرة) مع حداب بسيط (<20-30 درجة) وعدم وجود إصابة في العمود الخلفي.
- بعض كسور سن المحور المستقرة: (النوع الأول، النوع الثاني مع إزاحة طفيفة) أو كسور هانغمان من النوع الأول.
- المرضى السليمين عصبيًا: الذين لا تظهر عليهم علامات إصابة الحبل الشوكي أو جذور الأعصاب.
- التشوه البسيط: عدم وجود حداب كبير أو تشوه جنفي يمكن أن يتفاقم أو يؤدي إلى الألم.
- الأمراض المصاحبة للمريض: في المرضى الذين يعانون من أمراض خطيرة تمنع التدخل الجراحي، قد يكون العلاج غير الجراحي هو الخيار الوحيد المتاح، حتى في حالات الكسور غير المستقرة، مع التركيز على إدارة الأعراض والرعاية الداعمة.
خيارات العلاج الجراحي
يُشار إلى التدخل الجراحي عادة في الحالات التي لا يُتوقع أن يحقق فيها العلاج التحفظي عمودًا فقريًا مستقرًا ومحاذيًا، أو عندما يكون هناك ضعف عصبي مستمر.
دواعي التدخل الجراحي:
-
العجز العصبي:
- العجز العصبي المتفاقم: أي تفاقم في وظيفة الحركة، الحس، أو وظيفة الأمعاء/المثانة.
- إصابة الحبل الشوكي غير الكاملة: بما في ذلك متلازمة الحبل المركزي، متلازمة براون-سيكارد، متلازمة الحبل الأمامي، أو متلازمة ذيل الفرس مع ضغط واضح على الحبل/الجذور.
- الضغط المستمر على الحبل الشوكي أو جذر العصب: الذي يظهر شعاعيًا على الرغم من محاولة الرد المغلق أو التثبيت الخارجي.
-
عدم استقرار العمود الفقري:
- أنماط الكسور التي تتضمن تلفًا كبيرًا لعمودين أو أكثر (مثل كسور انفجارية من النوع B أو C حسب دينيس، أو كسور AO Spine من النوع B أو C).
- تمزق الأربطة الذي يؤدي إلى عدم استقرار جسيم (مثل خلع المفاصل الوجهية، تمزق كامل لمجمع الأربطة الخلفية).
- إزاحة >3.5 ملم أو انحراف >11 درجة في العمود الفقري العنقي.
- حداب شديد (>20-30 درجة حسب منطقة العمود الفقري) أو تشوه في المستوى السهمي، خاصة إذا كان متفاقمًا.
- الخلوع غير القابلة للرد.
-
أنواع كسور محددة:
- كسور سن المحور غير المستقرة: (النوع الثاني/الثالث مع إزاحة كبيرة أو خطر عدم الالتئام).
- كسور هانغمان غير المستقرة: (النوع الثاني/الثاني أ/الثالث).
- الانزلاق الفقري الرضحي: مع عجز عصبي أو عدم استقرار.
- كسور شانس (Chance fractures): (AO Type B3) بسبب عدم استقرارها المتأصل والإصابات الحشوية المرتبطة بها غالبًا.
- الكسور الانفجارية: مع تضيق القناة بأكثر من 50%، حتى في المرضى السليمين عصبيًا، إذا كان هناك قلق من تشوه متفاقم أو عجز عصبي متأخر.
- كسور الخلع في أي مستوى.
- فشل العلاج غير الجراحي: ألم متفاقم، تشوه، أو تدهور عصبي على الرغم من التدابير التحفظية المناسبة.
موانع التدخل الجراحي:
موانع التدخل الجراحي المطلقة نادرة وعادة ما تتعلق بالحالة الفسيولوجية للمريض، وليس بالإصابة الشوكية نفسها.
- الأمراض الطبية المصاحبة الشديدة: حالات قلبية، رئوية، كلوية، أو أيضية غير متحكم بها تجعل المريض عرضة لخطر تخدير أو جراحي غير مقبول.
- العدوى الجهازية النشطة أو الإنتان: يجب تأجيل الجراحة حتى يتم التحكم في العدوى.
- رفض المريض: رفض المريض المستنير للجراحة.
- الإصابة العصبية الكاملة (Frankel A): على الرغم من أنها كانت تُعتبر في السابق مانعًا، إلا أن الأدلة المعاصرة تدعم تخفيف الضغط المبكر والتثبيت في هؤلاء المرضى لتسهيل الرعاية التمريضية، ومنع الألم، وربما تحسين توازن الجذع، حتى لو لم يُتوقع استعادة وظيفة الأطراف السفلية. ومع ذلك، قد يتم تعديل مدى التدخل ومدى إلحاحه.
جدول: دواعي التدخل الجراحي وغير الجراحي لكسور العمود الفقري
| الميزة | دواعي التدخل الجراحي | دواعي العلاج غير الجراحي |
|---|---|---|
| الحالة العصبية | عجز متفاقم، إصابة حبل شوكي غير كاملة (أي نوع)، متلازمة ذيل الفرس، ضغط مستمر | سليم عصبيًا |
| استقرار العمود الفقري | غير مستقر (تلف عمودين أو أكثر، تمزق كبير في الأربطة)، خلع غير قابل للرد | مستقر (إصابة معزولة في العمود الأمامي، سلامة الرباط الطولي الخلفي/العناصر الخلفية) |
| التشوه | حداب كبير (>20-30 درجة)، تشوه زاوي متفاقم، إزاحة >3.5 ملم | حداب خفيف (<20-30 درجة)، لا يوجد إزاحة |
| نوع الكسر (أمثلة) | انفجاري (شديد)، كسر-خلع، سن المحور غير المستقر (النوع الثاني/الثالث)، هانغمان غير المست |
كسور العظام المعقدة وإصابات الحوادث ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات الكسور المعقدة وإنقاذ الأطراف.
مواضيع أخرى قد تهمك