الدليل الشامل لإجراء إحصار العصب الوركي المأبضي لتخفيف ألم جراحات القدم والكاحل
الخلاصة الطبية
إحصار العصب الوركي المأبضي هو تقنية تخدير ناحوي تُستخدم لتسكين الألم بفعالية أثناء وبعد العمليات الجراحية في أسفل الساق والقدم والكاحل. يتم حقن المخدر الموضعي خلف الركبة لتعطيل إشارات الألم، مما يوفر راحة تمتد من 12 إلى 18 ساعة ويسرع من عملية التعافي الجراحي.
الخلاصة الطبية السريعة: إحصار العصب الوركي المأبضي هو تقنية تخدير ناحوي تُستخدم لتسكين الألم بفعالية أثناء وبعد العمليات الجراحية في أسفل الساق والقدم والكاحل. يتم حقن المخدر الموضعي خلف الركبة لتعطيل إشارات الألم، مما يوفر راحة تمتد من 12 إلى 18 ساعة ويسرع من عملية التعافي الجراحي.
مقدمة عن إحصار العصب الوركي المأبضي
تعتبر إدارة الألم بعد العمليات الجراحية في العظام والمفاصل من أهم العوامل التي تساهم في نجاح الجراحة وتسريع عملية الشفاء. في جراحات أسفل الساق والقدم والكاحل، يبرز إجراء إحصار العصب الوركي المأبضي كواحد من أكثر التقنيات الطبية تطورا وفعالية لتوفير راحة تامة للمريض. يهدف هذا الإجراء إلى تخدير الأعصاب الرئيسية التي تنقل إشارات الألم من القدم والساق إلى الدماغ، وذلك من خلال حقن مادة مخدرة في منطقة استراتيجية تقع خلف الركبة تُعرف باسم الحفرة المأبضية.
إن اللجوء إلى التخدير الناحوي، مثل إحصار العصب، يقلل بشكل كبير من الحاجة إلى استخدام المسكنات الأفيونية القوية التي قد تحمل آثاراً جانبية مزعجة مثل الغثيان، والقيء، والدوار. من خلال هذا الدليل الشامل، سنأخذك في رحلة طبية مفصلة لفهم كل ما يتعلق بهذا الإجراء، بدءاً من التشريح الدقيق للمنطقة، مروراً بالخطوات التحضيرية والتنفيذية، وصولاً إلى مرحلة التعافي وما يجب عليك توقعه كمرض يطمح للعودة إلى حياته الطبيعية بأسرع وقت وبأقل قدر من الألم.
التشريح الطبيعي لمنطقة الركبة والساق
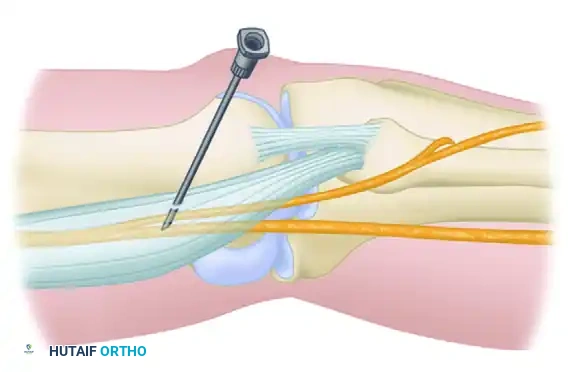
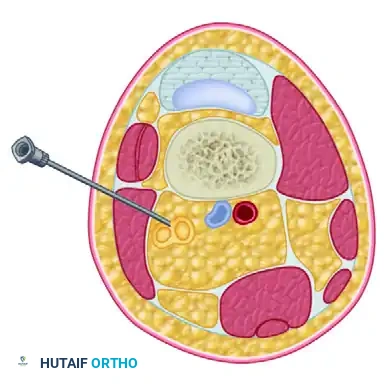
لفهم كيفية عمل إحصار العصب الوركي المأبضي، يجب علينا أولاً التعرف على التشريح المعقد والدقيق للمنطقة الموجودة خلف الركبة. تُعرف هذه المنطقة باسم الحفرة المأبضية، وهي عبارة عن مساحة تشبه المعين أو المثلث تقع في الجزء الخلفي من مفصل الركبة.
يحد هذه الحفرة من الأعلى عضلات الفخذ الخلفية، وتحديداً العضلة نصف الوترية والعضلة نصف الغشائية من الجهة الإنسية، والعضلة ذات الرأسين الفخذية من الجهة الوحشية. أما من الأسفل، فيحدها خطا طية الركبة المأبضية. يمر عبر هذه المنطقة الحيوية العصب الوركي، وهو أطول وأسمك عصب في جسم الإنسان.
عندما يصل العصب الوركي إلى الجزء العلوي من الحفرة المأبضية، ينقسم عادة إلى فرعين رئيسيين
العصب الظنبوبي الذي يستمر في النزول لتغذية الجزء الخلفي من الساق وباطن القدم.
العصب الشظوي المشترك الذي يلتف حول الجزء الخارجي من الركبة لتغذية الجزء الأمامي والجانبي من الساق وظهر القدم.
الهدف من هذا الإجراء الطبي هو الوصول إلى العصب الوركي قبل انقسامه أو عند نقطة الانقسام مباشرة، لضمان تخدير كلا الفرعين بفعالية، مما يؤدي إلى تخدير كامل لأسفل الساق والقدم.

دواعي الاستخدام والأسباب الطبية
يتم اتخاذ القرار بإجراء إحصار العصب الوركي المأبضي بناء على نوع الجراحة التي سيخضع لها المريض ومستوى الألم المتوقع بعدها. يعتبر هذا الإجراء الخيار الأمثل للعديد من الحالات الطبية والجراحية التي تشمل الجزء السفلي من الطرف.
من أبرز الدواعي الطبية لاستخدام هذه التقنية
جراحات الكاحل المعقدة مثل تثبيت الكسور المزدوجة أو الثلاثية في الكاحل.
عمليات إصلاح وتر أخيل الممزق التي تتطلب تسكيناً طويل الأمد لتجنب التشنجات العضلية.
جراحات القدم الكبرى مثل تصحيح إبهام القدم الأروح المتقدم أو دمج مفاصل القدم.
عمليات بتر الأطراف السفلية تحت مستوى الركبة للسيطرة على ألم الطرف الوهمي والألم الجراحي.
إزالة الأورام أو التكيسات العصبية في منطقة القدم.
علاج الحروق الشديدة أو الجروح العميقة في أسفل الساق التي تتطلب تنظيفاً جراحياً متكرراً.
يساعد هذا الإجراء في تحسين تدفق الدم إلى المنطقة المصابة نتيجة لتوسع الأوعية الدموية المصاحب لتخدير الأعصاب السمبثاوية، مما يعزز من سرعة التئام الأنسجة ويقلل من فرص حدوث المضاعفات.
الأعراض التي تستدعي هذا الإجراء
لا يُستخدم إحصار العصب الوركي المأبضي كعلاج للأمراض بحد ذاته، بل هو تدخل استباقي للسيطرة على أعراض الألم الشديدة التي تترافق مع التدخلات الجراحية. المرضى الذين يستفيدون بشكل أكبر من هذا الإجراء هم أولئك الذين يعانون من أو يتوقع أن يعانوا من
ألم حاد ومبرح بعد العمليات الجراحية في العظام والذي لا يمكن السيطرة عليه بالمسكنات الفموية العادية.
تشنجات عضلية لا إرادية في ربلة الساق بعد الجراحة والتي تسبب ألماً شديداً وتؤثر على استقرار التثبيت الجراحي.
حساسية مفرطة أو موانع طبية تمنع استخدام التخدير العام أو المسكنات الأفيونية القوية.
تاريخ مرضي من الغثيان والقيء الشديدين المرتبطين بالتخدير العام، حيث يوفر هذا الإجراء بديلاً يقلل من الحاجة للأدوية المسببة لهذه الأعراض.
التشخيص والتقييم قبل الإجراء
قبل الشروع في تنفيذ إحصار العصب الوركي المأبضي، يقوم طبيب التخدير بالتعاون مع جراح العظام بإجراء تقييم شامل لحالة المريض لضمان أقصى درجات الأمان والفعالية. هذه المرحلة التحضيرية لا تقل أهمية عن الإجراء نفسه.
يبدأ التقييم بمراجعة التاريخ الطبي الكامل للمريض، بما في ذلك أي أمراض مزمنة مثل السكري الذي قد يؤثر على وظائف الأعصاب، أو أمراض القلب والأوعية الدموية. يتم فحص قائمة الأدوية التي يتناولها المريض بعناية، مع التركيز الخاص على الأدوية المميعة للدم، حيث قد يتطلب الأمر إيقافها قبل فترة محددة لتجنب خطر النزيف أثناء الحقن.
كما يقوم الطبيب بفحص المنطقة الخلفية للركبة للتأكد من عدم وجود أي التهابات جلدية، أو تقرحات، أو تشوهات تشريحية قد تعيق مسار الإبرة. يتم أيضاً شرح الإجراء للمريض بالتفصيل، بما في ذلك التنبيه إلى الشعور بنبضات كهربائية خفيفة أو ارتعاش عضلي أثناء استخدام جهاز تحفيز الأعصاب، وذلك لتهدئة المريض نفسياً وضمان تعاونه التام أثناء الإجراء.
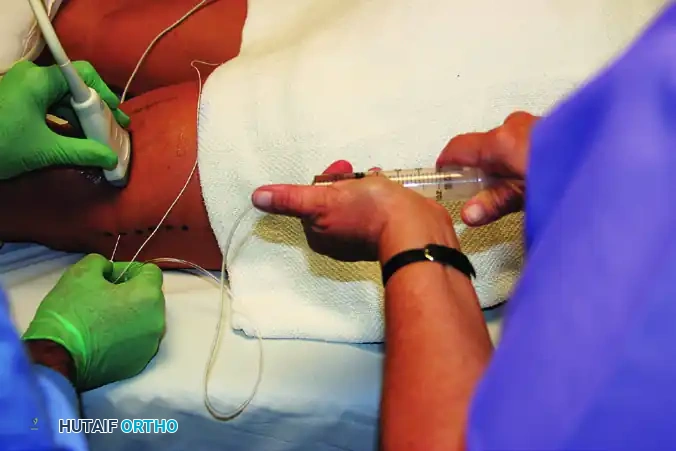
خطوات العلاج والتخدير بالتفصيل
يعتبر إحصار العصب الوركي المأبضي إجراء دقيقاً يتطلب مهارة عالية ومعرفة تشريحية دقيقة. يتم تنفيذ هذا الإجراء عادة في غرفة العمليات أو في منطقة مخصصة للتخدير قبل الجراحة، مع الالتزام التام بمعايير التعقيم الصارمة.
وضعية المريض وتحديد العلامات التشريحية
يبدأ الإجراء بوضع المريض في وضعية الانبطاح، أي الاستلقاء على البطن، مما يوفر وصولاً مباشراً وسهلاً للحفرة المأبضية. يقوم الطبيب برسم خط أفقي يمر عبر طية الركبة المأبضية، ويمتد بين أوتار العضلة ذات الرأسين الفخذية من الخارج وأوتار العضلة نصف الوترية من الداخل. بعد ذلك، يتم تحديد نقطة المنتصف لهذا الخط. من هذه النقطة، يقيس الطبيب مسافة 7 سنتيمترات بدقة نحو الأعلى باتجاه الرأس على طول محور خط الوسط، ثم يتجه مسافة سنتيمتر واحد فقط نحو الخارج لتحديد نقطة إدخال الإبرة المثالية.
التخدير الموضعي للجلد
لضمان راحة المريض وعدم شعوره بأي ألم أثناء إدخال إبرة التخدير العميقة، يتم أولاً تعقيم المنطقة بمحلول مطهر، ثم حقن كمية صغيرة من مخدر الليدوكائين بتركيز 1% تحت الجلد مباشرة لتشكيل بثرة جلدية مخدرة.
استخدام جهاز تحفيز الأعصاب
تعتمد هذه التقنية بشكل أساسي على استخدام جهاز دقيق يسمى محفز الأعصاب. يتم توصيل الجهاز وفقاً لتعليمات الشركة المصنعة، حيث يوضع القطب السالب على الساق المعنية بالحقن، والقطب الموجب على الساق الأخرى. يتم توجيه إبرة التخدير المعزولة نحو الأعلى بشكل موازٍ لعظم الفخذ وبزاوية 45 درجة تقريباً بالنسبة للجلد. يتم دفع الإبرة ببطء شديد مع السحب المستمر للمحقنة للتأكد من عدم دخول الإبرة في أي وعاء دموي.
تحديد موقع العصب بدقة
يتم ضبط جهاز التحفيز الكهربائي لإرسال تيار بقوة 1 مللي أمبير بتردد 1 هرتز. يراقب الطبيب بعناية استجابة عضلات الساق. عندما تقترب الإبرة من العصب الوركي، سيلاحظ الطبيب انقباضاً سريعاً وواضحاً في عضلة الساق الخلفية. بمجرد رؤية هذا الانقباض، يتم تقليل التيار الكهربائي تدريجياً إلى 0.3 مللي أمبير. إذا استمر الارتعاش العضلي الواضح، فهذا يؤكد أن الإبرة في الموقع المثالي والملاصق للعصب دون اختراقه.
حقن المادة المخدرة
بعد التأكد من الموقع، يتم حقن جرعة اختبارية تبلغ 1 ملليلتر من المخدر الموضعي. يراقب الطبيب اختفاء الارتعاش العضلي ويتأكد من أن المريض لا يشعر بأي ألم حاد مع الحقن. بعد هذا التأكيد، يتم حقن الجرعة الكاملة والبالغة 35 ملليلتر من المخدر الموضعي ببطء وعلى دفعات مقدارها 5 ملليلتر في كل مرة، مع السحب المتكرر لضمان الأمان التام.
إحصار العصب الصافن التكميلي
بما أن العصب الوركي لا يغذي الجانب الداخلي من الساق، يتم تعديل وضعية المريض ليستلقي على ظهره. يقوم الطبيب بحقن 5 ملليلتر إضافية من المخدر لإحصار العصب الصافن وفروعه تحت الرضفة عند مستوى أحدوبة الظنبوب، مما يضمن تخديراً شاملاً وكاملاً للطرف السفلي.
التقنية الجانبية لإحصار العصب
إلى جانب التقنية التي تتم والمريض في وضعية الانبطاح، توجد تقنية بديلة تُعرف باسم إحصار العصب المأبضي الجانبي. أثبتت الدراسات والأبحاث الطبية، مثل تلك التي قدمها جروسر وزملاؤه، فعالية هذه التقنية كإجراء يتم قبل الجراحة للمرضى الذين تم تخديرهم جزئياً في غرفة العمليات، بهدف السيطرة على الألم بعد الجراحة.
في هذه التقنية، يتم الوصول إلى العصب من الجانب الخارجي للساق بدلاً من الخلف. أفاد المرضى الذين خضعوا لهذه التقنية بعدم شعورهم بأي ألم فور انتهاء الجراحة. وقد بلغ متوسط مدة استمرار التخدير وتسكين الألم حوالي 14 ساعة كاملة. والمثير للاهتمام أن الباحثين لم يسجلوا أي مضاعفات تذكر عند استخدام هذه التقنية، مما يجعلها خياراً ممتازاً وآمناً، خاصة للمرضى الذين يصعب وضعهم في وضعية الانبطاح بسبب إصابات أخرى أو ظروف طبية معينة.
مرحلة التعافي وما بعد الإجراء
تبدأ مرحلة التعافي بمجرد انتهاء الإجراء الجراحي. بفضل إحصار العصب الوركي المأبضي، يستيقظ المريض من الجراحة وهو يشعر براحة تامة في ساقه وقدمه، حيث يكون الطرف السفلي مخدراً وثقيلاً. هذا الشعور طبيعي تماماً ومؤشر على نجاح الإجراء.
من أهم التعليمات الطبية الصارمة في مرحلة ما بعد الجراحة هي منع المريض من تحمل أي وزن على الطرف الذي خضع للعملية لمدة تتراوح بين 12 إلى 18 ساعة. السبب وراء هذا المنع هو أن العضلات والأعصاب المسؤولة عن التوازن والإحساس في القدم والكاحل تكون معطلة مؤقتاً، مما يزيد من خطر التعثر أو السقوط أو إلحاق الضرر بالمنطقة الجراحية دون أن يشعر المريض بالألم التنبيهي.
خلال هذه الفترة، يجب على المريض البقاء في السرير أو استخدام الكراسي المتحركة للتنقل. يبدأ الإحساس بالعودة تدريجياً، وغالباً ما يوصف الشعور بأنه تنميل أو وخز خفيف يشبه شعور الدبابيس والإبر قبل أن يعود الإحساس الطبيعي بالكامل. بمجرد أن يبدأ تأثير المخدر في التلاشي، سيقوم الفريق الطبي ببدء إعطاء مسكنات الألم الفموية لتجنب حدوث فجوة في تسكين الألم، مما يضمن انتقالاً سلساً ومريحاً نحو الشفاء التام.
الأسئلة الشائعة حول إحصار العصب
ما هو الهدف الرئيسي من إحصار العصب المأبضي
الهدف الأساسي هو توفير تسكين ألم فعال وطويل الأمد بعد العمليات الجراحية في القدم والكاحل وأسفل الساق، مما يقلل من الحاجة لاستخدام المسكنات القوية ويسرع من عملية التعافي.
هل إجراء الحقن مؤلم
يتم تخدير الجلد موضعياً قبل إدخال إبرة التخدير العميقة، كما يتم إعطاء المريض أدوية مهدئة، لذا فإن معظم المرضى لا يشعرون بألم يذكر، بل يشعرون بضغط خفيف أو ارتعاش عضلي غير مؤلم.
مدة استمرار التخدير
يستمر تأثير التخدير وتسكين الألم عادة لفترة تتراوح بين 12 إلى 18 ساعة، وفي بعض الحالات قد يستمر لفترة أطول قليلاً بناء على نوع وتركيز المادة المخدرة المستخدمة.
سبب منع المشي بعد الإجراء
يمنع المشي أو تحميل الوزن على الساق لمدة 12 إلى 18 ساعة لأن القدم والكاحل يفقدان الإحساس والقدرة على التحكم العضلي المؤقت، مما يجعل محاولة المشي خطرة وقد تؤدي إلى السقوط أو إصابة مكان الجراحة.
معنى الارتعاش العضلي أثناء الحقن
الارتعاش العضلي هو استجابة طبيعية ومطلوبة تحدث عندما يقترب جهاز تحفيز الأعصاب من العصب الوركي. هذا الارتعاش يؤكد للطبيب أن الإبرة في المكان الصحيح والدقيق لضمان نجاح التخدير.
المخاطر والمضاعفات المحتملة
يعتبر الإجراء آمناً جداً، ولكن كأي إجراء طبي، قد تشمل المخاطر النادرة حدوث نزيف بسيط، أو عدوى في مكان الحقن، أو تلف مؤقت في العصب، وهي مخاطر يتم تقليلها بشكل كبير باستخدام تقنيات التصوير والتحفيز الحديثة.
الفرق بين التخدير العام وإحصار العصب
التخدير العام ينوم المريض بالكامل ويؤثر على الجسم كله، بينما إحصار العصب يخدر فقط المنطقة التي تخضع للجراحة، مما يقلل من الآثار الجانبية الشاملة مثل الغثيان ويسرع من الإفاقة.
كيفية التعامل مع الألم بعد زوال المخدر
قبل أن يتلاشى تأثير المخدر الموضعي بالكامل، سيقوم الفريق الطبي بوصف مسكنات ألم فموية لتتناولها بانتظام، مما يمنع حدوث ألم مفاجئ وشديد ويحافظ على راحتك.
إمكانية إجراء التقنية من الجانب
نعم، يمكن إجراء إحصار العصب الوركي المأبضي من الجانب الخارجي للساق التقنية الجانبية وهي طريقة فعالة جداً وآمنة وتستخدم غالباً عندما يكون المريض مخدراً أو لا يمكنه الاستلقاء على بطنه.
موعد عودة الإحساس الطبيعي للقدم
يعود الإحساس الطبيعي والقدرة على تحريك القدم بشكل كامل تدريجياً بعد مرور 12 إلى 24 ساعة كحد أقصى من وقت الحقن، ويبدأ بشعور بوخز خفيف يختفي بمرور الوقت.
آلام الورك المبرحة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. وخبرة استثنائية في جراحات استبدال مفصل الورك والمراجعة المعقدة.
مواضيع أخرى قد تهمك


