الخلاصة الطبية السريعة: خلل التنسج الليفي العظمي هو حالة عظمية حميدة تستبدل فيها الأنسجة الليفية غير الطبيعية العظام الطبيعية، مما يؤدي إلى ضعف العظام والكسور. يشمل العلاج المراقبة، الأدوية مثل البيسفوسفونات، والجراحة لإزالة الأنسجة المتضررة أو إصلاح الكسور.
مقدمة عن خلل التنسج الليفي العظمي
يُعدّ خلل التنسج الليفي العظمي (Fibrous Dysplasia) حالة عظمية حميدة (غير سرطانية) تتميز باستبدال الأنسجة العظمية الطبيعية بنسيج ليفي غير طبيعي. مع مرور الوقت، يمكن أن تنمو هذه المناطق الليفية وتتوسع، مما يؤدي إلى إضعاف العظام وجعلها عرضة للكسور أو التشوهات. على الرغم من كونها حالة نادرة، إلا أنها قد تؤثر بشكل كبير على جودة حياة المرضى، خاصةً عندما تصيب مناطق متعددة من الهيكل العظمي.
في حين قد لا يعاني بعض المرضى من أي أعراض تُذكر، إلا أن آخرين قد يواجهون تحديات كبيرة تتطلب تدخلًا طبيًا متخصصًا. يشمل العلاج مجموعة من الخيارات التي تهدف إلى تخفيف الألم، منع الكسور، وإصلاح التشوهات، مما يساعد المرضى على استعادة وظائفهم وتحسين نوعية حياتهم.
يُقدم هذا الدليل الشامل معلومات مفصلة حول خلل التنسج الليفي العظمي، بدءًا من طبيعته وأسبابه وصولًا إلى طرق التشخيص والعلاج المتاحة. يُقدم الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام في صنعاء، رعاية متخصصة وخبرة واسعة في التعامل مع هذه الحالات المعقدة، ويُعدّ مرجعًا موثوقًا للمرضى الباحثين عن أفضل مستويات الرعاية.
التشريح ووظيفة العظام المتأثرة
لفهم خلل التنسج الليفي العظمي، من المهم أولاً استيعاب التركيب الطبيعي للعظام. تتكون العظام بشكل أساسي من نسيج عظمي صلب وكثيف يمنح الجسم شكله ودعمه ويحمي الأعضاء الداخلية. هذا النسيج العظمي يتجدد باستمرار من خلال عملية معقدة تشمل خلايا بناء العظام (الخلايا البانية للعظم) وخلايا هدم العظام (الخلايا الكاسرة للعظم).
في حالة خلل التنسج الليفي العظمي، يحدث خلل في هذه العملية. بدلاً من تكوين نسيج عظمي طبيعي وقوي، تتطور مناطق من النسيج الليفي غير الطبيعي داخل العظم. هذا النسيج الليفي يكون أضعف وأقل كثافة من العظم الطبيعي، مما يجعله أكثر عرضة للكسور والتشوهات. مع نمو هذه المناطق الليفية وتوسعها، فإنها تضغط على العظم السليم المحيط به وتضعفه.
يمكن أن يؤثر خلل التنسج الليفي على أي عظم في الجسم، ولكنه غالبًا ما يُصيب العظام الطويلة مثل عظم الفخذ (thighbone) وعظم الساق (shinbone)، بالإضافة إلى الأضلاع والجمجمة وعظم العضد (upper arm bone) والحوض. عندما تتأثر هذه العظام، تتأثر وظائفها الحيوية التي تشمل:
- الدعم الهيكلي: تُصبح العظام أضعف وغير قادرة على توفير الدعم الكافي للجسم.
- الحركة: قد تؤدي التشوهات والكسور إلى صعوبة في الحركة أو المشي.
- الحماية: تُصبح العظام أقل قدرة على حماية الأعضاء الحساسة.
- إنتاج خلايا الدم: قد تتأثر نخاع العظم في العظام المصابة.
فهم هذا التغيير التشريحي هو الخطوة الأولى نحو تقدير التحديات التي يواجهها مرضى خلل التنسج الليفي العظمي وأهمية التدخل الطبي المتخصص الذي يُقدمه الأستاذ الدكتور محمد هطيف في صنعاء.
الأسباب وعوامل الخطر
على الرغم من الأبحاث المستمرة، لا يزال السبب الدقيق لخلل التنسج الليفي العظمي غير معروف بالكامل. ومع ذلك، تشير الدراسات إلى أن الحالة مرتبطة بطفرة جينية تحدث في خلايا العظم. هذه الطفرة تؤدي إلى إنتاج نوع غير طبيعي من العظم الليفي بدلاً من العظم الطبيعي.
النقاط الرئيسية حول الأسباب:
- طفرة جينية: يُعتقد أن السبب الرئيسي هو طفرة في جين محدد (GNAS1). هذه الطفرة تحدث في الخلايا العظمية وتجعلها تنتج نسيجًا ليفيًا بدلاً من العظم السليم.
- غير وراثية: من المهم ملاحظة أن هذه الطفرة الجينية ليست موروثة. أي أنها لا تنتقل من الآباء إلى الأبناء. تحدث الطفرة بشكل عفوي بعد الإخصاب، في مرحلة مبكرة من التطور الجنيني.
- غير مرتبطة بنمط الحياة أو البيئة: لا تُعرف الحالة بأنها ناجمة عن عوامل غذائية أو بيئية معينة.
- توزيع متساوٍ: تحدث الطفرة وتتطور الحالة بالتساوي بين الذكور والإناث ومن جميع الأعراق.
- التكوين قبل الولادة: على الرغم من أن العظم غير الطبيعي يبدأ في التكون قبل الولادة، إلا أن وجوده غالبًا ما لا يُكتشف إلا في مرحلة الطفولة أو المراهقة أو حتى مرحلة البلوغ، وذلك عندما تبدأ الأعراض في الظهور أو تُكتشف بالصدفة أثناء فحوصات لأسباب أخرى.
أنواع خلل التنسج الليفي العظمي:
بناءً على عدد العظام المتأثرة، يُقسم خلل التنسج الليفي العظمي عمومًا إلى نوعين رئيسيين:
- خلل التنسج الليفي أحادي العظم (Monostotic fibrous dysplasia): في هذا النوع، يتأثر عظم واحد فقط. يُعدّ هذا هو الشكل الأكثر شيوعًا للحالة.
- خلل التنسج الليفي متعدد العظام (Polyostotic fibrous dysplasia): في هذا الشكل، تتأثر أكثر من عظمة واحدة. يمكن أن يؤثر على أكثر من عظم واحد داخل نفس الطرف أو عدة عظام في جميع أنحاء الجسم. عادةً ما يكون هذا الشكل أكثر شدة، ولهذا السبب، غالبًا ما يُكتشف في وقت مبكر من الحياة.
ارتباطه بمتلازمات أخرى:
في بعض الحالات النادرة، قد يحدث خلل التنسج الليفي كجزء من اضطراب أوسع، مثل:
- متلازمة ماكيون أولبرايت (McCune-Albright syndrome): تتميز هذه المتلازمة بخلل التنسج الليفي متعدد العظام الذي يحدث مع اضطرابات هرمونية وبقع جلدية داكنة تُعرف باسم "بقع القهوة بالحليب" (café au lait spots).
يُعدّ فهم هذه الأسباب والأنواع أمرًا حيويًا للتشخيص الدقيق ووضع خطة علاجية فعالة، وهو ما يُقدمه الأستاذ الدكتور محمد هطيف بخبرته العميقة في هذا المجال.
الأعراض والعلامات
تختلف أعراض خلل التنسج الليفي العظمي بشكل كبير من مريض لآخر، وتعتمد على حجم وشدة الآفة وموقعها في الجسم. في بعض الحالات، تكون الآفات غير مؤلمة ولا تُسبب أي أعراض، وقد تُكتشف بالصدفة عند إجراء فحوصات بالأشعة السينية أو اختبارات أخرى لإصابة أو حالة طبية غير ذات صلة. ومع ذلك، عندما تظهر الأعراض، فإنها قد تكون مزعجة وتتطلب اهتمامًا طبيًا.
الألم
مع نمو النسيج العظمي الليفي وتوسعه، يمكن أن تُصبح المنطقة المتأثرة ضعيفة ومؤلمة. يزداد احتمال حدوث الألم إذا كان العظم المتأثر من العظام التي تحمل الوزن في الساق أو الحوض.
عادةً ما يبدأ الألم الناجم عن خلل التنسج الليفي كوجع خفيف يزداد سوءًا مع النشاط ويقل مع الراحة. يمكن أن يتفاقم تدريجيًا بمرور الوقت.
الكسر
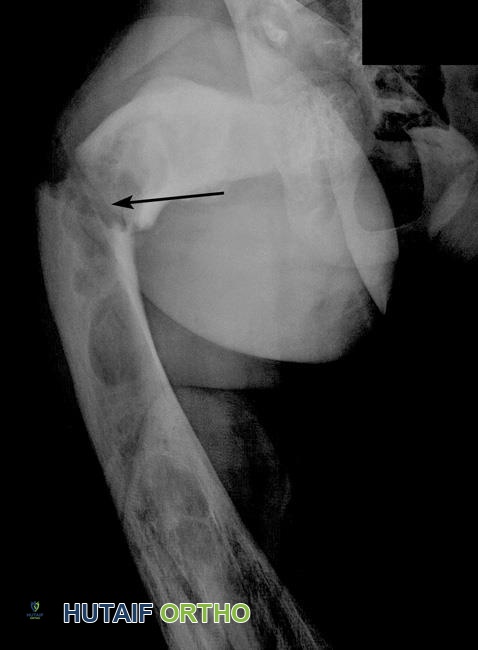
يُعدّ العظم الليفي ضعيفًا جدًا مقارنة بالعظم الطبيعي. يمكن أن ينكسر أو يتشقق أحيانًا في المنطقة الضعيفة، مما يُسبب ألمًا مفاجئًا وشديدًا. غالبًا ما يحدث الكسر بعد فترة من الألم الخفيف، على الرغم من أنه قد يحدث فجأة دون أي ألم مسبق على الإطلاق.

يُظهر هذا الفحص بالأشعة السينية كسرًا في عظم الفخذ نتيجة لخلل التنسج الليفي، مشار إليه برأس السهم.
تشوه العظام
في المرضى الذين يُعانون من كسور متكررة، يمكن أن يؤدي ضعف الالتئام إلى تشوه العظام. إذا حدث هذا التشوه في عظام الوجه أو أدى إلى انحناء عظام الساقين، فقد يُصبح ملحوظًا جدًا.
يمكن أن يؤدي التشوه الشديد في عظام الوجه إلى فقدان البصر أو السمع. وإذا كانت الساقين أو الحوض متأثرة، فقد يواجه المريض صعوبة في المشي أو قد يُصاب بالتهاب المفاصل في المفاصل القريبة.

صورة بالأشعة السينية تُظهر تشوهًا على شكل "عصا الراعي" في عظم الفخذ نتيجة لخلل التنسج الليفي.

تُظهر هذه الأشعة السينية تقوسًا في عظم الساق (الظنبوب) بسبب خلل التنسج الليفي.
الاضطرابات الهرمونية
قد يُعاني المرضى الذين يُعانون من اضطرابات هرمونية من عدد من الأعراض.
قد يُصاب المرضى الصغار الذين يُعانون من اضطرابات هرمونية بالبلوغ المبكر. تُعدّ هذه المشكلة أكثر شيوعًا لدى الفتيات منها لدى الأولاد، وتُسببها فرط نشاط المبيضين. قد يحدث فرط النشاط أيضًا في الغدد الأخرى في الجسم، بما في ذلك:
- الغدة الدرقية: تُسبب القلق، فقدان الوزن، والتعرق غير الطبيعي.
- الغدد الكظرية: تُسبب زيادة الوزن والسكري.
- الغدة النخامية: تُسبب إنتاج الحليب لدى النساء، والعملقة، واضطراب هرموني يُسمى ضخامة الأطراف (acromegaly).
- الغدد جار الدرقية: تُسبب مستويات عالية من الكالسيوم في الدم.
قد تُعاني الإناث من زيادة في الألم أثناء الحمل أو الدورة الشهرية، حيث يمكن أن تُسرّع المستويات المرتفعة من الهرمونات خلال هذه الأوقات نمو خلل التنسج الليفي.
تغير لون الجلد
غالبًا ما تُشاهد بقع جلدية مصطبغة (يُشار إليها باسم "بقع القهوة بالحليب") في المرضى الذين يُعانون من اضطرابات هرمونية وخلل التنسج الليفي.

تُعدّ بقع "القهوة بالحليب" ذات اللون البني الفاتح علامة شائعة لخلل التنسج الليفي.
التغيرات في الأعراض
في حالات نادرة جدًا، يمكن أن تُصبح مناطق خلل التنسج الليفي سرطانية. عندما يحدث هذا، قد تشمل علامات التحذير زيادة سريعة في التورم أو نمو الآفة. قد يُعاني المرضى أيضًا من ألم متزايد، خاصةً الألم الذي يُوقظهم في الليل أو لا يزول مع الراحة. هذه التغيرات تستدعي تقييمًا فوريًا من قبل الأستاذ الدكتور محمد هطيف.
التشخيص والفحوصات
يُعدّ التشخيص الدقيق لخلل التنسج الليفي العظمي أمرًا بالغ الأهمية لوضع خطة علاجية فعالة. يُجري الأستاذ الدكتور محمد هطيف فحصًا شاملاً ويطلب مجموعة من الفحوصات التصويرية والمخبرية لتأكيد التشخيص وتحديد مدى انتشار الحالة.
الفحص البدني
خلال الفحص، يتحدث الطبيب معك حول صحتك العامة وتاريخك الطبي ويسألك عن الأعراض التي تُعاني منها. يُقيّم الطبيب أي تشوهات مرئية، مناطق الألم، أو ضعف في الحركة.
الفحوصات التصويرية
تُساعد الأشعة السينية والفحوصات الأخرى الطبيب على تأكيد تشخيص خلل التنسج الليفي أو تحديد مدى الاضطراب.
الأشعة السينية
تُقدم الأشعة السينية صورًا للهياكل الكثيفة مثل العظام. في مريض يُعاني من خلل التنسج الليفي، قد تُظهر الأشعة السينية ما يلي:
- منطقة غير طبيعية من العظم ذات مظهر يُشبه "الزجاج المصنفر".
- توسع المنطقة المتأثرة من العظم.
- تشوه في العظم، مثل التقوس أو الانحناء غير الطبيعي.

تُظهر الأشعة السينية مظهر "الزجاج المصنفر" المميز لخلل التنسج الليفي.
دراسات التصوير الأخرى
قد يطلب طبيبك إجراء فحص بالرنين المغناطيسي (MRI) أو فحص بالتصوير المقطعي المحوسب (CT) لتقييم الآفة بشكل أكبر. يُظهر الرنين المغناطيسي بوضوح أكبر مدى تأثر العظم ويمكن أن يكون مفيدًا في تحديد ما إذا كانت الآفة قد أصبحت سرطانية.
على الرغم من أن الكسر يمكن رؤيته عمومًا في الأشعة السينية و/أو الرنين المغناطيسي، إلا أن فحص CT يمكن أن يُساعد طبيبك أحيانًا على رؤية الكسر بشكل أفضل وتحديد جودة العظم.
فحص العظام
قد يطلب طبيبك فحصًا للعظام للبحث عن آفات إضافية في جميع أنحاء هيكلك العظمي بالكامل. خلال هذا الاختبار، تُحقن كمية صغيرة جدًا من صبغة مشعة في الجسم عن طريق الوريد. يُظهر الفحص "نقطة ساخنة" – وهي زيادة في امتصاص المادة المشعة – في مناطق العظم غير الطبيعية.

يُظهر فحص العظام امتصاصًا للصبغة المشعة بالقرب من نهاية عظم الفخذ.
الفحوصات المخبرية
عندما تكون آفات خلل التنسج الليفي نشطة النمو، قد تُظهر اختبارات الدم مستويات مرتفعة من إنزيم الفوسفاتاز القلوي. تُظهر اختبارات البول عادةً مستويات مرتفعة من الهيدروكسي برولين. ومع ذلك، فإن هذه الشذوذات ليست خاصة بخلل التنسج الليفي وليست موجودة دائمًا. يمكن رؤيتها أحيانًا في حالات طبية أخرى تُسبب نمو العظام – ويمكن رؤيتها حتى في نمو العظام الطبيعي.
الخزعة (Biopsy)
قد تكون الخزعة ضرورية لتأكيد تشخيص خلل التنسج الليفي. في الخزعة، تُؤخذ عينة نسيجية من الآفة وتُفحص تحت المجهر.
يمكن إجراء الخزعة تحت التخدير الموضعي بإبرة أو كعملية جراحية مفتوحة صغيرة. يُحدد الأستاذ الدكتور محمد هطيف الطريقة الأنسب بناءً على موقع الآفة وحجمها.
خيارات العلاج
يُعدّ علاج خلل التنسج الليفي العظمي عملية فردية تُصمم خصيصًا لكل مريض بناءً على شدة الأعراض، عدد العظام المتأثرة، وموقع الآفات. يُقدم الأستاذ الدكتور محمد هطيف خطط علاجية شاملة تُراعي أحدث التطورات الطبية لضمان أفضل النتائج الممكنة.
العلاج غير الجراحي
المراقبة
إذا كانت الآفات لا تُسبب أعراضًا، فقد يُوصي طبيبك بالمراقبة ومتابعتها لمعرفة ما إذا كانت تتطور. خلال هذه الفترة، قد تحتاج إلى إجراء أشعة سينية دورية أو فحوصات أخرى.
الأدوية
- البيسفوسفونات (Bisphosphonates): تُقلل هذه الأدوية من نشاط الخلايا التي تُذيب العظام. وهي متوفرة على شكل حبوب سهلة التناول أو حقن وريدية. أظهرت الدراسات حول البيسفوسفونات بعض التخفيف من الألم وتقليل تكرار الكسور المرتبطة بالاضطراب.
- دينوسوماب (Denosumab): قد تُستخدم أجيال أحدث من الأدوية، مثل الدينوسوماب، في بعض الحالات، حيث تُظهر فعالية في تقليل ارتشاف العظم وقد تُساعد في تخفيف الأعراض.
الدعامات (Bracing)
في بعض الحالات، قد تُستخدم الدعامات لمنع الكسور في العظام الضعيفة. ومع ذلك، لم يُثبت أن الدعامات فعالة في منع تقدم التشوه.
العلاج الجراحي
في المرضى الذين يُعانون من خلل التنسج الليفي العظمي، غالبًا ما تكون الجراحة ضرورية لإزالة النمو أو لإصلاح أو منع كسور العظام. قد يُوصي طبيبك بالجراحة إذا كنت تُعاني من:
- آفات مصحوبة بأعراض لم تستجب للعلاج غير الجراحي.
- كسور مُزاحة (Displaced fractures) - كسر انفصلت فيه قطع العظم بشكل كبير عن بعضها البعض.
- تشققات صغيرة في العظم لا تُشفى بالتجبير أو الدعامات.
- تشوه تدريجي في العظم.
- آفات أصبحت سرطانية.
- آفات كبيرة يُمكن أن تُسبب كسرًا.
الكشط (Curettage)
الكشط هو إجراء جراحي يُستخدم عادة لعلاج خلل التنسج الليفي العظمي. في الكشط، يُكشط الورم من العظم.
ترقيع العظام (Bone Graft)
بعد الكشط، قد يملأ الطبيب التجويف بترقيع عظمي للمساعدة في تثبيت العظم. ترقيع العظام هو عظم يُؤخذ من متبرع (طعم خيفي - allograft) أو من عظم آخر في جسمك (طعم ذاتي - autograft) - غالبًا ما يكون من الورك. يمكن أيضًا استخدام مواد عظمية اصطناعية لملء التجويف.
في بعض الحالات، يمكن أن يُعاد امتصاص ترقيع العظام الموضوع في التجويف وقد يتكرر خلل التنسج الليفي.
التثبيت الداخلي (Internal Fixation)
قد تُستخدم قضبان معدنية أو صفائح وبراغي لتثبيت الكسر أو التشوه، أو لمنع كسر العظم قبل حدوثه، أو لتثبيت العظم.

تُظهر هذه الأشعة السينية استخدام غرسات معدنية لتثبيت عظم فخذ قد كُسر بسبب خلل التنسج الليفي.
يُشرف الأستاذ الدكتور محمد هطيف على جميع هذه الإجراءات الجراحية بدقة وخبرة، مُقدمًا للمرضى في صنعاء حلولًا علاجية مُتكاملة تُعزز فرص الشفاء والتعافي.
التعافي والرعاية اللاحقة
يُعدّ التعافي من خلل التنسج الليفي العظمي، سواء بعد العلاج الجراحي أو من خلال الإدارة غير الجراحية، جزءًا حيويًا من رحلة المريض. نظرًا لأن الحالة مزمنة وغالبًا ما تكون تقدمية، فإن الرعاية اللاحقة والمتابعة المنتظمة ضرورية لضمان أفضل النتائج على المدى الطويل. يُقدم الأستاذ الدكتور محمد هطيف توجيهات شاملة للتعافي والرعاية اللاحقة لمرضاه.
بعد الجراحة
- إدارة الألم: بعد الجراحة، سيتم تزويدك بأدوية لتسكين الألم للمساعدة في إدارة أي انزعاج.
- العلاج الطبيعي: غالبًا ما يكون العلاج الطبيعي جزءًا أساسيًا من التعافي، خاصة بعد الجراحة التي تُصيب العظام الحاملة للوزن. يُساعد العلاج الطبيعي على استعادة القوة والمرونة ونطاق الحركة في المنطقة المتأثرة.
- تقييد النشاط: قد تحتاج إلى تقييد بعض الأنشطة البدنية لفترة معينة للسماح للعظم بالشفاء. سيُقدم لك الأستاذ الدكتور محمد هطيف إرشادات محددة حول متى يمكنك استئناف الأنشطة العادية أو الرياضية.
- المتابعة بالأشعة: تُعدّ فحوصات الأشعة السينية الدورية ضرورية لمراقبة التئام العظم المُعالج وتقييم أي علامات على تكرار الآفة أو تطور آفات جديدة.
الرعاية المستمرة لخلل التنسج الليفي
- المراقبة الدورية: حتى في الحالات التي لا تتطلب جراحة فورية، فإن المراقبة المنتظمة مع الأستاذ الدكتور محمد هطيف أمر بالغ الأهمية. قد تتضمن هذه المراقبة فحوصات سريرية وأشعة سينية أو فحوصات تصويرية أخرى لتقييم أي تغييرات في الآفات الموجودة أو ظهور آفات جديدة.
- إدارة الأدوية: إذا كنت تتناول أدوية مثل البيسفوسفونات، فسيُشرف طبيبك على جرعاتك ويُقيّم فعاليتها ويُراقب أي آثار جانبية محتملة.
- التعامل مع الأعراض الهرمونية: إذا كان خلل التنسج الليفي مصحوبًا باضطرابات هرمونية (كما في متلازمة ماكيون أولبرايت)، فستكون هناك حاجة إلى إدارة مشتركة مع أخصائي الغدد الصماء.
- التغذية ونمط الحياة: الحفاظ على نظام غذائي صحي غني بالكالسيوم وفيتامين د، بالإضافة إلى ممارسة التمارين الرياضية الخفيفة (بما يتوافق مع توصيات الطبيب)، يمكن أن يُساهم في صحة العظام بشكل عام.
- الدعم النفسي: قد تكون الحياة مع حالة مزمنة مثل خلل التنسج الليفي العظمي تحديًا نفسيًا. يُشجع المرضى على طلب الدعم النفسي أو الانضمام إلى مجموعات الدعم إذا لزم الأمر.
على الرغم من أن الآفات قد تستقر وتتوقف عن النمو، إلا أنها لا تختفي. لذلك، فإن الالتزام بخطة الرعاية اللاحقة التي يُحددها الأستاذ الدكتور محمد هطيف أمر أساسي لتقليل المضاعفات وتحسين جودة الحياة على المدى الطويل.
التطورات المستقبلية والبحث العلمي
يُعدّ البحث العلمي المستمر في مجال خلل التنسج الليفي العظمي أمرًا حيويًا لتحسين فهمنا للحالة وتطوير علاجات أكثر فعالية. تُركز الجهود البحثية الحالية على عدة مجالات واعدة قد تُحدث ثورة في إدارة هذا الاضطراب في المستقبل.
فهم الطفرة الجينية
تُساهم الأبحاث الجينية المستمرة في فهم أفضل للطفرة الجينية الدقيقة المتضمنة في خلل التنسج الليفي العظمي (جين GNAS1). من خلال تحديد الآليات الجزيئية الدقيقة التي تُؤدي إلى تكوين النسيج الليفي غير الطبيعي، قد يتمكن الأطباء والباحثون من:
- تطوير علاجات دوائية مستهدفة: قد تُمكننا هذه المعرفة من تصميم أدوية تستهدف بشكل مباشر المسارات الخلوية المتأثرة بالطفرة، مما يُقلل من نمو الآفات الليفية أو حتى يُعكسها.
- تشخيص مبكر وأكثر دقة: قد تُساعد العلامات الجينية في الكشف عن الحالة في مراحل مبكرة جدًا، حتى قبل ظهور الأعراض.
الأجيال الجديدة من الأدوية
تُظهر الأجيال الأحدث من الأدوية، بما في ذلك البيسفوسفونات المُحسّنة وعقاقير مثل دينوسوماب، وعودًا كبيرة. تتميز هذه الأدوية غالبًا بأنها أسهل في التناول ولها آثار جانبية أقل. تُركز الأبحاث على:
- تقييم الفعالية طويلة الأمد: تُجرى دراسات لتقييم مدى فعالية هذه الأدوية في السيطرة على الألم، تقليل تكرار الكسور، ومنع تطور التشوهات على مدى فترات طويلة.
- تحديد الجرعات المثلى وبروتوكولات العلاج: تُساعد التجارب السريرية في تحديد أفضل الجرعات والجداول الزمنية للعلاج لتحقيق أقصى فائدة بأقل مخاطر.
- استكشاف أدوية جديدة: تُبحث باستمرار مركبات دوائية جديدة ذات آليات عمل مختلفة قد تُقدم خيارات علاجية إضافية للمرضى الذين لا يستجيبون للعلاجات الحالية.
العلاج بالخلايا الجذعية والهندسة النسيجية
على الرغم من أنها لا تزال في مراحلها المبكرة، إلا أن الأبحاث في مجال العلاج بالخلايا الجذعية والهندسة النسيجية تُقدم إمكانات مستقبلية لإصلاح العظام المتضررة واستبدال الأنسجة الليفية بأنسجة عظمية سليمة.
يُتابع الأستاذ الدكتور محمد هطيف عن كثب هذه التطورات البحثية ويُدمج أحدث المعارف والتقنيات في ممارسته لتقديم أفضل رعاية ممكنة لمرضاه في صنعاء، مُؤمنًا بأن الابتكار هو مفتاح تحسين نتائج علاج خلل التنسج الليفي العظمي.
الأسئلة الشائعة حول خلل التنسج الليفي العظمي
يُجيب الأستاذ الدكتور محمد هطيف على أبرز الأسئلة الشائعة التي تُطرح حول خلل التنسج الليفي العظمي لمساعدة المرضى على فهم حالتهم بشكل أفضل.
هل خلل التنسج الليفي العظمي سرطان؟
لا، خلل التنسج الليفي العظمي هو حالة حميدة (غير سرطانية). من النادر جدًا أن تُصبح الآفات سرطانية، ويحدث هذا في أقل من 1% من الحالات.
هل يمكن لخلل التنسج الليفي العظمي أن يختفي؟
الآفات الليفية قد تستقر وتتوقف عن النمو، لكنها لا تختفي تمامًا. تبقى الأنسجة الليفية في العظم، مما يتطلب متابعة ورعاية مستمرة.
هل خلل التنسج الليفي العظمي وراثي؟
لا، خلل التنسج الليفي العظمي ليس وراثيًا. إنه ناتج عن طفرة جينية تحدث بشكل عفوي في الخلايا العظمية بعد الإخصاب، ولا تنتقل من الآباء إلى الأبناء.
ما هي العظام الأكثر شيوعا للتأثر؟
يمكن أن يُصيب أي عظم في الجسم، ولكن غالبًا ما يحدث في عظم الفخذ، عظم الساق، الأضلاع، الجمجمة، عظم العضد، والحوض.
ما هو الفرق بين خلل التنسج الليفي أحادي العظم ومتعدد العظام؟
خلل التنسج أحادي العظم يُصيب عظمًا واحدًا فقط وهو الأكثر شيوعًا. أما خلل التنسج متعدد العظام فيُصيب أكثر من عظم واحد، ويكون عادة أكثر شدة.
متى يجب أن أرى الطبيب بخصوص الأعراض؟
يجب زيارة الطبيب إذا كنت تُعاني من ألم مستمر في العظام، كسور متكررة، تشوهات عظمية، أو أي علامات غير عادية مثل التورم السريع أو الألم الذي يوقظك ليلاً.
هل يمكن الوقاية من خلل التنسج الليفي العظمي؟
نظرًا لأن السبب يرجع إلى طفرة جينية عفوية، فلا توجد طريقة معروفة للوقاية من خلل التنسج الليفي العظمي.
ما هي أهمية البيسفوسفونات في العلاج؟
تُساعد البيسفوسفونات على تقليل نشاط الخلايا التي تُذيب العظام، مما يُقلل من الألم ويُقلل من تكرار الكسور المرتبطة بخلل
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
المواضيع والفصول التفصيلية
تعمق في هذا الدليل من خلال الفصول التخصصية المرتبطة بـ msk-hutaif-خلل-التنسج-الليفي-العظمي-دليل-شامل-للمرضى-مع-الأستاذ-الدكتور-محمد-هطيف
