علاج خشونة فقرات الرقبة: دليل شامل من الأستاذ الدكتور محمد هطيف في صنعاء

الخلاصة الطبية السريعة: خشونة فقرات الرقبة هي حالة شائعة تسبب الألم والتيبس. يبدأ علاجها عادة بخيارات غير جراحية مثل الراحة، العلاج الطبيعي، والأدوية، ويهدف إلى تخفيف الأعراض وتحسين جودة الحياة. في الحالات الشديدة والمستعصية، قد تُعتبر الجراحة حلاً فعالاً لاستعادة الوظيفة وتخفيف الضغط على الأعصاب.
مقدمة: فهم خشونة فقرات الرقبة وخيارات العلاج المتاحة
تُعد خشونة فقرات الرقبة، المعروفة طبيًا بالتهاب المفاصل العنقي أو الفصال العظمي العنقي (Cervical Osteoarthritis)، حالة شائعة تؤثر على ملايين الأشخاص حول العالم، وتزداد شيوعًا مع التقدم في العمر. تنشأ هذه الحالة نتيجة لتآكل الغضاريف والمفاصل الصغيرة في العمود الفقري العنقي (الرقبة)، مما يؤدي إلى احتكاك العظام ببعضها البعض وتكوين نتوءات عظمية تُعرف بالنتوءات العظمية (Bone Spurs) أو العظمية (Osteophytes). هذه التغيرات يمكن أن تسبب الألم، التيبس، وتقييد حركة الرقبة، وقد تؤثر بشكل كبير على جودة الحياة اليومية.
في اليمن، ومع تزايد الوعي الصحي، يبحث الكثيرون عن أفضل الخيارات العلاجية لهذه الحالة المؤلمة. يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في جراحة العظام والعمود الفقري في صنعاء، حيث يقدم رعاية طبية متكاملة تعتمد على أحدث البروتوكولات العلاجية العالمية، مع التركيز على التشخيص الدقيق والعلاج المخصص لكل مريض. يهدف هذا الدليل الشامل إلى توضيح كل ما يتعلق بخشونة فقرات الرقبة، من أسبابها وأعراضها إلى أحدث طرق العلاج المتاحة، مؤكدين على الدور المحوري للدكتور هطيف في تقديم حلول فعالة للمرضى في اليمن.
تعتمد خيارات علاج خشونة فقرات الرقبة عادة على شدة الأعراض ومدى تأثيرها على الأنشطة اليومية. في معظم الحالات، تكون العلاجات غير الجراحية كافية للتحكم في الحالة وتخفيف الألم. ولكن في الحالات التي تتفاقم فيها الأعراض ويُثبت عدم فعالية العلاجات التحفظية على مدى فترة تتراوح من 6 إلى 12 أسبوعًا، قد تُعتبر الجراحة خيارًا أخيرًا.
التشريح الأساسي للعمود الفقري العنقي
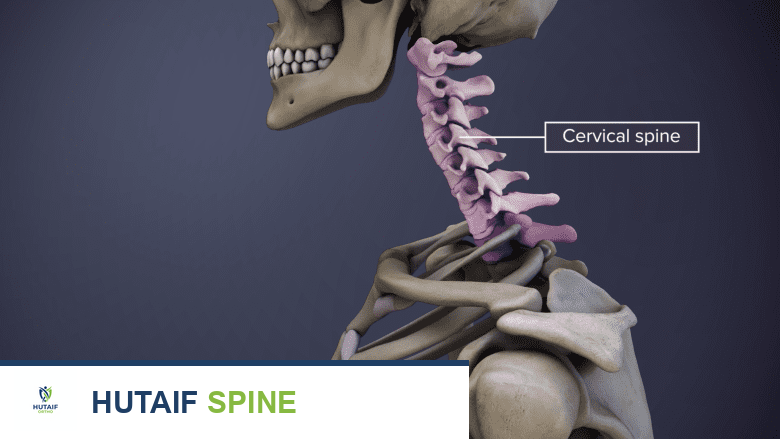
لفهم خشونة فقرات الرقبة، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري العنقي وكيفية عمله. العمود الفقري العنقي هو الجزء العلوي من العمود الفقري، ويتكون من سبع فقرات (C1-C7) تبدأ من قاعدة الجمجمة وتنتهي عند الجزء العلوي من الظهر. هذه الفقرات أصغر وأكثر مرونة من فقرات الظهر الأخرى، مما يسمح بحركة واسعة للرأس والرقبة.
مكونات العمود الفقري العنقي
- الفقرات: هي العظام التي تشكل العمود الفقري. كل فقرة تتكون من جسم فقري في الأمام وقوس فقري في الخلف.
- الأقراص الفقرية (الدسكات): تقع بين كل فقرتين (باستثناء الفقرتين الأولى والثانية). تعمل هذه الأقراص كممتصات للصدمات وتسمح بالمرونة في العمود الفقري. تتكون من جزء خارجي ليفي صلب (الحلقة الليفية) وجزء داخلي هلامي (النواة اللبية).
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة. تغطيها غضاريف ناعمة وتسمح للفقرات بالانزلاق والتحرك بسلاسة فوق بعضها البعض. هذه المفاصل هي الأكثر تأثرًا بخشونة الفقرات.
- القناة الشوكية: هي الفراغ المركزي داخل العمود الفقري الذي يمر عبره الحبل الشوكي.
- الأعصاب الشوكية: تخرج من الحبل الشوكي عبر فتحات صغيرة بين الفقرات (فتحات بين الفقرية) وتتفرع لتغذية الرقبة، الكتفين، الذراعين، واليدين.
- الأربطة والعضلات: تدعم العمود الفقري العنقي وتوفر له الاستقرار والقوة، وتسمح بالحركة.
كيف تتطور خشونة فقرات الرقبة
مع مرور الوقت والتعرض للإجهاد المتكرر، تبدأ الغضاريف التي تغطي المفاصل الوجيهية والأقراص الفقرية في التآكل. عندما تتآكل الغضاريف، تحتك العظام ببعضها البعض، مما يسبب الألم والالتهاب. كرد فعل، قد يحاول الجسم إصلاح التلف عن طريق تكوين نتوءات عظمية (Osteophytes) على حواف الفقرات. هذه النتوءات يمكن أن تضيق القناة الشوكية أو الفتحات التي تخرج منها الأعصاب، مما يؤدي إلى انضغاط الحبل الشوكي أو الأعصاب، وبالتالي تفاقم الأعراض مثل الألم، الخدر، والضعف في الذراعين واليدين.
يُعد فهم هذا التشريح والتغيرات التي تطرأ عليه أمرًا حيويًا لكل من الأستاذ الدكتور محمد هطيف وفريقه الطبي، وللمريض نفسه، لتحديد أفضل مسار علاجي ممكن.
الأسباب وعوامل الخطر لخشونة فقرات الرقبة
تُعد خشونة فقرات الرقبة جزءًا طبيعيًا من عملية الشيخوخة، حيث تتدهور المفاصل والأقراص بمرور الوقت. ومع ذلك، هناك عدة عوامل يمكن أن تزيد من خطر الإصابة بهذه الحالة أو تسرع من تطورها.
أسباب رئيسية
- التقدم في العمر: هو السبب الأكثر شيوعًا. مع التقدم في السن، تفقد الأقراص الفقرية محتواها المائي وتصبح أقل مرونة، وتتآكل الغضاريف في المفاصل الوجيهية.
- الإصابات السابقة: قد تؤدي إصابات الرقبة، مثل حوادث السيارات (إصابات الارتداد)، إلى تسريع عملية التدهور في فقرات الرقبة.
- الضغط المتكرر على الرقبة: المهن التي تتطلب حركات متكررة للرقبة أو حمل أوزان ثقيلة على الرأس، أو الوضعيات السيئة لساعات طويلة (مثل استخدام الهواتف الذكية أو أجهزة الكمبيوتر) يمكن أن تزيد من الضغط على الفقرات وتسرع من تآكلها.
- الوراثة: قد يكون هناك استعداد وراثي للإصابة بخشونة المفاصل. إذا كان أحد أفراد العائلة يعاني من خشونة فقرات الرقبة، فقد تكون أكثر عرضة للإصابة بها.
عوامل الخطر
- الوزن الزائد والسمنة: يمكن أن تزيد السمنة من الضغط على جميع مفاصل الجسم، بما في ذلك مفاصل الرقبة، على الرغم من أن تأثيرها أقل مباشرة على الرقبة مقارنة بالركبتين والوركين.
- التدخين: يُعتقد أن التدخين يقلل من تدفق الدم إلى الأقراص الفقرية، مما يسرع من تدهورها.
- بعض الأمراض: حالات مثل التهاب المفاصل الروماتويدي يمكن أن تزيد من خطر الإصابة بخشونة المفاصل في الرقبة.
- النشاط البدني المفرط أو الخاطئ: بعض الرياضات أو الأنشطة البدنية التي تتضمن حركات عنيفة أو متكررة للرقبة قد تزيد من خطر الإصابة.
- ضعف عضلات الرقبة: العضلات الضعيفة لا توفر الدعم الكافي للعمود الفقري العنقي، مما يزيد من الضغط على المفاصل والأقراص.
يفهم الأستاذ الدكتور محمد هطيف أهمية تحديد هذه الأسباب وعوامل الخطر لتقديم نصائح وقائية وعلاجية مخصصة لكل مريض، بهدف إبطاء تطور المرض وتخفيف الأعراض.
الأعراض الشائعة لخشونة فقرات الرقبة
تختلف أعراض خشونة فقرات الرقبة من شخص لآخر، وقد تتراوح من خفيفة إلى شديدة، وتتفاقم عادة مع مرور الوقت. في بعض الحالات، قد لا يعاني الشخص من أي أعراض على الإطلاق، حتى لو أظهرت الأشعة السينية تغيرات واضحة.
الأعراض الخفيفة إلى المتوسطة
إذا كانت أعراض خشونة فقرات الرقبة خفيفة، فقد تشمل:
- ألم الرقبة: هو العرض الأكثر شيوعًا، وقد يكون خفيفًا أو حادًا، ويزداد سوءًا مع الحركة أو الوقوف لفترات طويلة.
- تيبس الرقبة: خاصة في الصباح أو بعد فترات طويلة من عدم الحركة. قد يشعر المريض بصعوبة في تحريك الرقبة أو تدوير الرأس.
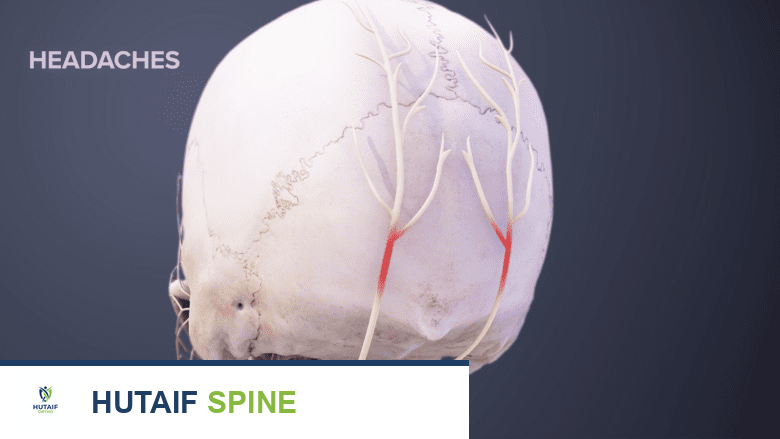
- صداع: غالبًا ما يبدأ في مؤخرة الرأس وينتشر إلى الجبهة أو الصدغين، ويمكن أن يكون ناتجًا عن تشنج عضلات الرقبة.
- ألم ينتشر إلى الكتف أو الذراع: يحدث هذا عندما تضغط النتوءات العظمية أو الأقراص المتآكلة على الأعصاب الخارجة من العمود الفقري العنقي.
- صوت طقطقة أو احتكاك: قد يسمع بعض المرضى صوت طقطقة أو احتكاك عند تحريك الرقبة، نتيجة لاحتكاك العظام ببعضها البعض.
الأعراض المتوسطة إلى الشديدة
إذا كانت أعراض خشونة فقرات الرقبة أكثر اعتدالًا واستمرارية، فقد تشمل:
- خدر أو وخز في الذراعين أو اليدين أو الأصابع: يشير إلى انضغاط الأعصاب الشوكية.
- ضعف في الذراعين أو اليدين: قد يجعل من الصعب الإمساك بالأشياء أو أداء المهام اليومية.
- صعوبة في المشي أو فقدان التوازن: في الحالات الشديدة حيث يؤثر الضغط على الحبل الشوكي (اعتلال النخاع العنقي)، قد يعاني المريض من مشاكل في التنسيق الحركي والمشي.
- فقدان السيطرة على المثانة أو الأمعاء: هذا عرض نادر وشديد، ويتطلب عناية طبية فورية.
يُولي الأستاذ الدكتور محمد هطيف اهتمامًا خاصًا لتقييم جميع هذه الأعراض بدقة، حيث يساعد ذلك في تحديد مدى تقدم الحالة واختيار خطة العلاج الأنسب لكل مريض.
تشخيص خشونة فقرات الرقبة بدقة
يعتبر التشخيص الدقيق حجر الزاوية في وضع خطة علاج فعالة لخشونة فقرات الرقبة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الخطوات والتقنيات لتقييم حالة المريض بدقة.
1. التاريخ الطبي والفحص البدني
- التاريخ الطبي: يبدأ الدكتور هطيف بسؤال المريض عن الأعراض التي يعاني منها، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وأي إصابات سابقة أو حالات طبية أخرى.
- الفحص البدني: يقوم بفحص الرقبة والكتفين والذراعين لتقييم نطاق الحركة، تحديد مناطق الألم، البحث عن تشنجات عضلية، وتقييم قوة العضلات، ردود الأفعال العصبية، والإحساس في الأطراف. يتم البحث عن علامات انضغاط الأعصاب أو الحبل الشوكي.
2. الفحوصات التصويرية
تُعد الفحوصات التصويرية ضرورية لتأكيد التشخيص وتحديد مدى التغيرات الهيكلية في العمود الفقري العنقي.
- الأشعة السينية (X-rays): تُظهر التغيرات العظمية مثل النتوءات العظمية (النتوءات العظمية) وتضيق المسافة بين الفقرات، مما يشير إلى تآكل الأقراص. يمكن أن تكشف أيضًا عن أي اختلال في محاذاة العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يُعد التصوير بالرنين المغناطيسي حاسمًا لتحديد ما إذا كان هناك انضغاط على الحبل الشوكي أو جذور الأعصاب.
- التصوير المقطعي المحوسب (CT Scan): يقدم صورًا أكثر تفصيلاً للعظام مقارنة بالأشعة السينية، ويمكن أن يكون مفيدًا لتقييم حجم وشكل النتوءات العظمية وتضيق القناة الشوكية.
- تصوير النخاع (Myelography): في بعض الحالات النادرة، قد يتم حقن صبغة تباين في القناة الشوكية قبل الأشعة السينية أو التصوير المقطعي المحوسب للحصول على رؤية أوضح لأي ضغط على الحبل الشوكي أو الأعصاب.
3. دراسات التوصيل العصبي وتخطيط كهربية العضل (EMG/NCS)
- دراسات التوصيل العصبي (NCS): تقيس مدى سرعة انتقال الإشارات الكهربائية عبر الأعصاب. يمكن أن تساعد في تحديد ما إذا كانت الأعصاب تالفة أو مضغوطة.
- تخطيط كهربية العضل (EMG): يقيم النشاط الكهربائي للعضلات. يمكن أن يحدد ما إذا كانت العضلات تتلقى إشارات عصبية بشكل صحيح، مما يساعد في تحديد العصب المتضرر.
بفضل خبرته الواسعة واستخدامه لأحدث التقنيات التشخيصية، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا شاملاً ودقيقًا، مما يمهد الطريق لخطة علاجية مخصصة وفعالة.
خيارات علاج خشونة فقرات الرقبة
يعتمد علاج خشونة فقرات الرقبة بشكل كبير على شدة الأعراض ومدى تأثيرها على حياة المريض. يتبع الأستاذ الدكتور محمد هطيف نهجًا تدريجيًا، يبدأ دائمًا بالخيارات غير الجراحية، وينتقل إلى الجراحة فقط عندما تكون الأعراض شديدة ومستمرة ولا تستجيب للعلاجات الأخرى.
العلاجات غير الجراحية (التحفظية)
في معظم الحالات، تكون العلاجات غير الجراحية كافية لإدارة أعراض خشونة فقرات الرقبة.
1. الراحة عند تفاقم الأعراض

فترة قصيرة من الراحة يمكن أن تساعد في تهدئة الأعراض الحادة لألم الرقبة.
في بعض الأحيان، يكون الحد من حركات الرقبة لفترة قصيرة، مثل فترة بعد الظهر أو يوم كامل، كافيًا لتقليل الالتهاب وتخفيف الألم. الراحة لا تعني الخمول التام، بل تجنب الأنشطة التي تزيد الألم.
2. العلاج بالكمادات الباردة و/أو الساخنة

العلاج بالكمادات الباردة والساخنة فعال كعلاج ذاتي لخشونة فقرات الرقبة.
يفضل بعض الأشخاص استخدام الكمادات الباردة، خاصة بعد النشاط الذي يؤدي إلى الألم، لتقليل الالتهاب والتورم. بينما يفضل مرضى آخرون الحرارة، مثل استخدام وسادة التدفئة أو لفافة حرارية، أو الحرارة الرطبة كحمام دافئ أو دش. يمكن التناوب بين الكمادات الباردة والساخنة للحصول على أقصى فائدة.
| نوع العلاج | الفوائد الرئيسية | متى يُستخدم |
|---|---|---|
| الكمادات الباردة | تقلل الالتهاب والتورم، تخدر المنطقة وتقلل الألم. | بعد الإصابة الحادة أو تفاقم الألم، لتقليل الالتهاب. |
| الكمادات الساخنة | تزيد تدفق الدم، ترخي العضلات المتشنجة، تخفف التيبس. | للألم المزمن والتيبس، قبل التمارين أو العلاج الطبيعي. |
3. الأدوية المتاحة دون وصفة طبية

قد توفر الأدوية التي لا تستلزم وصفة طبية راحة مؤقتة من آلام الرقبة.
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين (مثال: أدفيل) والنابروكسين (مثال: أليف) أو مثبطات COX-2 (مثال: سيليبريكس) يمكن أن تساعد في تخفيف الألم الناتج عن الالتهاب المصاحب للخشونة.
- الباراسيتامول (Acetaminophen): (مثال: تايلينول) هو مسكن آخر للألم متاح دون وصفة طبية يمكن أن يساعد.
يجب استشارة الصيدلي أو الطبيب قبل استخدام هذه الأدوية، خاصة إذا كان المريض يعاني من حالات صحية أخرى أو يتناول أدوية أخرى.
4. نمط الحياة النشط

المشي المنتظم يمكن أن يعزز عملية شفاء الجسم ويقلل الألم طويل الأمد الناتج عن خشونة فقرات الرقبة.
التمارين المعتدلة مفيدة للمفاصل، بما في ذلك المفاصل الوجيهية في الرقبة. بينما تكون الراحة ضرورية أحيانًا أثناء نوبة الألم الحادة، فإن دمج المزيد من الحركة في الروتين اليومي غالبًا ما يقلل من الألم طويل الأمد الناتج عن خشونة فقرات الرقبة. على سبيل المثال، الالتزام بنظام المشي يمكن أن يكون طريقة جيدة لزيادة النشاط اليومي وتعزيز إفراز الإندورفينات الطبيعية التي تحسن المزاج وتقلل الألم.
5. تعديل النشاطات اليومية
في بعض الأحيان، يمكن أن يمنع تحديد أو تقليل أو إلغاء بعض الأنشطة تفاقم نوبات الألم. على سبيل المثال، قد يجد الشخص أن حركة معينة في السباحة تسبب التواءً في الرقبة يزيد الألم. في هذه الحالة، يجب الحد من هذه الحركة أو تجنبها تمامًا في المستقبل. يختلف كل شخص فيما يتعلق بالأنشطة التي قد تكون أكثر إشكالية في تحفيز أعراض خشونة فقرات الرقبة.
6. العلاج الطبيعي

تمرين ثني الذقن يقوي عضلات الرقبة والكتف.
يمكن لأخصائي العلاج الطبيعي أو غيره من المهنيين الطبيين وضع برنامج تمارين وتمددات يستهدف الاحتياجات المحددة للمريض. عندما تصبح عضلات الرقبة أقوى وأكثر مرونة، تقل احتمالية تعرضها للتشنج والتسبب في الألم. يشمل العلاج الطبيعي تمارين التقوية، تمارين المرونة، العلاج اليدوي، وتقنيات أخرى مثل الموجات فوق الصوتية أو التحفيز الكهربائي لتقليل الألم وتحسين الوظيفة.
7. الأدوية الموصوفة بوصفة طبية

مرخيات العضلات قد تساعد في تقليل التشنجات العضلية المؤلمة في الرقبة والعضلات المحيطة بها.
قد يصف الطبيب:
*
مسكنات الألم الأفيونية (Opioids):
وتسمى أيضًا المخدرات، والتي تعمل على حجب مستقبلات الألم في الدماغ. تُستخدم عادة لفترة قصيرة وتحت إشراف طبي صارم بسبب مخاطر الإدمان.
*
مرخيات العضلات:
بجرعات أقوى من تلك المتاحة دون وصفة طبية، لتقليل التشنجات العضلية المؤلمة في الرقبة والعضلات المحيطة بها.
*
مضادات الاكتئاب ثلاثية الحلقات (Tricyclic Antidepressants):
بجرعات منخفضة يمكن أن تساعد في تخفيف الألم المزمن وتحسين النوم.
*
مضادات الاختلاج (Anticonvulsants):
مثل الجابابنتين أو البريجابالين، قد تكون فعالة في علاج الألم العصبي المرتبط بانضغاط الأعصاب.
تميل مسكنات الألم الموصوفة إلى أن تكون حلاً قصير الأمد ولا يُنصح بها على أساس مستمر.
8. حقن العمود الفقري
يمكن استخدام الحقن لتخفيف الألم مباشرة في المنطقة المصابة:
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن الستيرويدات في الفراغ فوق الجافية حول الحبل الشوكي لتقليل الالتهاب وتخفيف الألم العصبي.
- حقن المفاصل الوجيهية (Facet Joint Injections): تُحقن الستيرويدات والمخدر الموضعي مباشرة في المفاصل الوجيهية الملتهبة.
- حقن الكتلة العصبية (Nerve Blocks): تُحقن مادة مخدرة بالقرب من الأعصاب المتأثرة لتخفيف الألم.
9. استئصال الأعصاب بالترددات الراديوية (RFA)
هو إجراء طفيف التوغل يقوم بتوصيل الحرارة من طرف إبرة لإنشاء آفات على الأعصاب الصغيرة التي تغذي المفصل الوجيهي. يمنع هذا الإجراء هذه الأعصاب من إرسال إشارات الألم إلى الدماغ. بينما يمكن أن يوفر RFA راحة أطول أمدًا من حقن الكتلة العصبية أو حقن المفصل الوجيهي، إلا أنه لا يزال حلاً مؤقتًا لأن الأعصاب من المرجح أن تتجدد في غضون عام أو عامين. لا يُجرى RFA عادة إلا بعد نجاح حقن الكتلة العصبية و/أو حقن المفصل الوجيهي للمريض، مما يؤكد أن المفصل الوجيهي هو السبب المحتمل للألم.
هذه ليست قائمة كاملة بخيارات العلاج. توجد العديد من الخيارات الأخرى، بما في ذلك العلاج اليدوي (Manual Manipulation) والتدليك (Massage). سيجد معظم المصابين بخشونة فقرات الرقبة الراحة والتحكم في الأعراض من خلال الجمع بين أنواع متعددة من العلاج.
العلاجات الجراحية

في حالات نادرة، قد تُعتبر جراحة ACDF لعلاج خشونة فقرات الرقبة المزمنة.
بينما تميل خشونة فقرات الرقبة إلى أن تكون مزمنة، نادرًا ما تتقدم الأعراض بما يكفي لتتطلب الجراحة. بالنسبة للمرضى الذين يعانون من أعراض شديدة تعيق قدرتهم على أداء وظائفهم اليومية، مثل الخدر أو الضعف الذي يمتد إلى الذراع أو اليد، قد تكون الجراحة خيارًا. يحرص الأستاذ الدكتور محمد هطيف على تقييم كل حالة بعناية فائقة قبل التوصية بالجراحة، مؤكدًا أنها الملاذ الأخير بعد استنفاد جميع الخيارات غير الجراحية.
تشمل خيارات العلاج الجراحي الشائعة ما يلي:
1. استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF)
يقوم الجراح بالوصول إلى العمود الفقري من الجزء الأمامي للرقبة ويزيل القرص المتآكل عند مستوى الفقرات التي تسبب التغيرات التنكسية أعراضًا شديدة. ثم يتم استبدال القرص بفاصل يحافظ على ارتفاع كافٍ لجذور الأعصاب العنقية للمرور دون عوائق، ويتم دمج مستوى الفقرات بحيث لا تحدث حركة إضافية (ولا تدهور) في المستقبل. تُعد هذه الجراحة فعالة بشكل خاص في تخفيف الضغط على الأعصاب والحبل الشوكي.
2. استئصال الصفيحة الفقرية العنقية الخلفي (Posterior Cervical Laminectomy)
يقوم الجراح بالوصول إلى العمود الفقري العنقي من الجزء الخلفي للرقبة ويزيل الجزء الخلفي من الفقرة (الصفيحة والنتوء الشوكي) لإفساح المجال وتخفيف الضغط عن الحبل الشوكي. إذا كان استقرار العمود الفقري مصدر قلق، يمكن دمج استئصال الصفيحة الفقرية مع دمج الفقرات.
بينما تُعد جراحة الرقبة إجراءً آمنًا بشكل عام، فإن جميع العمليات الجراحية تحمل مخاطر. سيناقش المريض والطبيب الأستاذ الدكتور محمد هطيف الفوائد والمخاطر المحتملة قبل اتخاذ قرار نهائي بشأن الجراحة. يشتهر الدكتور هطيف بمهارته الجراحية العالية ودقته، مما يضمن أفضل النتائج الممكنة لمرضاه في صنعاء واليمن.
التعافي وإعادة التأهيل بعد علاج خشونة فقرات الرقبة
سواء كان العلاج غير جراحي أو جراحي، فإن مرحلة التعافي وإعادة التأهيل تلعب دورًا حاسمًا في تحقيق أفضل النتائج طويلة الأمد لمرضى خشونة فقرات الرقبة. يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام بالتعليمات الطبية وبرامج إعادة التأهيل لضمان الشفاء التام واستعادة الوظيفة.
التعافي بعد العلاج غير الجراحي
- الالتزام ببرنامج العلاج الطبيعي: هو جوهر التعافي. يجب على المريض أداء التمارين الموصى بها بانتظام لتقوية عضلات الرقبة، تحسين المرونة، وتقليل الألم.
- إدارة الألم: الاستمرار في استخدام الأدوية المسكنة أو المضادة للالتهاب حسب توجيهات الطبيب.
- تعديل نمط الحياة: تبني وضعيات صحيحة للجلوس والوقوف، استخدام الوسائد الداعمة للرقبة، وتجنب الأنشطة التي تزيد الألم.
- المتابعة الدورية: زيارة الأستاذ الدكتور محمد هطيف بانتظام لتقييم التقدم وتعديل خطة العلاج حسب الحاجة.
التعافي بعد الجراحة
تتطلب الجراحة فترة تعافٍ أطول وأكثر تعقيدًا:
- فترة المستشفى: قد يقضي المريض بضعة أيام في المستشفى بعد الجراحة للمراقبة وإدارة الألم.
- إدارة الألم بعد الجراحة: سيصف الدكتور هطيف أدوية قوية للألم في البداية، ثم يتم تقليلها تدريجيًا.
- العناية بالجرح: الحفاظ على نظافة وجفاف موقع الجراحة لمنع العدوى.
- طوق الرقبة (Cervical Collar): قد يُطلب من المريض ارتداء طوق رقبة لدعم وتثبيت الرقبة أثناء فترة الشفاء، خاصة بعد جراحة دمج الفقرات.
- العلاج الطبيعي وإعادة التأهيل: يبدأ عادة بعد بضعة أسابيع من الجراحة، ويُصمم خصيصًا للمريض لمساعدته على استعادة القوة والمرونة ونطاق الحركة.
- القيود على النشاط: تجنب رفع الأثقال،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك