تغيرات العمود الفقري العنقي مع التقدم في العمر: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: تغيرات العمود الفقري العنقي مع التقدم في العمر هي عملية طبيعية تؤثر على الفقرات والأقراص والمفاصل، مما قد يؤدي إلى تآكل وأعراض مثل الألم، التنميل، وفقدان التوازن. يتضمن العلاج خيارات تحفظية وجراحية، ويهدف إلى تخفيف الأعراض وتحسين جودة الحياة، تحت إشراف الأستاذ الدكتور محمد هطيف.
مقدمة: العمود الفقري العنقي رحلة عبر الزمن
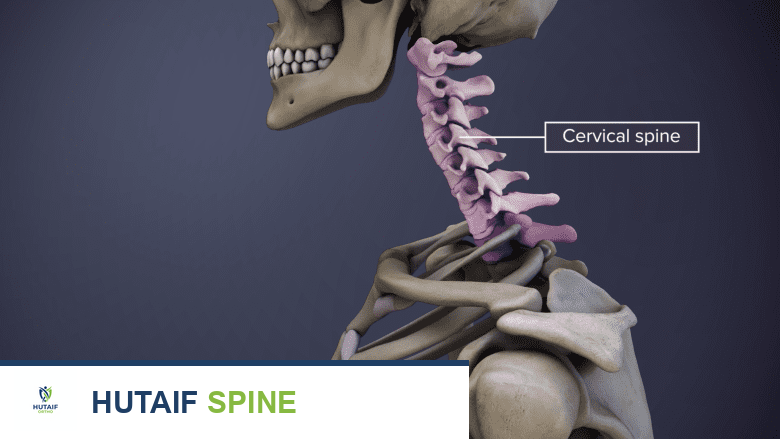
العمود الفقري العنقي، أو الرقبة، هو تحفة هندسية بيولوجية معقدة، يقع في نقطة محورية بين الدماغ والجسم. لا يقتصر دوره على دعم وزن الرأس الهائل وتوفير نطاق واسع من الحركة فحسب، بل هو أيضاً الممر الحيوي للإشارات الكهربائية والأوعية الدموية التي تغذي الدماغ وتربطه ببقية الأعضاء. تتكون هذه المنطقة الحيوية من سبع فقرات عنقية (C1-C7)، وستة أقراص بين فقرية تعمل كممتص للصدمات، بالإضافة إلى شبكة معقدة من العضلات والأوتار والأربطة والأوعية الدموية والأعصاب.
مع مرور السنوات، يخضع هذا الهيكل المعقد لتغيرات طبيعية لا مفر منها. هذه التغيرات، التي تبدأ منذ الولادة وتستمر طوال الحياة، يمكن أن تؤثر على بنية ووظيفة العمود الفقري العنقي، وقد تؤدي في بعض الحالات إلى ظهور أعراض مزعجة تؤثر على جودة الحياة. فهم هذه التغيرات العمرية أمر بالغ الأهمية للحفاظ على صحة الرقبة والوقاية من المشاكل المحتملة.
يقدم لكم الأستاذ الدكتور محمد هطيف، أحد أبرز أطباء جراحة العظام والعمود الفقري في صنعاء واليمن، هذا الدليل الشامل لفهم رحلة العمود الفقري العنقي عبر مراحل العمر المختلفة، وكيف يمكن التعامل مع التحديات التي قد تنشأ. بصفته مرجعاً موثوقاً في مجال جراحة العظام، يلتزم الدكتور هطيف بتقديم أحدث المعلومات وأفضل خيارات الرعاية لمرضاه.
شاهد فيديو تشريح العمود الفقري العنقي
التشريح المعقد للعمود الفقري العنقي
لفهم كيفية تغير العمود الفقري العنقي مع التقدم في العمر، يجب أولاً استيعاب مكوناته الأساسية ووظائفها. العمود الفقري العنقي هو الجزء العلوي من العمود الفقري، ويتميز بمرونة عالية وقوة لدعم الرأس وحماية الحبل الشوكي.
مكونات العمود الفقري العنقي الرئيسية
- الفقرات العنقية (Cervical Vertebrae): سبع فقرات مرقمة من C1 إلى C7. الفقرتان العلويتان، C1 (الأطلس) و C2 (المحور)، تتميزان بتركيب فريد يسمح بمعظم حركة الرأس والدوران. الفقرات السفلية (C3-C7) أكثر نموذجية في شكلها وتوفر الدعم والحماية.
-
الأقراص بين الفقرية (Intervertebral Discs):
ستة أقراص تقع بين الفقرات، باستثناء بين C1 و C2. تتكون هذه الأقراص من حلقة خارجية ليفية قوية (الأنولوس الليفي) ومركز هلامي ناعم (النواة اللبية). وظيفتها امتصاص الصدمات وتوفير المرونة للسماح بحركة الفقرات.
اكتشف المزيد عن الأقراص العنقية - المفاصل الوجهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من كل فقرة، وتربط الفقرات ببعضها البعض. توفر هذه المفاصل الاستقرار وتحدد نطاق الحركة.
- الأربطة والأوتار والعضلات: شبكة معقدة تعمل معاً لتوفير الدعم، الاستقرار، والحركة للرقبة والرأس. الأربطة تربط العظام ببعضها، والأوتار تربط العضلات بالعظام، والعضلات هي المسؤولة عن الحركة.
- الحبل الشوكي والأعصاب الشوكية: يمر الحبل الشوكي عبر القناة الشوكية المحمية بالفقرات. تتفرع الأعصاب الشوكية من الحبل الشوكي عبر فتحات تسمى الثقوب العصبية (Foramina) لتغذي الذراعين والكتفين وأجزاء أخرى من الجسم.
- الأوعية الدموية: شرايين وأوردة حيوية، مثل الشرايين الفقرية، تمر عبر العمود الفقري العنقي لتزويد الدماغ بالدم.
تعرف على تشريح العمود الفقري العنقي
يضمن هذا التصميم المعقد أن يتمكن العمود الفقري العنقي من أداء أدواره المتعددة بكفاءة، من دعم الرأس وحمايته إلى تسهيل الحركة ونقل الإشارات العصبية. ومع ذلك، فإن هذا التعقيد يجعله أيضاً عرضة للتغيرات مع مرور الوقت.
التطور الطبيعي والتغيرات العمرية للعمود الفقري العنقي
العمود الفقري العنقي لا يبقى ثابتاً طوال الحياة، بل يمر بسلسلة من التغيرات التطورية والتنكسية التي تشكل "تاريخه الطبيعي". فهم هذه المراحل يساعدنا على تمييز ما هو طبيعي من التغيرات التي قد تتطلب تدخلاً طبياً.

العمود الفقري العنقي لدى البالغين يوازن الرأس، يحمي الحبل الشوكي، ويوفر حركة للرقبة.
يمر العمود الفقري العنقي النموذجي بدورة الحياة التالية:
من الولادة حتى عمر سنتين
عند الولادة، تتميز الأقراص العنقية بحجمها الكبير وشكلها المستدير، وتكون مليئة بسائل هلامي يوفر توسيداً ممتازاً. تكون أجسام الفقرات صغيرة نسبياً وشبه كروية، تشبه شكل البطيخ. في حوالي الشهر الثالث من العمر، تبدأ اللوردوز العنقي (المنحنى الخلفي للرقبة) في التطور مع بدء الطفل في رفع رأسه. خلال هذه السنوات القليلة الأولى، يكون رأس الطفل متذبذباً بسبب صغر حجم العمود الفقري العنقي وعدم اكتمال نمو العضلات والأربطة الوضعية التي تدعمه. الجزء الأكثر حركة في العمود الفقري العنقي يقع في البداية عند مستوى الفقرتين C2-C3.
من عمر سنتين حتى 10 سنوات
تبدأ الأقراص العنقية في التسطح وتأخذ شكلاً أقل استدارة، بينما تصبح أجسام الفقرات أكبر نسبياً وأكثر استطالة (مستطيلة الشكل). يميل منحنى اللوردوز العنقي إلى أن يصبح أكبر حتى سن الخامسة، ثم يصبح أقل وضوحاً مع استمرار الفقرات العنقية في تغيير شكلها، وبدء العضلات والأربطة الوضعية في دعم الرأس بشكل أفضل.
شاهد فيديو رسوم متحركة لتشريح الفقرات العنقية
مرحلة المراهقة
بحلول أوائل مرحلة المراهقة، يكون العمود الفقري العنقي قد اتخذ معظم شكله البالغ، على الرغم من أن حجمه سيستمر في النمو لبضع سنوات أخرى. مقارنة بالعمود الفقري العنقي الأصغر سناً، يحتوي العمود الفقري للمراهق على مساحة أقل لخروج جذور الأعصاب عبر الفتحات العظمية في القناة الشوكية، والتي تسمى الثقوب العصبية. ينشأ هذا التغيير لأن المفاصل الوجهية، في الجزء الخلفي (الخلفي) من العمود الفقري العنقي، تميل إلى الأسفل بشكل أكبر وقد طورت المزيد من العظام بينما أصبح جذر العصب أيضاً أكبر. انتقل الجزء الأكثر حركة في العمود الفقري العنقي الآن من C2-C3 وصولاً إلى C5-C6 حيث يبقى خلال بقية فترة المراهقة والبلوغ. بشكل عام، فقدت الرقبة بعض المرونة مقابل المزيد من المتانة.
اكتشف كل شيء عن الأجزاء الحركية للعمود الفقري العنقي C2-C5
مرحلة البلوغ والشيخوخة
يصل العمود الفقري العنقي المكتمل النمو إلى ذروته من حيث توفير توازن مثالي لدعم الرأس وحماية الحبل الشوكي مع تمكين درجة عالية من الحركة. ومع ذلك، في هذه المرحلة، يكون قد بدأ أيضاً في إظهار بعض التنكس على الأقل. طوال فترة البلوغ، تفقد الأقراص العنقية تدريجياً ترطيبها، وتفقد المفاصل الوجهية المزيد والمزيد من الغضروف الواقي، ويميل العمود الفقري العنقي إلى الانحراف إلى الأمام بينما يميل ارتفاع الرقبة (وبالتالي الرأس) إلى الانخفاض.
شاهد فيديو رسوم متحركة لتشريح المفاصل الوجهية
بحلول سن السبعين، تظهر معظم الأعمدة الفقرية العنقية تنكساً كبيراً وواضحاً في الأشعة السينية وكذلك في صور الرنين المغناطيسي، على الرغم من أن عدداً قليلاً من الناس يشعرون أو يلاحظون أي أعراض. هذا التنكس الطبيعي هو جزء من عملية الشيخوخة، ولكنه لا يعني بالضرورة وجود ألم أو مشكلة.
متى تصبح التغيرات التنكسية خطيرة أعراض وعلامات
على الرغم من أن التغيرات التنكسية في العمود الفقري العنقي هي جزء طبيعي من عملية الشيخوخة، إلا أنها في بعض الحالات يمكن أن تتفاقم لتسبب مشاكل صحية خطيرة تتطلب تدخلاً طبياً. عندما يتقدم التنكس إلى درجة تضغط على الأعصاب أو الحبل الشوكي، تظهر أعراض قد تكون مؤلمة وموهنة.
أعراض اعتلال الجذور العنقية (Cervical Radiculopathy)
في بعض الحالات، يمكن أن يؤدي التنكس الشوكي إلى انضغاط أو التهاب جذر عصبي، مما يسبب أعراضاً تعرف باسم اعتلال الجذور العنقية. هذه الأعراض تميل إلى الإشعاع إلى الذراع وقد تشمل:
- ألم شديد: ألم حاد أو حارق يمتد من الرقبة إلى الكتف والذراع، وقد يصل إلى اليد والأصابع.
- تنميل ووخز (Pins-and-needles tingling): إحساس بالخدر أو "الإبر والدبابيس" في أجزاء معينة من الذراع أو اليد.
- خدر (Numbness): فقدان الإحساس أو ضعف الإحساس في منطقة معينة من الجلد.
- ضعف العضلات (Weakness): صعوبة في رفع الأشياء، ضعف في قبضة اليد، أو ضعف عام في عضلات الذراع المتأثرة.
تعرف على أعراض اعتلال الجذور العنقية
أعراض اعتلال النخاع الشوكي العنقي (Cervical Myelopathy)
من الممكن أيضاً أن يتوغل التنكس الشوكي في الجانب الرئيسي من القناة الشوكية ويضغط على الحبل الشوكي نفسه. هذه الحالة، المعروفة باسم اعتلال النخاع الشوكي العنقي، هي أكثر خطورة ويمكن أن تؤدي إلى مجموعة واسعة من الأعراض التي تؤثر على الجسم بأكمله، مثل:
- صعوبة في التنسيق (Coordination difficulties): صعوبة في أداء المهام الحركية الدقيقة مثل الكتابة أو إغلاق الأزرار.
- مشاكل في التوازن (Balance issues): الشعور بعدم الاستقرار أو السقوط المتكرر.
- صعوبة في المشي (Walking difficulties): مشية غير مستقرة أو سحب القدمين.
- مشاكل في وظيفة الأمعاء والمثانة (Bowel and bladder dysfunction): سلس البول أو البراز، أو صعوبة في التحكم.
- ألم ينتشر إلى الظهر أو الساق: ألم قد يمتد إلى أجزاء أخرى من العمود الفقري أو الأطراف السفلية.
- تغيرات في الإحساس: خدر أو وخز في اليدين أو القدمين، أو ضعف عام.

الخدر وفقدان التوازن بسبب التنكس الشوكي يستدعيان عناية طبية فورية.
إذا لم يتم معالجة أعراض اعتلال الجذور العنقية أو اعتلال النخاع الشوكي بواسطة طبيب متخصص، فمن الممكن حدوث تلف دائم للأعصاب. لذلك، من الضروري طلب العناية الطبية الفورية عند ظهور أي من هذه الأعراض. الأستاذ الدكتور محمد هطيف وفريقه المتخصص في صنعاء مستعدون لتقديم التشخيص الدقيق والعلاج الفعال.
تشخيص أمراض العمود الفقري العنقي المرتبطة بالعمر
التشخيص الدقيق هو حجر الزاوية في وضع خطة علاج فعالة لمشاكل العمود الفقري العنقي المرتبطة بالعمر. يعتمد الأستاذ الدكتور محمد هطيف في صنعاء على نهج شامل يجمع بين الفحص السريري الدقيق والتقنيات التصويرية المتقدمة لتحديد سبب الأعراض بدقة.
مراحل التشخيص
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ الدكتور هطيف بسؤال المريض عن الأعراض، متى بدأت، شدتها، العوامل التي تزيدها أو تخففها، التاريخ المرضي السابق، الأدوية التي يتناولها، وأي إصابات سابقة في الرقبة أو العمود الفقري.
- الفحص البدني: يتضمن تقييم نطاق حركة الرقبة، فحص القوة العضلية في الذراعين والساقين، اختبار ردود الأفعال (المنعكسات)، وتقييم الإحساس لتحديد أي علامات على انضغاط الأعصاب أو الحبل الشوكي.
-
الفحوصات التصويرية:
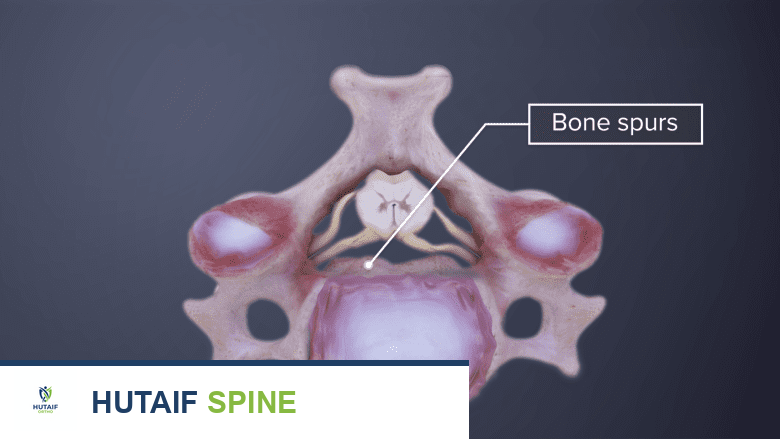
- الأشعة السينية (X-rays): تُظهر صور الأشعة السينية العظام بوضوح، ويمكنها الكشف عن علامات التنكس مثل تضييق المسافات بين الفقرات، تكون نتوءات عظمية (Osteophytes)، وتغيرات في محاذاة العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): هو الأداة الأكثر قيمة لتقييم الأنسجة الرخوة، مثل الأقراص بين الفقرية، الحبل الشوكي، والأعصاب. يكشف التصوير بالرنين المغناطيسي عن فتق القرص، تضيق القناة الشوكية (Spinal Stenosis)، انضغاط الأعصاب، وتغيرات في الحبل الشوكي نفسه.
- التصوير المقطعي المحوسب (CT Scan): يوفر صوراً تفصيلية للعظام أكثر من الأشعة السينية، وهو مفيد لتقييم بنية الفقرات، النتوءات العظمية، ومدى تضييق القناة الشوكية أو الثقوب العصبية.
- تصوير النخاع (Myelography): في بعض الحالات النادرة، قد يتم حقن صبغة تباين في القناة الشوكية قبل الأشعة السينية أو التصوير المقطعي المحوسب لتمييز الحبل الشوكي والأعصاب بشكل أفضل.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and Electromyography - NCS/EMG):
- تُستخدم هذه الفحوصات لتقييم وظيفة الأعصاب والعضلات. يمكنها المساعدة في تحديد ما إذا كانت الأعراض ناتجة عن انضغاط الأعصاب في الرقبة أو بسبب حالة أخرى تؤثر على الأعصاب الطرفية.
من خلال هذه الفحوصات المتكاملة، يتمكن الأستاذ الدكتور محمد هطيف من تحديد التشخيص الدقيق، وتحديد مدى خطورة التغيرات التنكسية، ووضع خطة علاج مخصصة لكل مريض.
كيف يتم تشخيص اعتلال الجذور العنقية؟
خيارات علاج تغيرات العمود الفقري العنقي
تعتمد خطة علاج تغيرات العمود الفقري العنقي المرتبطة بالعمر على شدة الأعراض، مدى التنكس، والحالة الصحية العامة للمريض. يهدف العلاج إلى تخفيف الألم، استعادة الوظيفة، ومنع تفاقم الحالة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء مجموعة واسعة من الخيارات العلاجية، بدءاً من التدابير التحفظية وصولاً إلى التدخلات الجراحية عند الضرورة.
العلاج التحفظي (غير الجراحي)
معظم حالات آلام الرقبة المرتبطة بالتنكس تستجيب للعلاج التحفظي. قد يشمل ذلك:
- الراحة وتعديل النشاط: تجنب الأنشطة التي تزيد الألم.
-
الأدوية:
- مسكنات الألم المتاحة دون وصفة طبية: مثل الباراسيتامول ومضادات الالتهاب غير الستيرويدية (NSAIDs) لتخفيف الألم والالتهاب.
- مرخيات العضلات: للمساعدة في تخفيف تشنجات العضلات.
- الأدوية العصبية: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- الستيرويدات الفموية: في بعض الحالات لتقليل الالتهاب الحاد.
- العلاج الطبيعي (Physiotherapy): برنامج علاجي مصمم لتقوية عضلات الرقبة، تحسين المرونة، استعادة نطاق الحركة، وتصحيح الوضعية. قد يشمل تمارين الإطالة، التقوية، العلاج اليدوي، والحرارة أو البرودة.
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): حقن مباشر للستيرويدات في الفراغ حول الحبل الشوكي أو جذور الأعصاب لتقليل الالتهاب وتخفيف الألم.
- حقن المفاصل الوجهية (Facet Joint Injections): حقن مخدر موضعي وستيرويد في المفاصل الوجهية الملتهبة لتخفيف الألم.
- العلاج بالترددات الراديوية (Radiofrequency Ablation): إجراء يستخدم الحرارة لتدمير الأعصاب الصغيرة التي تحمل إشارات الألم من المفاصل الوجهية.
- الدعامات أو الأطواق العنقية (Cervical Collars): قد تستخدم لفترة قصيرة لتوفير الدعم وتقليل الحركة، ولكن الاستخدام المطول قد يؤدي إلى ضعف العضلات.
- تغييرات في نمط الحياة: مثل تحسين وضعية النوم، استخدام وسادة داعمة، وممارسة التمارين الرياضية بانتظام.
العلاج الجراحي
يتم اللجوء إلى الجراحة فقط عندما تفشل العلاجات التحفظية في تخفيف الأعراض، أو عندما يكون هناك دليل على انضغاط شديد للأعصاب أو الحبل الشوكي يسبب ضعفاً متزايداً، أو اعتلالاً نخاعياً. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جراحات العمود الفقري العنقي، ويقدم خيارات جراحية مصممة خصيصاً لكل مريض.
تشمل الإجراءات الجراحية الشائعة:
- استئصال القرص العنقي الأمامي ودمج الفقرات (Anterior Cervical Discectomy and Fusion - ACDF): يتم إزالة القرص التالف من الجزء الأمامي للرقبة، ثم يتم دمج الفقرتين المجاورتين باستخدام طعم عظمي وصفيحة معدنية ومسامير لتثبيت المنطقة.
- استبدال القرص العنقي الاصطناعي (Artificial Disc Replacement - ADR): بدلاً من دمج الفقرات، يتم استبدال القرص التالف بقرص اصطناعي للحفاظ على الحركة في الجزء المصاب من العمود الفقري.
- استئصال الصفيحة الفقرية العنقية (Cervical Laminectomy): يتم إزالة جزء من العظم (الصفيحة الفقرية) من الجزء الخلفي للفقرة لتخفيف الضغط على الحبل الشوكي.
- رأب الصفيحة الفقرية (Laminoplasty): يتم إنشاء "باب" في الصفيحة الفقرية لزيادة المساحة المتاحة للحبل الشوكي دون إزالة العظم بالكامل.
- استئصال النتوءات العظمية (Foraminotomy): يتم توسيع الفتحة التي يخرج منها جذر العصب لتخفيف الضغط عليه.
يتم اتخاذ قرار الجراحة بعد تقييم دقيق من قبل الأستاذ الدكتور محمد هطيف، ومناقشة شاملة مع المريض حول المخاطر والفوائد المتوقعة. الهدف هو دائماً تحقيق أفضل النتائج الممكنة بأقل تدخل جراحي.
التعافي وإعادة التأهيل بعد علاج الرقبة
سواء كان العلاج تحفظياً أو جراحياً، فإن مرحلة التعافي وإعادة التأهيل تلعب دوراً حاسماً في استعادة الوظيفة الكاملة للرقبة وتحسين جودة الحياة. يشدد الأستاذ الدكتور محمد هطيف على أهمية الالتزام ببرنامج إعادة تأهيل مصمم خصيصاً لكل مريض.
بعد العلاج التحفظي
- الاستمرارية في التمارين: يجب على المرضى الاستمرار في التمارين الموصى بها من قبل أخصائي العلاج الطبيعي لتقوية العضلات وتحسين المرونة والوضعية.
- تعديل نمط الحياة: قد يتطلب الأمر تغييرات دائمة في عادات العمل أو النوم أو ممارسة الرياضة لتقليل الضغط على العمود الفقري العنقي.
- إدارة الألم: تعلم تقنيات إدارة الألم الذاتية والتعرف على علامات الإنذار التي قد تشير إلى تفاقم الحالة.
- المتابعة الدورية: زيارات منتظمة للأستاذ الدكتور محمد هطيف لتقييم التقدم وضبط خطة العلاج إذا لزم الأمر.
بعد الجراحة
تكون فترة التعافي بعد الجراحة أطول وتتطلب التزاماً أكبر.
-
المرحلة الأولية (أسابيع قليلة بعد الجراحة):
- **
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك