فشل عملية دمج الفقرات الأسباب الأعراض وخيارات العلاج المتقدمة في صنعاء
الخلاصة الطبية السريعة: فشل عملية دمج الفقرات هو عدم تحقيق استقرار العمود الفقري أو تخفيف الألم بعد الجراحة، ويحدث بسبب عوامل مثل الالتحام الكاذب أو فشل الغرسات. يشمل العلاج خيارات غير جراحية أو جراحة مراجعة لتقليل الألم واستعادة الوظيفة.
مقدمة عن فشل عملية دمج الفقرات
تُعد عملية دمج الفقرات (أو تثبيت الفقرات) إجراءً جراحيًا شائعًا يهدف إلى ربط فقرتين أو أكثر من فقرات العمود الفقري بشكل دائم، مما يقلل من الحركة بينهما ويخفف الألم الناتج عن عدم الاستقرار أو الانضغاط العصبي. ورغم أن هذه الجراحة غالبًا ما تكون ناجحة، إلا أن هناك حالات تُعتبر فيها عملية دمج الفقرات فاشلة.
تُصنف عملية دمج الفقرات على أنها غير ناجحة عندما تفشل في تحقيق هدفها الأساسي: تحسين استقرار العمود الفقري و/أو تخفيف الألم، سواء كان ذلك مباشرة بعد الجراحة أو بمرور الوقت. يمكن أن يكون هذا الفشل محبطًا للغاية للمرضى الذين يأملون في استعادة جودة حياتهم.
إن فهم أسباب فشل دمج الفقرات أمر بالغ الأهمية، ليس فقط للمرضى ولكن أيضًا للأطباء. تتضمن العوامل التي تساهم في هذا الفشل عمر المريض وحالته الصحية العامة، ونوع الجراحة، وعدد المستويات المدمجة، واستخدام الأدوات الجراحية لتثبيت الفقرات.
في هذا الدليل الشامل، سنتعمق في تفاصيل فشل عملية دمج الفقرات، بدءًا من التشريح الأساسي للعمود الفقري، مروراً بالأسباب الشائعة والأعراض المميزة، وصولاً إلى أساليب التشخيص والعلاج المتاحة. سيتم تسليط الضوء على خبرة الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العظام والعمود الفقري في صنعاء، والذي يتمتع بسجل حافل في التعامل مع حالات دمج الفقرات المعقدة والفاشلة، ويقدم للمرضى حلولًا متقدمة ورعاية متخصصة لاستعادة صحتهم ونشاطهم.
التشريح الأساسي للعمود الفقري ودور دمج الفقرات
لفهم سبب فشل عملية دمج الفقرات، من الضروري أولاً استيعاب التركيب الأساسي للعمود الفقري وكيف تعمل عملية الدمج.
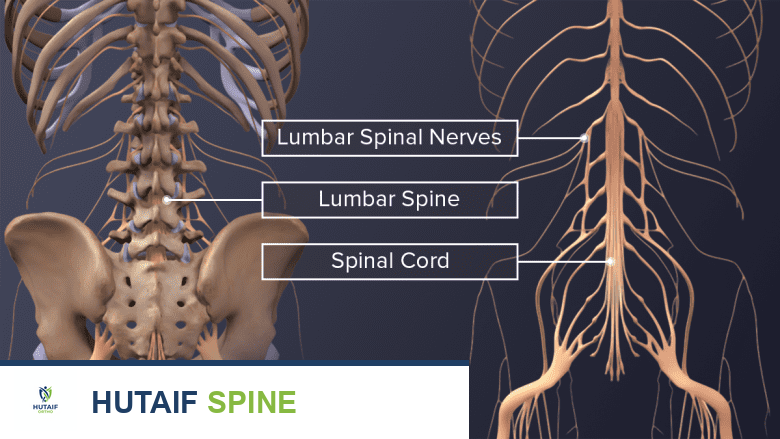
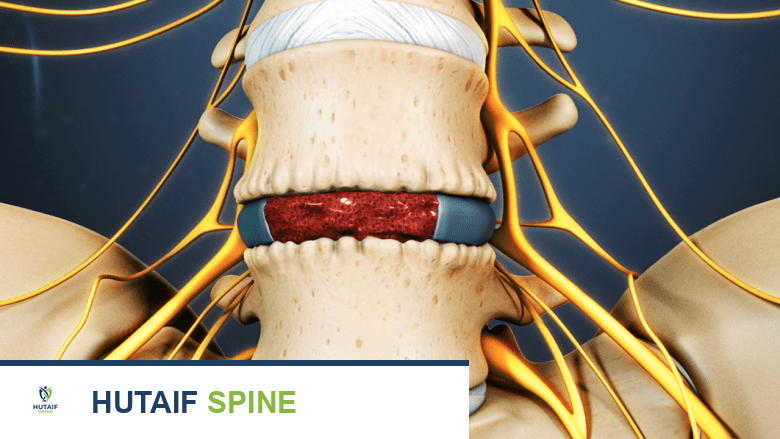
يتكون العمود الفقري من سلسلة من الفقرات العظمية المكدسة فوق بعضها البعض، مفصولة بأقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بالحركة. يمر الحبل الشوكي، وهو المسار الرئيسي للأعصاب، عبر قناة داخل هذه الفقرات. تهدف عملية دمج الفقرات إلى ربط فقرتين أو أكثر معًا بشكل دائم، مما يمنع الحركة بينهما. يتم ذلك عادةً باستخدام طعم عظمي (جزء من العظم) يتم وضعه بين الفقرات، ومع مرور الوقت، ينمو هذا الطعم ويلتحم مع الفقرات المحيطة ليخلق قطعة عظمية صلبة واحدة. غالبًا ما تُستخدم أدوات معدنية مثل البراغي والقضبان لتثبيت الفقرات في مكانها أثناء عملية الالتئام.
أهداف دمج الفقرات:
- تخفيف الألم: عن طريق تثبيت الفقرات التي تسبب الألم بسبب الحركة الزائدة أو عدم الاستقرار.
- تصحيح التشوهات: مثل الجنف أو الحداب.
- استقرار العمود الفقري: بعد إزالة قرص غضروفي أو ورم، أو في حالات الكسور.
عندما تفشل هذه العملية، فإنها تعني أن الأهداف المذكورة أعلاه لم تتحقق بشكل كامل، مما يؤدي إلى استمرار الألم أو ظهور مشاكل جديدة.
الأسباب وعوامل الخطر لفشل عملية دمج الفقرات
تتعدد الأسباب والعوامل التي يمكن أن تؤدي إلى فشل عملية دمج الفقرات، وهي تتراوح بين عوامل مرتبطة بالمريض نفسه، وعوامل جراحية، وأخرى تتعلق بالبيئة المحيطة. من المهم للمرضى فهم هذه العوامل لتقليل المخاطر قدر الإمكان ولتوقع النتائج المحتملة.
الالتحام الكاذب عدم تحقيق الاندماج العظمي الصلب
يُعد الالتحام الكاذب (Pseudoarthrosis) السبب الأكثر شيوعًا لفشل دمج الفقرات. يحدث هذا عندما تفشل الجراحة في تحقيق اندماج عظمي صلب وكامل بين القطاعات المدمجة. بدلاً من أن تتصل الفقرات معًا لتكوين قطعة عظمية واحدة، تبقى هناك حركة طفيفة أو عدم التحام كامل، مما يشكل "مفصلًا كاذبًا".
عندما تفشل الجراحة في تحقيق الاندماج العظمي المناسب بين القطاعات المدمجة، قد يبدأ بعض المرضى في الشعور بالأعراض، والتي تشمل بشكل أساسي آلام الظهر. عادة ما يقتصر الألم على أسفل الظهر وقد ينتشر أيضًا إلى الساق والقدم. يمكن أن يؤدي فشل الاندماج إلى فقدان الوظيفة وزيادة استخدام مسكنات الألم. يُعد فشل الاندماج أكثر شيوعًا في الجزء الفقري L5-S1.
التدخين
يُعد التدخين أحد أهم عوامل الخطر التي تزيد بشكل كبير من احتمالية فشل عملية دمج الفقرات. يطلق النيكوتين والمواد الكيميائية الأخرى الموجودة في التبغ في الجسم، مما يسبب اختلالات في وظائف التمثيل الغذائي، ويقلل من كثافة المعادن في العظام، ويقلل من تكوين العظام الجديدة، وفي النهاية يؤخر التئام العظام. كل هذه العوامل يمكن أن تؤدي إلى فشل الاندماج. يُنصح المرضى بشدة بالإقلاع عن التدخين قبل الجراحة وبعدها لتحسين فرص النجاح.
بعض مضادات الالتهاب غير الستيرويدية NSAIDs
على الرغم من فعاليتها في إدارة الألم بعد الجراحة، إلا أن بعض مضادات الالتهاب غير الستيرويدية (NSAIDs) قد ارتبطت بزيادة خطر الالتحام الكاذب بعد جراحة العمود الفقري. الكيتورولاك (Ketorolac) هو مثال شائع لدواء يُستخدم لتخفيف الألم بعد الجراحة، ولكنه قد يؤخر التئام العظام عند استخدامه بجرعات معينة أو لفترات طويلة. يجب على المرضى مناقشة جميع الأدوية التي يتناولونها مع الأستاذ الدكتور محمد هطيف وفريقه الطبي لضمان عدم تأثيرها سلبًا على عملية الشفاء.
اختيار طعم العظام

تُعد مواد طعم العظام ضرورية لتحفيز نمو العظام الجديدة بين الفقرات المدمجة. يمكن أن تكون هذه المواد من عظم المريض نفسه (الطعم الذاتي)، أو من عظم متبرع من بنك العظام (الطعم الخيفي)، أو مواد صناعية غالبًا ما تُملأ بنخاع عظم المريض.
بشكل عام، تُعتبر الطعوم الذاتية المأخوذة من عظم الحرقفة (الحوض) المعيار الذهبي لجراحات دمج الفقرات. ومع ذلك، قد لا يكون حصاد هذه الطعوم ممكنًا دائمًا بسبب مخاطر الألم في موقع الحصاد، والعدوى، وإصابة الأعصاب، ووقت الجراحة الأطول، وزيادة فقدان الدم لدى بعض المرضى.
تُعد الطعوم الخيفية، مثل الطعوم الخلوية وبروتين العظام المورفوجيني، بدائل فعالة للطعوم الذاتية لأنها سهلة الحصول والاستخدام وتساعد على نمو العظام. يختار الأستاذ الدكتور محمد هطيف بعناية أفضل نوع من الطعوم لكل مريض بناءً على حالته الفردية لضمان أفضل النتائج.
اختيار النهج الجراحي

تشير الأبحاث إلى أنه عندما يتم وضع الطعم العظمي تحت الضغط (كما هو الحال في دمج الأجسام الفقرية)، تكون هناك احتمالية أعلى لتحقيق اندماج أفضل مقارنة بوضعه تحت الشد (كما هو الحال في دمج الأجسام الفقرية الخلفي الجانبي). يوفر دمج الأجسام الفقرية مساحة سطحية متزايدة لتلامس العظام وقدرة الطعم على تحمل الحمل على الجزء الأمامي من العمود الفقري. عادة ما تترجم هذه العوامل إلى معدل اندماج أكثر ملاءمة. يعتمد اختيار النهج الجراحي على حالة المريض وتشوه العمود الفقري، ويقوم الأستاذ الدكتور محمد هطيف بتقييم كل حالة بدقة لاختيار التقنية الأنسب.
عدم كفاية تحضير موقع الجراحة
يعتمد نجاح الاندماج على التحضير الكافي لموقع الجراحة، والذي يشمل إزالة جميع الأنسجة الرخوة، ووضع الطعم العظمي بشكل صحيح، وتحضير الأسطح العظمية للفقرات لاستقبال الطعم العظمي. بشكل عام، توفر مساحة التلامس الأكبر بين العظم الفقري والطعم احتمالية أفضل لتحقيق اندماج صلب. أي إهمال في هذه الخطوات يمكن أن يعرض عملية الاندماج للخطر.
عدد المستويات المدمجة
تُعد عمليات دمج الفقرات متعددة المستويات، التي تشمل 3 مستويات أو أكثر، أكثر عرضة بشكل ملحوظ لخطر الإصابة بالالتحام الكاذب مقارنة بدمج مستوى واحد أو مستويين. كلما زاد عدد الفقرات المدمجة، زادت التحديات البيولوجية والميكانيكية لتحقيق اندماج صلب في جميع المستويات.
فشل الغرسات والأجهزة التعويضية

يمكن أن تفشل عملية دمج الفقرات إذا لم يكن هناك دعم كافٍ لتثبيت العمود الفقري أثناء عملية الاندماج. لذلك، قد تُستخدم الغرسات والأجهزة التعويضية للعمود الفقري، مثل براغي و قضبان الفقرات، كجبيرة داخلية لتثبيت العمود الفقري بينما يلتئم بعد جراحة العمود الفقري. ومع ذلك، مثل أي معدن آخر، يمكن أن تتعب هذه الأدوات وتتكسر بمرور الوقت.
قد يرتبط فشل الغرسة (مثل ارتخاء أو كسر البرغي أو القضيب) بفشل الاندماج ونتائج سريرية سيئة. في أسفل الظهر، تشمل المشاكل الشائعة المتعلقة بالغرسات ارتخاء براغي الفقرات، خاصة براغي S1، والعدوى. قد يُصاب بعض المرضى الذين يعانون من ارتخاء براغي الفقرات بآلام في الظهر ويحتاجون إلى جراحة مراجعة لإصلاح/إزالة الأجهزة.
مرض الجزء المجاور للاندماج

تتحمل المستويات الفقرية المتحركة المحيطة بالقطاعات المدمجة إجهادات إضافية حيث يتم تقييد الحركة عبر الاندماج. يُعتقد أن هذا الإجهاد الإضافي يساهم في ارتفاع معدل تنكس الأجزاء المجاورة، مما قد يؤدي إلى الألم والحاجة إلى جراحة إضافية في المستقبل. تُعرف هذه الحالة بمرض الجزء المجاور (Adjacent Segment Disease).
يُعتقد أن الإجهاد الذي يتعرض له مستوى مجاور وخطر مرض الجزء المجاور يزداد تدريجيًا مع زيادة عدد المستويات التي تم تثبيتها بالاندماج. لهذا السبب، قد تكون عمليات دمج الفقرات متعددة المستويات أكثر عرضة لخطر مرض الجزء المجاور مقارنة بعمليات دمج مستوى واحد.
تشير الأبحاث إلى أن ما لا يقل عن 30% من المرضى الذين خضعوا لدمج الفقرات القطنية قد يُصابون بمرض الجزء المجاور بمرور الوقت. في أسفل الظهر، يرتبط دمج الجزء الفقري L4-L5 بخطر أعلى للإصابة بمرض الجزء المجاور.
فقدان الاستقرار في الجزء المجاور

من الشائع أن يقوم الجراحون بإزالة الضغط عن مستوى فقري أعلى أو أسفل الجزء المدمج. إزالة الضغط هي إجراء جراحي يُجرى لتخفيف أعراض عرق النسا الناتجة عن انضغاط الأعصاب الشوكية. أثناء جراحة إزالة الضغط في أسفل الظهر، يتم إزالة جزء صغير من العظم فوق جذر العصب و/أو مادة القرص من تحت جذر العصب لإعطاء جذر العصب مساحة أكبر وتوفير بيئة شفاء أفضل.
عندما تُجرى عملية إزالة الضغط فوق الجزء المدمج، يمكن أن تتأثر سلامة الأربطة الشوكية القوية، والتي تعمل كأشرطة قوية لدعم وتثبيت العمود الفقري (خاصة عند الانحناء إلى الأمام)، بسبب الاستئصال، مما يؤدي في النهاية إلى عدم استقرار قطاعي في المنطقة.
الأعراض والعلامات التي تشير إلى فشل دمج الفقرات
تختلف أعراض فشل دمج الفقرات من مريض لآخر وقد تتراوح في شدتها. من المهم للمرضى أن يكونوا على دراية بهذه الأعراض وأن يبلغوا الأستاذ الدكتور محمد هطيف بأي تغييرات يلاحظونها بعد الجراحة.
الأعراض الشائعة تشمل:
- استمرار أو عودة الألم: هذا هو العرض الأكثر شيوعًا. قد يعاني المريض من استمرار الألم الذي كان يعاني منه قبل الجراحة، أو عودة الألم بعد فترة من التحسن، أو ظهور ألم جديد في منطقة الجراحة أو في مناطق أخرى من الظهر أو الأطراف.
- ألم الظهر المزمن: غالبًا ما يوصف الألم بأنه عميق ومستمر، وقد يزداد سوءًا مع الحركة أو الوقوف لفترات طويلة.
- ألم ينتشر إلى الساقين أو القدمين (عرق النسا): إذا كان الفشل يؤثر على الأعصاب، فقد يشعر المريض بألم حاد أو حارق أو وخز يمتد إلى الأرداف والساقين والقدمين.
- ضعف أو خدر في الأطراف: قد يحدث ضعف في العضلات أو خدر أو تنميل في الساقين أو القدمين، مما يدل على انضغاط عصبي.
- صعوبة في المشي أو الوقوف: بسبب الألم أو الضعف، قد يجد المريض صعوبة في أداء الأنشطة اليومية.
- تصلب العمود الفقري: قد يشعر المريض بزيادة في تصلب الظهر، خاصة في منطقة الاندماج.
- تغير في وضعية الجسم: قد يحاول المريض تغيير وضعية جسمه لا شعوريًا لتخفيف الألم، مما قد يؤدي إلى مشاكل أخرى.
- ألم في موقع حصاد الطعم العظمي: إذا تم أخذ الطعم من عظم المريض نفسه، فقد يستمر الألم في هذا الموقع.
من الضروري عدم تجاهل هذه الأعراض. إذا كنت تعاني من أي منها بعد عملية دمج الفقرات، فمن المهم استشارة الأستاذ الدكتور محمد هطيف لتقييم حالتك وتشخيص المشكلة بدقة.
التشخيص الدقيق لفشل دمج الفقرات
يُعد التشخيص الدقيق أمرًا بالغ الأهمية لتحديد سبب فشل دمج الفقرات ووضع خطة علاج فعالة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة شاملة من الأدوات والتقنيات التشخيصية لتقييم كل حالة بدقة.
خطوات التشخيص تشمل:
التاريخ الطبي والفحص السريري
يبدأ التشخيص بمراجعة شاملة للتاريخ الطبي للمريض، بما في ذلك تفاصيل الجراحة الأصلية، والأعراض الحالية، ومدى تأثيرها على جودة الحياة. يُجري الأستاذ الدكتور محمد هطيف فحصًا بدنيًا دقيقًا لتقييم نطاق الحركة، ومواقع الألم، والقوة العضلية، والإحساس، وردود الفعل العصبية.
التصوير الطبي المتقدم
- الأشعة السينية (X-rays): تُستخدم لتقييم استقرار العمود الفقري، والبحث عن علامات الالتحام الكاذب (مثل وجود فراغ بين الفقرات المدمجة)، وتقييم وضع الغرسات المعدنية (البراغي والقضبان) وتحديد ما إذا كان هناك أي كسر أو ارتخاء فيها. قد تُجرى أشعة سينية ديناميكية (في وضعيات الانحناء والثني) لتقييم الحركة غير الطبيعية.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مفصلة للعظام ويُعد الأداة الأكثر فعالية لتأكيد أو استبعاد الالتحام الكاذب. يمكن أن يكشف عن الجسور العظمية الدقيقة التي تشير إلى الاندماج، أو عدم وجودها في حالة الفشل.
- التصوير بالرنين المغناطيسي (MRI): مفيد لتقييم الأنسجة الرخوة، مثل الأعصاب والأقراص، وتحديد ما إذا كان هناك أي انضغاط عصبي جديد أو تندب حول الأعصاب، وكذلك لتقييم مرض الجزء المجاور.
- المسح العظمي (Bone Scan): يمكن أن يساعد في تحديد مناطق النشاط الأيضي العالي في العظام، والتي قد تشير إلى التهاب أو فشل في الاندماج.
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies and EMG)
قد تُجرى هذه الاختبارات لتقييم وظيفة الأعصاب وتحديد ما إذا كان هناك تلف عصبي أو انضغاط يساهم في الأعراض.
الحقن التشخيصية
في بعض الحالات، قد تُستخدم حقن التخدير الموضعي الموجهة (مثل حقن جذور الأعصاب أو المفاصل الوجيهية) لتحديد مصدر الألم بدقة. إذا خف الألم بشكل كبير بعد الحقن في منطقة معينة، فهذا يشير إلى أن هذه المنطقة هي مصدر المشكلة.
من خلال الجمع بين هذه الطرق التشخيصية، يمكن للأستاذ الدكتور محمد هطيف تحديد السبب الدقيق لفشل عملية دمج الفقرات ووضع خطة علاج شخصية ومناسبة لكل مريض.
خيارات العلاج المتاحة بعد فشل دمج الفقرات
بعد التشخيص الدقيق، يضع الأستاذ الدكتور محمد هطيف خطة علاجية شاملة تهدف إلى تخفيف الألم واستعادة الوظيفة وتحسين جودة حياة المريض. تعتمد خيارات العلاج على سبب الفشل وشدة الأعراض.
العلاج التحفظي غير الجراحي
في بعض الحالات، خاصة إذا كانت الأعراض خفيفة أو لم يكن هناك فشل كامل في الاندماج، قد يوصى بالعلاج التحفظي أولاً.
-
الأدوية:
- مسكنات الألم: مثل مضادات الالتهاب غير الستيرويدية (مع مراعاة المخاطر المذكورة سابقًا)، ومسكنات الألم التي لا تستلزم وصفة طبية، أو في بعض الحالات، الأدوية الأفيونية لفترة قصيرة تحت إشراف طبي صارم.
- مرخيات العضلات: للمساعدة في تخفيف التشنجات العضلية.
- أدوية الأعصاب: مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- العلاج الطبيعي: برنامج تأهيلي متخصص لتقوية عضلات الجذع والظهر، وتحسين المرونة، وتعليم المريض الوضعيات الصحيحة لتخفيف الضغط على العمود الفقري.
-
الحقن:
- حقن الستيرويد فوق الجافية: لتقليل الالتهاب والألم حول الأعصاب.
- حقن المفاصل الوجيهية: لتخفيف الألم الناتج عن التهاب المفاصل في الأجزاء المجاورة.
- العلاج بالترددات الراديوية: لتثبيط الأعصاب التي تنقل إشارات الألم.
- تعديل نمط الحياة: الإقلاع عن التدخين، الحفاظ على وزن صحي، وممارسة التمارين الرياضية بانتظام.
العلاج الجراحي (جراحة المراجعة)
إذا فشل العلاج التحفظي في تخفيف الأعراض، أو إذا كان هناك فشل ميكانيكي واضح (مثل الالتحام الكاذب أو فشل الغرسات)، فقد تكون جراحة المراجعة ضرورية. يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في إجراء جراحات المراجعة المعقدة.
أهداف جراحة المراجعة:
- تحقيق اندماج عظمي صلب.
- تخفيف الضغط عن الأعصاب.
- استبدال أو إزالة الغرسات الفاشلة.
- معالجة مرض الجزء المجاور.
أنواع جراحات المراجعة:
-
إعادة دمج الفقرات (Revision Fusion):
- تتضمن إزالة الأنسجة الليفية التي تمنع الاندماج، وتحضير الأسطح العظمية مرة أخرى، وإدخال طعم عظمي جديد، وربما استخدام أدوات تثبيت جديدة أو إضافية لضمان استقرار أكبر.
- قد يستخدم الأستاذ الدكتور محمد هطيف تقنيات متقدمة مثل عوامل النمو العظمي (BMP) أو محفزات الاندماج الكهربائية للمساعدة في تعزيز نمو العظام.
- إزالة الغرسات الفاشلة واستبدالها: إذا كانت البراغي أو القضبان قد ارتخت أو انكسرت، يتم إزالتها واستبدالها بأخرى جديدة، غالبًا ما تكون أكبر أو أطول لتوفير تثبيت أفضل.
- إزالة الضغط (Decompression): إذا كان هناك انضغاط عصبي جديد بسبب مرض الجزء المجاور أو تندب، فقد تُجرى عملية إزالة الضغط لتحرير الأعصاب.
- تمديد الاندماج: في حالات مرض الجزء المجاور الشديد، قد يكون من الضروري تمديد الاندماج ليشمل الفقرات المجاورة المتضررة.
- جراحة استبدال القرص الصناعي (Artificial Disc Replacement): في حالات نادرة ومحددة لمرض الجزء المجاور، قد يكون استبدال القرص الصناعي خيارًا للحفاظ على الحركة في الجزء المجاور، إذا كانت الحالة تسمح بذلك.
يُجري الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا لكل حالة لتحديد النهج الجراحي الأنسب، مع التركيز على تقليل المخاطر وتحقيق أفضل النتائج الممكنة للمرضى في صنعاء واليمن.
التعافي وإعادة التأهيل بعد جراحة المراجعة
تُعد مرحلة التعافي وإعادة التأهيل جزءًا حيويًا من رحلة العلاج بعد جراحة المراجعة لفشل دمج الفقرات. تتطلب هذه المرحلة صبرًا والتزامًا لضمان أفضل النتائج واستعادة جودة الحياة. يوجه الأستاذ الدكتور محمد هطيف مرضاه خلال هذه العملية، بالتعاون مع فريق من المتخصصين في العلاج الطبيعي.
المرحلة المبكرة بعد الجراحة (الأسابيع الأولى):
- إدارة الألم: سيتم وصف أدوية لتخفيف الألم والسيطرة على أي إزعاج بعد الجراحة.
- العناية بالجرح: تعليمات مفصلة حول كيفية العناية بموقع الجراحة لمنع العدوى.
- الحركة المبكرة: سيُشجع المريض على النهوض والمشي لمسافات قصيرة في أقرب وقت ممكن بعد الجراحة، تحت إشراف. هذا يساعد على منع المضاعفات مثل الجلطات الدموية ويعزز الدورة الدموية.
- قيود الحركة: قد يوصي الأستاذ الدكتور محمد هطيف بارتداء دعامة للظهر لدعم العمود الفقري وتقييد بعض الحركات (مثل الانحناء أو الالتواء أو رفع الأثقال) لحماية موقع الاندماج أثناء التئامه.
برنامج إعادة التأهيل (من 6 أسابيع إلى عدة أشهر):
- العلاج الطبيعي: يُعد العلاج الطبيعي حجر الزاوية في التعافي. سيصمم أخصائي العلاج
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك