جراحة دمج الفقرات لعلاج الانزلاق الفقاري البرزخي: دليل شامل من الأستاذ الدكتور محمد هطيف
الخلاصة الطبية الشاملة: يُعد الانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis) حالة معقدة في العمود الفقري تتطلب تشخيصًا دقيقًا وخطة علاجية مخصصة. عندما تفشل العلاجات التحفظية في تخفيف الألم الشديد أو معالجة الأعراض العصبية المتفاقمة، تصبح جراحة دمج الفقرات خيارًا علاجيًا فعالًا للغاية. تهدف هذه الجراحة إلى تثبيت الفقرات، تخفيف الضغط على الأعصاب، واستعادة استقرار العمود الفقري، مما يحسن جودة حياة المريض بشكل كبير. في صنعاء، يقدم الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز 20 عامًا وتقنياته الجراحية المتقدمة مثل الجراحة المجهرية والمناظير 4K، رعاية متخصصة وخيارات علاجية متكاملة لضمان أفضل النتائج الممكنة للمرضى الذين يعانون من هذه الحالة.

مقدمة: فهم الانزلاق الفقاري البرزخي وخيارات العلاج الجراحي المتخصصة
يُعد الانزلاق الفقاري البرزخي (Isthmic Spondylolisthesis) حالة تصيب العمود الفقري، حيث تنزلق فقرة من مكانها الطبيعي فوق الفقرة التي تليها، نتيجة لوجود كسر إجهادي أو عيب خلقي في الجزء البيني من الفقرة (Pars Interarticularis). هذا الانزلاق يمكن أن يسبب آلامًا مزمنة في الظهر، وعرق النسا، وضعفًا أو خدرًا في الساقين، مما يؤثر بشكل كبير على جودة حياة الفرد وقدرته على أداء الأنشطة اليومية.
تتراوح خيارات العلاج للانزلاق الفقاري البرزخي من التدابير التحفظية إلى التدخل الجراحي. بينما يمكن للعديد من المرضى الاستفادة من العلاج الطبيعي والأدوية والحقن، يجد آخرون أن أعراضهم لا تتحسن أو تتفاقم بمرور الوقت، مما يجعل الجراحة ضرورة ملحة. تُعد جراحة دمج الفقرات (Spinal Fusion) الخيار الجراحي الأكثر شيوعًا وفعالية في هذه الحالات، حيث تهدف إلى تثبيت الفقرات المتأثرة، وتحرير الأعصاب المضغوطة، واستعادة استقرار العمود الفقري بشكل دائم.
في هذا الدليل الشامل، سنتعمق في كل جوانب الانزلاق الفقاري البرزخي، بدءًا من تشريح العمود الفقري وصولًا إلى الأسباب، الأعراض، طرق التشخيص، وخيارات العلاج المتاحة، مع التركيز بشكل خاص على جراحة دمج الفقرات. سنسلط الضوء على دور الأستاذ الدكتور محمد هطيف، الأستاذ بجامعة صنعاء واستشاري جراحة العظام والعمود الفقري، في تقديم الرعاية المتخصصة والنتائج الممتازة للمرضى في اليمن، مستفيدًا من خبرته الواسعة التي تتجاوز عقدين من الزمن واستخدامه لأحدث التقنيات الجراحية.
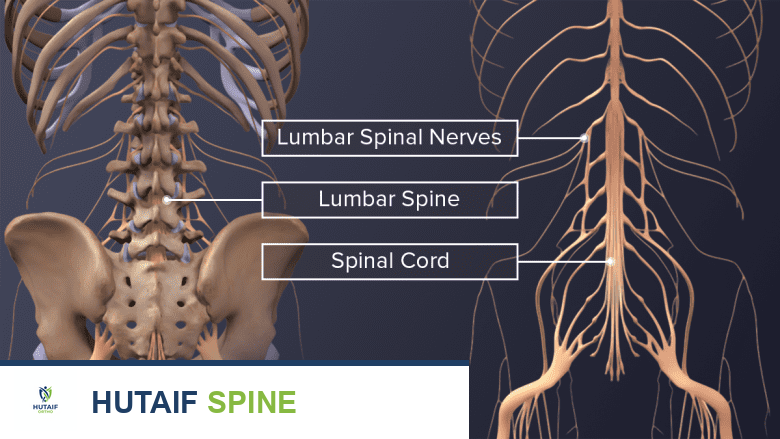
تشريح العمود الفقري: أساس فهم الانزلاق الفقاري البرزخي
لفهم الانزلاق الفقاري البرزخي، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري، خاصة الجزء القطني منه (Lower Back)، حيث تحدث معظم حالات الانزلاق. يتكون العمود الفقري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي والأعصاب.
- الفقرات: كل فقرة تتكون من جسم فقري أمامي قوي يحمل الوزن، وقوس فقري خلفي يحيط بالحبل الشوكي. يحتوي القوس الفقري على عدة نتوءات عظمية: اثنان جانبيان (النتوءات المستعرضة)، وواحد خلفي (النتوء الشوكي). الجزء الأهم في سياق الانزلاق البرزخي هو "البرزخ" أو "الجزء البيني" (Pars Interarticularis)، وهو جسر عظمي رفيع يربط النتوءات المفصلية العلوية والسفلية للفقرة.
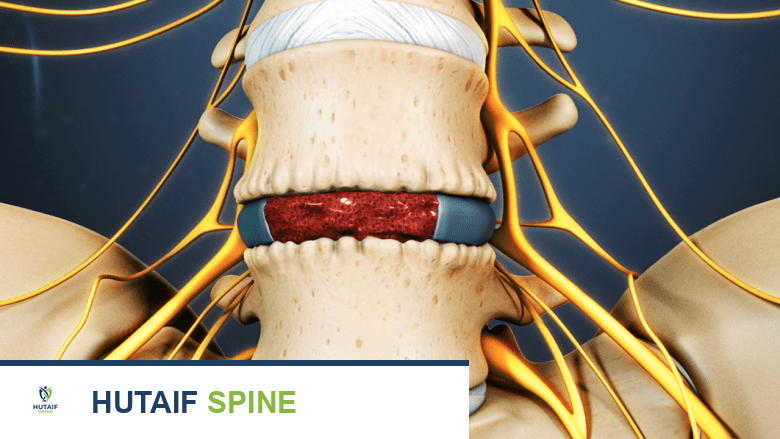
- الأقراص الفقرية (Discs): بين كل فقرتين توجد أقراص مرنة تعمل كوسائد لامتصاص الصدمات وتسمح بحركة العمود الفقري.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتساعد على توجيه حركة العمود الفقري وتوفير الاستقرار.
- الحبل الشوكي والأعصاب: يمر الحبل الشوكي عبر القناة الفقرية، وتتفرع منه الأعصاب الشوكية التي تمتد إلى أجزاء مختلفة من الجسم، ناقلة الإشارات الحسية والحركية.
في حالة الانزلاق الفقاري البرزخي، يحدث كسر في الجزء البيني (Pars Interarticularis)، مما يضعف استقرار الفقرة ويسمح لها بالانزلاق إلى الأمام فوق الفقرة السفلية. هذا الانزلاق يمكن أن يضيق القناة الشوكية أو الفتحات التي تخرج منها الأعصاب (الثقوب العصبية)، مما يؤدي إلى الضغط على الأعصاب وظهور الأعراض.
الأسباب وعوامل الخطر للانزلاق الفقاري البرزخي
الانزلاق الفقاري البرزخي ليس مجرد انزلاق عادي للغضروف، بل هو حالة عظمية هيكلية تبدأ عادة بكسر إجهادي في الجزء البيني (Pars Interarticularis) للفقرة. هذا الكسر يُعرف باسم "انحلال الفقار" (Spondylolysis). إذا تطور هذا الكسر وسمح للفقرة بالانزلاق إلى الأمام، فإنه يُسمى "الانزلاق الفقاري البرزخي" (Isthmic Spondylolisthesis).
الأسباب الرئيسية:
- كسور الإجهاد في الجزء البيني (Pars Interarticularis): هذا هو السبب الأكثر شيوعًا. يحدث الكسر نتيجة للإجهاد المتكرر على الجزء البيني، خاصة في الأنشطة التي تتضمن تمديد الظهر بشكل مفرط (فرط البسط)، مثل الجمباز، كرة القدم، رفع الأثقال، والرقص.
- الاستعداد الوراثي: يعتقد أن هناك استعدادًا وراثيًا لضعف الجزء البيني، مما يجعله أكثر عرضة للكسر تحت الإجهاد. قد يولد بعض الأشخاص بجزء بيني أرق أو أضعف.
- النمو السريع خلال فترة المراهقة: يمكن أن يؤدي النمو السريع إلى زيادة الضغط على العمود الفقري، مما يزيد من خطر كسور الإجهاد.
- الصدمات أو الإصابات الحادة: على الرغم من أنها أقل شيوعًا، إلا أن الصدمات القوية للظهر يمكن أن تسبب كسرًا في الجزء البيني.
عوامل الخطر:
- الرياضات عالية التأثير: الرياضات التي تتطلب تمديدًا متكررًا للعمود الفقري (مثل الجمباز، الغوص، رفع الأثقال، كرة القدم الأمريكية) تزيد بشكل كبير من خطر الإصابة.
- العمر: غالبًا ما يظهر الانزلاق البرزخي في مرحلة الطفولة المتأخرة أو المراهقة، خاصةً لدى الرياضيين الشباب. ومع ذلك، قد لا تظهر الأعراض إلا في مرحلة البلوغ مع تدهور الحالة.
- الجنس: قد يكون الذكور أكثر عرضة للإصابة بانحلال الفقار، بينما قد تكون الإناث أكثر عرضة لتطور الانزلاق بعد الكسر.
- الاستعداد العائلي: وجود تاريخ عائلي للحالة يزيد من خطر الإصابة.
الأعراض والتشخيص الدقيق للانزلاق الفقاري البرزخي
يمكن أن تتراوح أعراض الانزلاق الفقاري البرزخي من خفيفة إلى شديدة، وتعتمد على درجة الانزلاق ومقدار الضغط على الأعصاب. في بعض الحالات، قد لا تظهر أي أعراض على الإطلاق، ويكتشف الانزلاق بالصدفة أثناء فحوصات أخرى.
الأعراض الشائعة:
- ألم أسفل الظهر: هو العرض الأكثر شيوعًا. يمكن أن يكون الألم خفيفًا ومتقطعًا أو شديدًا ومزمنًا. غالبًا ما يزداد سوءًا مع الأنشطة التي تتضمن الوقوف لفترات طويلة أو فرط بسط الظهر، ويتحسن بالراحة أو الانحناء إلى الأمام.
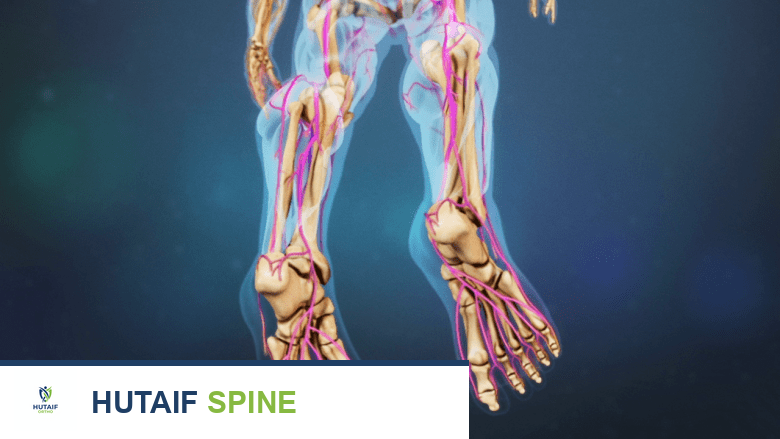
- ألم ينتشر إلى الساقين (عرق النسا): إذا كان الانزلاق يضغط على جذور الأعصاب، فقد يشعر المريض بألم حاد أو حارق أو خدر أو وخز يمتد من الأرداف إلى أسفل إحدى الساقين أو كلتيهما.
- ضعف في الساقين: في الحالات الأكثر شدة، قد يؤدي الضغط على الأعصاب إلى ضعف في عضلات الساقين، مما يؤثر على المشي أو الوقوف.
- تصلب في الظهر والأرداف: قد يشعر المريض بتصلب في المنطقة المصابة، مما يحد من نطاق الحركة.
- تشنجات عضلات الفخذ الخلفية (Hamstring Tightness): غالبًا ما تتطور استجابة لألم الظهر، وتؤدي إلى صعوبة في فرد الساقين.
- تغير في المشية: قد يتبنى المريض مشية مميزة لتخفيف الضغط على الأعصاب، مثل الانحناء إلى الأمام قليلاً.
- متلازمة ذيل الفرس (Cauda Equina Syndrome): هذه حالة نادرة وخطيرة تتطلب تدخلًا طبيًا طارئًا. تحدث عندما يكون هناك ضغط شديد على حزمة الأعصاب في نهاية الحبل الشوكي، وتتضمن أعراضها ضعفًا شديدًا في الساقين، خدرًا في منطقة السرج (الأرداف، الأعضاء التناسلية، الفخذ الداخلي)، وفقدان السيطرة على المثانة أو الأمعاء.
التشخيص الدقيق:
يتطلب التشخيص الدقيق للانزلاق الفقاري البرزخي تقييمًا شاملاً من قبل أخصائي جراحة العظام والعمود الفقري مثل الأستاذ الدكتور محمد هطيف.
-
التاريخ الطبي والفحص السريري:
- يستمع الطبيب إلى وصف المريض للأعراض، تاريخها، وما الذي يخففها أو يزيدها سوءًا.
- يتضمن الفحص السريري تقييمًا لوضعية المريض، نطاق حركة العمود الفقري، وفحصًا عصبيًا لتقييم قوة العضلات، الإحساس، وردود الفعل في الساقين. يبحث الطبيب عن علامات الضغط على الأعصاب مثل اختبار رفع الساق المستقيمة الإيجابي.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): هي الفحص الأول والأكثر أهمية. تُظهر الأشعة السينية الجانبية الانزلاق بوضوح. تُجرى أيضًا أشعة سينية في أوضاع الانحناء للأمام والخلف (Flexion-Extension Views) لتقييم استقرار العمود الفقري وتحديد ما إذا كان الانزلاق يزداد سوءًا مع الحركة. يمكن أن تظهر الأشعة السينية أيضًا كسر الجزء البيني (Spondylolysis) على شكل "طوق" حول رقبة "الكلب الاسكتلندي" في صور الأشعة المائلة.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا أكثر تفصيلاً للعظام ويساعد في تحديد موقع وحجم كسر الجزء البيني بدقة، وكذلك تقييم أي تضيق في القناة الشوكية أو الثقوب العصبية.
- التصوير بالرنين المغناطيسي (MRI): يُستخدم لتقييم الأنسجة الرخوة مثل الأقراص الفقرية، الحبل الشوكي، والأعصاب. يُظهر الرنين المغناطيسي بوضوح ما إذا كانت هناك أي ضغط على الأعصاب نتيجة للانزلاق أو لانتفاخ القرص.
- التصوير الومضاني للعظام (Bone Scintigraphy): في بعض الحالات، قد يُستخدم لتحديد ما إذا كان كسر الجزء البيني نشطًا (يُشفى أو يسبب التهابًا).
تصنيف الانزلاق الفقاري البرزخي (تصنيف مايردينغ Meyerding Classification):
يُصنف الانزلاق الفقاري البرزخي بناءً على درجة انزلاق الفقرة الأمامية فوق الفقرة السفلية، ويُقاس كنسبة مئوية من عرض جسم الفقرة السفلية:
- الدرجة الأولى (Grade I): انزلاق أقل من 25%.
- الدرجة الثانية (Grade II): انزلاق بين 25% و 50%.
- الدرجة الثالثة (Grade III): انزلاق بين 50% و 75%.
- الدرجة الرابعة (Grade IV): انزلاق بين 75% و 100%.
- الدرجة الخامسة (Grade V) - الانزلاق الكامل (Spondyloptosis): انزلاق الفقرة بالكامل من الفقرة السفلية.
يساعد هذا التصنيف الأطباء في تحديد شدة الحالة وتوجيه خيارات العلاج.
خيارات العلاج الشاملة: من التحفظي إلى الجراحي
تعتمد خطة علاج الانزلاق الفقاري البرزخي على شدة الأعراض، درجة الانزلاق، عمر المريض، ومستوى نشاطه. يبدأ العلاج عادةً بالخيارات التحفظية غير الجراحية، وإذا لم تكن فعالة، يتم النظر في التدخل الجراحي.
1. العلاج التحفظي (غير الجراحي):
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى الجراحة.
- الراحة وتعديل النشاط: يُنصح بتجنب الأنشطة التي تزيد الألم، خاصة تلك التي تتضمن فرط بسط الظهر أو رفع الأثقال. قد يتضمن ذلك تقليل المشاركة في الرياضات عالية التأثير.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين والنابروكسين، لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- مسكنات الألم الموصوفة: في بعض الحالات، قد يصف الطبيب مسكنات أقوى.
- أدوية آلام الأعصاب: مثل الجابابنتين أو البريجابالين، للتحكم في الألم العصبي (عرق النسا).
-
العلاج الطبيعي:
يعتبر جزءًا حيويًا من العلاج التحفظي. يركز على:
- تقوية عضلات الجذع والبطن (Core Muscles) لدعم العمود الفقري.
- تحسين المرونة ونطاق الحركة.
- تعلم وضعيات الجسم الصحيحة وتجنب الحركات التي تزيد الألم.
- تمارين الإطالة لعضلات الفخذ الخلفية.
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): يمكن حقن الستيرويدات مباشرة في الفراغ حول الأعصاب لتخفيف الالتهاب والألم العصبي. توفر هذه الحقن راحة مؤقتة ولكنها ليست حلاً دائمًا.
- الدعامات أو الأحزمة الظهرية: قد يوصى بها لفترة وجيزة لتوفير الدعم وتقليل الحركة، ولكن لا ينبغي الاعتماد عليها لفترة طويلة لتجنب ضعف العضلات.
- فقدان الوزن: إذا كان المريض يعاني من زيادة في الوزن، فإن فقدان الوزن يمكن أن يقلل الضغط على العمود الفقري.
2. العلاج الجراحي: جراحة دمج الفقرات (Spinal Fusion)
يُعتبر العلاج الجراحي عادةً عندما تفشل العلاجات التحفظية في توفير الراحة الكافية لمدة 6 أشهر أو أكثر، أو عندما تتفاقم الأعراض العصبية (مثل ضعف الساق، الخدر الشديد، أو متلازمة ذيل الفرس). الهدف الرئيسي من الجراحة هو تخفيف الضغط على الأعصاب، وتثبيت الفقرات المتأثرة، واستعادة استقرار العمود الفقري.
متى تكون الجراحة ضرورية؟
- ألم شديد ومزمن لا يستجيب للعلاج التحفظي.
- أعراض عصبية متفاقمة (ضعف متزايد، خدر، صعوبة في المشي).
- تدهور واضح في جودة الحياة بسبب الألم والقيود الوظيفية.
- انزلاق كبير أو متزايد (الدرجة الثانية وما فوق، خاصة إذا كان يزداد سوءًا).
- متلازمة ذيل الفرس (حالة طارئة).
أنواع جراحة دمج الفقرات للانزلاق الفقاري البرزخي:
توجد عدة طرق لدمج الفقرات، ويختار الجراح الأنسب بناءً على حالة المريض ودرجة الانزلاق وموقع الضغط العصبي. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في جميع هذه التقنيات، ويستخدم أحدثها لضمان أفضل النتائج.
-
الدمج الخلفي بين الأجسام الفقرية (Posterior Lumbar Interbody Fusion - PLIF):
- يتم الوصول إلى العمود الفقري من الخلف.
- يتم إزالة القرص الفقري التالف وجزء من العظم الضاغط على الأعصاب (استئصال الصفيحة الفقرية Laminectomy).
- يتم إدخال دعامات (أقفاص) مملوءة بعظام طعمية (Bone Graft) في الفراغ بين الفقرات.
- يتم تثبيت الفقرات بواسطة مسامير وقضبان معدنية من الخلف.
-
الدمج عبر الثقوب بين الأجسام الفقرية (Transforaminal Lumbar Interbody Fusion - TLIF):
- مشابهة لـ PLIF ولكن يتم الوصول إلى القرص من جانب واحد عبر الفتحة العصبية (Foramen)، مما يقلل من الحاجة لسحب الأعصاب الشوكية ويقلل من إصابة العضلات.
- تُعد هذه التقنية غالبًا أقل توغلاً.
-
الدمج الأمامي بين الأجسام الفقرية (Anterior Lumbar Interbody Fusion - ALIF):
- يتم الوصول إلى العمود الفقري من الأمام عبر شق في البطن.
- يتم إزالة القرص الفقري ويتم إدخال دعامة مملوءة بعظام طعمية.
- يمكن تثبيت الفقرات بمسامير وقضبان من الأمام أو بالاشتراك مع تثبيت خلفي.
- غالبًا ما تسمح هذه التقنية برفع القرص بشكل أفضل واستعادة محاذاة العمود الفقري.
-
الدمج الخلفي الجانبي (Posterolateral Fusion - PLF):
- يتم وضع عظام طعمية على جانبي العمود الفقري بين النتوءات المستعرضة للفقرات.
- يتم تثبيت الفقرات بمسامير وقضبان من الخلف.
- لا تتضمن إزالة القرص الفقري بالضرورة.
-
الدمج الجانبي المباشر بين الأجسام الفقرية (Direct Lateral Interbody Fusion - DLIF/XLIF):
- يتم الوصول إلى العمود الفقري من الجانب عبر شقوق صغيرة، مما يقلل من إصابة عضلات الظهر.
- تُستخدم هذه التقنية غالبًا للوصول إلى الفقرات القطنية العلوية.

تقنيات الأستاذ الدكتور محمد هطيف المتقدمة في جراحة العمود الفقري:
يتميز الأستاذ الدكتور محمد هطيف بتبنيه لأحدث التقنيات الجراحية التي تضمن دقة أعلى، تعافيًا أسرع، ونتائج أفضل للمرضى:
- الجراحة المجهرية (Microsurgery): تسمح هذه التقنية للجراح برؤية مكبرة وواضحة للمنطقة الجراحية، مما يقلل من الأضرار التي تلحق بالأنسجة المحيطة ويقلل من خطر إصابة الأعصاب.
- التقنيات طفيفة التوغل (Minimally Invasive Techniques): باستخدام شقوق صغيرة وأدوات متخصصة، يمكن للأستاذ الدكتور هطيف إجراء عمليات الدمج بضرر أقل للعضلات والأنسجة، مما يؤدي إلى ألم أقل بعد الجراحة، وفترة تعافٍ أقصر، وتقليل الحاجة إلى مسكنات الألم.
- استخدام تقنيات التصوير المتقدمة (مثل الأشعة السينية في الوقت الفعلي - Fluoroscopy): لضمان دقة وضع المسامير والقضبان.
جدول مقارنة بين العلاج التحفظي والجراحي للانزلاق الفقاري البرزخي
| المعيار | العلاج التحفظي | العلاج الجراحي (دمج الفقرات) |
|---|---|---|
| دواعي الاستعمال | ألم خفيف إلى متوسط، لا يوجد ضعف عصبي كبير، استجابة للعلاج. | ألم شديد ومزمن لا يستجيب للعلاج التحفظي، ضعف عصبي متفاقم، انزلاق كبير. |
| الأهداف | تخفيف الأعراض، تحسين الوظيفة، منع تفاقم الحالة. | تخفيف الضغط على الأعصاب، تثبيت الفقرات، استعادة استقرار العمود الفقري. |
| الفعالية | جيد في الحالات الخفيفة والمتوسطة. | فعال للغاية في تخفيف الألم وتحسين الوظيفة في الحالات الشديدة. |
| وقت التعافي | أسابيع إلى شهور، يعتمد على الاستجابة. | أسابيع للتعافي الأولي، شهور لالتئام الدمج بالكامل (6-12 شهرًا). |
| المخاطر | آثار جانبية للأدوية، عدم تحسن الأعراض، تفاقم الحالة. | مخاطر الجراحة (عدوى، نزيف، تلف الأعصاب)، عدم الالتئام، ألم مزمن. |
| التكلفة | أقل تكلفة (زيارات طبيب، علاج طبيعي، أدوية). | أعلى تكلفة (عملية جراحية، إقامة بالمستشفى، إعادة تأهيل). |
| العودة للأنشطة | عادة سريعة، مع تعديلات. | تدريجية ومقيدة في البداية، ثم عودة كاملة بعد الالتئام. |
الإجراء الجراحي التفصيلي: خطوة بخطوة في جراحة دمج الفقرات
تُعد جراحة دمج الفقرات إجراءً معقدًا يتطلب خبرة جراحية عالية وتخطيطًا دقيقًا. فيما يلي نظرة عامة مفصلة على الخطوات الأساسية التي يتبعها الأستاذ الدكتور محمد هطيف في إجراء هذه الجراحة، مع التركيز على السلامة والدقة.
1. التحضير قبل الجراحة:
- التقييم الشامل: يجري الأستاذ الدكتور محمد هطيف تقييمًا شاملاً للمريض يتضمن مراجعة التاريخ الطبي، الفحص البدني، وجميع الفحوصات التصويرية (أشعة سينية، CT، MRI).
- المناقشة: يناقش الجراح مع المريض وأسرته تفاصيل الإجراء، الفوائد المتوقعة، المخاطر المحتملة، وخطة التعافي.
- فحوصات ما قبل الجراحة: تشمل فحوصات الدم، تخطيط القلب الكهربائي، وتقييم التخدير للتأكد من أن المريض لائق صحيًا للجراحة.
- التوقف عن بعض الأدوية: قد يُطلب من المريض التوقف عن تناول بعض الأدوية مثل مميعات الدم قبل الجراحة بأيام.
2. التخدير:
- يتم إجراء الجراحة تحت التخدير العام. يتأكد فريق التخدير من أن المريض مرتاح وغير واعٍ تمامًا طوال فترة الجراحة.
3. الوضعية الجراحية والشق:
- يُوضع المريض في وضعية مناسبة (عادةً على بطنه لجراحة الدمج الخلفي) للسماح بالوصول الأمثل إلى العمود الفقري.
- يتم تعقيم المنطقة الجراحية بعناية.
- يقوم الأستاذ الدكتور محمد هطيف بإجراء شق جراحي. يمكن أن يكون هذا الشق طويلاً في الجراحة المفتوحة التقليدية، أو عدة شقوق صغيرة في التقنيات طفيفة التوغل (Minimally Invasive Surgery - MIS) التي يفضلها الدكتور هطيف كلما أمكن.

4. الوصول إلى العمود الفقري:
- يتم سحب العضلات والأنسجة الرخوة بلطف للوصول إلى الفقرات المتأثرة. في الجراحة المجهرية والطفيفة التوغل، يتم استخدام أدوات خاصة للحفاظ على الأنسجة المحيطة قدر الإمكان.
5. تخفيف الضغط على الأعصاب (Decompression):
-
إذا كان هناك ضغط على الأعصاب، يقوم الجراح بإزالة الجزء العظمي أو القرصي الذي يسبب الضغط. يمكن أن يشمل ذلك:
- استئصال الصفيحة الفقرية (Laminectomy): إزالة جزء من الصفيحة العظمية التي تغطي القناة الشوكية.
- استئصال القرص (Discectomy): إزالة القرص الفقري التالف الذي قد يكون منتفخًا أو منزلقًا ويضغط على الأعصاب.
- توسيع الثقبة (Foraminotomy): توسيع الفتحات التي تخرج منها الأعصاب.
- يتم استخدام المجهر الجراحي لضمان دقة متناهية في هذه الخطوة الحساسة لحماية الأعصاب.
6. تحضير موقع الدمج وإدخال الطعم العظمي:
- بعد إزالة القرص (في حالات الدمج بين الأجسام الفقرية)، يتم تحضير أسطح الفقرات العلوية والسفلية عن طريق كشط الغضاريف المتبقية لإعدادها للالتئام.
- يتم إدخال مادة طعمية عظمية (Bone Graft) في الفراغ بين الفقرات. يمكن أن يكون الطعم العظمي ذاتيًا (من عظم المريض نفسه، عادةً من الحوض)، أو من متبرع (Allograft)، أو مواد صناعية (Synthetic Graft Substitutes). يختار الأستاذ الدكتور هطيف النوع الأنسب لتعزيز الالتئام العظمي.
7. التثبيت الداخلي (Internal Fixation):
- لضمان استقرار الفقرات أثناء عملية الالتئام، يتم تثبيتها باستخدام أدوات معدنية.
- يتم إدخال مسامير خاصة (Pedicle Screws) في الفقرات فوق وتحت منطقة الدمج.
- يتم توصيل هذه المسامير بقضبان معدنية (Rods) على جانبي العمود الفقري.
- يتم استخدام تقنيات التصوير بالأشعة السينية في الوقت الفعلي (Fluoroscopy) لضمان وضع المسامير والقضبان بدقة متناهية.
- في حالات الدمج بين الأجسام الفقرية (PLIF, TLIF, ALIF)، يتم أيضًا إدخال قفص (Cage) بين الفقرات في مكان القرص الذي تمت إزالته. هذا القفص، غالبًا ما يكون مصنوعًا من التيتانيوم أو مواد أخرى متوافقة حيويًا، يساعد في الح
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك