أدوات تثبيت دمج الفقرات: دليل شامل للمرضى مع الأستاذ الدكتور محمد هطيف
الخلاصة الطبية السريعة: أدوات تثبيت دمج الفقرات هي أجهزة طبية حيوية تستخدم لزيادة استقرار العمود الفقري وتسهيل التئام الاندماج العظمي بعد جراحة الدمج. يتم اختيارها بعناية فائقة بناءً على حالة المريض ومستوى الفقرات المستهدفة، وتعد أساسية لنجاح العملية وتقليل مخاطر الفشل.
مقدمة حول أدوات تثبيت دمج الفقرات
تُعد جراحات دمج الفقرات من الإجراءات الجراحية المعقدة التي تهدف إلى تخفيف الألم وتحسين استقرار العمود الفقري عن طريق ربط فقرتين أو أكثر ببعضهما البعض لتشكيل كتلة عظمية واحدة. ولتحقيق هذا الهدف بنجاح، تلعب "أدوات تثبيت دمج الفقرات" دورًا محوريًا وحاسمًا. هذه الأدوات، التي تطورت بشكل كبير على مر السنين، ليست مجرد دعامات ميكانيكية، بل هي جزء لا يتجزأ من عملية الشفاء، حيث توفر البيئة المثالية لالتئام العظام.
في هذا الدليل الشامل، سنتعمق في فهم ماهية أدوات تثبيت دمج الفقرات، ولماذا هي ضرورية للغاية، وما هي أنواعها المختلفة التي يستخدمها الجراحون في مناطق العمود الفقري المتعددة (العنقية، الصدرية، والقطنية). كما سنتناول المخاطر المحتملة المرتبطة بها وكيفية التعامل معها.
يُعد الأستاذ الدكتور محمد هطيف، أحد أبرز جراحي العمود الفقري في صنعاء واليمن، بخبرته الواسعة وتطبيقه لأحدث التقنيات العالمية، مرجعاً أساسياً للمرضى الذين يبحثون عن حلول فعالة وموثوقة لمشاكل العمود الفقري. في مركزه، يتم اختيار وتطبيق أدوات تثبيت دمج الفقرات بأقصى درجات الدقة لضمان أفضل النتائج الممكنة.

فهم تشريح العمود الفقري وأهميته في الجراحة
قبل الغوص في تفاصيل أدوات التثبيت، من الضروري فهم البنية الأساسية للعمود الفقري. يتكون العمود الفقري من سلسلة من العظام الصغيرة تسمى "الفقرات"، والتي تتراص فوق بعضها البعض لتشكل قناة واقية للحبل الشوكي. بين كل فقرتين توجد أقراص مرنة تعمل كوسائد امتصاص للصدمات وتسمح بالحركة. ينقسم العمود الفقري إلى ثلاث مناطق رئيسية:
- العمود الفقري العنقي (الرقبة): يتكون من 7 فقرات (C1-C7)، وهو الأكثر مرونة ويسمح بمجموعة واسعة من حركات الرأس والرقبة.
- العمود الفقري الصدري (الجزء العلوي من الظهر): يتكون من 12 فقرة (T1-T12)، وهو أكثر استقرارًا بسبب ارتباطه بالقفص الصدري.
- العمود الفقري القطني (الجزء السفلي من الظهر): يتكون من 5 فقرات (L1-L5)، وهو يحمل معظم وزن الجسم ويتحمل قدرًا كبيرًا من الضغط والحركة.
- العجز والعصعص: فقرات ملتحمة في قاعدة العمود الفقري.
تكمن أهمية هذا الفهم التشريحي في أن كل منطقة من العمود الفقري تتطلب أنواعًا مختلفة من أدوات التثبيت وتقنيات جراحية محددة نظرًا لاختلاف وظائفها ومستويات حركتها وقربها من الهياكل العصبية والأوعية الدموية الحيوية. خبرة الأستاذ الدكتور محمد هطيف في تشخيص وتحديد المنطقة المصابة بدقة هي حجر الزاوية في التخطيط الجراحي الناجح.
الحالات التي تستدعي جراحة دمج الفقرات
تُعد جراحة دمج الفقرات حلاً جراحيًا لمجموعة واسعة من الحالات التي تسبب الألم، عدم الاستقرار، أو الضغط على الأعصاب في العمود الفقري. الهدف الأساسي هو إزالة مصدر الألم أو الضغط، ثم تثبيت الفقرات لضمان الشفاء ومنع تكرار المشكلة. من أبرز الحالات التي تستدعي هذه الجراحة ما يلي:
- أمراض القرص التنكسية: عندما يتآكل القرص بين الفقرات ويفقد قدرته على امتصاص الصدمات، مما يؤدي إلى الألم وعدم الاستقرار.
- الجنف (Scoliosis) وتشوهات العمود الفقري الأخرى: انحناءات غير طبيعية في العمود الفقري يمكن أن تسبب الألم وتشوهًا وتؤثر على وظائف الأعضاء الداخلية.
- كسور العمود الفقري: كسور الفقرات الناتجة عن الصدمات أو الهشاشة، والتي قد تسبب عدم استقرار أو ضغطًا على الحبل الشوكي.
- انزلاق الفقار (Spondylolisthesis): انزلاق فقرة واحدة فوق الأخرى، مما يسبب ضغطًا على الأعصاب وألمًا شديدًا.
- تضيق القناة الشوكية (Spinal Stenosis): تضييق المساحة حول الحبل الشوكي أو جذور الأعصاب، مما يسبب الألم والخدر والضعف.
- عدم استقرار العمود الفقري: ناتج عن الأورام، الالتهابات، أو ضعف الأربطة، مما يجعل الفقرات تتحرك بشكل غير طبيعي.
- التهاب المفاصل في العمود الفقري: تآكل الغضاريف في مفاصل العمود الفقري، مما يسبب الألم وتقييد الحركة.
- العدوى أو الأورام: التي قد تتطلب إزالة جزء من الفقرة أو القرص، وبالتالي الحاجة إلى الدمج للحفاظ على الاستقرار.
في مركز الأستاذ الدكتور محمد هطيف، يتم إجراء تقييم شامل لكل مريض لتحديد ما إذا كانت جراحة دمج الفقرات هي الخيار الأنسب، مع الأخذ في الاعتبار تاريخ المريض الطبي، شدة الأعراض، ونتائج الفحوصات التصويرية.
أعراض مشاكل العمود الفقري التي تتطلب الدمج
تتنوع الأعراض التي قد تشير إلى ضرورة النظر في جراحة دمج الفقرات، وتعتمد بشكل كبير على موقع المشكلة في العمود الفقري وشدتها. غالبًا ما تكون هذه الأعراض مزمنة وتؤثر بشكل كبير على جودة حياة المريض. من أبرز هذه الأعراض:
- الألم المزمن: وهو العرض الأكثر شيوعًا، وقد يكون موضعيًا في الرقبة، الجزء العلوي من الظهر، أو أسفل الظهر. يمكن أن ينتشر الألم إلى الذراعين أو الساقين (اعتلال الجذور).
- الخدر أو التنميل: إحساس بالوخز أو الخدر في الذراعين أو الساقين أو اليدين أو القدمين، ناتج عن ضغط على الأعصاب.
- الضعف العضلي: صعوبة في تحريك الأطراف أو رفع الأشياء، وقد يؤثر على القدرة على المشي أو الوقوف.
- صعوبة في الوقوف أو المشي: خاصة في حالات تضيق القناة الشوكية أو انزلاق الفقار، حيث قد يشعر المريض بتحسن عند الانحناء إلى الأمام.
- فقدان السيطرة على المثانة أو الأمعاء: في الحالات الشديدة والطارئة التي تتطلب تدخلًا فوريًا، مثل متلازمة ذنب الفرس.
- تشوه العمود الفقري المرئي: مثل انحناءات الجنف أو الحداب، التي يمكن رؤيتها بالعين المجردة.
- تصلب وتيبس العمود الفقري: خاصة في الصباح أو بعد فترات طويلة من عدم الحركة.
عند مواجهة أي من هذه الأعراض، من الضروري استشارة طبيب متخصص في العمود الفقري. الأستاذ الدكتور محمد هطيف وفريقه يقدمون تشخيصًا دقيقًا وخطط علاج مخصصة لمعالجة هذه المشاكل بفعالية.
تشخيص الحاجة إلى دمج الفقرات
تحديد ما إذا كان المريض بحاجة إلى جراحة دمج الفقرات يتطلب عملية تشخيص شاملة ودقيقة. يعتمد الأستاذ الدكتور محمد هطيف على مجموعة من الأدوات والتقنيات لتقييم حالة العمود الفقري بدقة وتحديد أفضل مسار علاجي:
-
التاريخ المرضي والفحص السريري:
- التاريخ المرضي: يتم جمع معلومات مفصلة عن الأعراض، متى بدأت، ما الذي يزيدها أو يخففها، وأي علاجات سابقة.
- الفحص السريري: يقوم الطبيب بتقييم مدى حركة العمود الفقري، قوة العضلات، ردود الفعل العصبية، والإحساس في الأطراف للكشف عن أي علامات لضغط الأعصاب أو ضعفها.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): توفر صورًا للعظام وتساعد في الكشف عن الكسور، التشوهات مثل الجنف، علامات التهاب المفاصل، وعدم استقرار الفقرات. قد تؤخذ الأشعة السينية في أوضاع مختلفة (الانثناء والانبساط) لتقييم حركة الفقرات.
- التصوير بالرنين المغناطيسي (MRI): يُعد الأداة الأكثر فعالية لتقييم الأنسجة الرخوة مثل الأقراص، الحبل الشوكي، والأعصاب. يكشف عن الانزلاقات الغضروفية، تضيق القناة الشوكية، الأورام، والالتهابات.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مفصلة للعظام والهياكل العظمية، وهو مفيد لتقييم الكسور المعقدة، نمو العظام الشاذ، وتخطيط الجراحة.
- المسح العظمي (Bone Scan): يستخدم للكشف عن الالتهابات، الأورام، أو الكسور الإجهادية.
-
الفحوصات العصبية الكهربائية:
- تخطيط كهربية العضل (EMG) ودراسات توصيل الأعصاب (NCS): تُستخدم لتقييم وظيفة الأعصاب والعضلات، وتحديد ما إذا كان هناك ضغط عصبي ومستوى الضرر.
-
الحقن التشخيصية:
- قد يتم حقن مخدر موضعي أو ستيرويد في مناطق محددة من العمود الفقري (مثل مفاصل الوجه أو حول جذور الأعصاب) لتحديد مصدر الألم بدقة. إذا خف الألم بعد الحقن، فهذا يشير إلى أن تلك المنطقة هي مصدر المشكلة.
بناءً على نتائج هذه الفحوصات، يقوم الأستاذ الدكتور محمد هطيف بوضع خطة علاجية مخصصة، والتي قد تشمل جراحة دمج الفقرات مع استخدام أدوات التثبيت المناسبة.
أهمية أدوات تثبيت دمج الفقرات في نجاح الجراحة
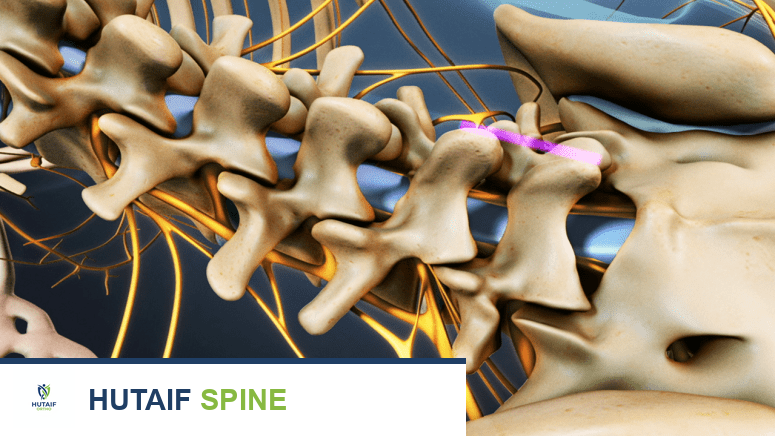
تُعد أدوات تثبيت دمج الفقرات (Spinal Instrumentation) حجر الزاوية في جراحات دمج العمود الفقري الحديثة، حيث تلعب دورًا حيويًا في تحقيق نتائج ناجحة وطويلة الأمد. تهدف هذه الأجهزة الطبية إلى توفير بيئة مثالية لالتئام العظام، مما يعزز فرص الاندماج الكامل والصلب بين الفقرات.

صفائح ومسامير معدنية تثبت العمود الفقري أثناء عملية الدمج.
تتمثل الأهداف الرئيسية لاستخدام أدوات التثبيت في جراحات دمج الفقرات في الآتي:
- توفير الاستقرار الفوري للعمود الفقري: بعد إزالة الأقراص التالفة أو تصحيح التشوهات، يصبح العمود الفقري غير مستقر. توفر أدوات التثبيت دعمًا فوريًا، مما يسمح للمريض بالتحرك بأمان نسبيًا بعد الجراحة.
- تحسين معدلات نجاح الاندماج العظمي: يلتئم العظم بشكل أكثر فعالية في بيئة قليلة الحركة. تعمل أدوات التثبيت على تقييد الحركة في الجزء المدمج من العمود الفقري، مما يقلل من فرص "التحرك الكاذب" (pseudoarthrosis) حيث يفشل العظم في الالتئام بشكل صحيح. هذا يقلل بشكل كبير من خطر فشل الاندماج العظمي، والذي قد يؤدي إلى استمرار الألم والحاجة إلى جراحة مراجعة.
- تصحيح محاذاة العمود الفقري: في حالات مثل الجنف أو الحداب أو انزلاق الفقار، يمكن استخدام أدوات التثبيت لإعادة الفقرات إلى محاذاتها الطبيعية أو شبه الطبيعية، مما يخفف الضغط على الأعصاب ويحسن الميكانيكا الحيوية للعمود الفقري.
- استعادة ارتفاع القرص وتوسيع المساحة العصبية (تخفيف الضغط غير المباشر): يمكن استخدام الأقفاص (cages) لملء المساحة بين الفقرات بعد إزالة القرص. هذه الأقفاص، غالبًا ما تكون مملوءة بطعم عظمي، تساعد على استعادة الارتفاع الطبيعي للقرص، مما يؤدي إلى توسيع القناة الشوكية وفتحات الأعصاب (foramina) بشكل غير مباشر، وبالتالي تخفيف الضغط على الأعصاب.
- تأمين الطعم العظمي: تُستخدم أدوات التثبيت لتثبيت مواد الطعم العظمي (bone graft) داخل الفضاء بين الفقرات، مما يوفر إطارًا لنمو العظم الجديد ويضمن تماسًا جيدًا بين الطعم والفقرات المجاورة.
لقد أظهرت الدراسات أن جراحات الدمج التي لا تستخدم أدوات التثبيت لديها خطر أعلى بكثير لفشل الاندماج العظمي الصلب (pseudoarthrosis) في الجزء المعالج من العمود الفقري. هذا الفشل عادة ما يؤدي إلى اتحاد غير طبيعي للمفصل وتقليل الشفاء، مما يسبب الألم وغالبًا ما يتطلب جراحة دمج إضافية للتصحيح.
يُولي الأستاذ الدكتور محمد هطيف أهمية قصوى لاختيار أدوات التثبيت المناسبة لكل حالة، معتمدًا على أحدث الأبحاث والتقنيات لضمان أفضل فرصة لنجاح الاندماج وتخفيف آلام المرضى في صنعاء.
للمزيد من المعلومات حول فشل جراحة دمج الفقرات، يمكنك قراءة فشل جراحة دمج الفقرات .
أنواع أدوات تثبيت دمج الفقرات واستخداماتها
يعتمد نوع أدوات التثبيت المستخدمة لدمج جزء من العمود الفقري على عدة عوامل حاسمة، بما في ذلك الجزء المحدد من العمود الفقري الذي يتم علاجه، الارتفاع المطلوب بين الفقرات بعد إزالة القرص، والنهج الجراحي المتبع (أمامي، خلفي، أو جانبي). يتمتع الأستاذ الدكتور محمد هطيف بخبرة واسعة في اختيار وتطبيق هذه الأدوات المتنوعة لضمان أفضل النتائج الجراحية.
أدوات تثبيت الفقرات العنقية
تُجرى معظم جراحات دمج الفقرات العنقية عند أو تحت الفقرة العنقية الثالثة (C3). يمكن أن تتم هذه الجراحات من خلال نهج أمامي (استئصال القرص العنقي الأمامي والدمج - ACDF)، نهج خلفي (PCDF)، أو نهج أمامي وخلفي مشترك، وقد تشمل مستويات متعددة.
تشمل الأدوات الشائعة المستخدمة لدمج الفقرات العنقية مجموعة من الآتي:
- براغي الجمجمة (Cranial screws): توضع في قاعدة الجمجمة وتُوصل ببراغي عنقية باستخدام قضبان، وتُستخدم لتثبيت العمود الفقري العنقي العلوي.
- صفائح عنقية أمامية (Anterior cervical plates): تُثبت بمسامير أو براغي وتوضع في الجزء الأمامي من الفقرات. تعمل على توفير استقرار فوري وتثبيت الطعم العظمي.
- صفائح قذالية (Occipital plates): تُثبت بمسامير أو براغي وتوضع في قاعدة الجمجمة، وتستخدم في حالات عدم استقرار الفقرات العنقية العلوية المعقدة.
- الأقفاص بين الفقرات (Interbody cages): تُستخدم لاستعادة ارتفاع الجزء الفقري بعد إزالة القرص، وتُملأ عادةً بطعم عظمي لتشجيع الاندماج.
- الأقفاص القائمة بذاتها (Standalone cages): تُثبت في العظام دون الحاجة إلى مسامير أو صفائح إضافية، مما قد يقلل من خطر صعوبات البلع وبحة الصوت بعد الجراحة.
- براغي السويقة العنقية مع القضبان (Cervical pedicle screws with rods): توضع في سويقات الفقرات العنقية. هذه البراغي معتمدة من إدارة الغذاء والدواء الأمريكية (FDA) لجراحات العمود الفقري.
- براغي الكتلة الجانبية العنقية مع القضبان (Cervical lateral mass screws with rods): تُستخدم عادة من C3 إلى C7. على الرغم من شيوع استخدامها، إلا أنها ليست معتمدة من إدارة الغذاء والدواء الأمريكية (FDA) بشكل خاص لهذه المنطقة، ولكنها تُعد خيارًا فعالًا.
قبل إدخال البراغي، كان الجراحون يستخدمون أسلاك الفولاذ المقاوم للصدأ مع رقائق العظم لتأمين الفقرات العنقية.
في حين أن هذه الأدوات تساعد في تثبيت الفقرات العنقية، فإن ارتداء دعامة رقبة صلبة بعد الجراحة يُعد إجراءً إضافيًا لضمان نجاح الاندماج. يمكن استبدال الدعامة الصلبة بدعامة أكثر ليونة بعد بضعة أيام، ويمكن التوقف عن استخدام الدعامة اللينة بعد بضعة أسابيع؛ ومع ذلك، فإن البراغي والقضبان والصفائح تبقى عادةً لفترة طويلة.
أدوات تثبيت الفقرات الصدرية
الجزء العلوي من الظهر (الفقرات الصدرية) ليس مرنًا مثل أسفل الظهر بسبب وجود القص والأضلاع الصلبة. ومع ذلك، قد تحدث حالات مؤلمة مثل تنكس القرص وانضغاط الأعصاب (اعتلال الجذور) في هذه المنطقة، خاصة عند الوصلة بين الفقرات الصدرية والقطنية. تقع الفقرات الصدرية خلف القفص الصدري والأعضاء الحيوية، مما يعني أن أفضل نهج للجراحة في الجزء العلوي من الظهر هو من الخلف أو الجانب.
تشمل الأدوات الشائعة المستخدمة في دمج الفقرات الصدرية مجموعة من الآتي:
- براغي السويقة (Pedicle screws): مع أو بدون قضبان، وهي تُعد المعيار الذهبي للتثبيت في الفقرات الصدرية، حيث توفر تثبيتًا قويًا ثلاثي الأبعاد.
- خطاطيف الصفيحة (Lamina hooks): مع أو بدون براغي السويقة، وتُستخدم أحيانًا في حالات معينة لتوفير نقاط تثبيت إضافية.
- الأقفاص بين الفقرات (Interbody cages): يمكن أن تكون مصنوعة من المعدن (مثل التيتانيوم) أو مواد غير معدنية قابلة للتوسيع مثل PEEK (بولي إيثر إيثر كيتون)، ألياف الكربون، أو السيراميك. تُستخدم لاستعادة ارتفاع القرص ودعم الطعم العظمي.
تُصنع الأقفاص من مواد متينة لضمان الدعم طويل الأمد وتشجيع نمو العظم. يختار الأستاذ الدكتور محمد هطيف المواد والتقنيات بناءً على متطلبات كل مريض لضمان أقصى درجات الأمان والفعالية.
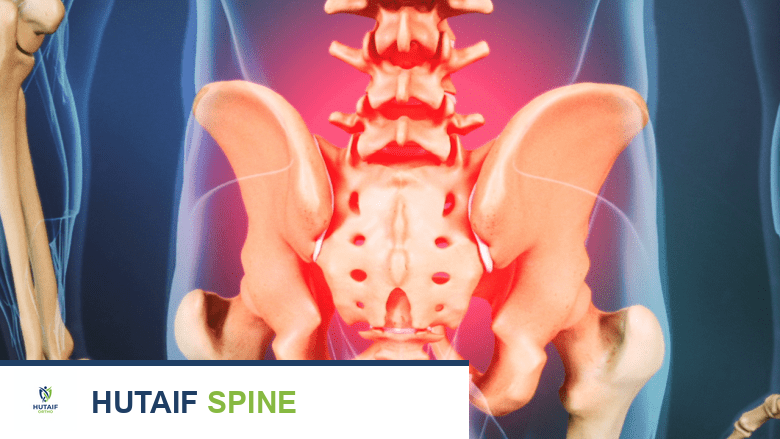
أدوات تثبيت الفقرات القطنية

تستخدم جراحة PLIF الأقفاص لملء مساحة القرص بالطعم العظمي، مما يسهل دمج الفقرات.
تشتمل أدوات التثبيت المستخدمة خلال جراحات دمج الفقرات القطنية على العديد من الخيارات المذكورة أعلاه، مثل براغي السويقة، القضبان، الصفائح، والأقفاص. تحدد التقنيات والنهج الجراحي المتبع في العمود الفقري القطني أيضًا أنواع وأحجام الأجهزة المستخدمة.
- الدمج الأمامي بين الفقرات القطنية (ALIF): يتطلب أقفاصًا مدعومة بتركيبات براغي-قضبان أو صفائح. قد تكون الأقفاص كبيرة وزاوية، مما يساعد على ضمان الانحناء الطبيعي للعمود الفقري (القعس القطني).
- الدمج الخلفي بين الفقرات القطنية (PLIF): يجمع بين استخدام الأقفاص وبراغي السويقة والقضبان. يتم إدخال الأقفاص من الخلف بعد إزالة القرص.
- الدمج عبر الثقبة بين الفقرات القطنية (TLIF): قد يستخدم فواصل ذات شكل هلالي توضع باتجاه الجزء الأمامي من مساحة القرص. (قد تسمح الأقفاص القابلة للتوسيع الأحدث باستعادة كافية لارتفاع مساحة القرص، مما يضاهي نتائج ALIF).
- الدمج الجانبي الشديد بين الفقرات (XLIF) والدمج المائل بين الفقرات القطنية (OLIF): تسمح هذه التقنيات بوضع قفص أكبر، مما يجعلها أكثر فائدة في تصحيح الجنف وتشوهات العمود الفقري الأخرى.
التقنيات الأحدث، مثل جراحات الدمج بالمنظار طفيفة التوغل، قد تُجرى بمزيج من هذه الأدوات في نهج مصممة لتقليل المضاعفات.
بالإضافة إلى ذلك، يمكن إجراء الدمج بين الفقرات القطنية من خلال نهج مختلفة، مما يسمح بوضع غرسات متخصصة عبر تقنيات جراحية متنوعة. على سبيل المثال، تُستخدم الأجهزة التالية لتخفيف أعراض تضيق القناة الشوكية القطنية (تضييق القناة الشوكية في منطقة أسفل الظهر):
- جهاز X-STOP بين النواتئ الشوكية: كتلة مباعدة توضع بين النواتئ الشوكية.
- جهاز Wallis: فاصل يُثبت في مكانه بأربطة صناعية تلتف حول النواتئ الشوكية.
تضيق القناة الشوكية القطنية قليلاً عندما يمتد العمود الفقري للخلف، وتعمل هذه الأجهزة على منع الامتداد الكامل للعمود الفقري القطني، مما يخفف الضغط على الأعصاب.
يُعد الأستاذ الدكتور محمد هطيف خبيرًا في تطبيق هذه التقنيات المتقدمة، ويختار النهج والأدوات الأكثر ملاءمة لكل مريض لضمان أفضل النتائج الجراحية والتعافي.
عملية التعافي بعد جراحة دمج الفقرات
تُعد عملية التعافي بعد جراحة دمج الفقرات مرحلة حاسمة تتطلب الصبر والالتزام بتعليمات الطبيب لتحقيق أفضل النتائج. تتفاوت مدة التعافي من مريض لآخر بناءً على عوامل مثل العمر، الصحة العامة، مدى الجراحة، ونوع أدوات التثبيت المستخدمة. يهدف برنامج التعافي الذي يوصي به الأستاذ الدكتور محمد هطيف إلى تقليل الألم، استعادة القوة، وتحسين الوظيفة.
المرحلة الأولى: بعد الجراحة مباشرة (في المستشفى)
- إدارة الألم: يتم التحكم في الألم باستخدام الأدوية الموصوفة للحفاظ على راحة المريض.
- الحركة المبكرة: يشجع الأستاذ الدكتور محمد هطيف على النهوض والمشي لمسافات قصيرة في أقرب وقت ممكن بعد الجراحة، عادة في نفس اليوم أو اليوم التالي. يساعد المشي على منع تكون الجلطات الدموية ويعزز الدورة الدموية.
- العناية بالجرح: يتم تعليم المريض كيفية العناية بموقع الجرح للحفاظ على نظافته ومنع العدوى.
المرحلة الثانية: العودة إلى المنزل (الأسابيع الأولى)
- القيود على الأنشطة: يجب تجنب الرفع الثقيل، الانحناء أو الالتواء المفرط، والجلوس لفترات طويلة. يوصى بالحفاظ على وضعية مستقيمة للعمود الفقري.
- الدعامة (إن وجدت): في بعض الحالات، خاصة بعد دمج الفقرات العنقية أو في حالات معينة من الفقرات القطنية، قد يوصي الطبيب بارتداء دعامة للرقبة أو الظهر لتوفير دعم إضافي وحماية للاندماج أثناء الشفاء.
- العلاج الطبيعي: قد يبدأ العلاج الطبيعي الخفيف لتعزيز القوة والمرونة وتحسين المشي. يركز في البداية على التمارين اللطيفة التي لا تضغط على العمود الفقري.
- إدارة الألم: يستمر استخدام الأدوية المسكنة حسب الحاجة، ويتم تقليل جرعاتها تدريجياً.
المرحلة الثالثة: التعافي طويل الأمد (من 3 أشهر إلى سنة أو أكثر)
- الاندماج العظمي: تستغرق عملية الاندماج العظمي الكامل عدة أشهر، وقد تستمر حتى عام أو أكثر. خلال هذه الفترة، ينمو العظم الجديد لربط الفقرات ببعضها البعض.
- العلاج الطبيعي المكثف: بمجرد أن يبدأ الاندماج في التكون، يصبح العلاج الطبيعي أكثر شدة لتقوية عضلات الظهر والبطن، وتحسين المرونة، واستعادة النطاق الكامل للحركة (في الأجزاء غير المدمجة).
- العودة التدريجية للأنشطة: يُسمح بالعودة التدريجية إلى الأنشطة اليومية والرياضية، ولكن دائمًا تحت إشراف الطبيب والمعالج الفيزيائي. يجب تجنب الأنشطة عالية التأثير حتى يتم التأكد من الاندماج الكامل.
- المتابعة الدورية: يقوم الأستاذ الدكتور محمد هطيف بمتابعة تقدم التعافي من خلال الفحوصات السريرية والأشعة السينية الدورية لتقييم مدى الاندماج العظمي والتأكد من عدم وجود مضاعفات.
يؤكد الأستاذ الدكتور محمد هطيف على أهمية الالتزام الصارم بتعليمات ما بعد الجراحة وتجنب أي أنشطة قد تعرض الاندماج للخطر. التغذية الجيدة،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك