متلازمة فشل جراحة الظهر (FBSS) الأعراض الأسباب وكيفية تجنب الألم بعد الجراحة مع الأستاذ الدكتور محمد هطيف
متلازمة فشل جراحة الظهر (FBSS): الأعراض، الأسباب، وكيفية تجنب الألم بعد الجراحة مع الأستاذ الدكتور محمد هطيف – الدليل الشامل
الخلاصة الطبية السريعة: متلازمة فشل جراحة الظهر (FBSS) هي حالة معقدة تتميز باستمرار أو ظهور آلام أسفل الظهر أو الساق بعد جراحة العمود الفقري. تتطلب هذه المتلازمة تشخيصًا دقيقًا وفهمًا عميقًا لأسبابها المتعددة التي قد تشمل عوامل جراحية، تشريحية، أو حتى نفسية. يعتمد علاجها على نهج متعدد التخصصات، يبدأ عادة بالعلاجات غير الجراحية المكثفة، وقد يتطلب جراحة تصحيحية أو تقنيات تعديل الألم المتقدمة. يبرز دور الخبير المتخصص، مثل الأستاذ الدكتور محمد هطيف ، كركيزة أساسية لتقديم الرعاية الأمثل، التشخيص الدقيق، والتخطيط العلاجي الذي يهدف إلى استعادة جودة الحياة للمرضى.
مقدمة إلى متلازمة فشل جراحة الظهر (FBSS) والحلول المتقدمة مع الأستاذ الدكتور محمد هطيف
تُعد متلازمة فشل جراحة الظهر (FBSS)، والتي تُعرف أحيانًا بمتلازمة الظهر الفاشلة أو متلازمة ما بعد جراحة العمود الفقري، مصطلحًا عامًا يُستخدم لوصف حالة استمرار أو ظهور آلام أسفل الظهر أو الساق بعد إجراء جراحة في العمود الفقري. قد يبدأ هذا الألم مباشرة بعد الجراحة أو يتطور بمرور الوقت، مما يسبب إحباطًا كبيرًا للمرضى الذين كانوا يأملون في الشفاء التام. هذه المتلازمة ليست مرضًا واحدًا بحد ذاته، بل هي نتيجة لمجموعة معقدة من العوامل التي تتفاعل معًا لتؤدي إلى الألم المزمن والعجز.
تشير الإحصائيات إلى أن نسبة كبيرة من المرضى الذين يخضعون لجراحة العمود الفقري (تتراوح بين 20% و 40%) قد يعانون من درجة معينة من FBSS. هذا الواقع يؤكد على أهمية فهم هذه المتلازمة بعمق، ليس فقط للمرضى ولكن للأطباء أيضًا. إن التعامل مع FBSS يتطلب خبرة فائقة، تشخيصًا دقيقًا، ونهجًا علاجيًا شاملًا ومخصصًا لكل حالة.
وهنا يأتي دور قامة طبية بارزة مثل الأستاذ الدكتور محمد هطيف ، الأستاذ في جامعة صنعاء، والذي يمتلك خبرة تتجاوز 20 عامًا في جراحة العظام والعمود الفقري. يُعد الأستاذ الدكتور هطيف مرجعًا لا يُضاهى في اليمن والمنطقة، فهو يجمع بين الخبرة الأكاديمية العميقة والممارسة السريرية المتقدمة، مستخدمًا أحدث التقنيات الجراحية مثل الجراحة المجهرية (Microsurgery)، المنظار 4K (Arthroscopy 4K)، وجراحة المفاصل الصناعية (Arthroplasty). إن تركيزه على التشخيص الدقيق والنزاهة الطبية يجعله الخيار الأول والأمثل للمرضى الذين يعانون من آلام الظهر المزمنة، خاصة بعد جراحات سابقة.

تشريح العمود الفقري: فهمًا لمشكلة FBSS
لفهم متلازمة فشل جراحة الظهر، من الضروري أن نراجع بإيجاز البنية المعقدة للعمود الفقري. يتكون العمود الفقري من 33 فقرة عظمية مقسمة إلى مناطق: عنقية، صدرية، قطنية، عجزية، وعصعصية. بين معظم الفقرات توجد أقراص الفقرية التي تعمل كوسائد لامتصاص الصدمات وتسمح بالحركة.
المكونات الرئيسية للعمود الفقري:
- الفقرات (Vertebrae): العظام التي تشكل العمود الفقري وتحمي الحبل الشوكي.
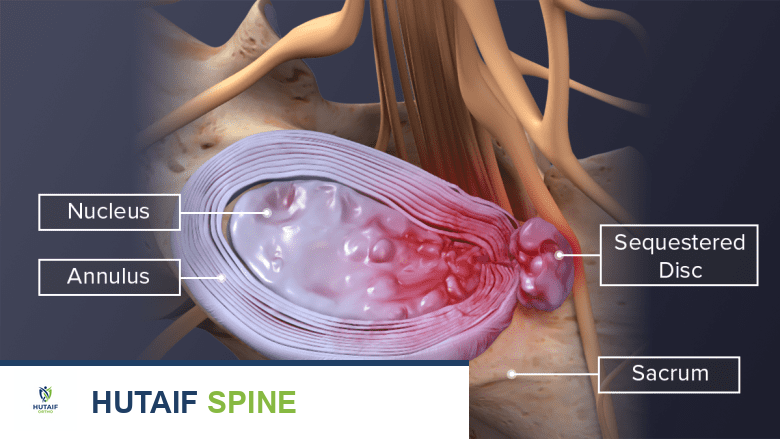
- الأقراص الفقرية (Intervertebral Discs): هياكل مرنة بين الفقرات تتكون من نواة لبية هلامية وحلقة ليفية خارجية.
- الحبل الشوكي والأعصاب (Spinal Cord and Nerves): يمر الحبل الشوكي عبر القناة الفقرية، وتتفرع منه الأعصاب الشوكية التي تغذي أجزاء مختلفة من الجسم.
- المفاصل الوجيهية (Facet Joints): مفاصل صغيرة تربط الفقرات ببعضها البعض وتسمح بالحركة.
- الأربطة والعضلات (Ligaments and Muscles): توفر الاستقرار والدعم للعمود الفقري.
أي خلل في هذه المكونات، سواء بسبب إصابة، تنكس، أو تدخل جراحي، يمكن أن يؤدي إلى الألم. عندما لا تحقق الجراحة النتائج المرجوة أو تسبب مشاكل جديدة، فإن ذلك يدخلنا في نطاق متلازمة FBSS.
ما هي متلازمة فشل جراحة الظهر (FBSS)؟ تعريف وتأثير
متلازمة فشل جراحة الظهر هي مصطلح يصف استمرار أو تفاقم الألم في الظهر أو الساق بعد جراحة العمود الفقري التي كان يُفترض أن تخفف هذا الألم. هذا لا يعني بالضرورة أن الجراحة كانت فاشلة من الناحية الفنية، بل يعني أن المريض لم يحقق الراحة المتوقعة من الألم أو حتى عانى من تفاقم حالته.
تأثير FBSS على حياة المريض:
- الألم المزمن: وهو السمة الأساسية، وقد يكون ألمًا عصبيًا حارقًا، ألمًا عضليًا، أو ألمًا ميكانيكيًا.
- العجز الوظيفي: صعوبة في المشي، الوقوف، الجلوس، أو القيام بالأنشطة اليومية.
- التأثير النفسي: الاكتئاب، القلق، الإحباط، وفقدان الأمل، خاصة بعد المرور بتجربة جراحية مؤلمة دون جدوى.
- التأثير الاجتماعي والاقتصادي: فقدان العمل، صعوبة في العلاقات الاجتماعية، وتكاليف علاجية باهظة.
التعامل مع FBSS يتطلب فهمًا عميقًا لهذه الأبعاد المتعددة، وهذا ما يميز نهج الأستاذ الدكتور محمد هطيف ، الذي يرى المريض ككل، وليس مجرد مجموعة من الأعراض.
الأسباب المعقدة وراء متلازمة فشل جراحة الظهر
تتعدد الأسباب الكامنة وراء متلازمة فشل جراحة الظهر وتتداخل، مما يجعل التشخيص والعلاج تحديًا. يمكن تصنيف هذه الأسباب إلى عدة فئات رئيسية:
1. عوامل ما قبل الجراحة (Pre-surgical Factors):
- التشخيص غير الدقيق: عدم تحديد المصدر الحقيقي للألم قبل الجراحة الأولى. قد يكون الألم ناتجًا عن مشكلة ليست مرتبطة بالعمود الفقري، أو أن الجراحة استهدفت مشكلة ثانوية بدلاً من المشكلة الأساسية.
- اختيار المريض غير المناسب: بعض المرضى قد لا يكونون مرشحين جيدين للجراحة بسبب عوامل نفسية، اجتماعية، أو صحية أخرى تؤثر على نتائج الجراحة.
- التوقعات غير الواقعية: قد يكون لدى المريض توقعات مبالغ فيها لنتائج الجراحة، مما يؤدي إلى خيبة أمل حتى لو كانت الجراحة ناجحة من الناحية الفنية.
- الاضطرابات النفسية الكامنة: القلق، الاكتئاب، أو اضطرابات الألم المزمن قد تؤثر سلبًا على إدراك الألم والتعافي.
2. عوامل جراحية (Surgical Factors):
- عدم تخفيف الضغط الكافي (Inadequate Decompression): عدم إزالة ما يكفي من الضغط عن الأعصاب أو الحبل الشوكي.
- جراحة على المستوى الخاطئ (Wrong Level Surgery): إجراء الجراحة على فقرة غير الفقرة المصابة.
- عدم التئام الاندماج (Pseudarthrosis/Non-union): فشل الفقرات في الالتئام معًا بعد جراحة الاندماج الفقري (التثبيت)، مما يؤدي إلى عدم استقرار وألم.
- عدم الاستقرار المتبقي (Residual Instability): عدم تحقيق الاستقرار الكافي للعمود الفقري بعد الجراحة.
- تضيق القناة الفقرية الجديد أو المتفاقم (New or Worsening Spinal Stenosis): قد تتطور تضيقات جديدة فوق أو تحت مستوى الجراحة الأصلية.
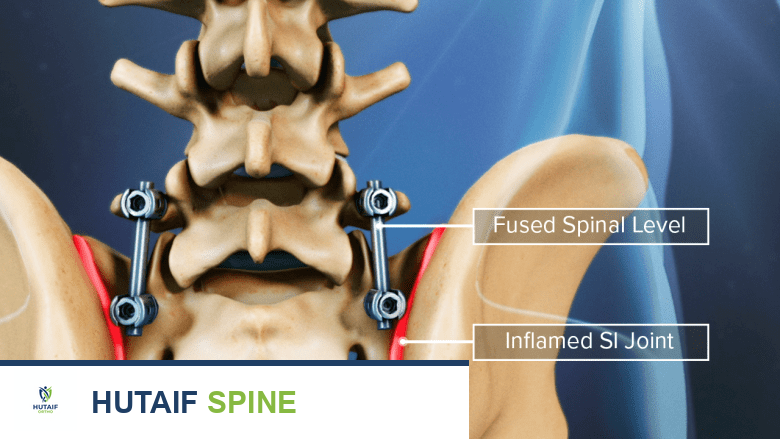
- متلازمة الفقرة المجاورة (Adjacent Segment Disease): زيادة الضغط على الفقرات والأقراص المجاورة لمستوى الاندماج، مما يؤدي إلى تنكسها وألمها.
- تكون الندوب (Epidural Fibrosis): نمو الأنسجة الندبية حول الأعصاب بعد الجراحة، والتي قد تضغط عليها وتسبب الألم.
- الأخطاء الفنية: قد تحدث مضاعفات جراحية مثل إصابة الأعصاب أو الأوعية الدموية.
- الأجهزة الفاشلة أو المزروعات المتحركة: مشكلات في الصفائح أو البراغي المستخدمة في التثبيت.
3. عوامل ما بعد الجراحة (Post-surgical Factors):
- إعادة التأهيل غير الكافي: عدم الالتزام ببرنامج العلاج الطبيعي أو عدم فعاليته.
- النشاط المفرط أو غير المناسب: ممارسة أنشطة تضر بالعمود الفقري قبل الشفاء التام.
- عوامل نمط الحياة: السمنة، التدخين، وعدم ممارسة الرياضة يمكن أن تعيق الشفاء وتزيد من الألم.
- الالتهابات: قد تحدث التهابات بسيطة أو عميقة بعد الجراحة.
4. العوامل النفسية والاجتماعية (Psychological and Social Factors):
- الألم المزمن: يؤدي الألم المزمن بحد ذاته إلى تغيرات في الدماغ وكيفية معالجة الألم، مما يجعله أكثر صعوبة في العلاج.
- الاكتئاب والقلق: يمكن أن يؤثر الاكتئاب والقلق بشكل كبير على إدراك الألم وقدرة المريض على التعافي.
- العوامل الاجتماعية: الدعم الاجتماعي، الوضع المالي، والضغط النفسي يمكن أن تلعب دورًا في تفاقم الألم.
الأستاذ الدكتور محمد هطيف يؤكد دائمًا على أن التحقيق الشامل في هذه الأسباب هو الخطوة الأولى والأكثر أهمية في علاج FBSS. يستخدم الدكتور هطيف خبرته الواسعة وأحدث تقنيات التشخيص لفك تعقيد كل حالة وتحديد المصدر الحقيقي للألم.

جدول 1: العوامل المساهمة في متلازمة فشل جراحة الظهر (FBSS)
| الفئة الرئيسية | أمثلة محددة | الوصف |
|---|---|---|
| عوامل ما قبل الجراحة | التشخيص الخاطئ، اختيار المريض غير المناسب، توقعات غير واقعية، اضطرابات نفسية كامنة. | عدم تحديد السبب الحقيقي للألم أو عدم تهيئة المريض بشكل صحيح قبل الجراحة الأولى. |
| عوامل جراحية | عدم تخفيف الضغط الكافي، جراحة على المستوى الخاطئ، عدم التئام الاندماج، تضيق جديد. | مشكلات تحدث أثناء أو بسبب الجراحة الأولى نفسها، مثل الأخطاء الفنية أو المضاعفات. |
| عوامل ما بعد الجراحة | إعادة التأهيل غير الكافي، نشاط مفرط، نمط حياة غير صحي، التهابات. | مشكلات تنشأ بعد الجراحة وتؤثر على عملية الشفاء والتعافي، مثل عدم الالتزام بالتعليمات الطبية. |
| عوامل نفسية واجتماعية | الألم المزمن، الاكتئاب، القلق، نقص الدعم الاجتماعي. | تأثير الحالة العقلية والبيئة المحيطة بالمريض على إدراكه للألم وقدرته على التعافي. |
الأعراض والعلامات المميزة لمتلازمة فشل جراحة الظهر
تتنوع أعراض FBSS بشكل كبير من مريض لآخر، ولكنها تشترك في كونها آلامًا مستمرة أو متفاقمة بعد جراحة العمود الفقري. يمكن أن تشمل:
- ألم الظهر المزمن: وهو الأكثر شيوعًا، وقد يكون ألمًا خفيفًا ومستمرًا أو حادًا ومتقطعًا.
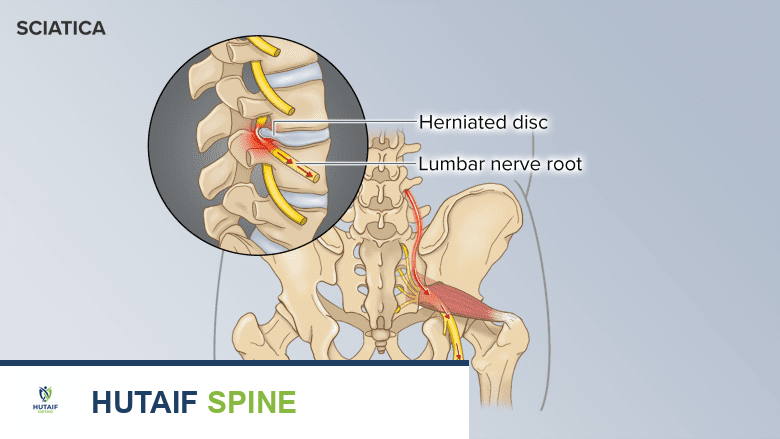
- ألم الساق (عرق النسا): قد يستمر الألم الذي كان موجودًا قبل الجراحة في الساق، أو يظهر ألم جديد في الساق. يمكن أن يكون هذا الألم حارقًا، وخدرًا، أو وخزًا.
- الخدر والتنميل: فقدان الإحساس أو شعور بالوخز في الأطراف، خاصة في الساقين والقدمين.
- ضعف العضلات: صعوبة في تحريك القدمين أو الساقين، أو الشعور بالضعف العام.
- تشنجات عضلية: تشنجات مؤلمة في عضلات الظهر أو الساق.
- صعوبة في الوقوف أو المشي: قد يجد المريض صعوبة في الحفاظ على وضعية معينة أو المشي لمسافات طويلة.
- تغيرات في نمط المشي: قد يضطر المريض إلى تغيير طريقة مشيه لتجنب الألم.
- اضطرابات النوم: الألم المزمن غالبًا ما يؤدي إلى صعوبة في النوم أو اضطرابات في دورات النوم.
- التأثير النفسي: الاكتئاب، القلق، فقدان الأمل، والشعور بالعجز هي أعراض نفسية شائعة ترافق الألم المزمن.
التشخيص التفريقي للأعراض يتطلب خبرة كبيرة لتحديد ما إذا كانت هذه الأعراض ناتجة عن FBSS أو مشكلة أخرى. الأستاذ الدكتور محمد هطيف يتمتع بالقدرة على تقييم هذه الأعراض بدقة، مستفيدًا من خبرته الطويلة ومعرفته العميقة بتشريح العمود الفقري وأمراضه.
التشخيص الدقيق: حجر الزاوية في علاج FBSS
الخطوة الأكثر أهمية في التعامل مع متلازمة فشل جراحة الظهر هي التشخيص الدقيق والمفصل. بدون فهم واضح لمصدر الألم، يصبح العلاج عشوائيًا وغير فعال. يعتمد الأستاذ الدكتور محمد هطيف على نهج تشخيصي شامل يتضمن عدة مراحل:
-
التاريخ الطبي الشامل:
- يستمع الدكتور هطيف بعناية إلى شكوى المريض، وتاريخ الجراحات السابقة، ونوع الألم، وموقعه، والعوامل التي تزيده أو تخففه.
- يتم مراجعة جميع السجلات الطبية السابقة، بما في ذلك تقارير الجراحة الأولى ونتائج الفحوصات التصويرية.
- يتم تقييم العوامل النفسية والاجتماعية التي قد تؤثر على الألم.
-
الفحص السريري الدقيق:
- يتضمن فحصًا عصبيًا كاملاً لتقييم قوة العضلات، الإحساس، المنعكسات، ومجال حركة العمود الفقري.
- يتم البحث عن علامات محددة للألم، مثل نقاط الضغط أو مناطق الخدر.
- يقوم الدكتور هطيف بتقييم وضعية المريض وحركته لتحديد أي اختلالات ميكانيكية.
-
الفحوصات التصويرية المتقدمة:
- الرنين المغناطيسي (MRI): يُعد الأداة التشخيصية الأهم لتقييم الأنسجة الرخوة مثل الأقراص، الأعصاب، والحبل الشوكي، وتحديد وجود التضيقات، الانزلاقات الغضروفية الجديدة، أو الأنسجة الندبية.
- الأشعة المقطعية (CT Scan): مفيدة لتقييم العظام، التئام الاندماج، ووضع الأجهزة الجراحية.
- الأشعة السينية (X-rays): لتقييم الاستقرار الهيكلي للعمود الفقري، الانحناءات، والتغيرات التنكسية. قد يتم أخذ أشعة سينية وظيفية (في وضعيات الانثناء والانبساط) لتقييم عدم الاستقرار.
- تصوير النخاع (Myelogram) مع CT: قد يكون ضروريًا في بعض الحالات لتقييم الضغط على الحبل الشوكي والأعصاب بشكل أكثر تفصيلاً.
-
الحقن التشخيصية (Diagnostic Injections):
- يتم استخدام حقن موجهة بدقة (تحت توجيه الأشعة السينية أو الموجات فوق الصوتية) لتحديد مصدر الألم بدقة. على سبيل المثال، حقن في المفاصل الوجيهية، أو حول جذور الأعصاب، أو في الأقراص. إذا خف الألم بشكل كبير بعد الحقن، فهذا يشير إلى أن المنطقة المحقونة هي مصدر الألم.
-
دراسات التوصيل العصبي وتخطيط العضلات (Nerve Conduction Studies & Electromyography - NCS/EMG):
- تساعد هذه الفحوصات في تقييم وظيفة الأعصاب والعضلات وتحديد ما إذا كان هناك تلف عصبي أو اعتلال عضلي.
-
التقييم النفسي:
- نظرًا للتداخل الكبير بين الألم المزمن والعوامل النفسية، قد يوصي الدكتور هطيف بتقييم نفسي لتحديد أي عوامل مثل الاكتئاب أو القلق التي قد تؤثر على تجربة الألم والتعافي.
بفضل هذه الأدوات التشخيصية المتكاملة، والخبرة الفريدة لـ الأستاذ الدكتور محمد هطيف ، يمكن تحديد السبب الجذري لـ FBSS بدقة عالية، مما يمهد الطريق لخطة علاجية فعالة وموجهة.
خيارات العلاج الشاملة لمتلازمة فشل جراحة الظهر (FBSS)
بعد التشخيص الدقيق، يتم وضع خطة علاجية مخصصة لكل مريض. يؤمن الأستاذ الدكتور محمد هطيف بضرورة البدء بالخيارات التحفظية أولاً، والانتقال إلى الجراحة فقط عندما تكون ضرورية وعندما تفشل جميع الطرق الأخرى.
أولاً: العلاج التحفظي (Conservative Treatment)
يهدف العلاج التحفظي إلى تخفيف الألم وتحسين الوظيفة دون الحاجة إلى تدخل جراحي إضافي.
-
الأدوية (Medications):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- مسكنات الألم العصبية (Neuropathic Pain Medications): مثل جابابنتين وبريجابالين، للتعامل مع الألم العصبي.
- مضادات الاكتئاب: بعض أنواع مضادات الاكتئاب يمكن أن تساعد في إدارة الألم المزمن والاكتئاب المصاحب له.
- المسكنات الأفيونية (Opioids): تستخدم بحذر شديد ولأقصر فترة ممكنة نظرًا لخطر الإدمان.
- الستيرويدات الفموية: في بعض الحالات لتخفيف الالتهاب الحاد.
-
العلاج الطبيعي والتأهيل (Physical Therapy & Rehabilitation):
- برامج تمارين مخصصة لتقوية عضلات الظهر والبطن (العمق الأساسي)، تحسين المرونة، وزيادة نطاق الحركة.
- العلاج اليدوي (Manual Therapy) لتقليل التيبس وتحسين حركة المفاصل.
- الأساليب العلاجية (Modalities) مثل الحرارة، البرودة، الموجات فوق الصوتية، والتحفيز الكهربائي للأعصاب عبر الجلد (TENS) لتخفيف الألم.
- تعليم المريض ميكانيكا الجسم الصحيحة والوضعيات السليمة.
-
الحقن العلاجية (Therapeutic Injections):
- حقن الستيرويد فوق الجافية (Epidural Steroid Injections): تُحقن الستيرويدات مباشرة في الفراغ فوق الجافية حول الحبل الشوكي لتقليل الالتهاب والألم العصبي.
- حقن مفاصل الوجه (Facet Joint Injections): تستهدف المفاصل الوجيهية الملتهبة.
- الحقن حول جذور الأعصاب (Nerve Root Blocks): تستهدف جذور الأعصاب الملتهبة مباشرة.
- الترددات الراديوية (Radiofrequency Ablation - RFA): إجراء يستخدم الحرارة لتدمير الأعصاب الصغيرة التي تحمل إشارات الألم من المفاصل الوجيهية.
- حقن البلازما الغنية بالصفائح الدموية (PRP) أو الخلايا الجذعية: في بعض الحالات، يمكن استخدامها لتعزيز الشفاء وتجديد الأنسجة.
-
العلاج النفسي والدعم (Psychological Therapy & Support):
- العلاج السلوكي المعرفي (CBT): يساعد المرضى على تغيير طريقة تفكيرهم وسلوكهم تجاه الألم.
- تقنيات الاسترخاء: مثل اليوغا والتأمل.
- مجموعات الدعم للمرضى الذين يعانون من الألم المزمن.
-
تعديل نمط الحياة (Lifestyle Modifications):
- فقدان الوزن الزائد.
- الإقلاع عن التدخين.
- الانتظام في ممارسة الرياضة المناسبة.
- اتباع نظام غذائي صحي.
ثانياً: العلاج الجراحي (Surgical Treatment) – عندما يصبح ضروريًا
إذا فشلت جميع الخيارات التحفظية في تخفيف الألم واستعادة الوظيفة، فقد ينظر الأستاذ الدكتور محمد هطيف في الخيارات الجراحية. ومع ذلك، فإن إعادة الجراحة للعمود الفقري تتطلب دقة متناهية وخبرة عالية، وهو ما يوفره الدكتور هطيف بامتياز.
-
إعادة الجراحة التصحيحية (Revision Surgery):
- إزالة الضغط الإضافي (Further Decompression): إذا كان هناك تضيق متبقي أو جديد يضغط على الأعصاب.
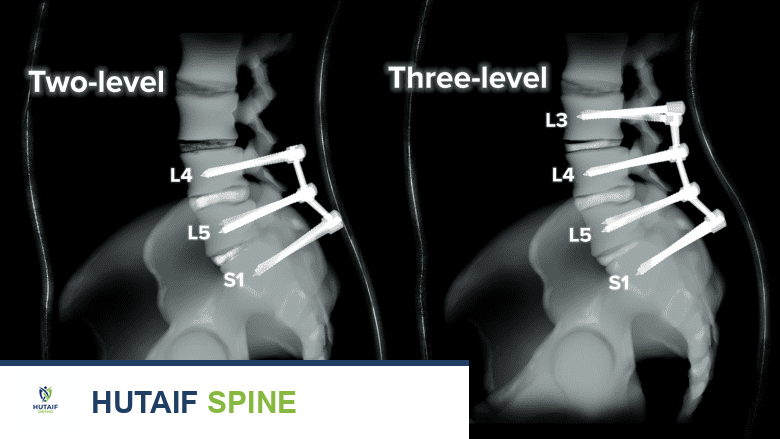
- تثبيت العمود الفقري (Spinal Fusion): إذا كان عدم الاستقرار هو السبب الرئيسي للألم، قد يتم إجراء اندماج فقري جديد أو تصحيح لاندماج سابق فاشل.
- إزالة الندوب (Scar Tissue Removal): في بعض الحالات، قد يتم إزالة الأنسجة الندبية التي تضغط على الأعصاب، ولكن هذا الإجراء غالبًا ما يكون مثيرًا للجدل بسبب الميل لإعادة تكون الندوب.
- استبدال القرص الصناعي (Artificial Disc Replacement): في حالات مختارة، قد يكون خيارًا بدلاً من الاندماج للحفاظ على الحركة.
- الأستاذ الدكتور محمد هطيف يستخدم أحدث التقنيات في هذه الجراحات، بما في ذلك الجراحة المجهرية (Microsurgery) التي تسمح بالدقة المتناهية وتقليل الأضرار للأنسجة المحيطة، و المنظار 4K (Arthroscopy 4K) في بعض الإجراءات، مما يقلل من فترة التعافي والمضاعفات.
-
تقنيات تعديل الألم (Pain Modulation Techniques):
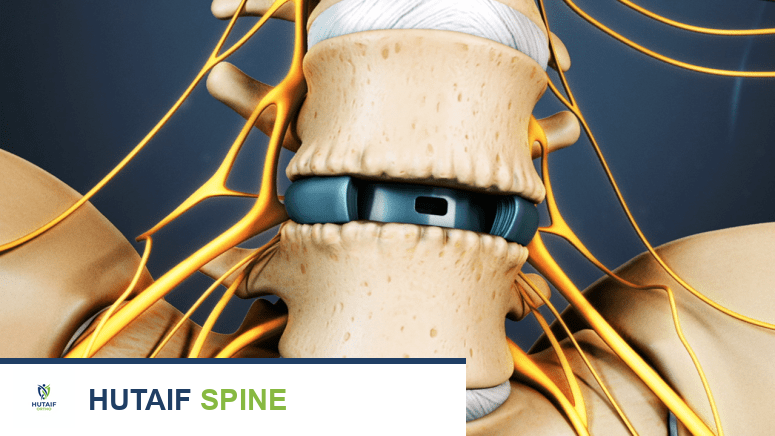
- محفز الحبل الشوكي (Spinal Cord Stimulator - SCS): جهاز يُزرع جراحيًا تحت الجلد ويرسل نبضات كهربائية خفيفة إلى الحبل الشوكي، مما يغير إشارات الألم قبل وصولها إلى الدماغ. يُعد SCS خيارًا فعالًا للغاية للمرضى الذين يعانون من آلام الأعصاب المزمنة في الساقين والذين لم يستجيبوا للعلاجات الأخرى.
- مضخة الأدوية داخل القراب (Intrathecal Drug Delivery Systems - ITDD): مضخة صغيرة تُزرع تحت الجلد وتوصل أدوية مسكنة للألم (مثل المورفين أو الباكلوبين) مباشرة إلى السائل الدماغي الشوكي المحيط بالحبل الشوكي. هذه الطريقة تسمح بجرعات أقل بكثير وفعالية أعلى مع آثار جانبية أقل.
الأستاذ الدكتور محمد هطيف يتمتع بمهارة وخبرة عالية في إجراء هذه الجراحات المعقدة، مع التركيز على السلامة والفعالية. يلتزم الدكتور هطيف بالنزاهة الطبية المطلقة، فلا يوصي بالجراحة إلا إذا كانت هناك حاجة حقيقية وواضحة، وبعد استنفاد جميع الخيارات الأخرى.
جدول 2: مقارنة بين العلاجات التحفظية والجراحية لمتلازمة FBSS
| الميزة/العلاج | العلاج التحفظي | العلاج الجراحي (التصحيحي/تعديل الألم) |
|---|---|---|
| الهدف الرئيسي | تخفيف الألم، تحسين الوظيفة، تجنب الجراحة. | تصحيح المشكلة الجراحية، تعديل إشارات الألم، استعادة الوظيفة. |
| الأساليب | الأدوية، العلاج الطبيعي، الحقن، العلاج النفسي، تعديل نمط الحياة. | إعادة الجراحة (إزالة ضغط، تثبيت)، محفز الحبل الشوكي، مضخة أدوية. |
| التوغل | غير توغلي أو توغلي بالحد الأدنى (الحقن). | توغلي بشكل كبير (يتطلب جراحة). |
| التعافي | تدريجي، قد يستغرق أسابيع إلى أشهر، غالبًا لا يتطلب مكوث بالمستشفى. | يتطلب فترة تعافٍ أطول، قد تشمل مكوثًا بالمستشفى وإعادة تأهيل |

آلام الظهر والرقبة وتنميل الأطراف ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وأفضل دكتور عمود فقري في صنعاء، وخبير في جراحات الديسك الميكروسكوبية.. نلتزم بإعادتك لحياة خالية من الألم وظهر مستقيم.
مواضيع أخرى قد تهمك