إعادة جراحة العمود الفقري القطني: متى تتطلب متلازمة فشل جراحة الظهر عملية جراحية ثانية؟

الخلاصة الطبية
إعادة جراحة العمود الفقري القطني هي إجراء جراحي ضروري للمرضى الذين يعانون من آلام مستمرة أو متكررة بعد جراحة الظهر الأولية، وهي حالة تُعرف أحيانًا بمتلازمة فشل جراحة الظهر. يتضمن العلاج تقييمًا دقيقًا لتحديد السبب الجذري، وقد يشمل خيارات غير جراحية أو جراحية متقدمة لاستعادة جودة الحياة.
الخلاصة الطبية السريعة: إعادة جراحة العمود الفقري القطني هي إجراء جراحي ضروري للمرضى الذين يعانون من آلام مستمرة أو متكررة بعد جراحة الظهر الأولية، وهي حالة تُعرف أحيانًا بمتلازمة فشل جراحة الظهر. يتضمن العلاج تقييمًا دقيقًا لتحديد السبب الجذري، وقد يشمل خيارات غير جراحية أو جراحية متقدمة لاستعادة جودة الحياة.
مقدمة
يعد ألم الظهر من أكثر المشكلات الصحية شيوعًا التي تؤثر على جودة حياة الملايين حول العالم. في كثير من الحالات، يمكن أن توفر الجراحة راحة كبيرة وتستعيد الوظيفة الطبيعية. ومع ذلك، قد لا يحقق بعض المرضى النتائج المرجوة بعد الجراحة الأولية، أو قد تتكرر الأعراض أو تظهر أعراض جديدة، مما يستدعي الحاجة إلى "إعادة جراحة العمود الفقري القطني" أو ما يُعرف بـ "متلازمة فشل جراحة الظهر".
تُعد متلازمة فشل جراحة الظهر (Failed Back Syndrome - FBS) مصطلحًا يستخدم لوصف المرضى الذين يعانون من نتائج سريرية سيئة بعد جراحة العمود الفقري القطني لأسباب تنكسية، وعادة ما تشمل القرص الفقري. تشير الإحصائيات إلى أن حوالي 15% من المرضى الذين يخضعون لعملية جراحية لأمراض العمود الفقري القطني التنكسية قد يحتاجون إلى جراحة تصحيحية. هذه النسبة تؤكد على أهمية الفهم الشامل لهذه الحالة المعقدة.
في صنعاء، يبرز اسم الأستاذ الدكتور محمد هطيف كمرجع أول في مجال جراحة العظام والعمود الفقري، بخبرته الواسعة ومهاراته المتقدمة في التعامل مع الحالات المعقدة، بما في ذلك إعادة جراحة العمود الفقري القطني. يكرس الدكتور هطيف جهوده لتقديم أعلى مستويات الرعاية التشخيصية والعلاجية، مستخدمًا أحدث التقنيات لضمان أفضل النتائج الممكنة لمرضاه.
يهدف هذا الدليل الشامل إلى تزويد المرضى بفهم عميق لإعادة جراحة العمود الفقري القطني، بدءًا من التشريح المعقد للعمود الفقري، مرورًا بالأسباب المحتملة لفشل الجراحة الأولية، وكيفية تشخيص هذه الحالات بدقة، وصولًا إلى خيارات العلاج المتاحة والنتائج المتوقعة.
التشريح
لفهم إعادة جراحة العمود الفقري القطني، من الضروري أولاً استعراض التشريح الأساسي للعمود الفقري القطني وكيف يتأثر بالجراحات المتكررة. يتكون العمود الفقري القطني من خمس فقرات (L1-L5) تفصل بينها أقراص بين فقرية تعمل كممتص للصدمات. تمر الأعصاب الشوكية عبر القناة الشوكية وتخرج من خلال الفتحات العصبية (الثقوب الفقرية) لتغذي الأطراف السفلية.
عند إجراء جراحة أولية للعمود الفقري، يقوم الجراح بتعديل هذه البنى. ولكن في حالات إعادة الجراحة، يصبح الوضع أكثر تعقيدًا بشكل كبير:
- الندوب والأنسجة الليفية: بعد أي جراحة، يتكون نسيج ندبي. في حالات إعادة الجراحة، يمكن أن يكون هذا النسيج الندبي كثيفًا وملتصقًا بالهياكل العصبية الحساسة مثل الأم الجافية (الغشاء المحيط بالحبل الشوكي). هذا الالتصاق يجعل التشريح صعبًا للغاية ويزيد من خطر حدوث إصابة عرضية (مثل تمزق الأم الجافية) إذا لم يتم التشريح بحذر شديد.
- تشوه المعالم التشريحية: غالبًا ما تكون المعالم العظمية الطبيعية والمستويات التشريحية الطبيعية غير موجودة أو مشوهة بسبب الجراحة السابقة. هذا يجعل تحديد المستوى الصحيح للعملية الجراحية أمرًا بالغ الصعوبة.
- الأجهزة المزروعة: في بعض الحالات، قد تكون هناك أجهزة معدنية مزروعة (مثل البراغي والقضبان) من الجراحة السابقة. يمكن أن تعمل هذه الأجهزة كمعالم قيمة وموثوقة لتحديد المستوى الصحيح، ولكنها قد تزيد أيضًا من تعقيد الإجراء.
للتغلب على هذه التحديات، يعتمد الأستاذ الدكتور محمد هطيف على:
- التصوير قبل الجراحة: من الضروري الحصول على صور شعاعية للعمود الفقري القطني في وضع الوقوف قبل الجراحة، خاصة عند تحديد الأجهزة المزروعة والعناصر العظمية السليمة كمعالم للمستوى الصحيح المراد إجراء العملية عليه.
- بدء التشريح من المناطق السليمة: في الحالات التي لا توجد فيها أجهزة مزروعة، يكون من الأسلم تمديد الشق الجراحي الأصلي لكشف التشريح الطبيعي فوق وتحت موقع الجراحة السابقة. هذا يسهل تحديد المستوى الصحيح ويمكّن الجراح من التقدم بالتشريح نحو المنطقة التي يكون فيها التشريح غير مؤكد.
- تحديد الجدار الجانبي للقناة العظمية: مفتاح كشف العمود الفقري الذي خضع لعملية جراحية سابقة هو تحديد التشريح الطبيعي، وفي النهاية تحديد الجدار الجانبي للقناة العظمية، والذي يُعد معلمًا أساسيًا لتحديد العناصر العصبية.
إن فهم هذه التعقيدات التشريحية يؤكد على الحاجة إلى جراح ذي خبرة عالية مثل الأستاذ الدكتور محمد هطيف لإجراء إعادة جراحة العمود الفقري القطني بأمان وفعالية.
الأسباب وعوامل الخطر
تتعدد الأسباب التي قد تدفع المريض للخضوع لإعادة جراحة العمود الفقري القطني، وتتراوح من مشكلات مرتبطة بالجراحة الأولية إلى تطور حالات جديدة. فهم هذه الأسباب أمر حيوي لتحديد خطة العلاج المناسبة.
متلازمة فشل جراحة الظهر
يُستخدم مصطلح "متلازمة فشل جراحة الظهر" (FBS) لوصف المرضى الذين يعانون من نتائج سريرية غير مرضية بعد جراحة العمود الفقري القطني لأسباب تنكسية، وعادة ما تشمل القرص الفقري. على الرغم من أن هذا التشخيص مهم، إلا أنه لا يشمل جميع الحالات التي تتطلب إعادة الجراحة، مثل تلك الناتجة عن الصدمات أو الأورام أو الالتهابات أو التشوهات غير التنكسية.
الأسباب الشائعة للأعراض المستمرة أو المتكررة
تشمل الأسباب الأكثر شيوعًا للأعراض المستمرة أو المتكررة بعد جراحة العمود الفقري القطني ما يلي:
- فشل تحديد أو معالجة جميع المشكلات: قد لا تتم معالجة جميع المشكلات المرضية بشكل كامل في الجراحة الأولية، مثل تضيق الردب الجانبي، أو تضيق الثقوب العصبية، أو الانزلاق الغضروفي.
- عودة الانزلاق الغضروفي: يُقدر خطر الإصابة بانزلاق غضروفي قطني متكرر بعد استئصال القرص بحوالي 5% إلى 18%.
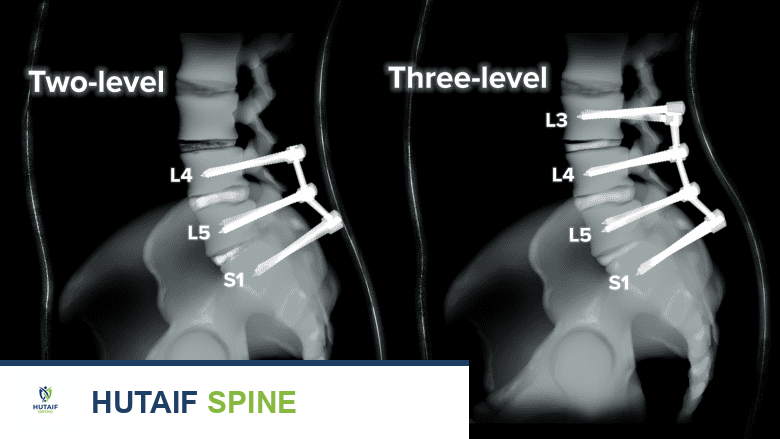
- عدم الاستقرار بعد الجراحة: قد يتطور عدم استقرار في العمود الفقري، مثل الانزلاق الفقاري (Spondylolisthesis)، أو الجنف (Scoliosis)، أو الحداب (Kyphosis)، أو تشوه الظهر المسطح (Flat Back Deformity).
- مرض المستوى المجاور: قد تتطور مشكلات جديدة في المستويات الفقرية المجاورة للمستوى الذي خضع للجراحة الأولية.
- تكون الندوب: يتكون بعض النسيج الندبي بعد جميع العمليات الجراحية. على الرغم من أن وجود التليف حول الأم الجافية بعد جراحة تخفيف الضغط لا يعني بالضرورة أنه سبب لأعراض المريض، إلا أن المرضى الذين يخضعون لإعادة جراحة العمود الفقري القطني يميلون إلى الحصول على نتائج سيئة عند وجود تليف كبير.
- المفصل الكاذب (Pseudarthrosis): في جراحة دمج الفقرات (التثبيت الفقاري)، يشير المفصل الكاذب إلى فشل تكوين عظم جديد عبر المساحة المفصلية المقصودة، مما يعني فشل عملية الاندماج.
دلالة مدة تخفيف الأعراض على السبب
يمكن أن تشير مدة تخفيف الأعراض بعد الجراحة الأولية إلى السبب الكامن وراء الحاجة إلى إعادة الجراحة:
- عدم تخفيف الأعراض على الإطلاق: إذا لم يشعر المريض بأي تحسن بعد الجراحة، فقد يعني ذلك أن الجراح لم يعالج مصدر الألم الأساسي، أو أن الإجراء الجراحي كان غير كافٍ.
- تخفيف الأعراض المؤقت (أقل من 6 أشهر): يشير هذا عادةً إلى تطور نسيج ندبي كسبب لتكرار الأعراض.
- تخفيف الأعراض لفترة طويلة (أكثر من 6 إلى 12 شهرًا): يشير هذا إلى تطور مشكلة مرضية جديدة، إما في نفس المستوى أو في مستوى فقري جديد.
إن التقييم الدقيق لهذه العوامل هو حجر الزاوية في خطة العلاج التي يقدمها الأستاذ الدكتور محمد هطيف لضمان تحديد السبب الحقيقي للألم وتوفير الحل الأكثر فعالية.
الأعراض
تختلف الأعراض التي يعاني منها المرضى بعد فشل جراحة الظهر الأولية بشكل كبير، ويمكن أن تكون محيرة نظرًا لتشابهها مع الأعراض الأصلية أو ظهور أعراض جديدة. يقوم الأستاذ الدكتور محمد هطيف بتقييم شامل لتاريخ المريض والفحص البدني لتحديد طبيعة الألم ومصدره المحتمل.
تصنيف شكوى المريض الرئيسية
من المفيد تصنيف شكوى المريض الرئيسية إلى واحدة من ثلاث مجموعات:
- ألم الساق هو الغالب: يشير هذا عادةً إلى سبب عصبي للألم (مثل انضغاط العصب).
- ألم الظهر هو الغالب: من المرجح ألا يكون هذا الألم ناتجًا عن سبب عصبي، ويكون تحديد مصدره أكثر صعوبة.
- ألم الساق والظهر متساويان: يتطلب تقييمًا دقيقًا لتحديد المساهمة النسبية لكل منهما.
التاريخ المرضي والفحص البدني
يتضمن التقييم الشامل جمع تاريخ مفصل للمرض الحالي والتاريخ الطبي السابق، مع التركيز بشكل خاص على:
- الجدول الزمني الجراحي: يجب توثيق بداية وخصائص الأعراض الأولية، وصف مفصل لجميع التدخلات الجراحية في العمود الفقري، ووجود أو عدم وجود فترات خالية من الأعراض.
- مراجعة السجلات الطبية السابقة: من الضروري مراجعة ملاحظات ما قبل الجراحة وتقارير العمليات الجراحية لضمان اختيار الإجراء الصحيح ومعالجة المشكلة المرضية بشكل كافٍ. يجب فحص تقرير العملية بحثًا عن أي أحداث سلبية محتملة أثناء الجراحة، مثل تمزق الأم الجافية.
- الأدوية: يجب تسجيل جميع الأدوية، وخاصة المسكنات المخدرة ومضادات التخثر.
العوامل النفسية والاجتماعية
من الضروري التحقيق في وجود عوامل إضافية قد تؤثر على النتائج أو تكرار الأعراض، مثل:
- إصابات العمل: خاصة إذا كانت مرتبطة بمطالبة تعويض معلقة.
- الربح الثانوي: قد يكون عاملًا مهمًا في هؤلاء المرضى.
- القضايا النفسية والاجتماعية: مثل الاكتئاب والإدمان على المخدرات، والتي يمكن أن يكون لها تأثير سلبي كبير على نتائج المريض بعد جراحة العمود الفقري القطني. في حالة الشك، يوصى بإجراء تقييم نفسي.
طبيعة الألم ونمطه
يمكن أن يوفر نوع الألم ونمطه معلومات مهمة:
- ألم الساق الحارق: يشير إلى ألم اعتلال عصبي (neuropathic pain)، والذي غالبًا ما لا يستجيب للتدخل الجراحي الإضافي.
- ألم الساق المستمر وغير المتغير بالنشاط: يشير إلى وجود تغيرات كامنة في العصب من غير المرجح أن تتغير بشكل كبير بالجراحة الإضافية. هذا الألم "غير الميكانيكي" لا يتماشى مع الألم العصبي الذي يستجيب للجراحة، والذي يكون عادة ذو طبيعة ميكانيكية (يتأثر بالحركة).
استبعاد الأسباب غير الشوكية
في المرضى الذين يعانون من ألم في الساق، من المهم فحص مفاصل الأطراف السفلية والنبضات بعناية لاستبعاد الأسباب غير الشوكية لهذا الألم، خاصة في المرضى كبار السن الذين غالبًا ما تتزامن أمراض العمود الفقري لديهم مع حالات تنكسية أخرى مثل أمراض الأوعية الدموية الطرفية والتهاب المفاصل.
علامات وادل (Waddell Signs)
يجب توثيق وجود علامات وادل إذا كانت موجودة. من أهم هذه العلامات:
- المبالغة في رد الفعل للألم: رد فعل غير متناسب مع محفز الألم.
- الحساسية السطحية للجلد: ألم عند لمس الجلد بشكل خفيف.
- اضطرابات إقليمية: مناطق من التنميل أو الضعف لا تتبع نمطًا عصبيًا تشريحيًا واضحًا.
- ظاهرة التشتيت: تحسن الأعراض عند تشتيت انتباه المريض.
- المحاكاة: الإبلاغ عن الألم أثناء مناورات لا تحرك الظهر عادة (مثل دوران الجذع الخفيف من خلال دوران الورك).
يشير وجود ثلاث علامات أو أكثر من علامات وادل إلى أن ألم المريض قد يكون غير عضوي وينذر بمآل سيء، خاصة مع الجراحة الإضافية.
اختبار الانثناء (Flip Test): يظهر المريض اختبار رفع الساق المستقيمة إيجابيًا في وضع الاستلقاء ولكن ليس في وضع الجلوس. المريض الذي يظهر سلوك الألم سيتمكن بسهولة من رفع الساق إلى 90 درجة، بينما المريض الذي يعاني من ألم حقيقي بسبب اعتلال جذري "سيرتد" على يديه عند محاولة رفع الساق المستقيمة في وضع الجلوس لتخفيف التوتر في العصب الوركي.
| الفحص | وعائي (Vascular) | عصبي (Neurogenic) |
|---|---|---|
| مسافة المشي | ثابتة | متغيرة |
| عوامل تخفيف الألم | الوقوف | الجلوس/الانحناء |
| عوامل الإثارة | المشي | المشي/الوقوف |
| المشي صعودًا | مؤلم | غير مؤلم |
| اختبار الدراجة | إيجابي (مؤلم) | سلبي (غير مؤلم) |
| النبضات | غائبة | موجودة |
| الجلد | فقدان الشعر/لامع | طبيعي |
| ألم الظهر | أحيانًا | شائع |
| حركة الظهر | طبيعية | محدودة |
| طبيعة الألم | تشنج/من بعيد إلى قريب | تنميل/ألم/من قريب إلى بعيد |
| الضمور | غير شائع | أحيانًا |
الجدول 1: العرج الوعائي مقابل العرج العصبي
التشخيص
يعد التشخيص الدقيق حجر الزاوية في تحديد خطة العلاج الفعالة لإعادة جراحة العمود الفقري القطني. يعتمد الأستاذ الدكتور محمد هطيف على مراجعة شاملة للسجلات الطبية السابقة ونتائج التصوير الحديثة لتحديد السبب الجذري للأعراض المستمرة أو المتكررة.
مراجعة السجلات الطبية السابقة
من الضروري مراجعة جميع صور المريض قبل الجراحة ومباشرة بعد الجراحة. يضمن ذلك أن المشكلة المرضية القابلة للتصحيح جراحيًا كانت موجودة في البداية وتمت معالجتها جراحيًا، سواء من حيث العمل في المستوى الصحيح أو من خلال إجراء تخفيف ضغط كافٍ.
الدراسات التصويرية
يجب أن يخضع جميع المرضى الذين يتم تقييمهم لإعادة جراحة العمود الفقري القطني للدراسات التصويرية التالية:
-
الأشعة السينية العادية (X-rays):
- الأشعة السينية الأمامية الخلفية والجانبية للعمود الفقري القطني في وضع الوقوف: توفر معلومات قيمة حول المحاذاة السهمية والتاجية، وموضع الأجهزة المزروعة وسلامتها، والتشريح العظمي.
- الأشعة السينية الجانبية المركزة لمستوى L5-S1: مهمة بشكل خاص للمرضى الذين خضعوا لجراحة سابقة في هذا المستوى.
- الأشعة المائلة (Oblique views): مفيدة إذا اشتبه في إصابة ياتروجينية في الجزء بين المفصلي (pars interarticularis).
- الأشعة السينية الجانبية في وضع الانثناء والانبساط: لتقييم عدم الاستقرار القطعي.
- الأشعة السينية الطويلة للجنف (3 أقدام) الأمامية الخلفية والجانبية: ضرورية لتقييم المحاذاة الشوكية الكلية.
-
التصوير بالرنين المغناطيسي (MRI):
- التصوير بالرنين المغناطيسي قبل وبعد حقن الغادولينيوم: ضروري للتمييز بين الانزلاق الغضروفي المتكرر والندوب. مادة القرص عديمة الأوعية الدموية وبالتالي لن تتأثر بالصبغة، بينما الندوب وعائية وستتأثر.
- القيود: في المرضى الذين لديهم غرسات من الفولاذ المقاوم للصدأ القديمة، لا يكون التصوير بالرنين المغناطيسي مفيدًا عادة بسبب التشويش المعدني الكبير.
-
التصوير المقطعي المحوسب (CT scan) مع أو بدون تصوير النخاع (Myelography):
- تصوير النخاع/التصوير المقطعي المحوسب المشترك: مفيد في حالات التشويش المعدني الكبير، أو للمرضى الذين لديهم جهاز تنظيم ضربات القلب، أو مزيل رجفان داخلي، أو الذين يعانون من رهاب الأماكن المغلقة ولا يمكنهم الخضوع للتصوير بالرنين المغناطيسي.
- التصوير المقطعي المحوسب بدون تصوير النخاع: مفيد بتقنيات إعادة البناء التاجية والسهمية لتقييم وضع الأجهزة المزروعة (خاصة براغي السويقات) ولتقييم الاندماج بين الفقرات بحثًا عن دليل على المفصل الكاذب.
التشخيص التفريقي
يتضمن التشخيص التفريقي لإعادة جراحة العمود الفقري القطني مجموعة واسعة من الاحتمالات، ويجب على الجراح مراعاتها جميعًا:
-
تشخيص خاطئ:
- مشكلة مرضية غير موجودة وقت الجراحة الأولية.
- إجراء الجراحة لدواعي غير مناسبة.
-
مشكلة مرضية موجودة في الأصل ولكن لم تتم معالجتها بشكل كافٍ:
- جراحة في مستوى خاطئ.
- جراحة غير كافية (لم تتم معالجة المشكلة المرضية بالكامل).
-
مشكلة مرضية جديدة:
- في نفس مستوى الجراحة السابقة: انزلاق غضروفي متكرر، تضيق متكرر، التهاب العنكبوتية، نسيج ندبي فوق الجافية.
- في مستوى مختلف: انزلاق غضروفي، تضيق، مرض المستوى المجاور (بما في ذلك الانزلاق الفقاري)، مشكلات مرضية أخرى (مثل الأورام).
-
المضاعفات:
- العدوى: التهاب القرص، التهاب العظم والنقي، عدوى الجرح السطحية أو العميقة، عدوى مرتبطة بالأجهزة المزروعة.
- فشل الأجهزة المزروعة: كسر أو ارتخاء الأجهزة، سوء وضع الأجهزة.
- المفصل الكاذب.
- تمزق الأم الجافية.
- إصابة عصبية.
- عدم الاستقرار أو التشوه الياتروجيني (ناتج عن الجراحة): الظهر المسطح الياتروجيني، عدم استقرار الجزء بين المفصلي وما ينتج عنه من انزلاق فقاري.
-
أسباب أخرى:
- مشكلة مرضية غير ضاغطة.
- مشكلة مرضية غير شوكية (مثل الاعتلال العصبي، مشكلات الورك).
- قضايا نفسية واجتماعية (بما في ذلك سلوك الألم المزمن، الاكتئاب، تعويض العمال، التقاضي).
- أمراض المفصل العجزي الحرقفي أو أمراض المفاصل خارج العمود الفقري.
- متلازمات الأعصاب الطرفية.
من خلال هذا النهج التشخيصي الشامل، يمكن للأستاذ الدكتور محمد هطيف تحديد السبب الدقيق لألم المريض ووضع خطة علاجية مخصصة.
العلاج
يتطلب علاج متلازمة فشل جراحة الظهر أو الحاجة إلى إعادة جراحة العمود الفقري القطني نهجًا متعدد الأوجه، يبدأ غالبًا بالعلاج غير الجراحي وينتقل إلى التدخل الجراحي عند الضرورة. يلتزم الأستاذ الدكتور محمد هطيف بتقديم خطط علاجية فردية، مع التركيز على الخيار الأكثر فعالية والأقل توغلاً لكل مريض.
الإدارة غير الجراحية
يُنصح بتجربة مسار من العلاج التحفظي، مشابه لما يُستخدم للحالة الأولية، في حالات الانزلاق الغضروفي المتكرر أو التضيق. العديد من المرضى سيتحسنون مع:
- العلاج الطبيعي: لتقوية العضلات وتحسين المرونة والوظيفة.
- الأدوية المضادة للالتهابات غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
-
العلاج بالحقن:
- حقن مخدر موضعي وستيرويد: قد توفر راحة للمرضى الذين يعانون من أمراض المفصل العجزي الحرقفي أو أمراض المفاصل الأخرى خارج العمود الفقري، مثل التهاب مفاصل الورك.
- حقن فوق الجافية الشوكية: نتائجها غير متوقعة في حالات فشل جراحة الظهر، على الرغم من أنها قد يكون لها دور.
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك