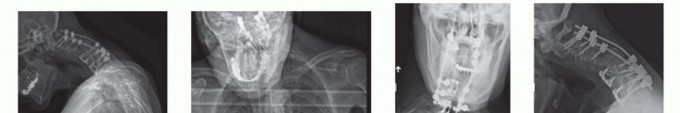
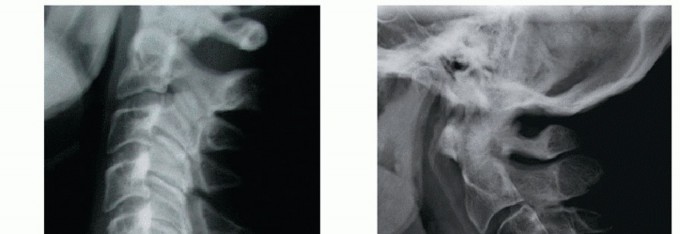
استئصال الجسم الفقري العنقي الأمامي: جراحة متقدمة لتخفيف ضغط العمود الفقري العنقي

الخلاصة الطبية السريعة: استئصال الجسم الفقري العنقي الأمامي (Anterior Cervical Corpectomy) هو إجراء جراحي متقدم ودقيق يهدف إلى إزالة الفقرات والأقراص المتضررة أو المصابة التي تقع في الجزء الأمامي من الرقبة. يُجرى هذا التدخل الجراحي لتخفيف الضغط الحاد والشديد عن الحبل الشوكي والأعصاب العنقية، والذي قد ينجم عن انزلاق غضروفي كبير، تضيق القناة الشوكية، نتوءات عظمية، أورام، أو إصابات. بعد إزالة الجسم الفقري، يتضمن العلاج دمج الفقرات المتبقية باستخدام طعوم عظمية أو أقفاص خاصة وصفائح ومسامير لضمان استقرار العمود الفقري العنقي واستعادة وظيفته الطبيعية. يُعد هذا الإجراء حلاً فعالاً للحالات التي لا تستجيب للعلاجات التحفظية وتهدد بوظائف عصبية خطيرة.
مقدمة: أهمية العمود الفقري العنقي وصحة الرقبة
تُعد الرقبة، أو العمود الفقري العنقي، هيكلاً معقدًا وحيويًا يدعم الرأس ويسمح بحركة واسعة النطاق، بينما يحمي في الوقت ذاته الحبل الشوكي والأعصاب التي تمتد إلى الذراعين واليدين. أي مشكلة في هذه المنطقة، سواء كانت ناتجة عن تآكل طبيعي، إصابة، أو مرض، يمكن أن تؤدي إلى آلام مبرحة، ضعف، تنميل، وحتى فقدان الوظيفة في الأطراف العلوية أو الجسم بالكامل. تُعد جراحة العمود الفقري من التخصصات الدقيقة التي تتطلب خبرة واسعة ومهارة عالية، خاصة عندما يتعلق الأمر بالمنطقة العنقية التي تحتوي على الحبل الشوكي والأعصاب الحيوية.
يُعتبر استئصال الجسم الفقري العنقي الأمامي (Anterior Cervical Corpectomy - ACC) إجراءً جراحيًا بالغ الأهمية يُقدم حلولاً جذرية للمرضى الذين يعانون من ضغط حاد ومزمن على الحبل الشوكي أو جذور الأعصاب في الرقبة، والذي لا يمكن علاجه بالطرق الأقل تدخلاً. في هذا المقال الشامل، سنتعمق في فهم هذا الإجراء، أسبابه، أعراضه، تشخيصه، وكيف يُقدم الأستاذ الدكتور محمد هطيف، بخبرته التي تتجاوز العقدين ورؤيته الطبية المتقدمة، رعاية استثنائية لمرضى العمود الفقري العنقي في اليمن والمنطقة.
فهم العمود الفقري العنقي: التركيب والوظيفة
لفهم جراحة استئصال الجسم الفقري العنقي الأمامي، من الضروري أولاً استعراض تشريح ووظيفة العمود الفقري العنقي:
1. الفقرات العنقية (Cervical Vertebrae)
يتكون العمود الفقري العنقي من سبع فقرات مرقمة من C1 إلى C7. هذه الفقرات أصغر حجمًا من فقرات العمود الفقري الأخرى، وهي مصممة لتوفير المرونة والدعم:
*
C1 (الأطلس):
تدعم الجمجمة وتسمح بالحركة لأعلى ولأسفل (نعم/لا).
*
C2 (المحور):
تسمح بحركة الدوران للرأس (يمين/يسار).
*
C3-C7:
فقرات نموذجية توفر الدعم والحماية للحبل الشوكي وتسمح بحركات الانثناء والتمديد والانحناء الجانبي للرقبة.
2. الأقراص الفقرية (Intervertebral Discs)
بين كل فقرة والأخرى (باستثناء C1 و C2) يوجد قرص فقري يعمل كوسادة ممتصة للصدمات. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية). هذه الأقراص تسمح بالمرونة وتخفف الضغط على الفقرات.
3. الحبل الشوكي والأعصاب الشوكية (Spinal Cord and Spinal Nerves)
يمر الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر القناة الشوكية المحمية بالفقرات. تتفرع من الحبل الشوكي 8 أزواج من الأعصاب الشوكية العنقية التي تتحكم في الإحساس والحركة في الرقبة والكتفين والذراعين واليدين. أي ضغط على الحبل الشوكي (اعتلال النخاع) أو جذور الأعصاب (اعتلال الجذور) يمكن أن يؤدي إلى أعراض عصبية خطيرة.
4. الأربطة والعضلات (Ligaments and Muscles)
تدعم الأربطة والعضلات القوية العمود الفقري العنقي، مما يوفر الاستقرار ويسمح بحركات الرأس والرقبة.
الأسباب والحالات التي تستدعي استئصال الجسم الفقري العنقي الأمامي
يُعد استئصال الجسم الفقري العنقي الأمامي حلاً جراحيًا للحالات المتقدمة التي تسبب ضغطًا كبيرًا على الحبل الشوكي أو الأعصاب، وغالبًا ما تكون هذه الحالات ناتجة عن:
-
اعتلال النخاع الشوكي العنقي (Cervical Spondylotic Myelopathy - CSM):
- هو السبب الأكثر شيوعًا لجراحة ACC. يحدث نتيجة تآكل وتغيرات تنكسية في العمود الفقري العنقي مع تقدم العمر، مما يؤدي إلى تضييق القناة الشوكية وضغط مزمن على الحبل الشوكي. يمكن أن تشمل هذه التغيرات نتوءات عظمية (Osteophytes)، انزلاق غضروفي، وتصلب الأربطة.
-
الانزلاق الغضروفي العنقي الشديد (Severe Cervical Disc Herniation):
- عندما يبرز القرص الفقري بشكل كبير نحو القناة الشوكية أو ينفجر، يمكن أن يضغط بشدة على الحبل الشوكي أو جذور الأعصاب. إذا كان الانزلاق يؤثر على مستوى فقرتين أو أكثر ويسبب ضغطًا واسع النطاق، قد يكون ACC هو الخيار الأنسب.
-
تضيق القناة الشوكية العنقية (Cervical Spinal Stenosis):
- تضييق الفراغ داخل القناة الشوكية، مما يضغط على الحبل الشوكي. يمكن أن يكون هذا التضيق خلقيًا أو مكتسبًا بسبب التغيرات التنكسية مثل تضخم الأربطة أو النتوءات العظمية.
-
النتوءات العظمية الكبيرة (Large Osteophytes):
- نمو غير طبيعي للعظام على حواف الفقرات، والذي يمكن أن يضغط على الحبل الشوكي والأعصاب.
-
إصابات العمود الفقري (Spinal Trauma):
- كسور الفقرات العنقية أو خلعها الذي يؤدي إلى عدم استقرار العمود الفقري أو ضغط مباشر على الحبل الشوكي.
-
أورام العمود الفقري (Spinal Tumors):
- النمو السرطاني داخل أو حول الجسم الفقري الذي يضغط على الحبل الشوكي أو الأعصاب.
-
الالتهابات (Infections):
- مثل التهاب العظم والنقي (Osteomyelitis) الذي يؤثر على الفقرات ويمكن أن يسبب عدم استقرار أو ضغطًا.
-
التشوهات الخلقية أو المكتسبة (Congenital or Acquired Deformities):
- مثل الجنف (Scoliosis) أو الحدب (Kyphosis) العنقي الشديد الذي يسبب ضغطًا عصبيًا.
في جميع هذه الحالات، يكون الهدف من جراحة ACC هو إزالة مصدر الضغط بشكل كامل، مما يسمح للحبل الشوكي والأعصاب بالتعافي، وبالتالي تخفيف الأعراض واستعادة الوظيفة.
الأعراض التي تستدعي الانتباه: متى يجب استشارة الطبيب؟
تختلف الأعراض باختلاف موقع وشدة الضغط على الحبل الشوكي أو الأعصاب، ولكنها غالبًا ما تتفاقم بمرور الوقت. من الضروري استشارة طبيب متخصص في جراحة العمود الفقري، مثل الأستاذ الدكتور محمد هطيف، عند ظهور أي من الأعراض التالية:
1. أعراض اعتلال النخاع الشوكي (Myelopathy Symptoms):
وهي الأعراض الأكثر خطورة وتشير إلى ضغط على الحبل الشوكي نفسه:
*
ضعف في الذراعين والساقين:
قد يلاحظ المريض صعوبة في المشي، التعثر المتكرر، أو شعورًا بالثقل في الأطراف.
*
تنميل أو خدر في الأطراف:
فقدان الإحساس أو شعور بالوخز في اليدين، الذراعين، الساقين، أو القدمين.
*
مشاكل في التنسيق الحركي الدقيق:
صعوبة في أداء مهام بسيطة مثل الكتابة، استخدام الأزرار، أو حمل الأشياء الصغيرة.
*
اضطراب في المشي والتوازن:
مشية غير مستقرة أو شعور بالدوار.
*
تصلب وتشنج العضلات:
خاصة في الساقين (تشنج).
*
خلل في وظائف المثانة والأمعاء:
في الحالات المتقدمة جدًا، قد يحدث فقدان للتحكم في البول أو البراز.
*
آلام الرقبة وتصلبها:
قد تكون موجودة ولكنها غالبًا ما تكون أقل إزعاجًا من الأعراض العصبية.
2. أعراض اعتلال الجذور العنقية (Radiculopathy Symptoms):
تحدث هذه الأعراض عندما يكون الضغط على جذور الأعصاب الخارجة من الحبل الشوكي:
*
ألم حاد أو حارق:
ينتشر من الرقبة إلى الكتف، الذراع، اليد، أو الأصابع، وقد يزداد سوءًا مع حركات معينة للرقبة.
*
تنميل أو وخز:
في منطقة محددة من الذراع أو اليد، تتوافق مع العصب المضغوط.
*
ضعف العضلات:
في منطقة معينة من الذراع أو اليد، مما يؤثر على قوة القبضة أو القدرة على رفع الأشياء.
3. آلام الرقبة المزمنة (Chronic Neck Pain):
على الرغم من أنها قد لا تكون العرض الرئيسي، إلا أن الألم المزمن والتصلب في الرقبة غالبًا ما يصاحب هذه الحالات.
جدول 1: قائمة فحص الأعراض الرئيسية للضغط على العمود الفقري العنقي
| نوع العرض | الوصف | مؤشر على | درجة الخطورة |
|---|---|---|---|
| ضعف الأطراف | صعوبة في المشي، التعثر، ضعف في الذراعين والساقين | اعتلال النخاع الشوكي | مرتفعة |
| تنميل وخدر | فقدان الإحساس أو وخز في اليدين، الذراعين، الساقين | اعتلال النخاع أو الجذور | متوسطة-مرتفعة |
| مشاكل التنسيق | صعوبة في الكتابة، استخدام الأزرار، الحركات الدقيقة | اعتلال النخاع الشوكي | مرتفعة |
| اضطراب التوازن | مشية غير مستقرة، شعور بالدوار | اعتلال النخاع الشوكي | مرتفعة |
| آلام الرقبة المنتشرة | ألم حاد أو حارق يمتد للذراع واليد | اعتلال الجذور العنقية | متوسطة |
| تشنج العضلات | تصلب لا إرادي في عضلات الساقين أو الذراعين | اعتلال النخاع الشوكي | متوسطة-مرتفعة |
| مشاكل المثانة/الأمعاء | فقدان التحكم في البول أو البراز | اعتلال النخاع الشوكي الشديد (حالة طارئة) | مرتفعة جدًا |
إذا كنت تعاني من أي من هذه الأعراض، خاصة تلك التي تشير إلى اعتلال النخاع الشوكي، فمن الأهمية بمكان طلب التقييم الطبي الفوري من جراح عمود فقري متخصص.
التشخيص الدقيق: خطوتك الأولى نحو الشفاء مع الأستاذ الدكتور محمد هطيف
يبدأ التشخيص الشامل بتقييم دقيق من قبل طبيب متخصص في العمود الفقري. في مركز الأستاذ الدكتور محمد هطيف، يتم اتباع بروتوكول تشخيصي صارم لضمان تحديد السبب الجذري للمشكلة بدقة متناهية:
-
التاريخ المرضي والفحص السريري:
- يستمع الدكتور هطيف بعناية إلى شكاوى المريض، ويستفسر عن تاريخ الأعراض، أي إصابات سابقة، والحالة الصحية العامة.
- يشمل الفحص السريري تقييمًا عصبيًا كاملاً، يختبر فيه قوة العضلات، ردود الأفعال (المنعكسات)، الإحساس، والتوازن. كما يتم تقييم نطاق حركة الرقبة وأي علامات للضغط العصبي.
-
الفحوصات التصويرية:
- الأشعة السينية (X-rays): تُظهر بنية العظام، وجود نتوءات عظمية، تضيق المسافات بين الفقرات، أو عدم استقرار.
- التصوير بالرنين المغناطيسي (MRI): هو المعيار الذهبي لتشخيص مشاكل العمود الفقري. يوفر صورًا مفصلة للحبل الشوكي، جذور الأعصاب، الأقراص، والأربطة. يمكنه تحديد الانزلاقات الغضروفية، تضيق القناة الشوكية، الأورام، والالتهابات بدقة عالية.
- التصوير المقطعي المحوسب (CT Scan): يُستخدم لتقييم بنية العظام بشكل أفضل، خاصة في حالات الكسور أو تقييم مدى النتوءات العظمية.
- التصوير المقطعي بالمايلوجرام (CT Myelogram): في بعض الحالات، قد يتم حقن صبغة تباين في السائل الشوكي قبل التصوير المقطعي لتقديم رؤية أوضح لأي ضغط على الحبل الشوكي أو الأعصاب.
-
دراسات التوصيل العصبي وتخطيط كهربية العضل (Nerve Conduction Studies & Electromyography - NCS/EMG):
- تساعد هذه الفحوصات في تحديد ما إذا كانت الأعصاب متضررة، ومدى الضرر، والتمييز بين مشاكل الأعصاب والعضلات.
يعتمد الأستاذ الدكتور محمد هطيف على أحدث التقنيات التشخيصية لضمان الحصول على صورة واضحة وشاملة لحالة المريض، مما يمكنه من وضع خطة علاجية دقيقة ومخصصة.
الخيارات العلاجية غير الجراحية: متى نلجأ إليها؟
في كثير من الحالات، خاصة في المراحل المبكرة أو عندما يكون الضغط العصبي خفيفًا، يمكن البدء بالعلاجات التحفظية (غير الجراحية). يفضل الدكتور هطيف دائمًا البدء بالخيارات الأقل تدخلاً متى كانت مناسبة:
- الراحة وتعديل النشاط: تجنب الأنشطة التي تزيد من تفاقم الألم أو الأعراض العصبية.
-
الأدوية:
- مضادات الالتهاب غير الستيرويدية (NSAIDs): لتخفيف الألم والالتهاب.
- مرخيات العضلات: لتخفيف التشنجات العضلية.
- مسكنات الألم العصبية: مثل الجابابنتين أو البريجابالين للألم العصبي.
- الستيرويدات الفموية: في دورات قصيرة لتقليل الالتهاب الحاد.
-
العلاج الطبيعي (Physical Therapy):
- تمارين لتقوية عضلات الرقبة، تحسين المرونة، وتصحيح الوضعيات.
- العلاج بالحرارة والبرودة، التدليك، والجر.
-
حقن الستيرويد فوق الجافية (Epidural Steroid Injections):
- حقن الستيرويدات مباشرة في الفراغ حول الحبل الشوكي أو جذور الأعصاب لتقليل الالتهاب وتخفيف الألم. توفر راحة مؤقتة.
-
دعامات الرقبة (Cervical Collar):
- استخدام طوق عنقي ناعم لفترات قصيرة لتوفير الدعم وتقييد الحركة، مما يساعد على تقليل الألم.
متى لا تكون العلاجات التحفظية كافية؟
إذا لم تتحسن الأعراض بعد فترة من العلاج التحفظي (عادة 6-12 أسبوعًا)، أو إذا تفاقمت الأعراض العصبية (خاصة تلك التي تشير إلى اعتلال النخاع الشوكي مثل الضعف التدريجي، مشاكل التوازن، أو خلل في وظائف المثانة/الأمعاء)، فإن التدخل الجراحي يصبح ضروريًا لحماية الحبل الشوكي ومنع المزيد من التلف. في هذه الحالات، يُصبح استئصال الجسم الفقري العنقي الأمامي خيارًا حيويًا.
التدخل الجراحي: استئصال الجسم الفقري العنقي الأمامي (ACC) - تفصيل شامل
جراحة استئصال الجسم الفقري العنقي الأمامي هي إجراء معقد يتطلب جراحًا ذا خبرة عالية مثل الأستاذ الدكتور محمد هطيف. الهدف الرئيسي هو إزالة مصدر الضغط على الحبل الشوكي والأعصاب بشكل كامل، ثم استقرار العمود الفقري.
دواعي الإجراء (Indications):
يُفضل إجراء ACC عندما يكون الضغط على الحبل الشوكي أو الأعصاب ناتجًا عن:
* تضيق القناة الشوكية على مستوى فقرتين أو أكثر.
* انزلاق غضروفي كبير يؤثر على أكثر من مستوى فقري.
* نتوءات عظمية واسعة أو تكلسات في الرباط الطولي الخلفي.
* أورام أو كسور تؤثر على الجسم الفقري.
التحضير قبل الجراحة:
- تقييم شامل: مراجعة شاملة للتاريخ الطبي، الأدوية، والحالة الصحية العامة للمريض.
- الفحوصات المخبرية: فحوصات الدم، تخطيط القلب، وأشعة الصدر.
- التوقف عن بعض الأدوية: قد يُطلب من المريض التوقف عن تناول مميعات الدم أو بعض المكملات الغذائية قبل الجراحة.
- التوقف عن التدخين: يُنصح بشدة بالتوقف عن التدخين قبل الجراحة لأنه يؤثر سلبًا على عملية الاندماج العظمي.
- تعليمات الصيام: يجب على المريض الصيام لعدة ساعات قبل الجراحة.
خطوات الإجراء الجراحي (Step-by-Step Surgical Procedure):
تُجرى الجراحة تحت التخدير العام، وعادة ما تستغرق عدة ساعات حسب مدى تعقيد الحالة.
-
الوصول الجراحي (Surgical Approach):
- يتم وضع المريض على ظهره، ويتم إمالة الرأس قليلاً.
- يُجري الجراح شقًا صغيرًا (عادة 3-5 سم) في الجزء الأمامي من الرقبة، غالبًا في أحد التجاعيد الطبيعية للجلد لتقليل وضوح الندبة.
- يتم سحب العضلات والأوعية الدموية والمريء والقصبة الهوائية بلطف إلى جانب واحد للوصول إلى العمود الفقري العنقي من الأمام. يُعد هذا الوصول آمنًا ويقلل من تلف العضلات.
-
تحديد المستوى المصاب (Localization):
- يستخدم الجراح الأشعة السينية أثناء الجراحة لتحديد المستوى أو المستويات الدقيقة للفقرات التي تحتاج إلى العلاج.
-
إزالة الأقراص الفقرية (Discectomy):
- يتم أولاً إزالة الأقراص الفقرية فوق وتحت الجسم الفقري المصاب.
-
استئصال الجسم الفقري (Corpectomy):
- باستخدام أدوات جراحية دقيقة، يقوم الجراح بإزالة الجسم الفقري المصاب بالكامل (أو جزء كبير منه) الذي يضغط على الحبل الشوكي. يتم ذلك بعناية فائقة وتحت المجهر الجراحي (Microsurgery) لضمان عدم إلحاق الضرر بالحبل الشوكي أو الأعصاب المحيطة.
- يقوم الأستاذ الدكتور محمد هطيف، بخبرته في الجراحة المجهرية، بإزالة أي نتوءات عظمية أو أربطة متكلسة تسبب الضغط.
-
تخفيف الضغط (Decompression):
- بعد إزالة الجسم الفقري، يتم التأكد من أن الحبل الشوكي والأعصاب قد تحررت تمامًا من أي ضغط.
-
الدمج والاستقرار (Fusion and Stabilization):
- هذه الخطوة حاسمة لضمان استقرار العمود الفقري بعد إزالة الجسم الفقري.
- يتم إدخال طعم عظمي (قد يكون من عظم المريض نفسه، أو من متبرع، أو اصطناعي) أو قفص خاص (cage) مصنوع من مادة متوافقة حيويًا (مثل التيتانيوم أو PEEK) في الفراغ الذي تم إنشاؤه بعد إزالة الجسم الفقري. يساعد هذا الطعم/القفص على دعم العمود الفقري وتشجيع نمو العظم الجديد لدمج الفقرات.
- يتم تثبيت هذا الطعم/القفص باستخدام صفيحة معدنية (عادة من التيتانيوم) ومسامير تُربط بالفقرات المجاورة (الفقرة فوق الفراغ والفقرة تحت الفراغ). توفر هذه الصفيحة والمسامير استقرارًا فوريًا للعمود الفقري بينما ينمو العظم الجديد ويندمج.
-
إغلاق الشق الجراحي (Wound Closure):
- بعد التأكد من استقرار العمود الفقري وإزالة الضغط، يتم إعادة الأنسجة إلى مكانها وإغلاق الشق الجراحي بطبقات متعددة، وتُغلق البشرة بالغرز أو الدبابيس أو الغراء الجراحي.
جدول 2: مقارنة بين استئصال الجسم الفقري العنقي الأمامي (ACC) واستئصال القرص العنقي الأمامي والدمج (ACDF)
| الميزة | استئصال الجسم الفقري العنقي الأمامي (ACC) | استئصال القرص العنقي الأمامي والدمج (ACDF) |
|---|---|---|
| ما يتم إزالته | جسم فقري كامل أو جزء كبير منه، مع الأقراص المجاورة | قرص فقري واحد أو أكثر |
| نطاق الضغط | ضغط واسع النطاق على الحبل الشوكي، غالبًا على مستويين أو أكثر | ضغط موضعي على الحبل الشوكي أو جذور الأعصاب، غالبًا على مستوى واحد |
| الاستطبابات | تضيق القناة الشوكية الشديد، أورام الجسم الفقري، كسور الفقرات، انزلاقات غضروفية ضخمة متعددة المستويات | انزلاق غضروفي واحد أو تضيق قناوي موضعي |
| التعقيد الجراحي | أكثر تعقيدًا ويتطلب خبرة أكبر | أقل تعقيدًا نسبيًا |
| الاستقرار | يتطلب دمجًا أطول وتثبيتًا أكثر شمولاً (طعم أكبر + صفيحة ومسامير) | يتطلب دمجًا وتثبيتًا (طعم + صفيحة ومسامير) |
| فترة التعافي | أطول نسبيًا بسبب نطاق الجراحة الأوسع | أقصر نسبيًا |
| المخاطر المحتملة | قد تكون أعلى قليلاً بسبب النطاق الأوسع، لكنها نادرة مع الجراح الخبير | أقل قليلاً، لكنها موجودة |
المخاطر والمضاعفات المحتملة:
على الرغم من أن جراحة ACC آمنة بشكل عام عند إجرائها بواسطة جراح خبير مثل الأستاذ الدكتور محمد هطيف، إلا أن هناك دائمًا مخاطر محتملة، وإن كانت نادرة:
*
العدوى:
في موقع الجراحة.
*
النزيف:
أثناء أو بعد الجراحة.
*
تلف الأعصاب أو الحبل الشوكي:
قد يؤدي إلى تفاقم الضعف أو التنميل (نادرة جدًا مع التقنيات الحديثة والجراح الخبير).
*
عسر البلع (Dysphagia):
صعوبة في البلع، عادة ما تكون مؤقتة.
*
بحة في الصوت:
بسبب تهيج العصب الحنجري الراجع، عادة ما تكون مؤقتة.
*
عدم الاندماج (Non-union/Pseudarthrosis):
فشل العظم في الاندماج بشكل صحيح، مما قد يتطلب جراحة إضافية.
*
فشل الأجهزة:
كسر الصفيحة أو تحرك المسامير.
*
استمرار الأعراض:
قد لا تختفي جميع الأعراض، خاصة إذا كان هناك تلف عصبي طويل الأمد.
*
متلازمة ما بعد استئصال الجسم الفقري (Post-Corpectomy Syndrome):
آلام مزمنة في الرقبة أو الذراعين.
يُناقش الأستاذ الدكتور محمد هطيف جميع هذه المخاطر مع المريض بالتفصيل قبل الجراحة، ويُقدم شرحًا وافيًا لضمان فهم المريض الكامل للإجراء.
الرعاية بعد الجراحة وإعادة التأهيل: طريقك نحو الشفاء الكامل
بعد جراحة استئصال الجسم الفقري العنقي الأمامي، تبدأ مرحلة التعافي وإعادة التأهيل، وهي لا تقل أهمية عن الجراحة نفسها لضمان أفضل النتائج.
1. الإقامة في المستشفى:
- عادة ما يبقى المريض في المستشفى لمدة 2-5 أيام للمراقبة.
- يتم التحكم في الألم باستخدام مسكنات الألم عن طريق الوريد أو الفم.
- يتم تشجيع المريض على النهوض والمشي لمسافات قصيرة في أقرب وقت ممكن بعد الجراحة، مع المساعدة، لتقليل مخاطر الجلطات الدموية وتحسين الدورة الدموية.
2. العناية بالشق الجراحي:
- يجب الحفاظ على الشق الجراحي نظيفًا وجافًا.
- يتم إزالة الغرز أو الدبابيس عادة بعد 7-14 يومًا.
3. استخدام دعامة الرقبة (Cervical Collar):
- قد يُطلب من المريض ارتداء دعامة رقبة صلبة أو ناعمة لعدة أسابيع أو أشهر لدعم الرقبة وتقييد حركتها أثناء عملية الاندماج العظمي. تُعد هذه الدعامة حيوية لنجاح الاندماج.
4. إدارة الألم:
- يتم وصف مسكنات الألم عن طريق الفم لعدة أسابيع بعد الخروج من المستشفى.
- قد يتم استخدام مرخيات العضلات لتقليل التشنجات.
5. إعادة التأهيل والعلاج الطبيعي:
- المرحلة المبكرة: تركز على الحفاظ على وضعية الرقبة الصحيحة، وتجنب الحركات المفاجئة أو المجهدة، والبدء في المشي الخفيف.
-
المرحلة المتوسطة:
بعد بضعة أسابيع، وعندما يسمح الجراح، يبدأ المريض برنامجًا للعلاج الطبيعي. يهدف هذا البرنامج إلى:
- استعادة نطاق حركة الرقبة تدريجيًا.
- تقوية عضلات الرقبة والكتفين.
- تحسين المرونة والتوازن.
- تعليم المريض الوضعيات الصحيحة والتقنيات
آلام العظام والمفاصل وتقييد حركتها ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة. لا تدع الألم يسيطر على حياتك.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل والعمود الفقري.. نلتزم بإعادتك لحياة خالية من الألم وحركة طبيعية.
مواضيع أخرى قد تهمك