جراحة الجنف رعاية ما بعد العملية دليل شامل للتعافي مع الدكتور محمد هطيف
الخلاصة الطبية السريعة: جراحة الجنف هي إجراء جراحي كبير لتصحيح انحناء العمود الفقري. رعاية ما بعد العملية ضرورية لنجاح التعافي، وتشمل خطة علاجية يحددها الفريق الطبي بقيادة الأستاذ الدكتور محمد هطيف، تستمر من 6 إلى 12 شهرًا لضمان اندماج الفقرات وعودة المريض لحياته الطبيعية تدريجيًا.
مقدمة
يُعد الجنف حالة طبية تتميز بانحناء جانبي غير طبيعي في العمود الفقري، وقد يؤثر بشكل كبير على نوعية حياة المريض إذا لم يتم علاجه. في الحالات الشديدة، يصبح التدخل الجراحي ضرورة حتمية لتصحيح هذا الانحناء وتخفيف الأعراض المصاحبة. تُعرف هذه الجراحة بالاندماج الفقري (Spinal Fusion)، وهي عملية معقدة تتطلب دقة ومهارة عالية، وتعد مجرد خطوة أولى في رحلة التعافي الطويلة.
إن فهم ما يمكن توقعه بعد جراحة الجنف، والالتزام بخطة الرعاية اللاحقة للعملية، أمر بالغ الأهمية لتحقيق أفضل النتائج وضمان عودة المريض إلى حياته الطبيعية. في هذا الدليل الشامل، سنتناول كل ما يتعلق بالرعاية ما بعد جراحة الجنف، بدءًا من مراحل التعافي الأولية وصولاً إلى العودة الكاملة للأنشطة، مع التركيز على العوامل التي تؤثر على هذه العملية.
يُعد الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري، الرائد في هذا المجال في صنعاء واليمن، مرجعًا أساسيًا للمرضى الذين يخضعون لجراحة الجنف. بفضل خبرته الواسعة وسجله الحافل بالنجاحات، يقدم الدكتور هطيف وفريقه الطبي رعاية متكاملة وشاملة، تضمن للمرضى أعلى مستويات الأمان والفعالية في كل مراحل العلاج والتعافي.
يهدف هذا الدليل إلى تزويد المرضى وعائلاتهم بالمعلومات الضرورية التي تمكنهم من خوض رحلة التعافي بثقة ووعي، مسترشدين بتوجيهات أفضل الخبراء.
التشريح الطبي للعمود الفقري والجنف
لفهم جراحة الجنف ورعاية ما بعد العملية، من الضروري أولاً استعراض التشريح الطبي للعمود الفقري وكيفية تأثير الجنف عليه.
يتكون العمود الفقري البشري من 33 فقرة، مقسمة إلى خمس مناطق رئيسية:
*
الفقرات العنقية (7 فقرات):
في الرقبة.
*
الفقرات الصدرية (12 فقرة):
في الجزء العلوي من الظهر، تتصل بالأضلاع.
*
الفقرات القطنية (5 فقرات):
في الجزء السفلي من الظهر.
*
العجز (5 فقرات ملتحمة):
في قاعدة العمود الفقري.
*
العصعص (4 فقرات ملتحمة):
أسفل العجز.
في الحالة الطبيعية، يكون العمود الفقري مستقيمًا عند النظر إليه من الخلف، ويحتوي على منحنيات طبيعية خفيفة عند النظر إليه من الجانب (تقوس في الرقبة والظهر السفلي، وانحناء في الظهر العلوي). هذه المنحنيات ضرورية لامتصاص الصدمات وتوزيع الوزن بفعالية.
ما هو الجنف
الجنف هو انحناء جانبي غير طبيعي في العمود الفقري، غالبًا ما يكون على شكل حرف "S" أو "C". هذا الانحناء لا يقتصر على الجانب فقط، بل يشمل أيضًا دورانًا للفقرات، مما يؤدي إلى بروز أحد جانبي القفص الصدري أو الظهر (ما يُعرف بالحدبة الضلعية). يمكن أن يصيب الجنف أي جزء من العمود الفقري، ولكنه أكثر شيوعًا في الفقرات الصدرية أو الصدرية القطنية.
أنواع الجنف الرئيسية
هناك عدة أنواع من الجنف، تختلف في أسبابها وعمر ظهورها:
*
الجنف مجهول السبب (Idiopathic Scoliosis):
وهو النوع الأكثر شيوعًا، ويشكل حوالي 80% من جميع حالات الجنف. يُطلق عليه "مجهول السبب" لأنه لا يوجد سبب واضح ومحدد لظهوره. غالبًا ما يظهر في فترة المراهقة (Adolescent Idiopathic Scoliosis - AIS).
*
الجنف الخلقي (Congenital Scoliosis):
يحدث بسبب تشوهات في نمو الفقرات أثناء التطور الجنيني، ويكون موجودًا منذ الولادة.
*
الجنف العصبي العضلي (Neuromuscular Scoliosis):
ينجم عن حالات تؤثر على الأعصاب والعضلات، مثل الشلل الدماغي، ضمور العضلات، أو السنسنة المشقوقة.
*
الجنف التنكسي (Degenerative Scoliosis):
يحدث في البالغين نتيجة للتغيرات التنكسية المرتبطة بالتقدم في العمر، مثل التهاب المفاصل أو تآكل الأقراص الفقرية.
فهم هذه الأساسيات التشريحية وأنواع الجنف يساعد في تقدير تعقيد الجراحة وأهمية الرعاية الدقيقة بعد العملية.
الأسباب وعوامل الخطر للجنف
بينما يُعد الجنف مجهول السبب هو الأكثر شيوعًا، إلا أن هناك عوامل أخرى يمكن أن تسهم في تطور الجنف أو تزيد من خطر الإصابة به.
أسباب الجنف مجهول السبب
كما ذكرنا، لا يوجد سبب واضح للجنف مجهول السبب، لكن يُعتقد أنه ناتج عن مزيج من العوامل الوراثية والبيئية. أظهرت الأبحاث أن الجنف يميل إلى الانتشار في العائلات، مما يشير إلى وجود مكون وراثي قوي. ومع ذلك، لم يتم تحديد جين واحد مسؤول عن الحالة، بل يُعتقد أن عدة جينات تتفاعل لتزيد من القابلية للإصابة.
عوامل الخطر العامة للجنف
بالإضافة إلى الأسباب المحتملة للجنف مجهول السبب، هناك عوامل خطر عامة تزيد من احتمالية الإصابة بالجنف:
- العمر: الجنف مجهول السبب غالبًا ما يظهر في فترة النمو السريع، وتحديدًا بين سن 10 و15 عامًا. الجنف التنكسي يظهر في الأعمار المتقدمة.
- الجنس: الفتيات أكثر عرضة للإصابة بالجنف مجهول السبب مقارنة بالفتيان، وخاصةً في الحالات التي تتطلب العلاج.
- التاريخ العائلي: إذا كان أحد أفراد العائلة مصابًا بالجنف، تزداد فرصة إصابة الأبناء به.
- العيوب الخلقية: التشوهات في الفقرات منذ الولادة (الجنف الخلقي).
- الأمراض العصبية العضلية: مثل الشلل الدماغي، الحثل العضلي، السنسنة المشقوقة، أو شلل الأطفال.
- إصابات العمود الفقري أو الجراحة السابقة: في بعض الحالات النادرة، قد تتسبب الإصابات أو الجراحات السابقة في العمود الفقري في تطور الجنف.
- الأورام: أورام العمود الفقري يمكن أن تسبب الجنف، على الرغم من أنها نادرة.
- متلازمات معينة: مثل متلازمة مارفان ومتلازمة إهلرز-دانلوس، والتي تؤثر على الأنسجة الضامة وقد تزيد من مرونة المفاصل والعمود الفقري.
من المهم ملاحظة أن وجود عامل خطر لا يعني بالضرورة الإصابة بالجنف، لكنه يشير إلى احتمالية أكبر. الفحص الدوري، خاصة خلال فترة النمو، يمكن أن يساعد في الكشف المبكر عن الجنف وبدء العلاج المناسب.
الأعراض والعلامات الدالة على الجنف
تتطور أعراض الجنف عادةً تدريجيًا وقد لا تكون واضحة في المراحل المبكرة، خاصة في حالات الجنف مجهول السبب لدى المراهقين. غالبًا ما يتم اكتشافها أثناء الفحوصات الروتينية في المدرسة أو عند ملاحظة الوالدين لبعض التغيرات في هيئة الطفل.
العلامات المرئية للجنف
تتضمن العلامات الأكثر شيوعًا التي يمكن ملاحظتها في الجنف ما يلي:
- عدم استواء الكتفين: قد يكون أحد الكتفين أعلى من الآخر.
- بروز أحد لوحي الكتف: قد يظهر أحد لوحي الكتف أكثر بروزًا أو أعلى من الآخر.
- عدم استواء الوركين: قد يبدو أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- عدم تناسق الخصر: قد يبدو الخصر غير متساوٍ، مع وجود مسافة أكبر بين الذراع والجسم في أحد الجانبين.
- ميلان الرأس: قد يميل الرأس إلى جانب واحد ليبدو متمركزًا فوق الحوض.
- بروز الأضلاع (حدبة الأضلاع): عند الانحناء إلى الأمام، قد تبرز الأضلاع في أحد جانبي الظهر بشكل أوضح، وهي علامة مميزة للجنف الدوراني.
- اختلاف في طول الساقين: في بعض الحالات، قد يبدو أن إحدى الساقين أقصر من الأخرى بسبب ميلان الحوض.
- صعوبة في ارتداء الملابس: قد يجد المريض صعوبة في أن تبدو الملابس مستقيمة أو متناسقة على جسده.
الأعراض المصاحبة للجنف
بالإضافة إلى العلامات المرئية، قد تظهر بعض الأعراض الأخرى، خاصة مع تفاقم الانحناء:
- آلام الظهر: على الرغم من أن الجنف غالبًا لا يسبب الألم في المراحل المبكرة، إلا أن الانحناءات الشديدة أو الجنف التنكسي يمكن أن تؤدي إلى آلام مزمنة في الظهر، خاصة في الجزء السفلي.
- التعب: قد يشعر المريض بالتعب بسهولة بسبب الجهد الإضافي الذي تبذله العضلات للحفاظ على التوازن.
- مشاكل في التنفس: في حالات الجنف الشديدة جدًا التي تؤثر على القفص الصدري والرئتين، قد تحدث صعوبة في التنفس أو ضيق في التنفس.
- مشاكل قلبية: في حالات نادرة وشديدة جدًا، قد يؤثر الجنف على وظيفة القلب.
من المهم استشارة طبيب متخصص، مثل الأستاذ الدكتور محمد هطيف ، عند ملاحظة أي من هذه العلامات أو الأعراض، لتقييم الحالة وتحديد أفضل مسار للعلاج. الكشف المبكر يلعب دورًا حاسمًا في إدارة الجنف ومنع تفاقمه.
تشخيص الجنف بدقة
يعتمد تشخيص الجنف على مزيج من الفحص البدني، التاريخ الطبي للمريض، والتصوير الإشعاعي. الهدف هو تحديد وجود الجنف، وقياس درجة الانحناء، وتحديد نوعه وسببه إن أمكن.
الفحص البدني
يبدأ التشخيص بفحص بدني شامل يقوم به طبيب متخصص في جراحة العظام والعمود الفقري، مثل الأستاذ الدكتور محمد هطيف. يتضمن هذا الفحص:
- ملاحظة الوضعية العامة: تقييم استقامة العمود الفقري من الأمام والخلف والجانب.
- فحص الكتفين والوركين: البحث عن أي عدم تناسق في ارتفاع الكتفين أو الوركين.
- فحص لوحي الكتف: ملاحظة أي بروز غير طبيعي.
- اختبار الانحناء الأمامي (Adam's Forward Bend Test): يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين والذراعين معًا. يسمح هذا الاختبار للطبيب بملاحظة أي بروز في الأضلاع أو عدم تناسق في منحنيات الظهر، مما يشير إلى وجود حدبة الأضلاع (Rib Hump) الناتجة عن دوران الفقرات.
- تقييم التوازن والمشي: ملاحظة أي تغييرات في طريقة المشي أو التوازن.
- الفحص العصبي: للتحقق من سلامة الأعصاب، خاصة إذا كان هناك اشتباه في وجود سبب عصبي للجنف.
التصوير الإشعاعي
بعد الفحص البدني، تُستخدم الأشعة السينية لتأكيد التشخيص وقياس درجة الانحناء بدقة.
- الأشعة السينية (X-rays): هي الأداة التشخيصية الرئيسية للجنف. تُؤخذ صور بالأشعة السينية للعمود الفقري بالكامل من الأمام والخلف والجانب، وأحيانًا في وضع الانحناء الجانبي. تُستخدم هذه الصور لقياس "زاوية كوب" (Cobb Angle)، وهي المقياس المعياري لشدة انحناء الجنف. تُعتبر زاوية كوب التي تزيد عن 10 درجات مؤشرًا على الجنف.
-
التصوير بالرنين المغناطيسي (MRI):
قد يطلبه الدكتور هطيف في حالات معينة، مثل:
- إذا كان الجنف شديدًا أو يتطور بسرعة.
- إذا كان هناك ألم شديد أو أعراض عصبية.
- إذا كان هناك اشتباه في وجود سبب عصبي أو ورم.
- في حالات الجنف الخلقي أو المبكر.
- يوفر التصوير بالرنين المغناطيسي صورًا مفصلة للأنسجة الرخوة والحبل الشوكي، مما يساعد في استبعاد الأسباب الكامنة الأخرى.
- التصوير المقطعي المحوسب (CT Scan): نادرًا ما يُستخدم للتشخيص الروتيني للجنف، ولكنه قد يكون مفيدًا في حالات معينة لتقييم التشوهات العظمية المعقدة أو التخطيط الجراحي بدقة.
من خلال هذه الفحوصات المتكاملة، يمكن للأستاذ الدكتور محمد هطيف وفريقه تحديد الخطة العلاجية الأنسب لكل مريض، سواء كانت بالمراقبة، أو العلاج التحفظي، أو التدخل الجراحي.
خيارات علاج الجنف
يعتمد علاج الجنف على عدة عوامل، منها عمر المريض، درجة الانحناء (زاوية كوب)، موقع الانحناء، وسبب الجنف. الهدف من العلاج هو منع تفاقم الانحناء، تصحيح التشوه قدر الإمكان، وتخفيف أي أعراض مصاحبة.
يقدم الأستاذ الدكتور محمد هطيف تقييمًا دقيقًا لكل حالة ويضع خطة علاجية مخصصة بناءً على أحدث الإرشادات الطبية والخبرة السريرية.
العلاج غير الجراحي (التحفظي)
يُعتبر العلاج غير الجراحي الخيار الأول للعديد من حالات الجنف، خاصة في المراحل المبكرة أو عندما تكون زاوية كوب صغيرة.
-
المراقبة (Observation):
- للانحناءات الصغيرة (أقل من 20-25 درجة) في الأطفال والمراهقين الذين ما زالوا في طور النمو.
- تتضمن زيارات منتظمة للدكتور هطيف وفحوصات بالأشعة السينية كل 4-6 أشهر لمراقبة أي تفاقم في الانحناء.
- إذا زاد الانحناء، قد يُنصح بخيارات علاجية أخرى.
-
الدعامات (Bracing):
- للانحناءات المتوسطة (25-45 درجة) في الأطفال والمراهقين الذين ما زالوا في طور النمو.
- تهدف الدعامات إلى منع تفاقم الانحناء حتى اكتمال نمو العمود الفقري.
- يجب ارتداء الدعامة لعدد معين من الساعات يوميًا حسب توجيهات الطبيب.
- لا تصحح الدعامة الانحناء الموجود، ولكنها تمنع زيادة سوئه.
-
العلاج الطبيعي والتمارين (Physical Therapy and Exercises):
- يمكن أن تساعد تمارين تقوية العضلات وتحسين المرونة والوضعية في دعم العمود الفقري.
- بعض برامج العلاج الطبيعي المتخصصة للجنف (مثل طريقة شروس - Schroth Method) قد تكون مفيدة، لكنها لا تحل محل الدعامة في منع تفاقم الانحناءات المتوسطة.
- يُوصى بها كعلاج مساعد أو في حالات الجنف الخفيف.
العلاج الجراحي
يُوصى بالجراحة عادةً في الحالات التي يكون فيها الانحناء شديدًا (أكثر من 45-50 درجة) ويستمر في التفاقم على الرغم من العلاج التحفظي، أو عندما يسبب الجنف أعراضًا شديدة مثل الألم أو مشاكل في التنفس.
-
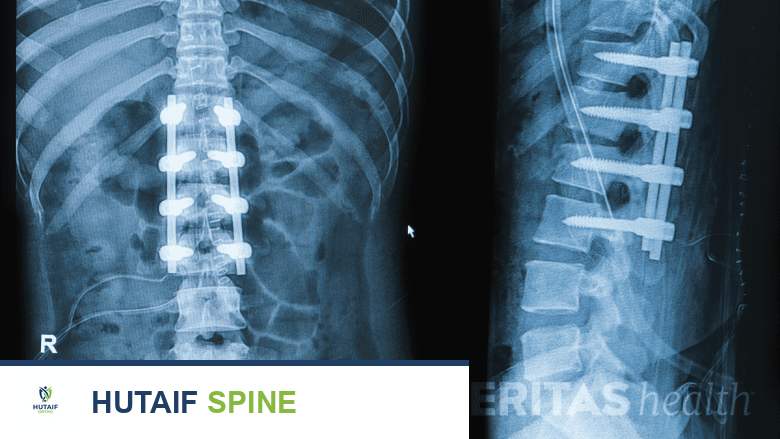
الاندماج الفقري (Spinal Fusion):
- هي الجراحة الأكثر شيوعًا لعلاج الجنف.
- تهدف إلى تصحيح الانحناء وتثبيت العمود الفقري لمنع أي تفاقم مستقبلي.
- تتضمن الجراحة ربط عدد من الفقرات معًا باستخدام قضبان معدنية، براغي، وطرع عظمية.
- مع مرور الوقت، تندمج هذه الفقرات معًا لتشكل كتلة عظمية واحدة صلبة، مما يثبت الجزء المصاب من العمود الفقري.
- يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه الجراحات المعقدة بأحدث التقنيات لضمان أفضل تصحيح وأقل مضاعفات.
- الاندماج الفقري للجنف مجهول السبب هو إجراء جراحي كبير، ولكنه غالبًا ما يكون فعالًا جدًا في تحسين نوعية حياة المرضى.
-
جراحات أخرى:
- في بعض الحالات النادرة، خاصة لدى الأطفال الصغار جدًا، قد تُستخدم تقنيات أخرى مثل القضبان النامية (Growing Rods) التي يمكن تعديلها مع نمو الطفل، أو تقنيات تثبيت الجسم الفقري (Vertebral Body Tethering - VBT) التي تسمح بمزيد من المرونة.
يُعد اتخاذ قرار بشأن جراحة الجنف قرارًا مهمًا يتطلب مناقشة مستفيضة مع طبيب متخصص. سيشرح الدكتور هطيف للمريض وعائلته جميع الخيارات المتاحة، والمخاطر المحتملة، والفوائد المتوقعة، لضمان اتخاذ قرار مستنير.
التعافي بعد جراحة الجنف
تُعد جراحة الجنف خطوة كبيرة نحو تحسين جودة حياة المريض، لكن الجراحة نفسها هي جزء واحد فقط من عملية تعافٍ طويلة ومهمة. يمتد التعافي الكامل عادةً من 6 إلى 12 شهرًا، ويتطلب التزامًا دقيقًا بخطة الرعاية التي يحددها الفريق الطبي بقيادة الأستاذ الدكتور محمد هطيف. فهم هذه العملية والاستعداد لها أمر حيوي لتحقيق أفضل النتائج.
الفترة الأولية بعد الجراحة الإقامة في المستشفى
مباشرة بعد الجراحة، يُنقل المريض إلى وحدة العناية المركزة أو غرفة الإفاقة للمراقبة الدقيقة.
- إدارة الألم: يُعد التحكم في الألم أولوية قصوى. سيتم إعطاء المريض مسكنات الألم عن طريق الوريد، وقد يُستخدم نظام تحكم المريض بالألم (PCA) للسماح للمريض بإدارة جرعاته.
- الحركة المبكرة: على الرغم من أن الجراحة كبيرة، إلا أن التشجيع على الحركة المبكرة مهم جدًا. سيساعد فريق التمريض والعلاج الطبيعي المريض على الجلوس والمشي لمسافات قصيرة في غضون يوم أو يومين بعد الجراحة. هذه الحركة المبكرة تساعد على منع المضاعفات مثل الجلطات الدموية وتحسين الدورة الدموية.
- فترة الإقامة: تتراوح مدة الإقامة النموذجية في المستشفى عادةً من أربعة إلى سبعة أيام، اعتمادًا على مدى تعافي المريض وحالته الصحية العامة.
مراحل التعافي والاندماج الفقري
يجب أن يفهم المرضى أن الاندماج الفقري لا يحدث أثناء الجراحة نفسها، بل تُجهز الجراحة الأرضية لذلك. تُزرع القضبان والمسامير والطعوم العظمية لتثبيت العمود الفقري في وضع مصحح، ثم تبدأ عملية الاندماج التدريجي للعظام، والتي تستغرق وقتًا طويلاً.

الاندماج الفقري باستخدام القضبان والمسامير والطعوم العظمية يستغرق حوالي 6-12 شهرًا للشفاء التام.
-
الأسابيع الأولى (2-4 أسابيع بعد الجراحة):
- يمكن للمرضى العودة إلى المنزل بعد الخروج من المستشفى.
- الأنشطة محدودة للغاية، مع التركيز على الراحة والمشي الخفيف.
- يمكن للمرضى العودة إلى المدرسة أو العمل المكتبي (الذي لا يتطلب جهدًا بدنيًا) في هذه الفترة، لكن يجب تجنب رفع الأثقال، الانحناء المفرط، أو الالتفاف.
- يجب الالتزام بتعليمات الطبيب بدقة فيما يتعلق بالجلوس والوقوف والمشي.
-
التعافي على المدى الطويل (6-12 شهرًا):
- هذه هي الفترة التي يحدث فيها الاندماج العظمي الفعلي. تنمو العظام الجديدة حول الطعوم العظمية والفقرات المدمجة، لتشكل كتلة عظمية صلبة.
- التقدم يكون تدريجيًا وثابتًا.
- ستكون هناك زيارات متابعة منتظمة مع الأستاذ الدكتور محمد هطيف لمراقبة عملية الاندماج وتقييم التقدم.
- يُسمح بزيادة الأنشطة تدريجيًا وفقًا لتوجيهات الطبيب والمعالج الطبيعي.
- يُعد الالتزام ببرنامج العلاج الطبيعي أمرًا بالغ الأهمية لاستعادة القوة والمرونة والوظيفة.
العوامل المؤثرة على التعافي
تؤثر عدة عوامل على سرعة وجودة التعافي من جراحة الجنف. يُجري الأستاذ الدكتور محمد هطيف تقييمًا شاملاً للتاريخ الطبي ونمط حياة المريض قبل الجراحة لمناقشة هذه العوامل.
1. العمر والحالة الصحية العامة
- الشباب والمراهقون: غالبًا ما يتعافون بشكل أفضل وأسرع من كبار السن، ولديهم قدرة أكبر على التئام العظام.
- كبار السن: قد يواجهون تحديات أكبر بسبب وجود حالات صحية سابقة (أمراض مزمنة) وبطء عملية التئام العظام.
2. التدخين والنيكوتين
- التدخين: يُعد النيكوتين سمًا معروفًا للعظام ويعيق نمو العظام والتئامها. يزيد التدخين أو استخدام أي شكل من أشكال النيكوتين (مثل اللصقات، العلكة، السجائر الإلكترونية، أو حتى التعرض للتدخين السلبي) بشكل كبير من خطر فشل الاندماج الفقري (عدم الاندماج).
- التوصية: يجب على مستخدمي النيكوتين الإقلاع عنه قبل جراحة الاندماج الفقري، على الرغم من صعوبة ذلك.
3. السمنة
- تأثير السمنة: أظهرت الدراسات أن الأشخاص الذين يعانون من السمنة المفرطة قد يواجهون المزيد من المضاعفات أثناء الجراحة وبعدها مقارنة بالمرضى ذوي الوزن الطبيعي. قد تشمل هذه المضاعفات صعوبة في التخدير، زيادة خطر العدوى، وبطء في التئام الجروح.
4. الاكتئاب والحالة النفسية
- تأثير الاكتئاب: يميل الأشخاص المصابون بالاكتئاب إلى تأخر التعافي من الجراحة. يعزى ذلك جزئيًا إلى أنهم أقل عرضة لاتباع تعليمات الطبيب بدقة، مثل الالتزام بمستويات النشاط الموصوفة وجرعات الأدوية.
- الدعم النفسي: يُعد الدعم النفسي والعاطفي جزءًا مهمًا من عملية التعافي.
5. التغذية السليمة
- أهمية الغذاء: يلعب النظام الغذائي الغني بالبروتين والفيتامينات والمعادن (خاصة الكالسيوم وفيتامين د) دورًا حاسمًا في دعم عملية التئام العظام وتعزيز التعافي العام.
6. الالتزام بخطة العلاج الطبيعي
- العلاج الطبيعي: برنامج العلاج الطبيعي المخصص ضروري لاستعادة القوة والمرونة والمدى الحركي. عدم الالتزام بالتمارين الموصوفة يمكن أن يؤخر التعافي ويؤثر على النتائج النهائية.
العودة إلى الأنشطة ما قبل الجراحة
عادةً، يمكن للمرضى استئناف معظم أنشطتهم ما قبل الجراحة بعد 6 إلى 12 شهرًا من الاندماج الفقري.
- الأنشطة اليومية: يمكن استئناف الأنشطة اليومية الخفيفة تدريجيًا بعد بضعة أسابيع.
- الرياضات والأنشطة الشاقة: يُنصح بتجنب الرياضات التي تتطلب احتكاكًا أو حركات عنيفة للعمود الفقري لفترة أطول، غالبًا حتى يكتمل الاندماج العظمي تمامًا ويوافق الدكتور هطيف على ذلك.
- الحمل والولادة: بالنسبة للمريضات الإناث اللواتي تعافين من جراحة الجنف، يمكنهن الحمل والولادة بشكل طبيعي (عن طريق المهبل) دون مشاكل إضافية، إلا إذا كانت هناك موانع طبية أخرى.
التعافي من جراحة الاندماج الفقري 3 أشهر وما بعدها هو عملية تحتاج إلى صبر ومثابرة. يلتزم الأستاذ الدكتور محمد هطيف وفريقه بتقديم الدعم والإرشاد في كل خطوة من هذه الرحلة، لضمان عودة المريض إلى حياة نشطة وصحية.
الأسئلة الشائعة حول جراحة الجنف ورعاية ما بعد العملية
ما هي مدة الإقامة في المستشفى بعد جراحة الجنف
عادة ما تتراوح مدة الإقامة في المستشفى بعد جراحة الاندماج الفقري للجنف من 4 إلى 7 أيام، اعتمادًا على سرعة تعافي المريض وحالته الصحية العامة.
متى يمكنني العودة إلى المدرسة أو العمل بعد جراحة الجنف
يمكن للمرضى العودة إلى المدرسة أو العمل المكتبي (الذي لا يتطلب جهدًا بدنيًا كبيرًا) بعد حوالي 2 إلى 4 أسابيع من الجراحة، ولكن يجب أن تكون الأنشطة محدودة جدًا لتجنب أي إجهاد على العمود الفقري أثناء عملية الاندماج العظمي.
هل سأشعر بالألم بعد جراحة الجنف
نعم، من الطبيعي الشعور بالألم بعد جراحة الجنف، ولكن الفريق الطبي سيقدم مسكنات قوية للألم للتحكم فيه بشكل فعال. سيتم تعديل خطة إدارة الألم تدريجيًا مع تحسن الحالة.
متى يمكنني ممارسة الرياضة بعد جراحة الجنف
يمكن استئناف الأنشطة الرياضية الخفيفة مثل المشي تدريجيًا بعد بضعة أسابيع. أما الرياضات التي تتطلب احتكاكًا أو حركات عنيفة، فيجب تجنبها لمدة تتراوح بين 6 إلى 12 شهرًا أو حتى يوافق الأستاذ الدكتور محمد هطيف على ذلك بعد التأكد من اكتمال الاندماج الع
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك