التعافي من جراحة الجنف: الرعاية في المستشفى (4 إلى 7 أيام) مع الأستاذ الدكتور محمد هطيف

الخلاصة الطبية السريعة: التعافي من جراحة الجنف يبدأ في المستشفى، حيث يتم التركيز على إدارة الألم، مراقبة العلامات الحيوية، العناية بالجرح، واستعادة الحركة تدريجياً. يشرف الأستاذ الدكتور محمد هطيف وفريقه على هذه المرحلة الحيوية لضمان تعافٍ آمن وفعال للمريض، مع التركيز على السلامة والراحة.
مقدمة: رحلة التعافي من جراحة الجنف في المستشفى
تُعد جراحة الجنف (انحراف العمود الفقري) خطوة مهمة نحو تحسين جودة حياة العديد من المرضى الذين يعانون من هذه الحالة. ورغم أن الجراحة بحد ذاتها تمثل تحديًا كبيرًا، إلا أن مرحلة التعافي التي تليها لا تقل أهمية، بل هي حجر الزاوية لضمان تحقيق أفضل النتائج طويلة الأمد. في هذه المقالة الشاملة، سنتناول تفاصيل رحلة التعافي في المستشفى بعد جراحة الجنف، والتي تستغرق عادةً ما بين 4 إلى 7 أيام، مقدمين إرشادات مفصلة وتوقعات واقعية للمرضى وذويهم.
يُشرف على هذه الرحلة الحساسة نخبة من الأطباء المتخصصين، وفي طليعتهم الأستاذ الدكتور محمد هطيف ، استشاري جراحة العظام والعمود الفقري الأول في صنعاء واليمن. بفضل خبرته الواسعة وسجله الحافل بالنجاحات في علاج حالات الجنف المعقدة، يلتزم الدكتور هطيف وفريقه بتقديم أعلى مستويات الرعاية للمرضى، بدءًا من التشخيص الدقيق وصولاً إلى الإشراف على مرحلة التعافي في المستشفى وما بعدها. إن فهم ما يمكن توقعه خلال هذه الأيام الأولى في المستشفى يساعد المرضى على الاستعداد نفسيًا وجسديًا، ويساهم في تعافٍ سلس وفعال.
سنتطرق في هذا الدليل إلى كل جانب من جوانب الرعاية في المستشفى، بدءًا من اللحظات الأولى بعد الاستيقاظ من التخدير، مرورًا بإدارة الألم، العناية بالجروح، استعادة الحركة تدريجيًا، وصولاً إلى معايير الخروج من المستشفى والعودة إلى المنزل. هدفنا هو تزويدكم بمعلومات شاملة وموثوقة، مستندة إلى أحدث الممارسات الطبية، لتمكينكم من خوض هذه التجربة بثقة واطمئنان.
التشريح: فهم العمود الفقري والجنف
لفهم جراحة الجنف وعملية التعافي منها، من الضروري أن يكون لدينا فهم أساسي لتشريح العمود الفقري ووظائفه الطبيعية، وكيف يؤثر الجنف على هذا الهيكل المعقد.
يتكون العمود الفقري البشري من سلسلة من العظام تسمى الفقرات، والتي تتراص فوق بعضها البعض لتشكل عمودًا مرنًا وقويًا. يقسم العمود الفقري إلى ثلاث مناطق رئيسية:
*
العمود الفقري العنقي:
يتكون من 7 فقرات في الرقبة.
*
العمود الفقري الصدري:
يتكون من 12 فقرة في الجزء الأوسط من الظهر، وتتصل بها الأضلاع.
*
العمود الفقري القطني:
يتكون من 5 فقرات في أسفل الظهر.
*
العجز والعصعص:
هما عظمتان تقعان في قاعدة العمود الفقري.
في الحالة الطبيعية، يجب أن يظهر العمود الفقري مستقيمًا عند النظر إليه من الخلف. أما عند النظر إليه من الجانب، فإنه يمتلك انحناءات طبيعية (تقوس عنقي وقطني، وتحدب صدري) تساعد على امتصاص الصدمات وتوزيع الوزن بفعالية.
ما هو الجنف؟
الجنف هو حالة تتميز بانحناء غير طبيعي للعمود الفقري إلى الجانب، غالبًا ما يكون مصحوبًا بدوران للفقرات. هذا الانحناء الجانبي يمكن أن يكون على شكل حرف "C" أو "S". يختلف الجنف عن الانحناءات الطبيعية للعمود الفقري في أنه انحناء ثلاثي الأبعاد يؤثر على استقامة العمود الفقري ودورانه.
تأثير الجنف:
يمكن أن يؤدي الجنف إلى مجموعة متنوعة من المشاكل، بما في ذلك:
* آلام الظهر المزمنة.
* تغيير في شكل الجسم (مثل ارتفاع كتف عن الآخر، أو بروز أحد ألواح الكتف، أو عدم تناسق الوركين).
* في الحالات الشديدة، قد يؤثر على وظائف الرئة والقلب بسبب ضغط العمود الفقري المنحني على الصدر.
* مشاكل نفسية واجتماعية نتيجة لتأثيره على صورة الجسم.
تهدف جراحة الجنف، التي يجريها الأستاذ الدكتور محمد هطيف بخبرة عالية، إلى تصحيح هذا الانحناء واستعادة استقامة العمود الفقري قدر الإمكان، مما يخفف الأعراض ويحسن نوعية حياة المريض. يتم ذلك عادةً عن طريق دمج (تثبيت) الفقرات معًا باستخدام قضبان ومسامير لتحقيق الاستقرار والتصحيح.
الأسباب وعوامل الخطر للجنف
الجنف ليس حالة واحدة، بل هو مصطلح يصف مجموعة من الانحناءات غير الطبيعية للعمود الفقري، ولكل منها أسباب وعوامل خطر مختلفة. فهم هذه الأسباب يساعد في تحديد أفضل مسار للعلاج والتعافي.
1. الجنف مجهول السبب (Idiopathic Scoliosis):
هذا هو النوع الأكثر شيوعًا من الجنف، ويشكل حوالي 80-85% من جميع الحالات. يُطلق عليه "مجهول السبب" لأنه لا يوجد سبب واضح ومحدد لظهوره. غالبًا ما يظهر في مرحلة المراهقة (الجنف المراهق مجهول السبب - Adolescent Idiopathic Scoliosis)، لكنه قد يظهر أيضًا في الطفولة المبكرة (الجنف الطفولي) أو في مرحلة الطفولة المتأخرة (الجنف اليافع).
*
عوامل الخطر:
يُعتقد أن هناك عوامل وراثية تلعب دورًا، حيث يزداد خطر الإصابة بالجنف إذا كان أحد أفراد العائلة مصابًا به. النمو السريع خلال فترة المراهقة قد يكون عاملًا مساهمًا أيضًا.
2. الجنف الخلقي (Congenital Scoliosis):
يحدث هذا النوع من الجنف بسبب تشوهات في تكوين الفقرات أثناء نمو الجنين في الرحم. قد تكون الفقرات غير مكتملة التكوين (hemivertebrae) أو ملتحمة معًا (block vertebrae)، مما يؤدي إلى انحناء العمود الفقري.
*
عوامل الخطر:
لا توجد عوامل خطر معروفة يمكن تجنبها، حيث تحدث التشوهات أثناء التطور الجنيني المبكر.
3. الجنف العصبي العضلي (Neuromuscular Scoliosis):
ينتج هذا النوع عن أمراض تؤثر على الأعصاب والعضلات التي تدعم العمود الفقري. عندما تكون العضلات ضعيفة أو غير متوازنة، تفقد قدرتها على دعم العمود الفقري، مما يؤدي إلى انحنائه.
*
عوامل الخطر:
يشمل هذا النوع حالات مثل:
* الشلل الدماغي.
* الحثل العضلي (Muscular Dystrophy).
* السنسنة المشقوقة (Spina Bifida).
* إصابات الحبل الشوكي.
4. الجنف التنكسي (Degenerative Scoliosis):
يُعرف أيضًا باسم جنف البالغين، ويحدث عادةً بعد سن الأربعين. ينتج عن تآكل وتغيرات تنكسية في العمود الفقري مع التقدم في العمر، مثل التهاب المفاصل (Osteoarthritis) أو هشاشة العظام (Osteoporosis) أو انزلاق الأقراص الفقرية. هذه التغيرات يمكن أن تسبب ضعفًا في الهياكل الداعمة للعمود الفقري، مما يؤدي إلى انحنائه.
*
عوامل الخطر:
التقدم في العمر، التهاب المفاصل، هشاشة العظام، والوظائف التي تتطلب إجهادًا متكررًا للظهر.
5. الجنف المتلازمي (Syndromic Scoliosis):
يحدث هذا النوع كجزء من متلازمة أوسع تؤثر على أجهزة متعددة في الجسم.
*
عوامل الخطر:
متلازمات مثل متلازمة مارفان (Marfan Syndrome)، متلازمة إهلرز-دانلوس (Ehlers-Danlos Syndrome)، ومتلازمة داون (Down Syndrome).
6. الجنف الوضعي (Postural Scoliosis):
هذا ليس جنفًا حقيقيًا، بل هو انحناء مؤقت للعمود الفقري ناتج عن عادات وضعية سيئة أو اختلاف في طول الساقين. لا يوجد دوران للفقرات في هذا النوع، وعادة ما يختفي عند تغيير الوضعية أو تصحيح السبب الأساسي.
يُعد التشخيص الدقيق للسبب أمرًا بالغ الأهمية لتحديد خطة العلاج المناسبة. في عيادة الأستاذ الدكتور محمد هطيف ، يتم إجراء تقييم شامل لتحديد نوع الجنف وسببه، مما يضمن أن كل مريض يتلقى الرعاية الأكثر فعالية وتخصيصًا لحالته.
الأعراض والعلامات التي تستدعي زيارة الطبيب
يمكن أن تختلف أعراض الجنف بشكل كبير اعتمادًا على شدة الانحناء وعمر المريض ونوع الجنف. في كثير من الحالات، خاصة في المراحل المبكرة، قد لا يلاحظ المرضى أو ذووهم أي أعراض واضحة، ويتم اكتشاف الجنف بالصدفة أثناء فحص روتيني. ومع ذلك، هناك بعض العلامات والأعراض التي يجب الانتباه إليها، والتي تستدعي زيارة طبيب متخصص مثل الأستاذ الدكتور محمد هطيف لتقييم الحالة.
أعراض الجنف المرئية (التي يمكن ملاحظتها بالعين):
- عدم تناسق الكتفين: قد يكون أحد الكتفين أعلى من الآخر.
- عدم تناسق الوركين: قد يبدو أحد الوركين أعلى أو أكثر بروزًا من الآخر.
- بروز أحد ألواح الكتف (Scapula): قد يبرز لوح كتف واحد أكثر من الآخر، مما يجعله يبدو أكثر وضوحًا تحت الجلد.
- ميلان الرأس: قد لا يكون الرأس متمركزًا مباشرة فوق الحوض.
- عدم تناسق الخصر: قد يبدو أحد جانبي الخصر أكثر عمقًا أو بروزًا من الآخر.
- عدم تناسق الجسم بشكل عام: قد يميل الجسم بأكمله إلى جانب واحد.
- بروز الأضلاع (Rib Hump): عند الانحناء إلى الأمام، قد يظهر بروز في الأضلاع على أحد جانبي الظهر، وهو ما يعرف بـ "حدبة الأضلاع". هذه العلامة غالبًا ما تكون مؤشرًا واضحًا على دوران الفقرات المصاحب للجنف.
- اختلاف في طول الساقين الظاهري: قد يبدو أن ساقًا أطول من الأخرى، على الرغم من أن هذا قد يكون نتيجة لانحناء العمود الفقري وليس اختلافًا حقيقيًا في طول العظام.
أعراض الجنف غير المرئية (التي يشعر بها المريض):
- آلام الظهر: على الرغم من أن الجنف غالبًا لا يسبب ألمًا كبيرًا في مراحله المبكرة، إلا أن الحالات الأكثر شدة أو الجنف التنكسي لدى البالغين يمكن أن تسبب آلامًا مزمنة في الظهر، تتراوح من خفيفة إلى شديدة.
- التعب: قد يشعر بعض المرضى بالتعب في الظهر بعد الوقوف أو الجلوس لفترات طويلة، بسبب الجهد الإضافي الذي تبذله العضلات للحفاظ على التوازن.
- صعوبة في التنفس أو ضيق في الصدر: في حالات الجنف الشديدة جدًا، حيث يكون الانحناء كبيرًا ويؤثر على القفص الصدري، قد يضغط على الرئتين ويسبب صعوبة في التنفس أو ضيقًا في الصدر. هذه حالة نادرة وتتطلب تدخلًا فوريًا.
- مشاكل عصبية: في بعض الحالات النادرة، قد يؤثر الجنف على الحبل الشوكي أو الأعصاب، مما يسبب خدرًا، ضعفًا، أو وخزًا في الأطراف.
متى يجب زيارة الطبيب؟
- إذا لاحظت أيًا من العلامات المرئية المذكورة أعلاه على نفسك أو على طفلك.
- إذا كنت تعاني من آلام ظهر مستمرة أو متفاقمة.
- إذا كان هناك تاريخ عائلي للجنف.
- إذا كان طفلك في مرحلة النمو السريع (سن البلوغ)، حيث يميل الجنف إلى التفاقم خلال هذه الفترة.
يُعد الكشف المبكر عن الجنف أمرًا بالغ الأهمية، حيث يمكن أن يساعد في منع تفاقم الحالة ويفتح الباب أمام خيارات علاجية أقل تدخلاً. في مركز الأستاذ الدكتور محمد هطيف ، يتم إجراء فحص شامل للعمود الفقري، بما في ذلك اختبار الانحناء الأمامي (Adam's Forward Bend Test) والفحوصات التصويرية، لتقديم تشخيص دقيق وخطة علاج مخصصة لكل مريض.
التشخيص: كيف يتم تحديد الجنف؟
تحديد الجنف بدقة هو الخطوة الأولى نحو وضع خطة علاج فعالة. يتطلب التشخيص الشامل مزيجًا من الفحص السريري الدقيق والتصوير الطبي المتخصص. في عيادة الأستاذ الدكتور محمد هطيف ، يتم اتباع بروتوكولات تشخيصية صارمة لضمان الحصول على صورة واضحة وشاملة لحالة العمود الفقري لكل مريض.
1. التاريخ الطبي والفحص السريري:
تبدأ عملية التشخيص بمراجعة شاملة للتاريخ الطبي للمريض. يسأل الدكتور هطيف عن:
*
الأعراض:
متى بدأت، شدتها، وما إذا كانت تزداد سوءًا.
*
الألم:
طبيعة الألم وموقعه ومدى تأثيره على الأنشطة اليومية.
*
التاريخ العائلي:
وجود حالات جنف أخرى في العائلة.
*
مرحلة النمو:
خاصة للأطفال والمراهقين، لتقييم مدى النمو المتبقي.
يلي ذلك فحص سريري دقيق للعمود الفقري والجسم بشكل عام. يتضمن الفحص ما يلي:
*
ملاحظة الوضعية:
الوقوف والمشي لملاحظة أي عدم تناسق في الكتفين، الوركين، أو الخصر.
*
اختبار الانحناء الأمامي (Adam's Forward Bend Test):
يُطلب من المريض الانحناء إلى الأمام من الخصر مع ضم القدمين معًا وتدلي الذراعين بحرية. يسمح هذا الاختبار للدكتور هطيف بملاحظة أي بروز غير طبيعي في الأضلاع أو عدم تناسق في الظهر، مما يشير إلى دوران الفقرات المصاحب للجنف.
*
قياس طول الساقين:
لتحديد ما إذا كان هناك اختلاف حقيقي في طول الساقين يمكن أن يساهم في الانحناء.
*
تقييم الجهاز العصبي:
فحص القوة العضلية، ردود الفعل، والإحساس لاستبعاد أي مشاكل عصبية.
2. التصوير الطبي:
تُعد الفحوصات التصويرية حاسمة لتأكيد تشخيص الجنف وقياس درجة الانحناء بدقة.
-
الأشعة السينية (X-rays):
- هي الأداة الأساسية لتشخيص الجنف. تُؤخذ الأشعة السينية للعمود الفقري بالكامل من الأمام والخلف (AP) ومن الجانب (Lateral)، وفي بعض الأحيان يتم أخذها في وضع الانحناء الجانبي (Bending views) لتقييم مرونة الانحناء.
- قياس زاوية كوب (Cobb Angle): يستخدم الدكتور هطيف هذه الأشعة لقياس "زاوية كوب"، وهي القياس المعياري لشدة انحناء الجنف. تُحدد هذه الزاوية برسم خطوط على الفقرات العلوية والسفلية الأكثر ميلانًا في الانحناء.
- تُستخدم الأشعة السينية أيضًا لمراقبة تطور الجنف بمرور الوقت، خاصة لدى الأطفال والمراهقين.
-
التصوير بالرنين المغناطيسي (MRI):
- قد يوصي الدكتور هطيف بإجراء التصوير بالرنين المغناطيسي إذا كان هناك اشتباه في وجود سبب عصبي أو تشوه خلقي يكمن وراء الجنف، أو إذا كان هناك ألم شديد أو علامات عصبية. يوفر الرنين المغناطيسي صورًا مفصلة للأنسجة الرخوة، بما في ذلك الحبل الشوكي والأعصاب والأقراص الفقرية.
-
التصوير المقطعي المحوسب (CT Scan):
- قد يُطلب في حالات نادرة، خاصة للتخطيط الجراحي المعقد، حيث يوفر صورًا ثلاثية الأبعاد للعظام بتفاصيل دقيقة.
3. تقييم النضج الهيكلي (Skeletal Maturity):
بالنسبة للمرضى الصغار، يعد تقييم النضج الهيكلي أمرًا حيويًا، حيث أن الجنف يميل إلى التفاقم خلال فترات النمو السريع. يمكن تقييم النضج الهيكلي من خلال:
*
علامة ريسر (Risser Sign):
تُقاس على الأشعة السينية للحوض، وتشير إلى مدى تعظم الحرف الحرقفي.
*
عمر العظام:
يمكن تقديره من خلال أشعة سينية لليد والمعصم.
من خلال هذا النهج الشامل، يضمن الأستاذ الدكتور محمد هطيف تشخيصًا دقيقًا وشاملًا للجنف، مما يمهد الطريق لخطة علاجية فردية ومثلى تهدف إلى تحقيق أفضل النتائج الممكنة للمرضى في صنعاء واليمن.
العلاج: خيارات الجنف من التحفظي إلى الجراحي
يعتمد علاج الجنف على عدة عوامل، أبرزها عمر المريض، درجة انحناء العمود الفقري (زاوية كوب)، ومرحلة النضج الهيكلي، ومدى تقدم الانحناء. يقدم الأستاذ الدكتور محمد هطيف مجموعة واسعة من الخيارات العلاجية، بدءًا من المراقبة والعلاجات التحفظية وصولاً إلى التدخل الجراحي عند الضرورة، مع التركيز على النهج الأكثر ملاءمة لكل حالة.
1. المراقبة الدورية
للانحناءات الصغيرة (أقل من 20 درجة) لدى الأطفال والمراهقين الذين لا يزالون في طور النمو، غالبًا ما تكون المراقبة الدورية هي الخيار الأول. يقوم الدكتور هطيف بمتابعة المريض على فترات منتظمة (كل 4-6 أشهر) من خلال الفحص السريري والأشعة السينية لتقييم ما إذا كان الانحناء يتفاقم أم لا. إذا ظل الانحناء مستقرًا أو لم يتجاوز حدًا معينًا، فقد لا يكون هناك حاجة لتدخل إضافي.
2. العلاج التحفظي (غير الجراحي)
يهدف العلاج التحفظي إلى منع تفاقم الانحناء في الحالات المتوسطة أو تخفيف الأعراض.
دعامات الجنف (Bracing)
- متى تستخدم: تُستخدم الدعامات عادةً للمرضى الذين تتراوح زاوية كوب لديهم بين 20 و 45 درجة، والذين لا يزالون في طور النمو. الهدف الرئيسي من الدعامة هو منع تفاقم الانحناء، وليس تصحيحه بشكل كامل.
- كيف تعمل: تعمل الدعامة على تطبيق ضغط على العمود الفقري لإبقائه مستقيمًا. يجب ارتداؤها لساعات طويلة يوميًا (عادة 18-23 ساعة) حتى يتوقف النمو.
- أنواع الدعامات: هناك أنواع مختلفة من الدعامات (مثل دعامة بوسطن، دعامة ميلووكي)، ويختار الدكتور هطيف النوع الأنسب بناءً على موقع الانحناء وشدته.
العلاج الطبيعي والتمارين الرياضية
- على الرغم من أن العلاج الطبيعي وحده لا يصحح الجنف، إلا أنه يمكن أن يكون جزءًا مهمًا من خطة العلاج الشاملة.
- الهدف: تقوية عضلات الجذع، تحسين المرونة، تخفيف الألم، وتحسين الوضعية.
- برامج متخصصة: قد يوصي الدكتور هطيف ببرامج علاج طبيعي متخصصة للجنف مثل طريقة شروس (Schroth Method)، والتي تركز على تمارين محددة لتصحيح الانحناء وتحسين التوازن العضلي.
3. العلاج الجراحي
تُعد الجراحة هي الخيار الأخير، وتُوصى بها عادةً في الحالات الشديدة من الجنف (زاوية كوب أكبر من 45-50 درجة) التي لا تستجيب للعلاجات التحفظية، أو عندما يكون الانحناء يسبب مشاكل صحية خطيرة مثل ضيق التنفس أو الألم الشديد.
جراحة دمج الفقرات (Spinal Fusion Surgery)
- الهدف: تصحيح الانحناء قدر الإمكان ومنع تفاقمه في المستقبل.
-
الإجراء:
تتضمن الجراحة دمج الفقرات المنحنية معًا لتشكيل كتلة عظمية صلبة واحدة. يتم ذلك عن طريق:
- التعريض: يتم الوصول إلى العمود الفقري إما من الخلف (النهج الخلفي) أو من الأمام (النهج الأمامي) أو كلاهما.
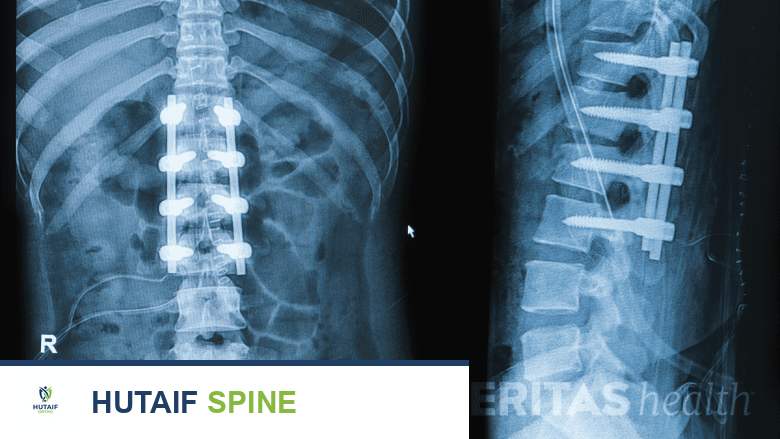
- التصحيح: يستخدم الجراح قضبانًا معدنية ومسامير وخطافات لتصحيح الانحناء وتثبيت العمود الفقري.
- الترقيع العظمي: توضع قطع صغيرة من العظم (من المريض نفسه أو من متبرع أو عظم صناعي) بين الفقرات المراد دمجها لتشجيع نموها معًا.
- المراقبة العصبية: خلال الجراحة، يتم استخدام تقنيات مراقبة عصبية متقدمة (مثل المراقبة الفسيولوجية العصبية داخل الجراحة) لمراقبة وظيفة الحبل الشوكي والأعصاب لضمان سلامتها.
يُعد الأستاذ الدكتور محمد هطيف من أبرز الجراحين المتخصصين في جراحة العمود الفقري والجنف في اليمن، ويستخدم أحدث التقنيات والبروتوكولات الجراحية لضمان أعلى معدلات النجاح وسلامة المرضى. يتم التخطيط لكل جراحة بعناية فائقة، مع الأخذ في الاعتبار أدق التفاصيل لضمان أفضل النتائج الممكنة.
لمعرفة المزيد عن جراحة الجنف، يمكنك زيارة هذه الصفحة .
التعافي: الأيام الأولى في المستشفى بعد جراحة الجنف
مرحلة التعافي بعد جراحة الجنف هي فترة حاسمة تتطلب رعاية ومتابعة دقيقة لضمان تحقيق أفضل النتائج. في مستشفى الأستاذ الدكتور محمد هطيف ، يتم توفير بيئة رعاية متكاملة ومخصصة للمرضى خلال الأيام الأربعة إلى السبعة الأولى بعد الجراحة، مع التركيز على إدارة الألم، مراقبة العلامات الحيوية، العناية بالجرح، واستعادة الحركة تدريجيًا.
اللحظات الأولى بعد الاستيقاظ
بعد انتهاء جراحة الجنف، سيستيقظ المريض وهو مستلقٍ على ظهره، متجهًا للأعلى. من الطبيعي أن يشعر المريض بالترنح والنعاس، حيث لا يزال تحت تأثير الأدوية المخدرة والمسكنات التي استخدمت أثناء الجراحة وبعدها.
في هذه المرحلة الأولية، سيكون المريض موصولاً بعدة أجهزة مراقبة وخطوط وريدية، والتي تساعد الفريق الطبي على مراقبة حالته الصحية عن كثب.
اطلع على المزيد حول الرعاية في المستشفى بعد جراحة دمج الفقرات (2 إلى 4 أيام)
بمجرد أن يستيقظ المريض بشكل كافٍ، سيتم طرح بعض الأسئلة الأساسية عليه، مثل ما إذا كان يستطيع تحريك ساقيه وتحريك أصابع قدميه. هذه الأسئلة مصممة لتقييم حالة المريض والتأكد من عدم تعرض الحبل الشوكي لأي ضرر أثناء الجراحة. يولي الأستاذ الدكتور محمد هطيف وفريقه اهتمامًا بالغًا لهذه الفحوصات العصبية الأولية لضمان سلامة المريض.
لمعرفة المزيد عن المخاطر والمضاعفات المحتملة لجراحة الجنف، يمكنك زيارة هذه الصفحة .
التحكم في الألم في المستشفى
إدارة الألم بفعالية هي أحد أهم جوانب التعافي بعد جراحة الجنف. يلتزم فريق الأستاذ الدكتور محمد هطيف بضمان راحة المريض قدر الإمكان مع الحفاظ على سلامته.
- تُستخدم مضادات الالتهاب غير الستيرويدية (NSAIDs) لتقليل الالتهاب وتخفيف الألم في الظهر.
سيظل المريض موصولاً بعدة أجهزة، مثل شاشات المراقبة والخطوط الوريدية. أحد هذه الملحقات قد يكون مضخة مسكنات الألم التي يتحكم بها المريض (PCA). إذا بدأ المريض يشعر بالألم، يمكنه الضغط على مضخة PCA لتوصيل جرعة من الأدوية المخدرة إلى مجرى الدم والحصول على التسكين الفوري. هذه الطريقة تمنح المريض قدرًا من التحكم في إدارة ألمه وتساعد على تقليل القلق.
بحلول اليوم الثاني بعد الجراحة، يتم إزالة معظم الملحقات، مثل أنابيب الوريد والمصارف الجراحية، من جسم المريض. وخلال ثلاثة أيام بعد الجراحة، يمكن تناول أدوية الألم المخدرة عن طريق الفم بدلاً من الوريد.
قبل مغادرة المستشفى، من المهم أن يكون لدى المريض خطة للحصول على عبوات إضافية من أدوية الألم الفموية في المنزل، حيث أن اللوائح الجديدة قد تجعل من الصعب الحصول على عبوات الأدوية المخدرة بسرعة. قد يؤدي التأخير إلى البقاء بدون مسكنات للألم لبضعة أيام، مما قد يسبب الألم، ويقلل من مستويات النشاط، ويبطئ عملية التعافي. سيقوم فريق الأستاذ الدكتور محمد هطيف بتوجيه المريض حول كيفية الحصول على هذه الأدوية والتخطيط المسبق لذلك.
العناية بجرح العملية
العناية السليمة بجرح العملية ضرورية لمنع العدوى وتعزيز الشفاء.
سيغطي ضماد كبير، يُعرف بالضماد الجراحي
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك