الدليل الشامل لجراحات الجنف الخلفية
الخلاصة الطبية
الجراحة الخلفية لعلاج الجنف هي الإجراء الطبي المعياري لتصحيح تقوس العمود الفقري. تعتمد العملية على دمج الفقرات باستخدام مسامير ودعامات لتعديل استقامة الظهر، مع زراعة طعوم عظمية لضمان ثبات العمود الفقري مدى الحياة، مما يمنح المريض مظهراً طبيعياً وحياة نشطة وصحية.
الخلاصة الطبية السريعة: الجراحة الخلفية لعلاج الجنف هي الإجراء الطبي المعياري لتصحيح تقوس العمود الفقري. تعتمد العملية على دمج الفقرات باستخدام مسامير ودعامات لتعديل استقامة الظهر، مع زراعة طعوم عظمية لضمان ثبات العمود الفقري مدى الحياة، مما يمنح المريض مظهراً طبيعياً وحياة نشطة وصحية.
مقدمة عن جراحة الجنف الخلفية
يُعد تقوس العمود الفقري أو ما يُعرف طبياً باسم "الجنف" (Scoliosis) من الحالات الشائعة التي تصيب الأطفال والمراهقين، وتحديداً الجنف مجهول السبب في مرحلة المراهقة. عندما تصل درجة التقوس إلى مراحل متقدمة تؤثر على شكل الجسم أو تضغط على الأعضاء الداخلية، يصبح التدخل الجراحي ضرورة حتمية.
تعتبر جراحة الجنف من الخلف (Posterior Approach) هي المعيار الذهبي والتقنية الأكثر استخداماً ونجاحاً على مستوى العالم لعلاج هذه الحالة. يتميز هذا المدخل الجراحي بأنه يوفر للجراح رؤية شاملة وآمنة للعمود الفقري بأكمله، مما يسمح بتركيب الدعامات والمسامير الحديثة بدقة متناهية، وإجراء التعديلات اللازمة لإعادة العمود الفقري إلى استقامته الطبيعية.
الهدف الأساسي من هذه الجراحة ليس فقط تعديل شكل الظهر باستخدام الدعامات المعدنية، بل الأهم هو تحقيق "الدمج العظمي" (Spinal Fusion)، حيث تلتحم الفقرات معاً لتصبح عظمة واحدة صلبة تمنع عودة التقوس مدى الحياة.

تشريح العمود الفقري وتأثير الجنف
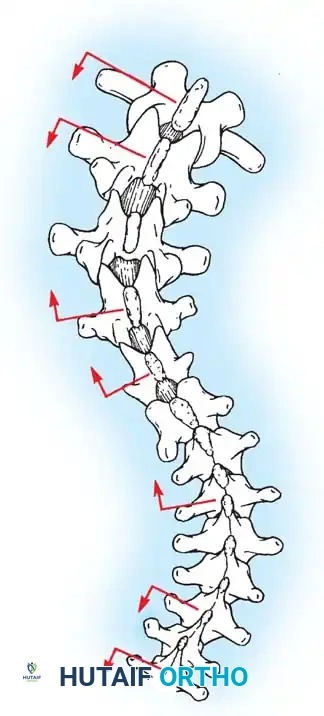
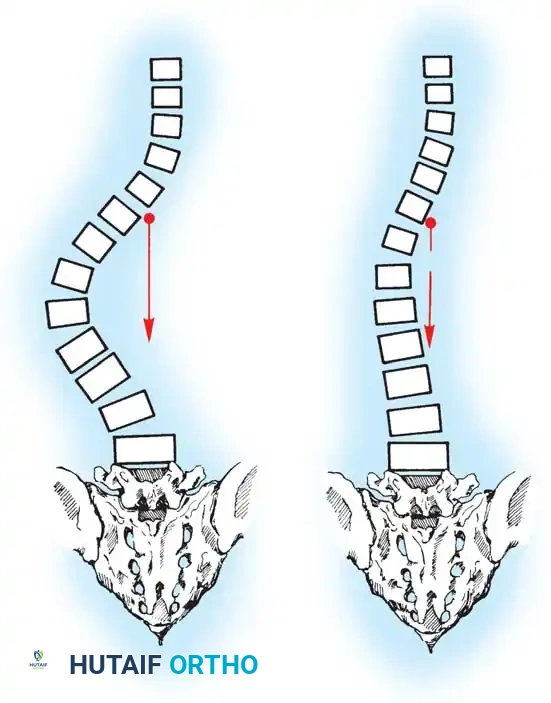
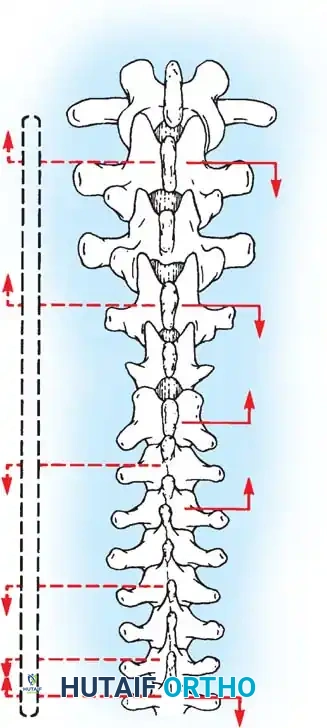
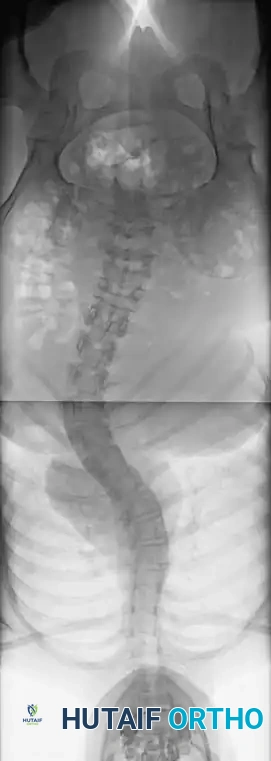
يتكون العمود الفقري الطبيعي من سلسلة من الفقرات المتراصة فوق بعضها البعض، وتفصل بينها أقراص غضروفية تعمل كممتص للصدمات. عند النظر إلى الظهر من الخلف، يجب أن يظهر العمود الفقري كخط مستقيم.
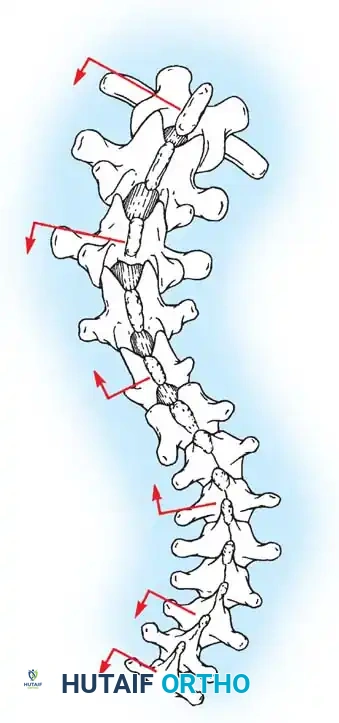
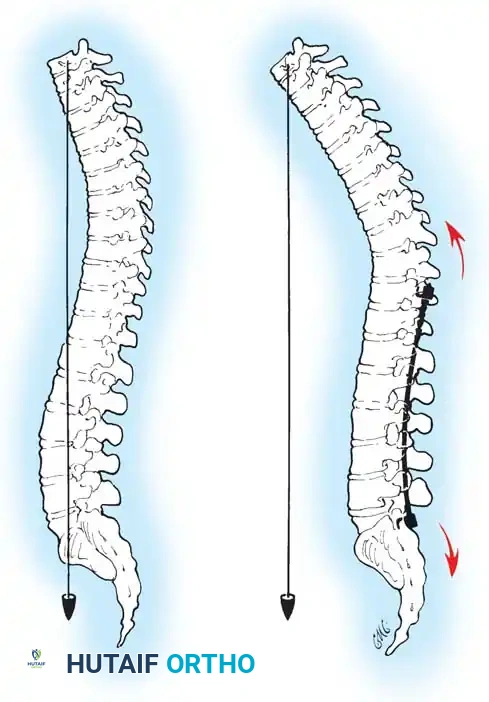
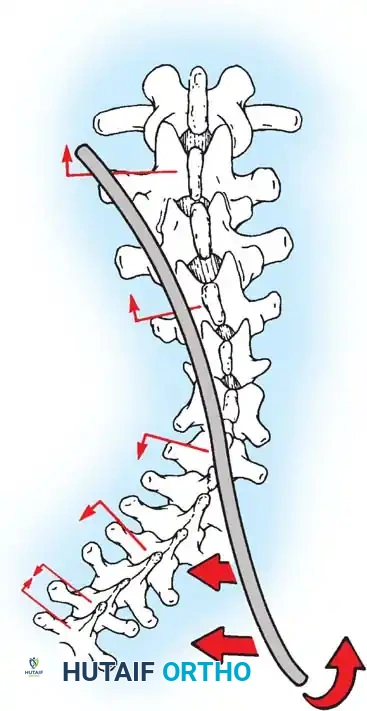
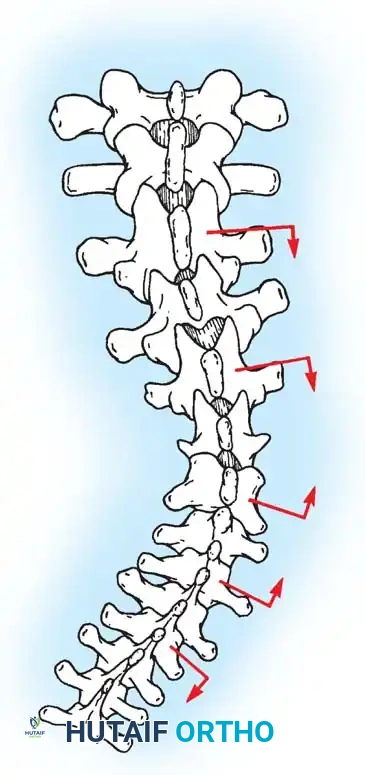
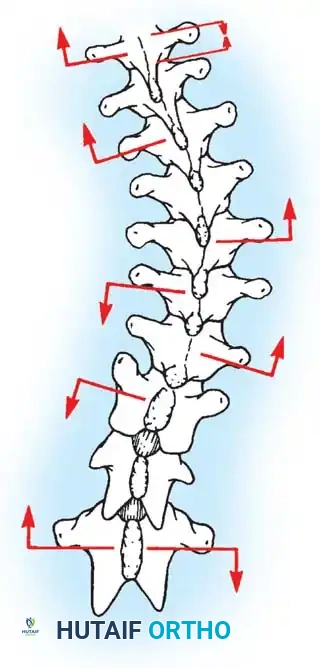
في حالة الجنف، ينحرف العمود الفقري ويتخذ شكلاً يشبه حرف "S" أو "C"، ولا يقتصر الأمر على الانحناء الجانبي فقط، بل تلتف الفقرات حول محورها (دوران الفقرات)، مما يؤدي إلى بروز القفص الصدري من جهة واحدة، وعدم تناسق في مستوى الكتفين أو الخصر. هذا التغير التشريحي يتطلب تدخلاً جراحياً دقيقاً لا يكتفي بشد العمود الفقري، بل يعيد توجيه الفقرات ثلاثية الأبعاد إلى وضعها الفسيولوجي السليم.
أسباب الجنف مجهول السبب
يُطلق على النوع الأكثر شيوعاً من هذا المرض اسم "الجنف مجهول السبب في مرحلة المراهقة" (Adolescent Idiopathic Scoliosis). وكما يوحي الاسم، فإن السبب الدقيق وراء حدوثه غير معروف تماماً حتى الآن، ولكنه يرتبط بعدة عوامل:
- العوامل الوراثية والجينية، حيث يميل الجنف للظهور في العائلات.
- طفرات النمو السريعة التي تحدث خلال فترة البلوغ والمراهقة.
- اختلالات طفيفة في التناسق العضلي والعصبي حول العمود الفقري.
من المهم جداً أن يدرك الآباء والأمهات أن الجنف ليس ناتجاً عن حمل الحقائب المدرسية الثقيلة، أو الوضعيات الخاطئة في الجلوس، أو نقص الكالسيوم، بل هو حالة طبية تتطور بشكل مستقل عن هذه العوامل اليومية.
أعراض تتطلب التدخل الجراحي
في المراحل المبكرة، قد لا يسبب الجنف أي ألم، ويكون العرض الرئيسي هو التغير في شكل الجسم. ولكن مع تطور التقوس، تظهر العلامات التالية التي تستدعي تقييماً جراحياً:
- عدم تماثل واضح في مستوى الكتفين (كتف أعلى من الآخر).
- بروز أحد لوحي الكتف بشكل أوضح من الآخر.
- عدم استواء في مستوى الخصر أو الحوض.
- ميلان الجسم بالكامل إلى أحد الجانبين.
- في الحالات الشديدة، قد يحدث ضيق في التنفس أو ألم مزمن نتيجة ضغط القفص الصدري المشوه على الرئتين والقلب.
التشخيص والتحضير للعملية
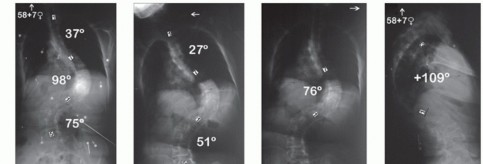
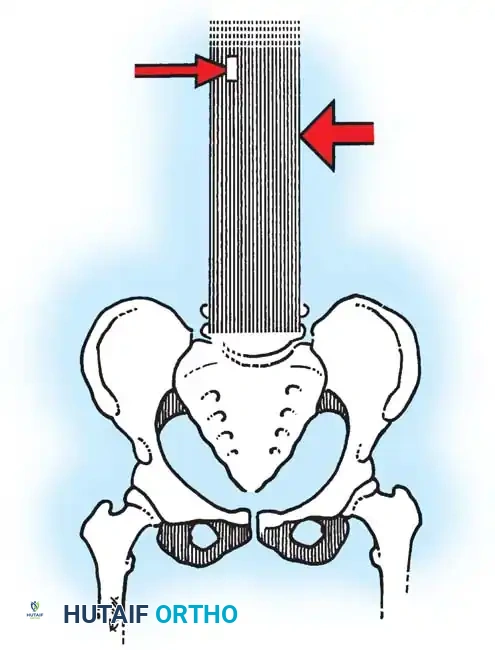
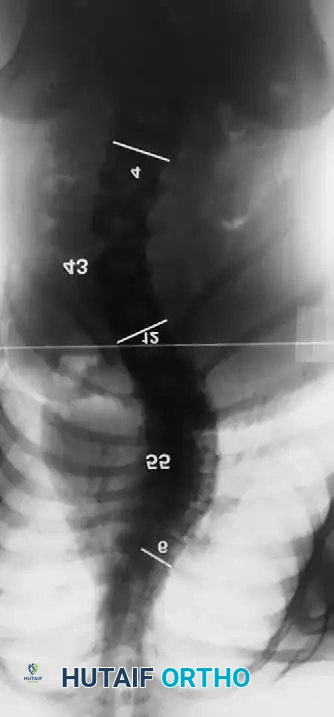
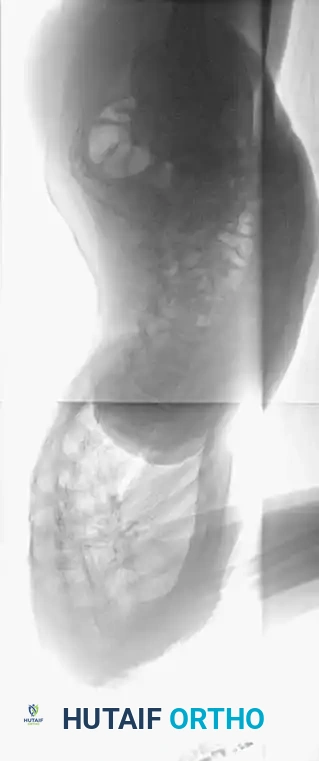
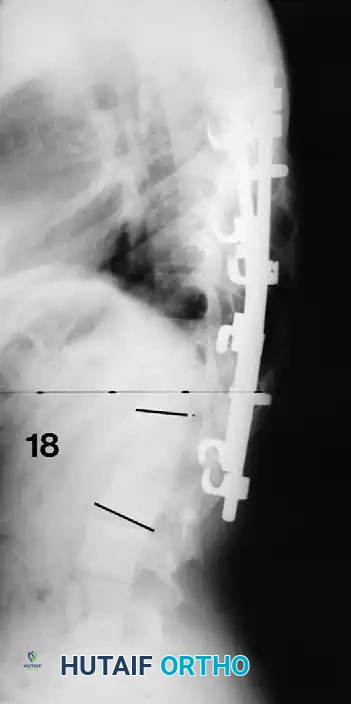
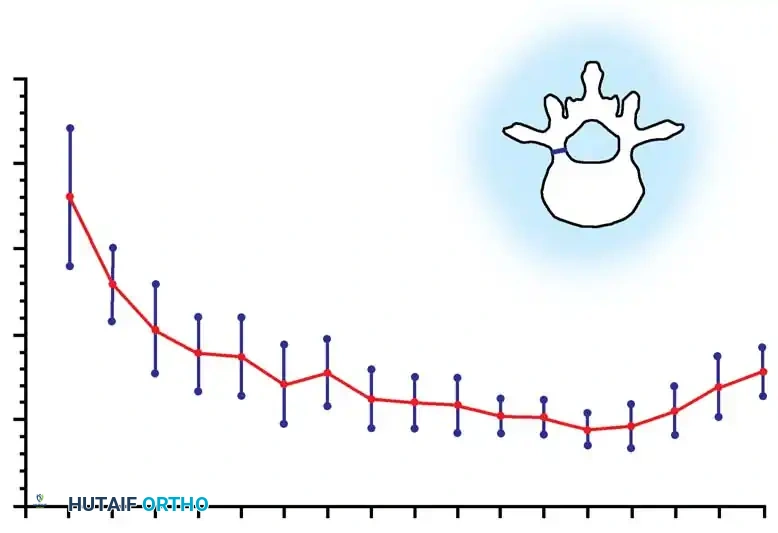
تبدأ رحلة العلاج بتشخيص دقيق يعتمد على الفحص السريري والتصوير الطبي. يستخدم الطبيب أشعة سينية (X-rays) كاملة للعمود الفقري من الأمام والخلف والجانب لحساب "زاوية كوب" (Cobb Angle)، وهي المقياس الدقيق لدرجة الانحناء. عادة، يُنصح بالجراحة إذا تجاوزت زاوية التقوس 45 إلى 50 درجة واستمرت في التزايد.
التجهيز الطبي والنفسي
قبل الجراحة، يتم إجراء فحوصات دم شاملة، وتخطيط للقلب، واختبارات لوظائف الرئة للتأكد من جاهزية المريض. كما يُنصح بشدة بإيقاف التدخين تماماً (للمرضى المدخنين أو التعرض للتدخين السلبي)، حيث أثبتت الدراسات الطبية أن النيكوتين يعيق عملية التحام العظام ويزيد من خطر فشل الجراحة.
خطوات الجراحة الخلفية للجنف بالتفصيل
تعتبر الجراحة الخلفية للعمود الفقري عملاً فنياً وهندسياً بالغ الدقة، يمر بعدة مراحل حاسمة لضمان أقصى درجات الأمان والنجاح.
وضعية المريض على طاولة العمليات
تبدأ الجراحة بأهم خطوة وهي وضعية المريض. بعد التخدير الكلي، يتم قلب المريض بعناية لينام على بطنه على طاولة عمليات خاصة تُعرف باسم "طاولة جاكسون" (Jackson Table).

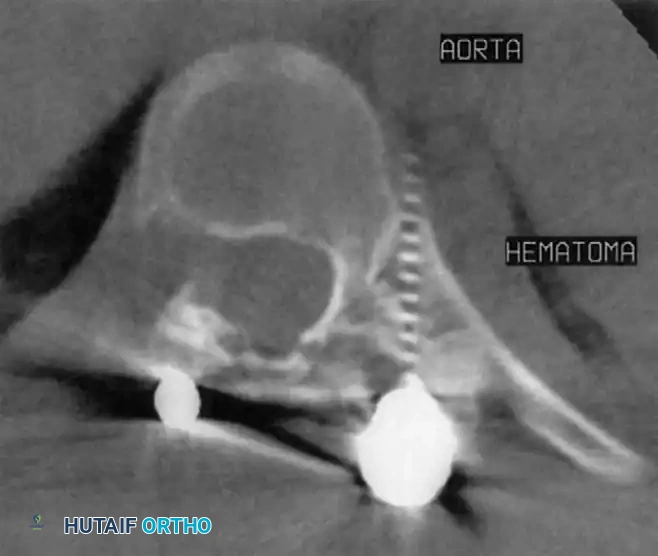
تتميز هذه الطاولة بتصميم مفتوح يسمح للبطن بالتدلي بحرية دون أي ضغط. هذا التصميم العبقري يمنع الضغط على الأوردة الكبيرة في البطن، مما يقلل بشكل كبير جداً من النزيف أثناء العملية. كما يحرص الفريق الطبي على حماية جميع الأعصاب والمفاصل (مثل المرفقين والكتفين) بوسائد خاصة لمنع أي خدر أو ضعف بعد العملية. بالإضافة إلى ذلك، يتم ضبط الطاولة للحفاظ على الانحناء الطبيعي لأسفل الظهر، وهو أمر بالغ الأهمية لتجنب آلام الظهر المستقبلية.
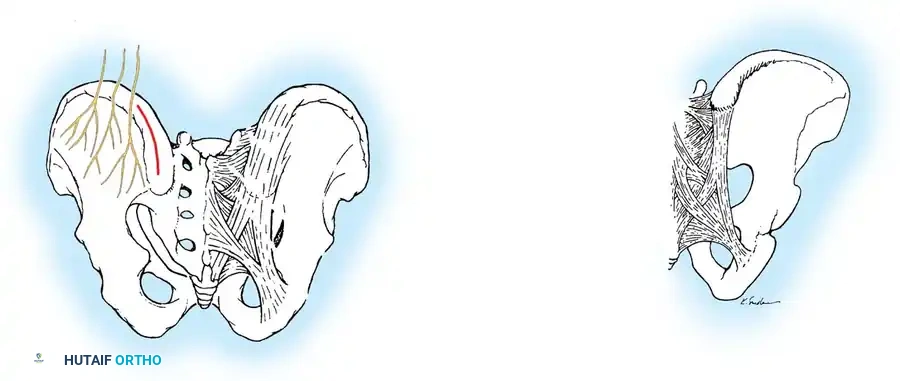
الشق الجراحي والوصول للفقرات
بعد تعقيم الظهر بشكل كامل، يقوم الجراح بعمل شق مستقيم ودقيق في منتصف الظهر. يتم استخدام تقنيات حديثة للكي الكهربائي للتحكم في أي نزيف دقيق.
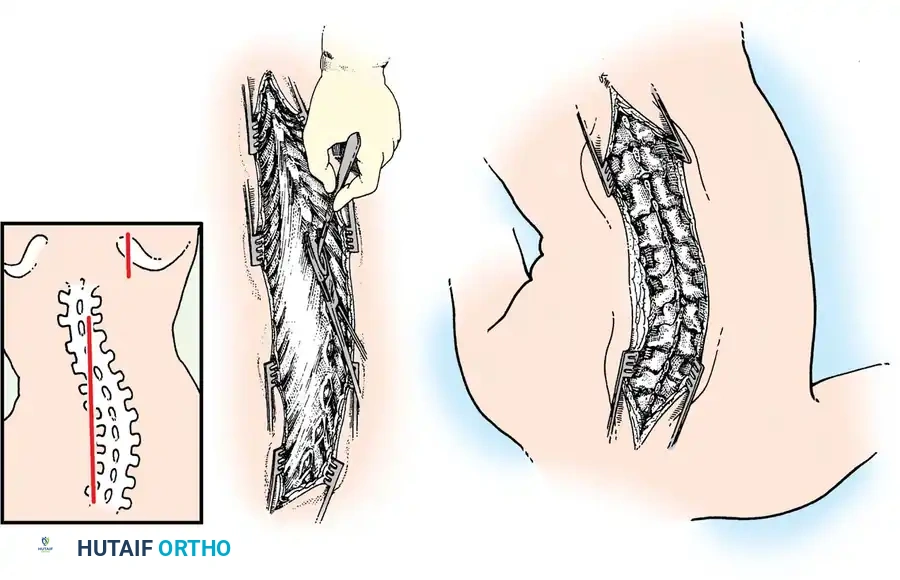
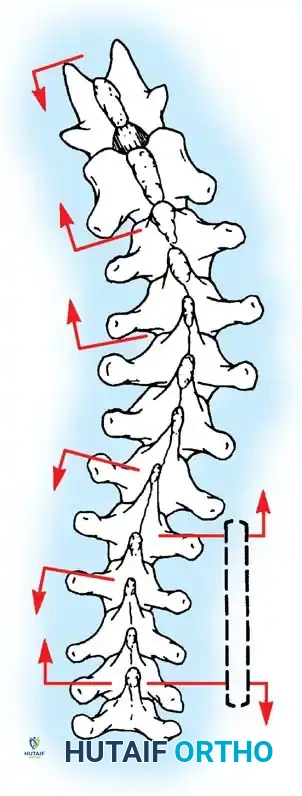
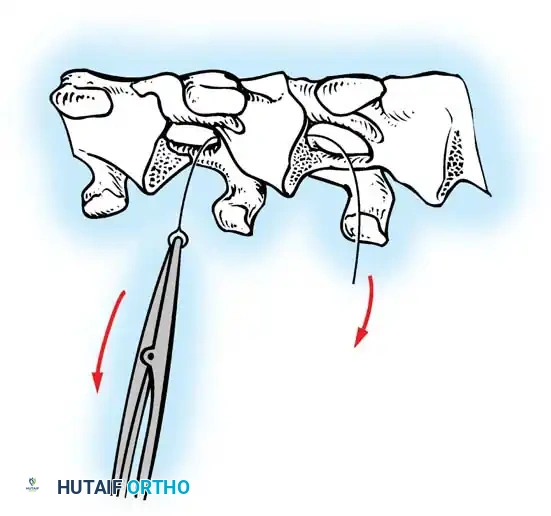
يقوم الجراح بإبعاد العضلات المحيطة بالعمود الفقري بلطف شديد للوصول إلى العظام. يتم فصل العضلات من الأسفل إلى الأعلى تماشياً مع اتجاه الألياف العضلية لتقليل التلف وسرعة الاستشفاء.
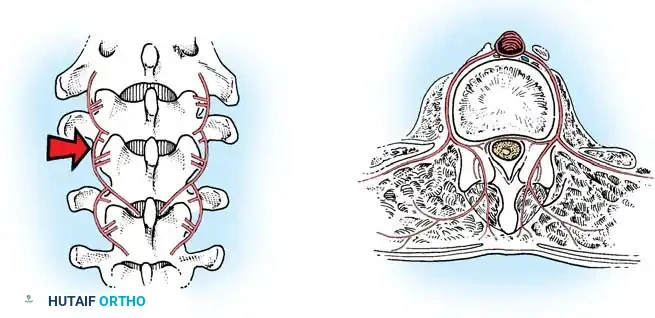
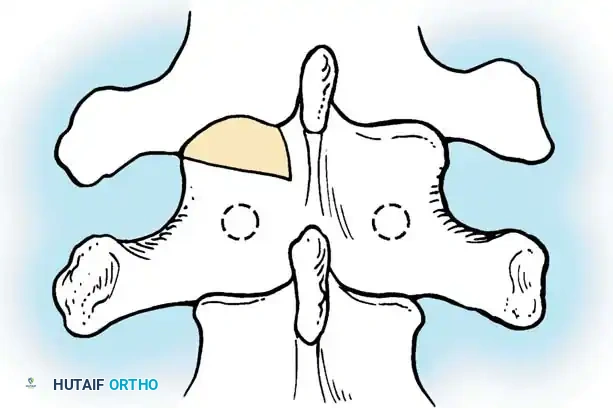
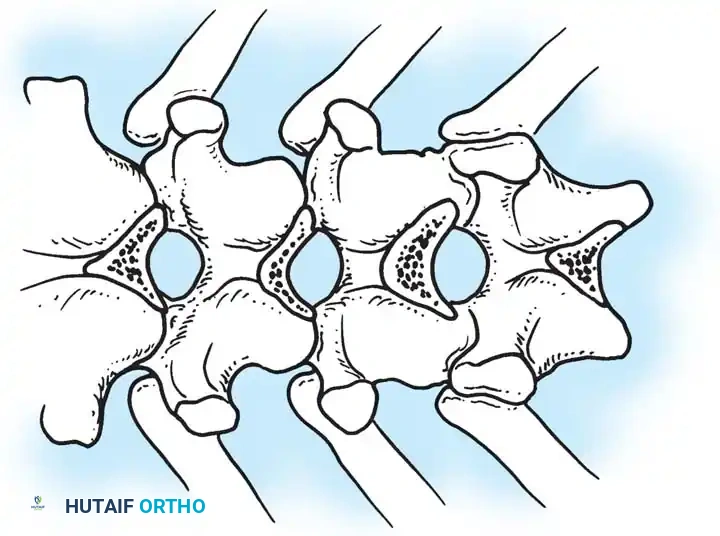
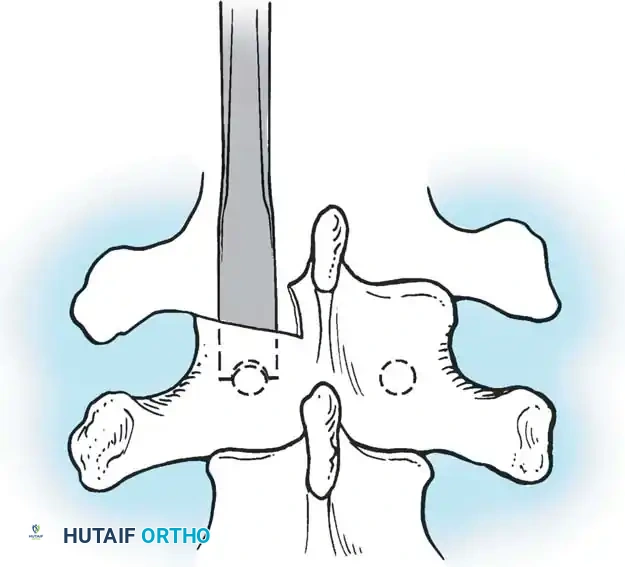
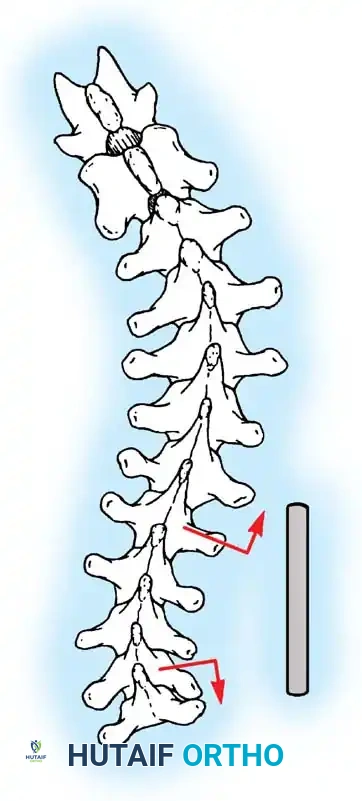
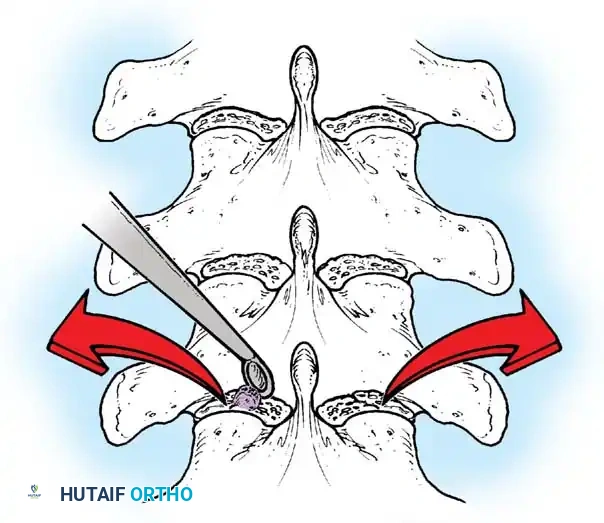
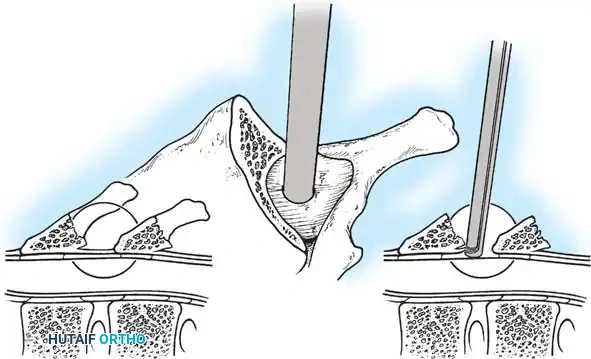
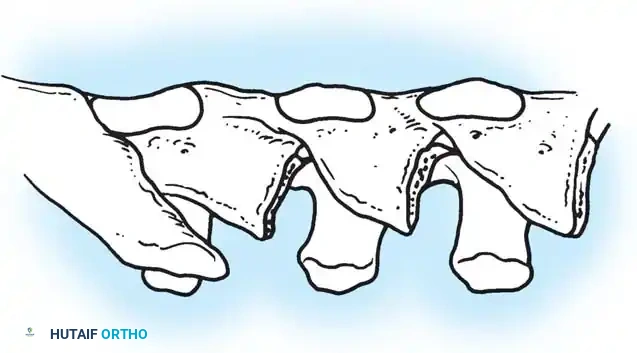
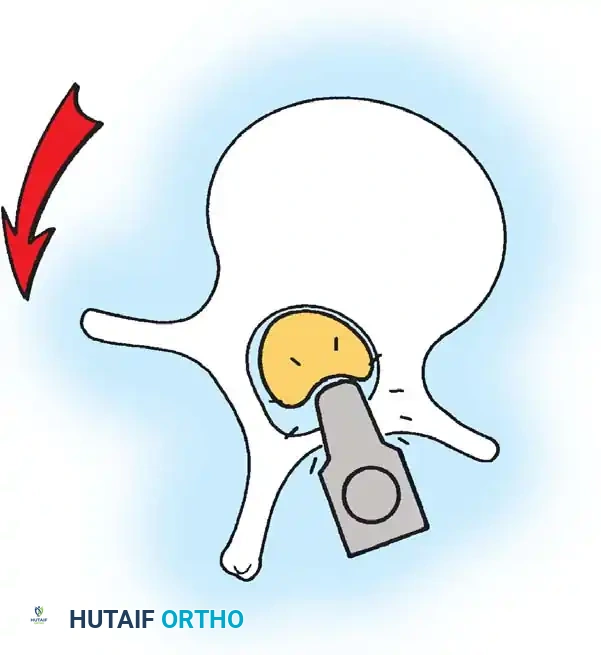
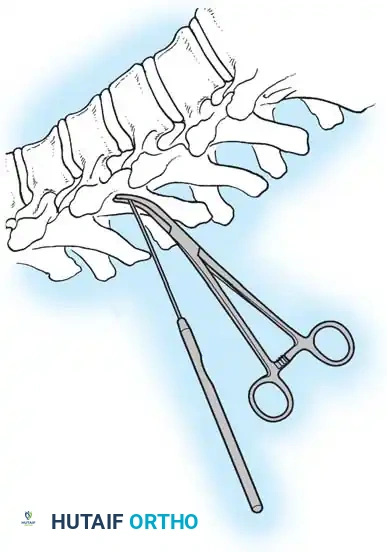
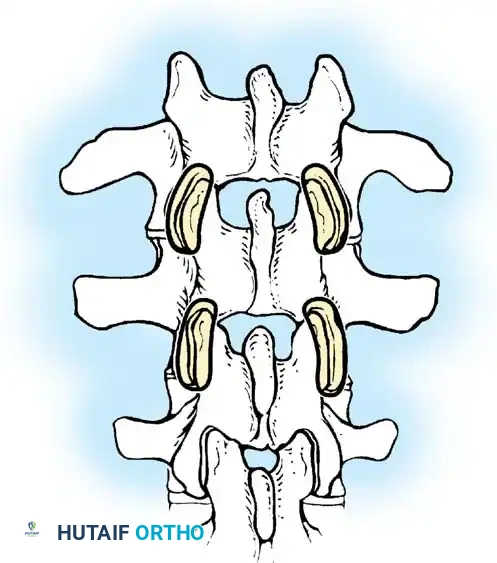
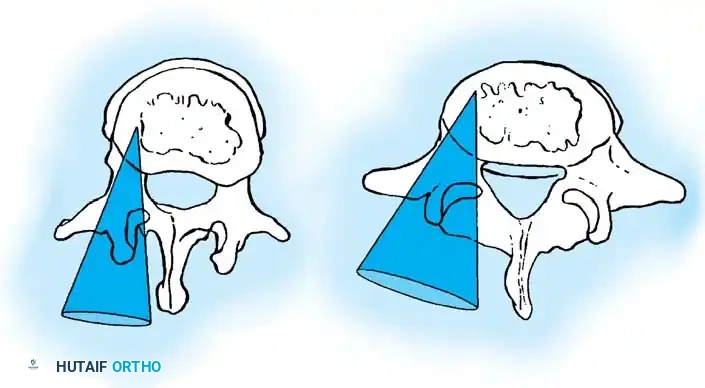
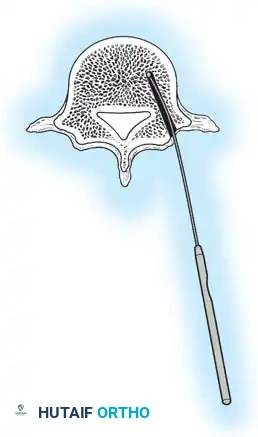
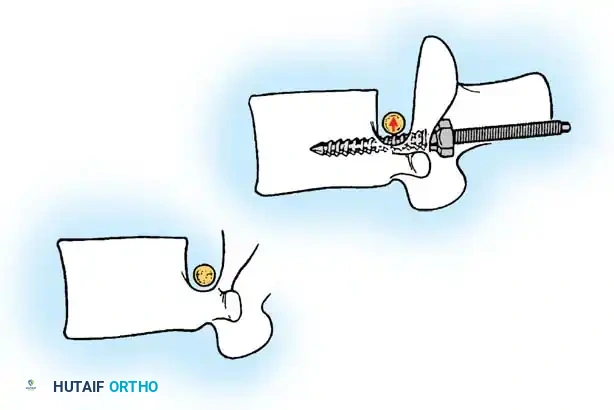
أثناء هذه المرحلة، يتم تنظيف المفاصل الصغيرة بين الفقرات (Facet Joints) وإزالة الأنسجة الغضروفية منها، وهي خطوة ضرورية جداً لتحفيز العظام على الالتحام لاحقاً.
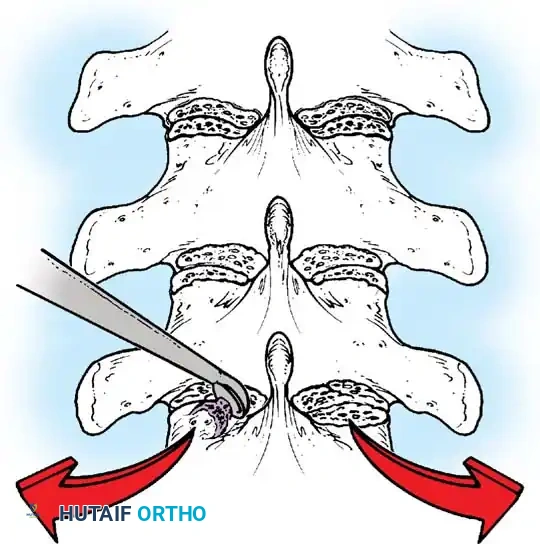
تعديل الاعوجاج وتثبيت العمود الفقري
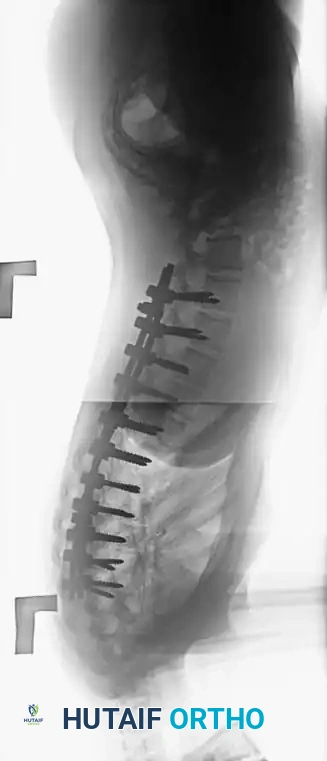
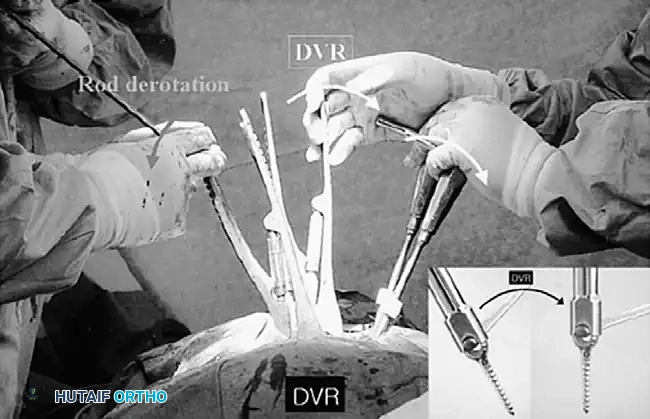
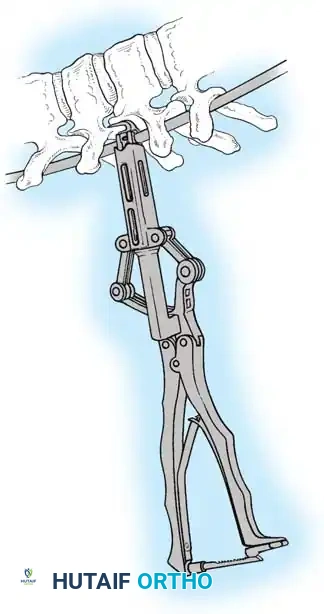
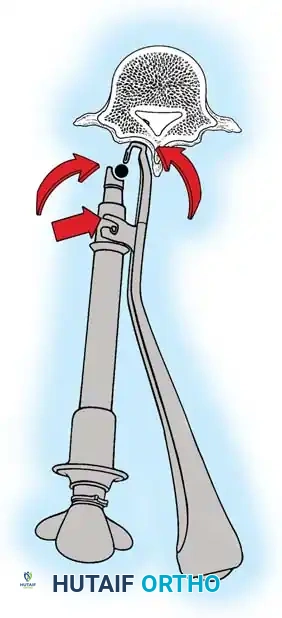
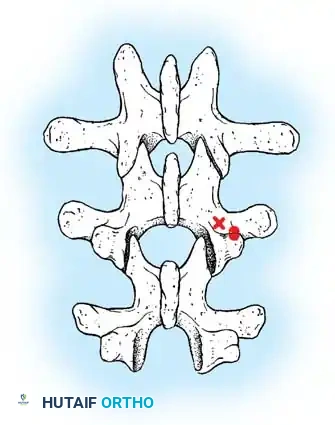
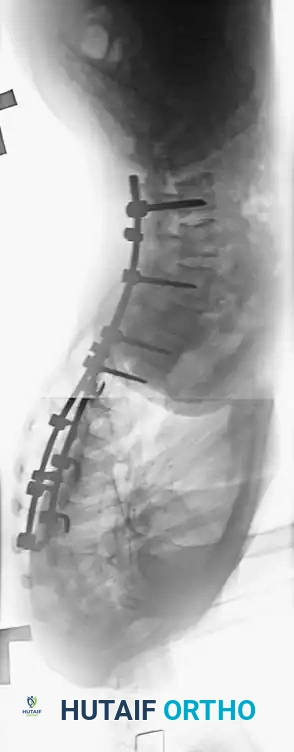
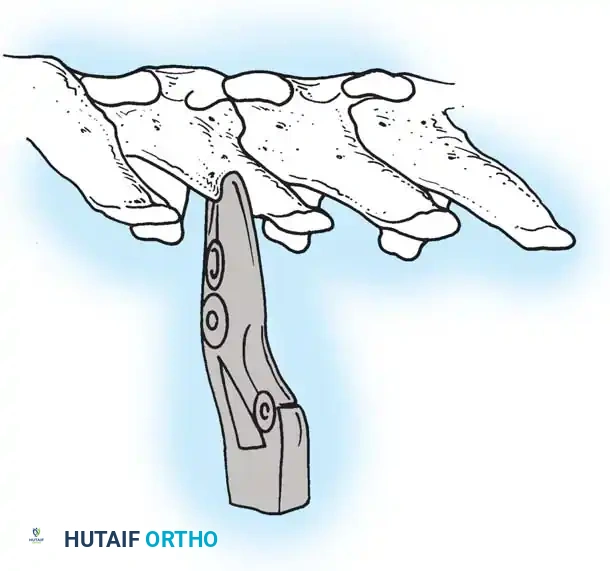
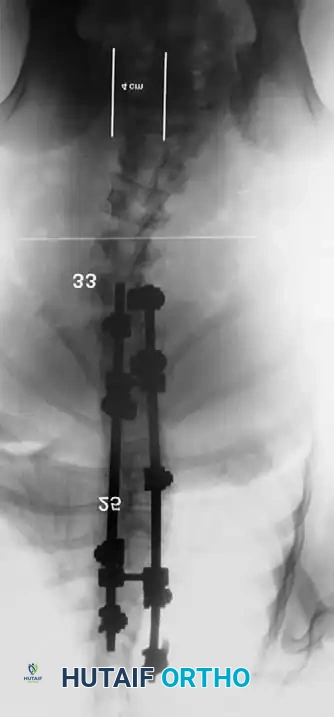
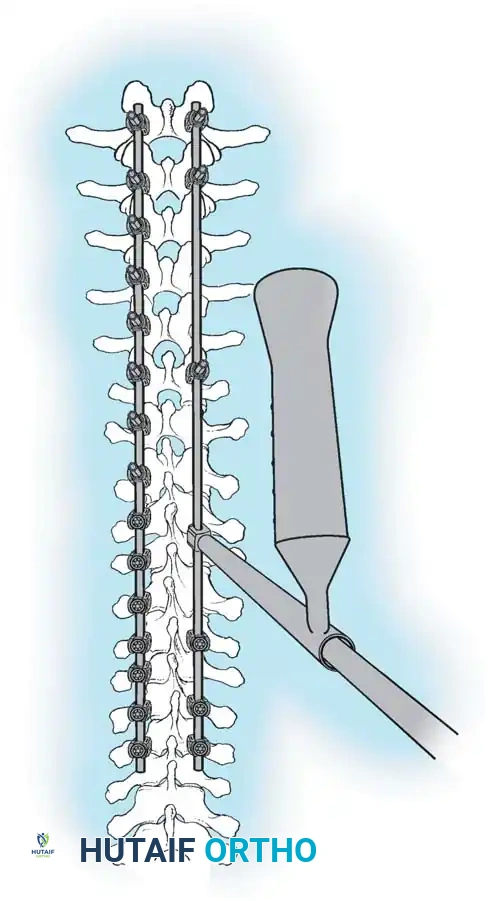
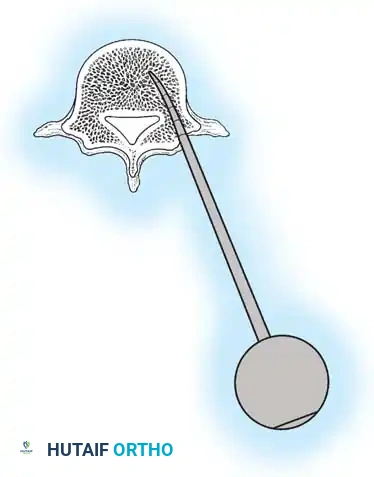
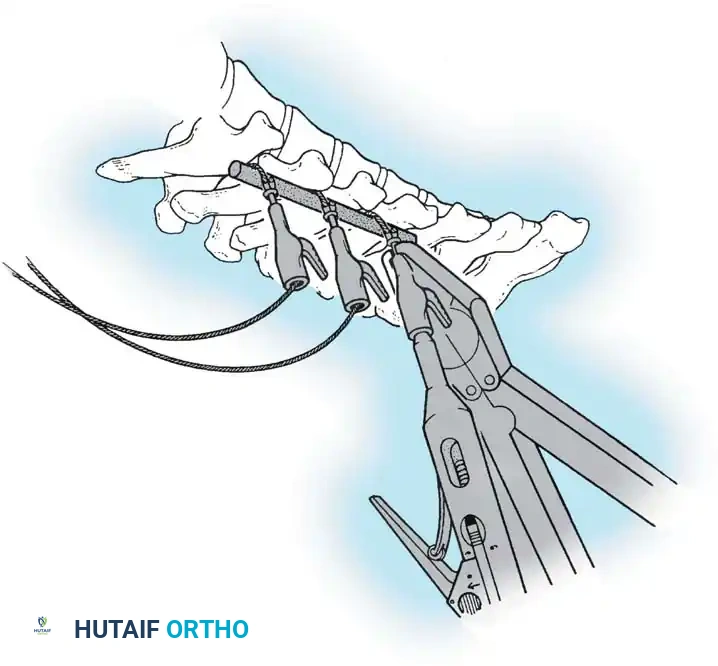
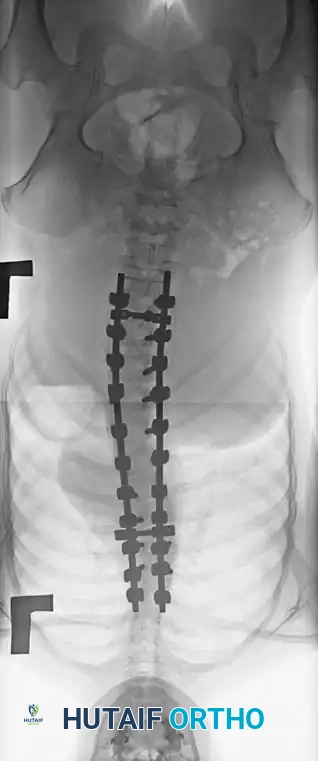
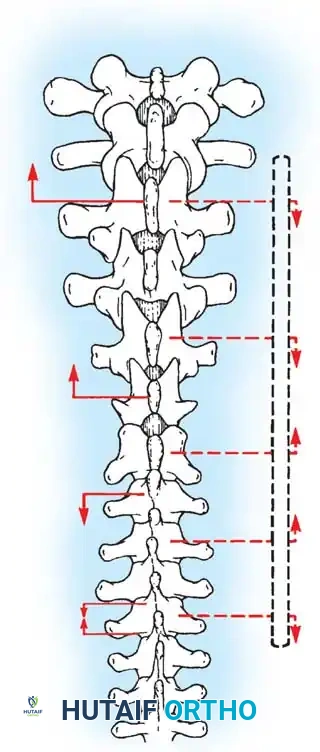
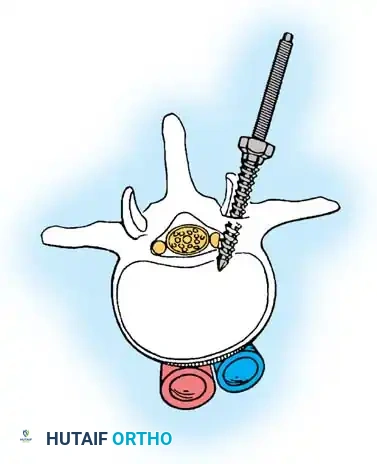
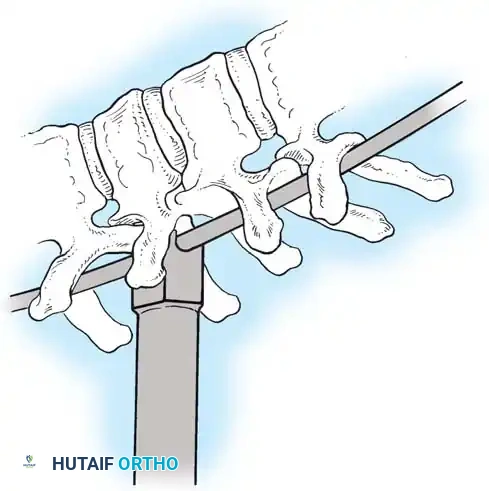
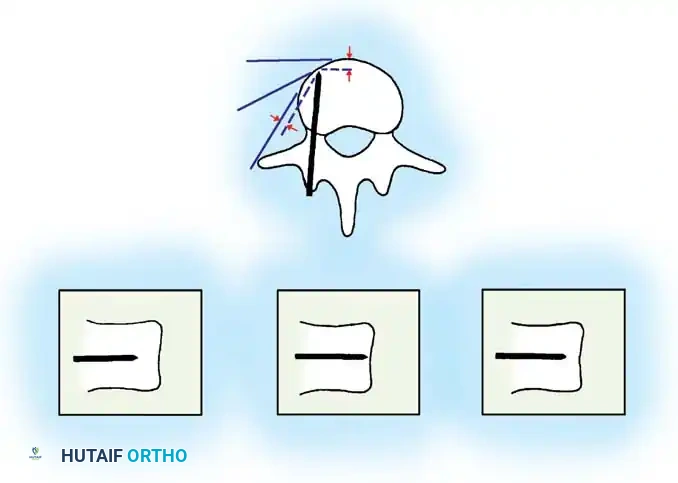
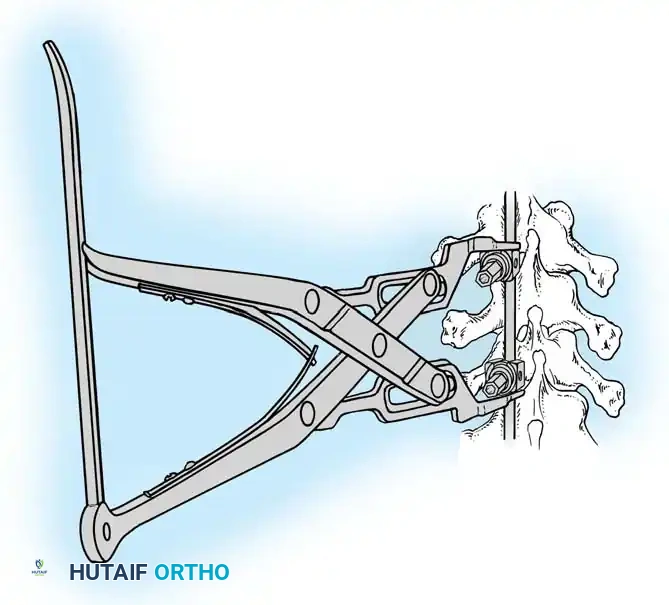
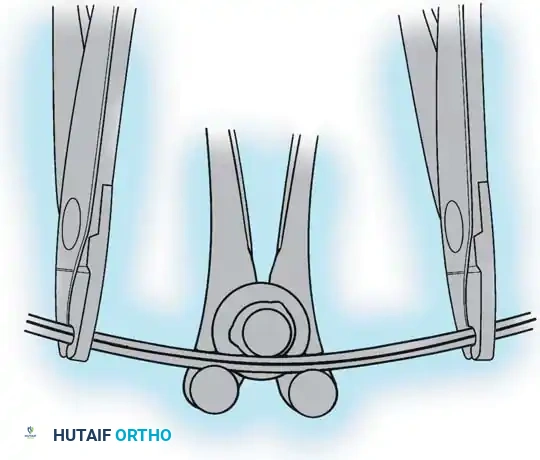
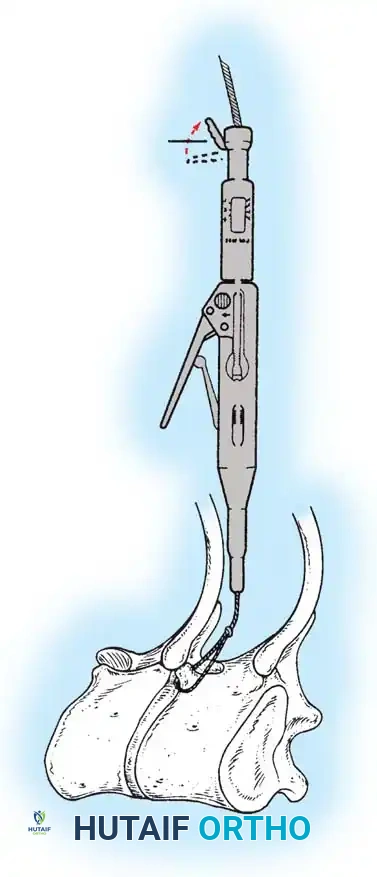
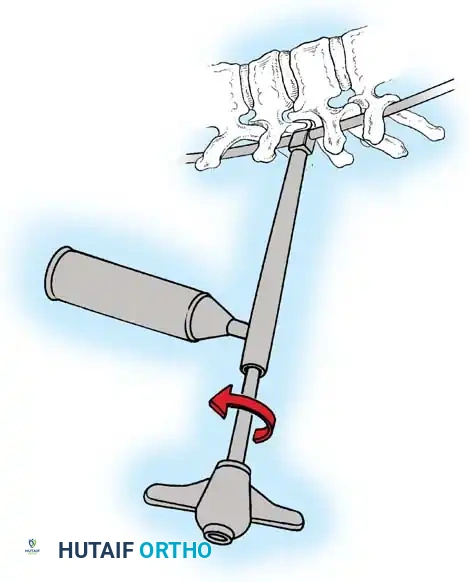
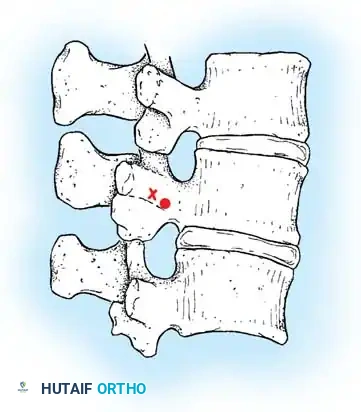
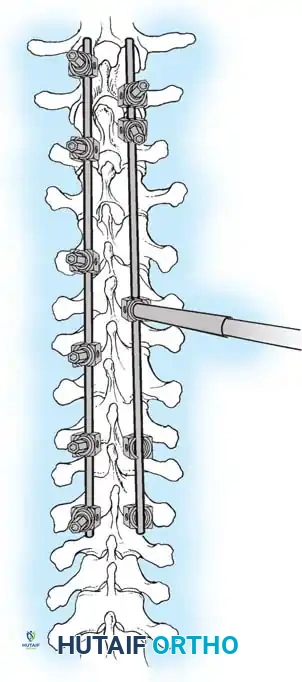
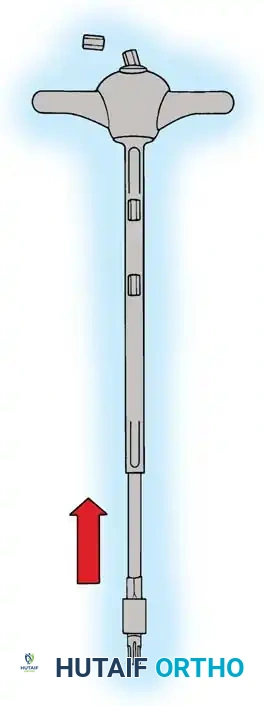
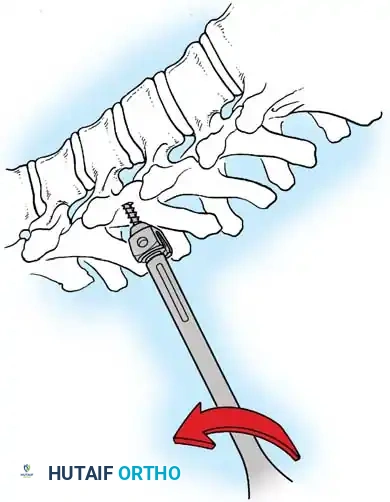
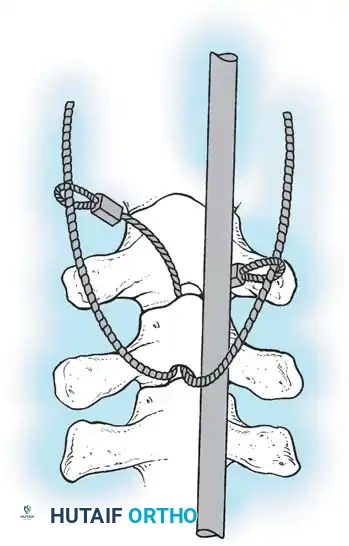
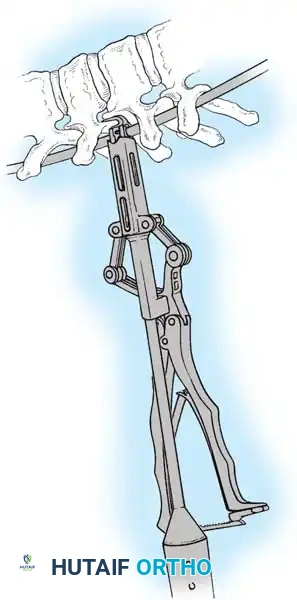
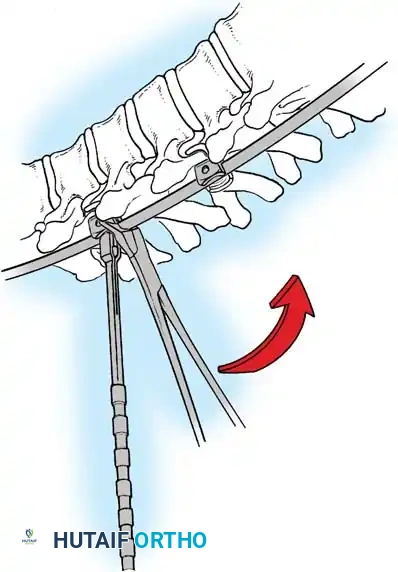
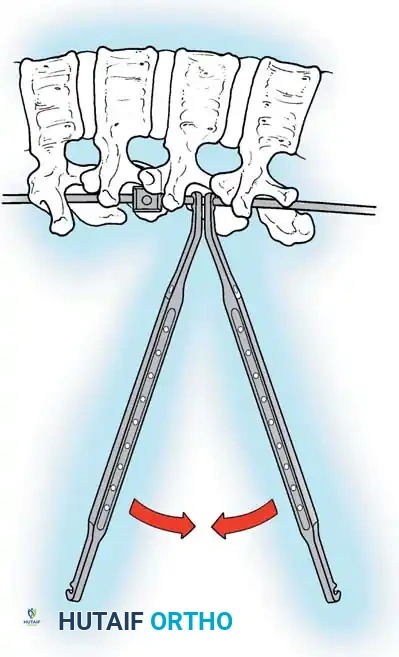
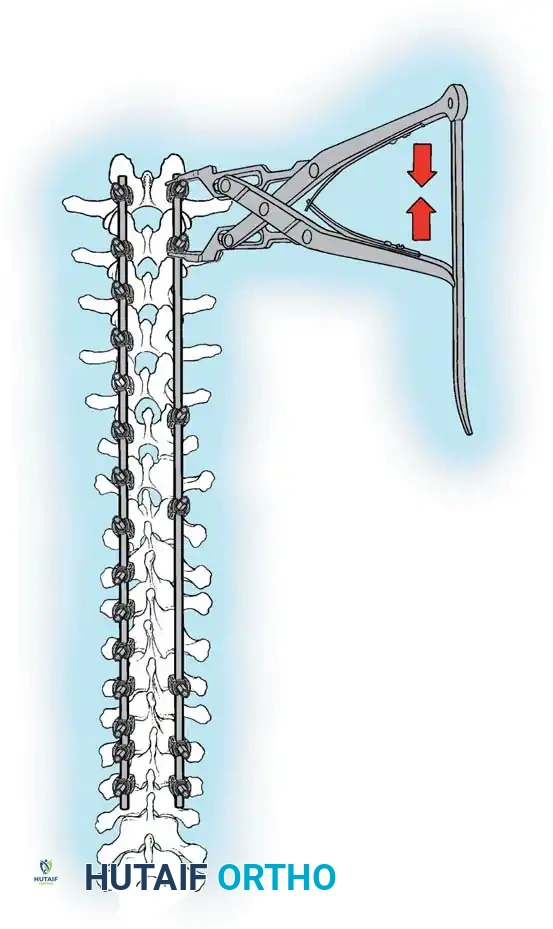
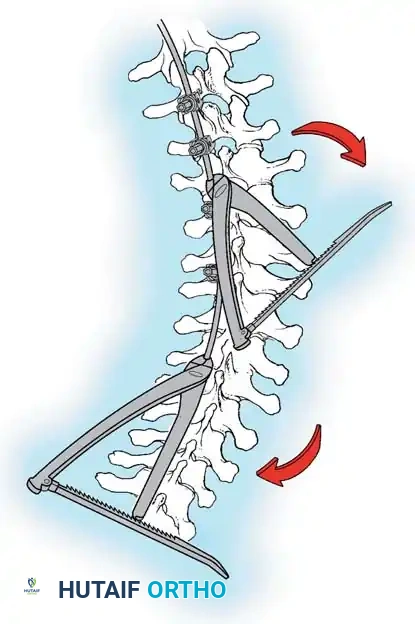
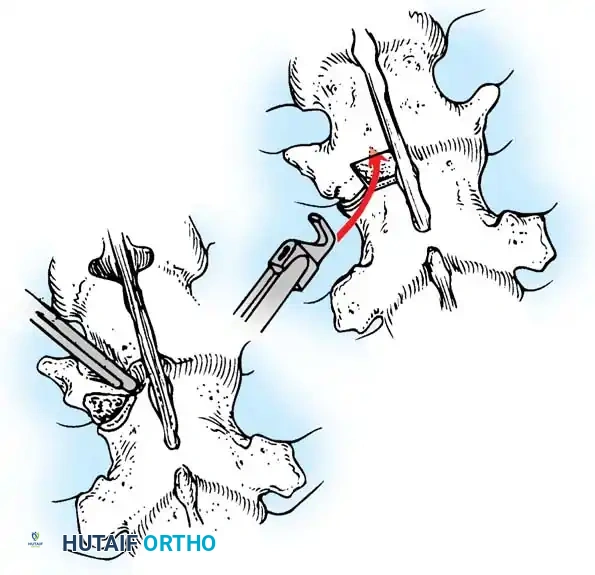
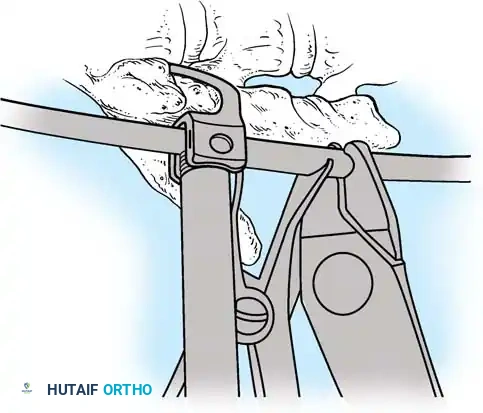
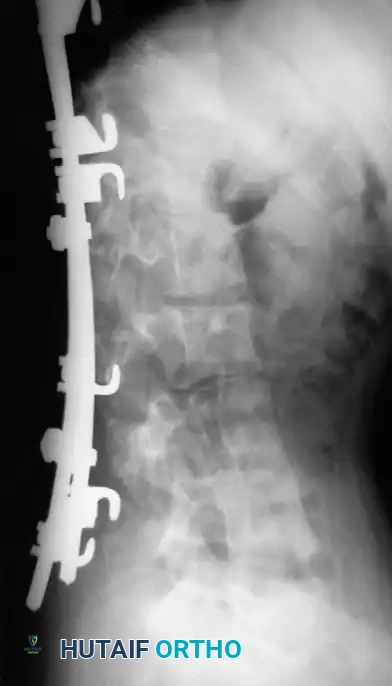
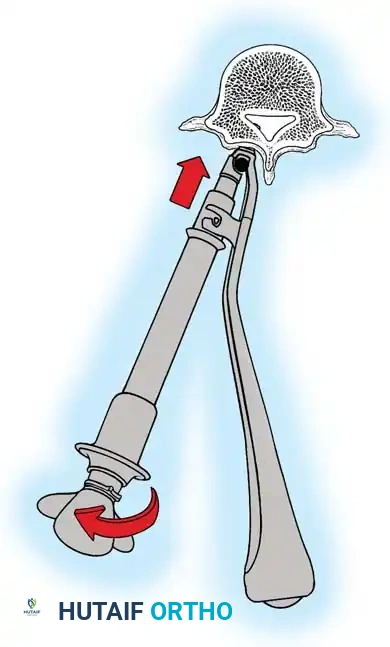
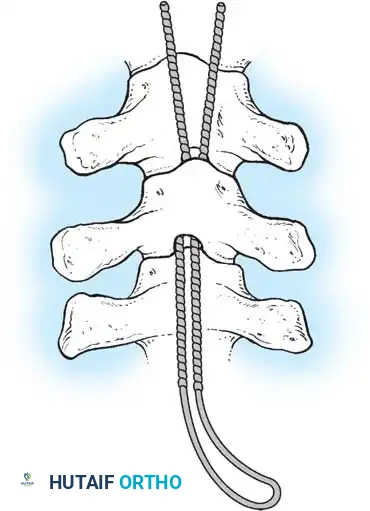
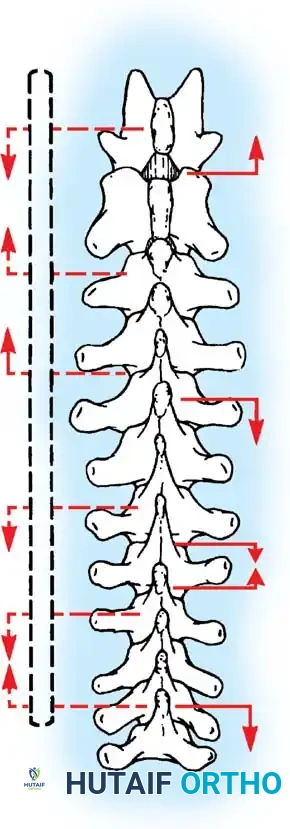
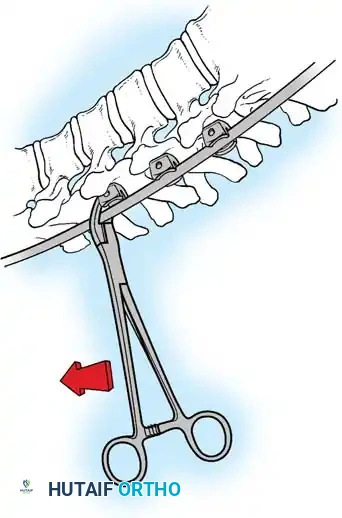
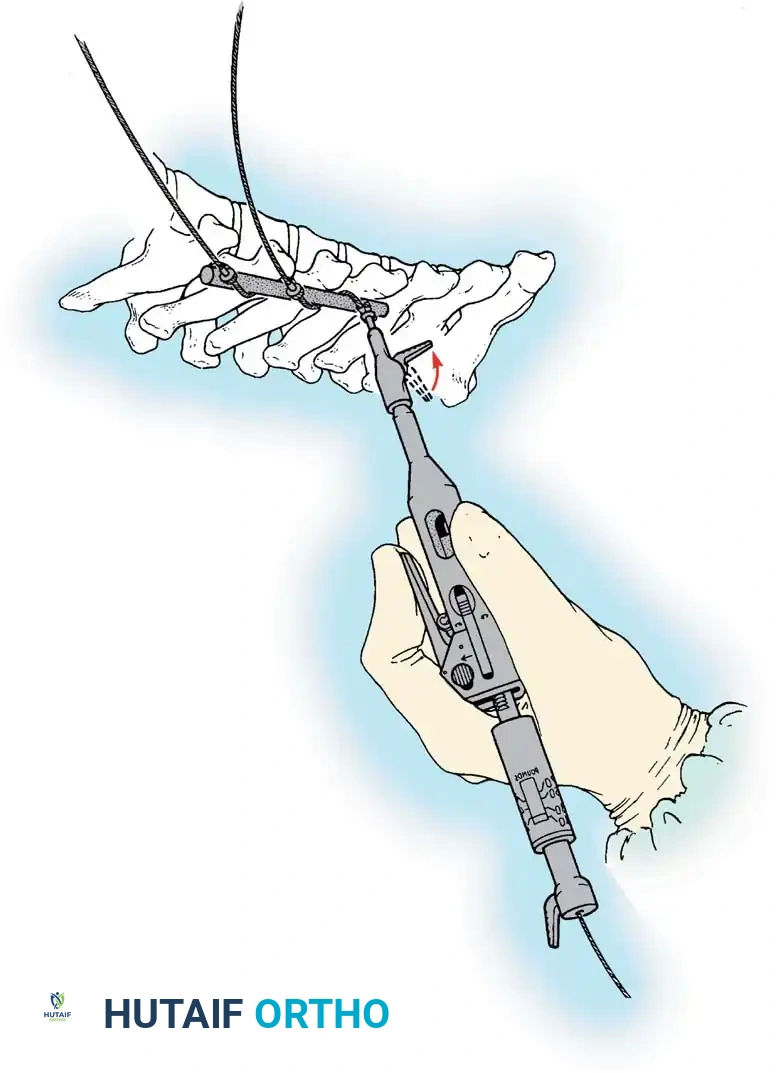
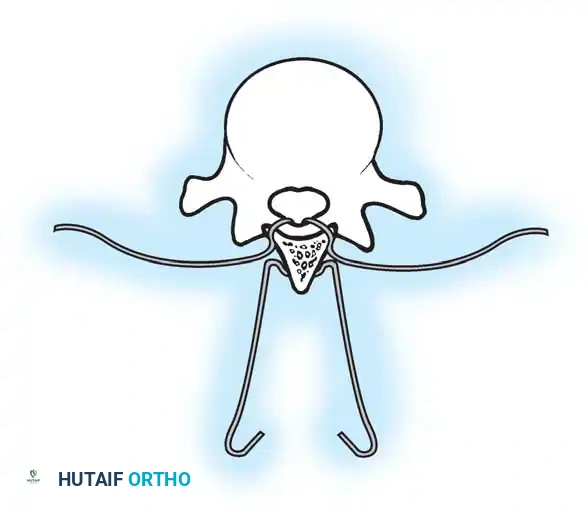
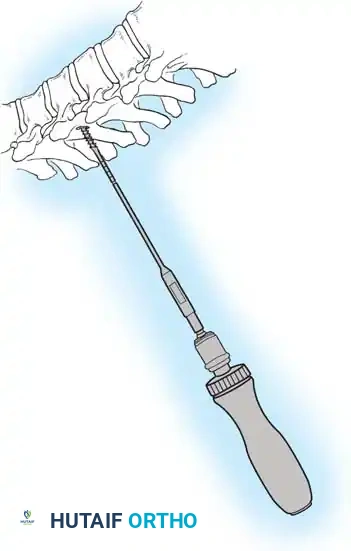
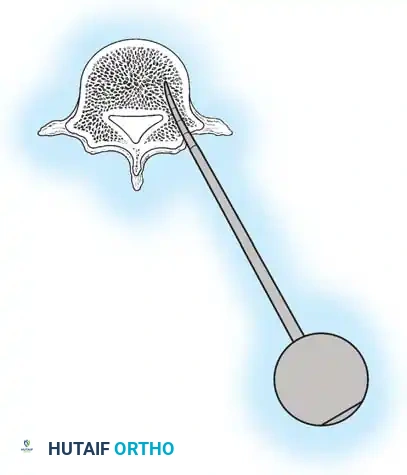
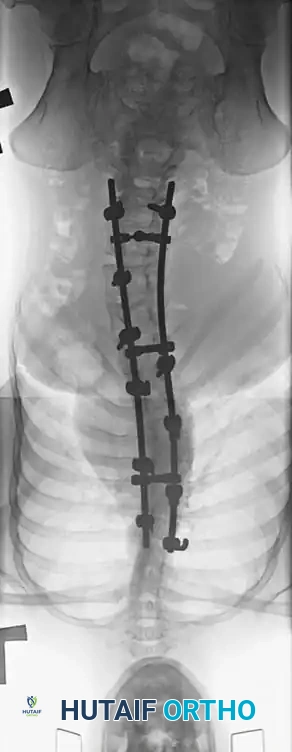
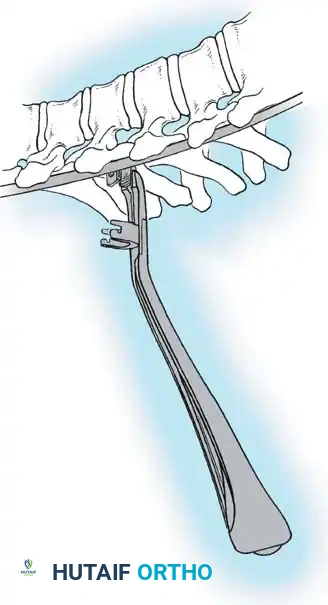
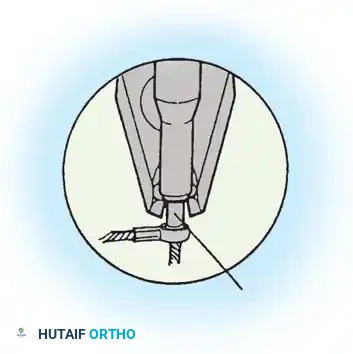
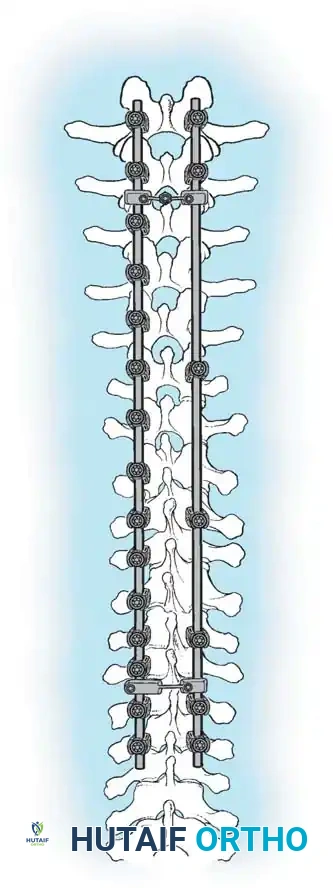
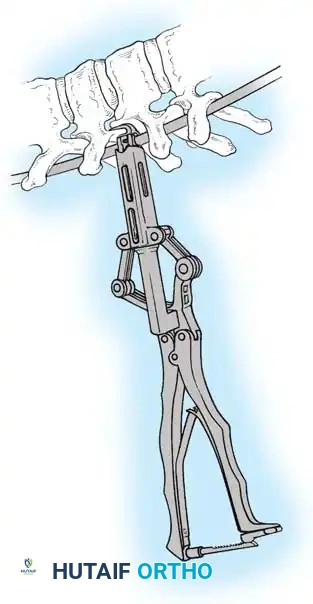
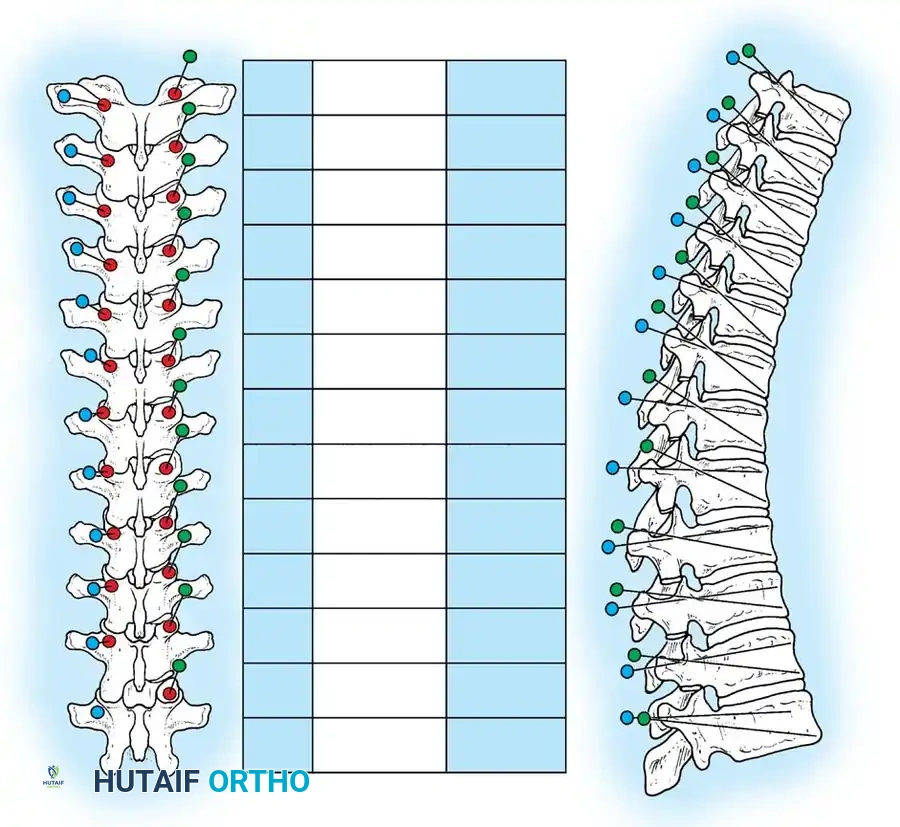
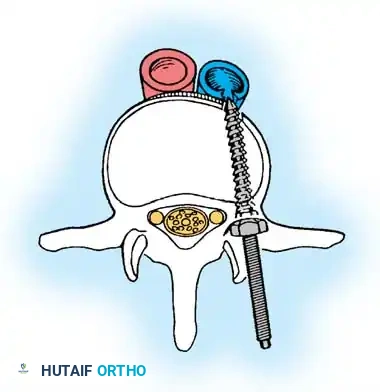
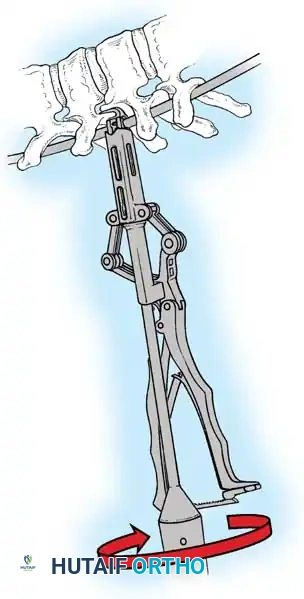
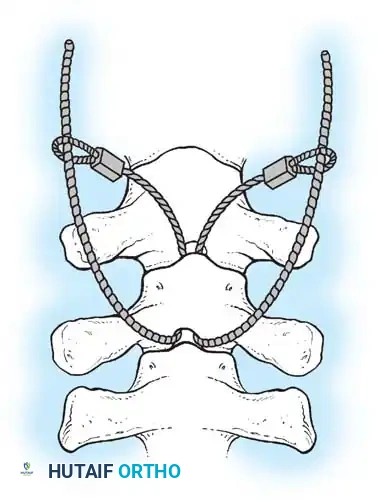
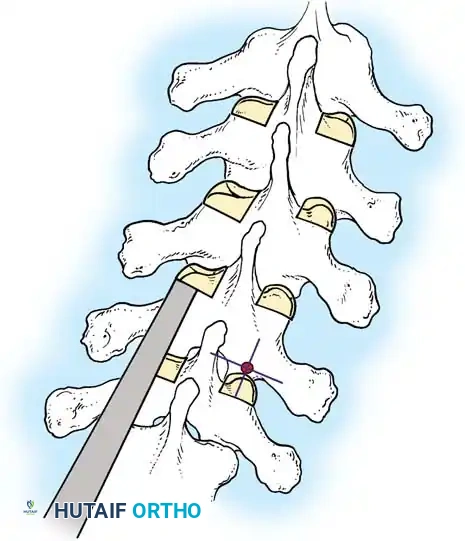
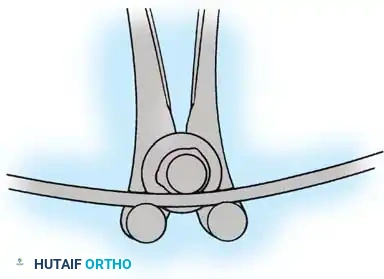
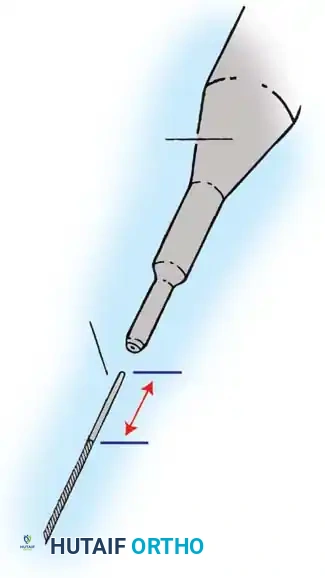
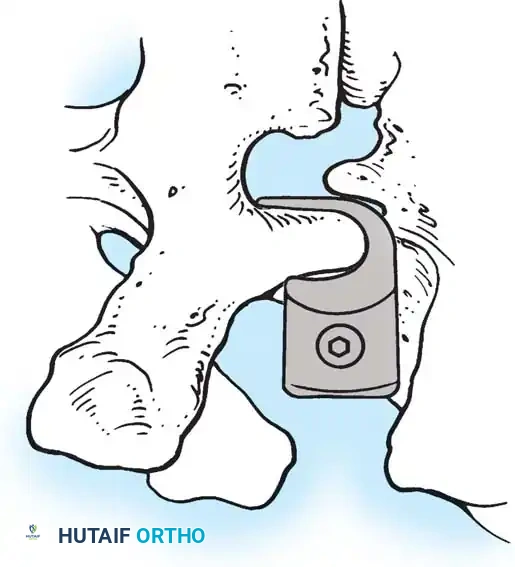
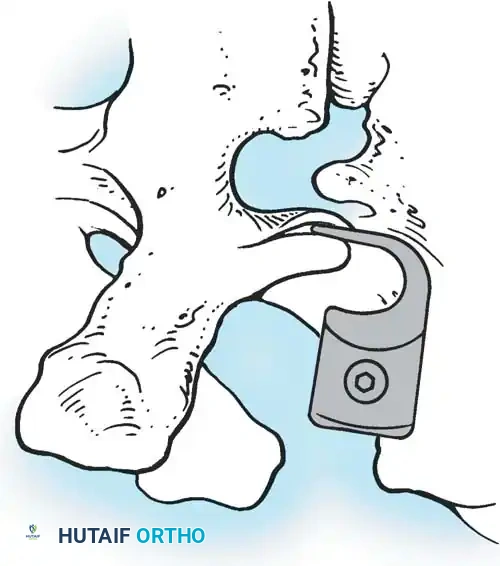
هنا يأتي الجزء الميكانيكي من الجراحة. يقوم الجراح بوضع مسامير دقيقة جداً (Pedicle Screws) داخل أجزاء قوية من الفقرات. بعد تثبيت المسامير، يتم إدخال قضبان (دعامات) معدنية مصنوعة من التيتانيوم أو الكوبالت كروم وتوصيلها بالمسامير.
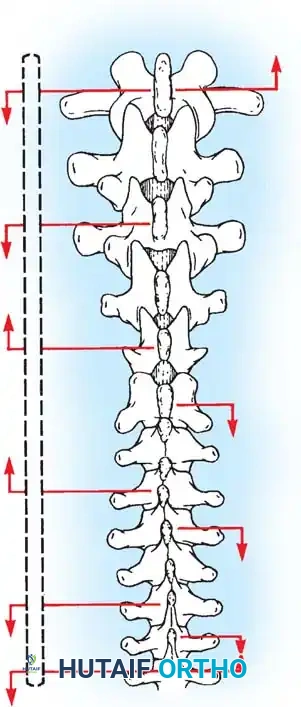
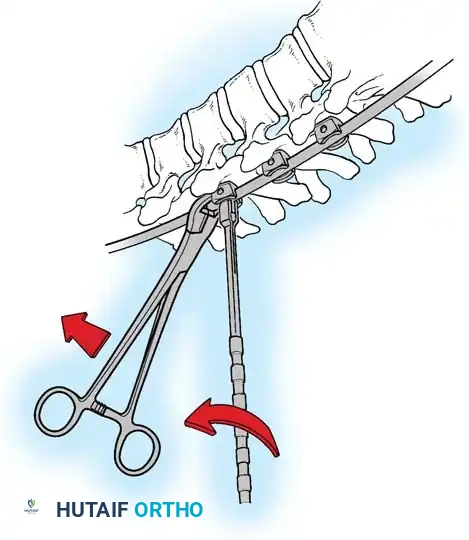
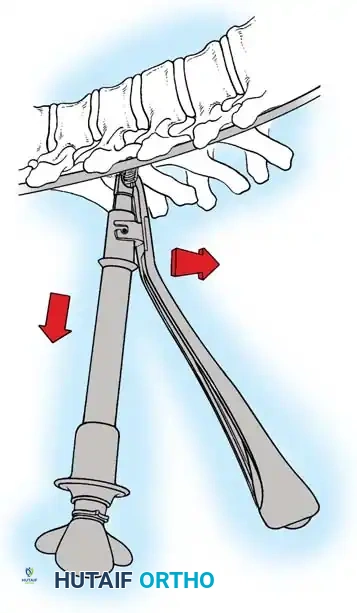
باستخدام تقنيات هندسية طبية، يقوم الجراح بتدوير هذه القضبان وشدها بطريقة تعيد العمود الفقري إلى استقامته الطبيعية وتصحح الدوران الذي كان يسبب بروز القفص الصدري. هذه الدعامات توفر ثباتاً فورياً وقوياً للظهر.
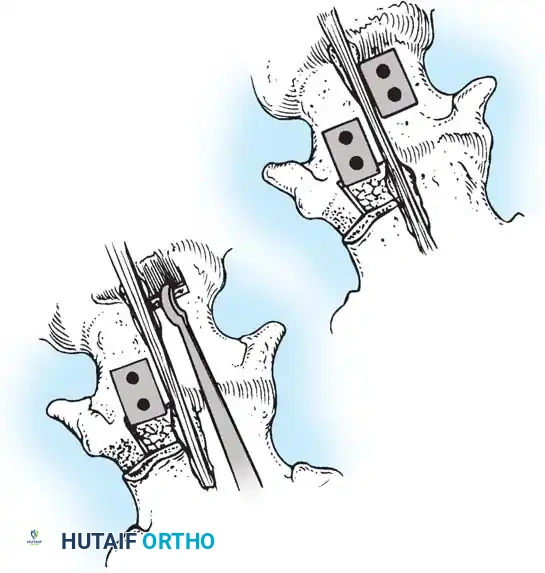
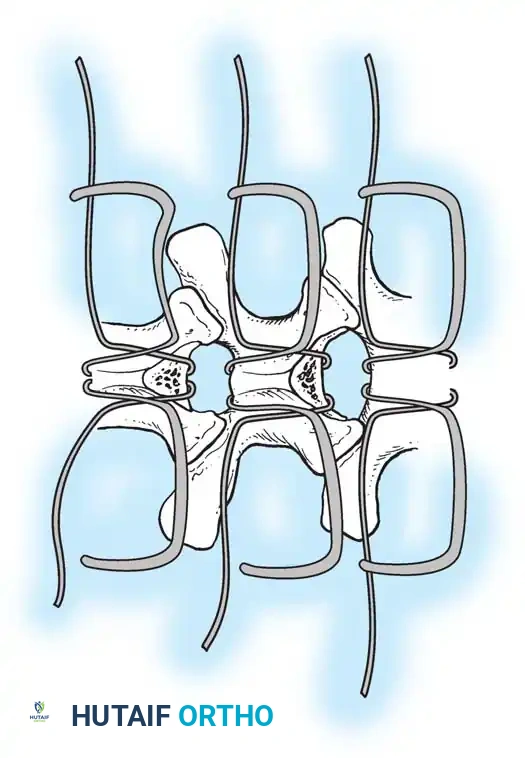
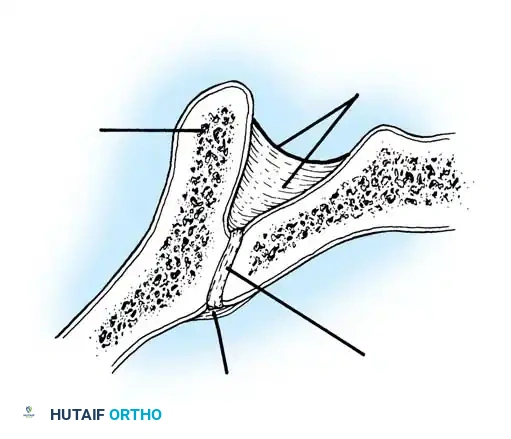
دمج الفقرات والترقيع العظمي
الهدف النهائي والأهم هو "الدمج العظمي" (Arthrodesis). الدعامات المعدنية تحافظ على استقامة الظهر مؤقتاً، ولكن العظام يجب أن تلتحم معاً لضمان النتيجة مدى الحياة.
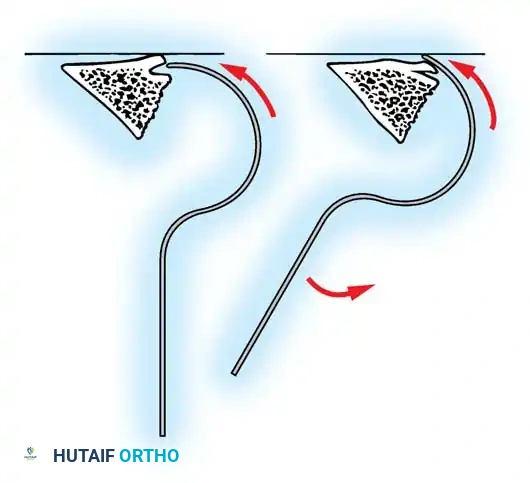
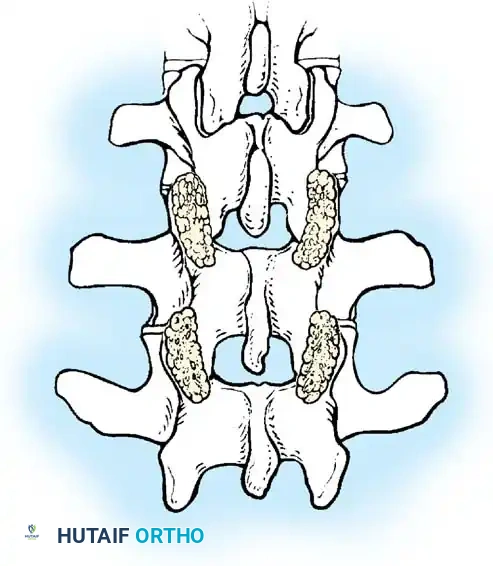
لتحقيق ذلك، يستخدم الجراح تقنيات متقدمة لدمج المفاصل، مثل تقنية "مو" (Moe Technique) في الفقرات الصدرية والقطنية، وتقنية "هول" (Hall Technique).
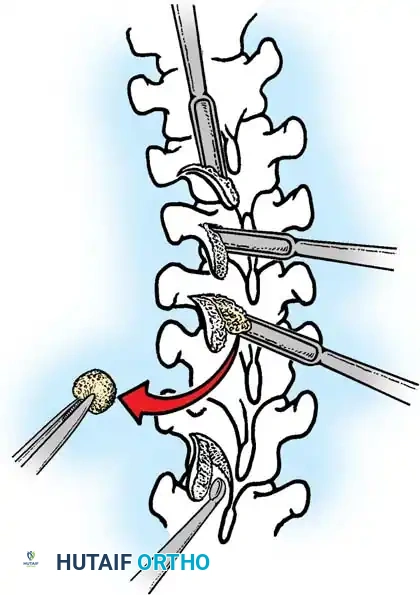
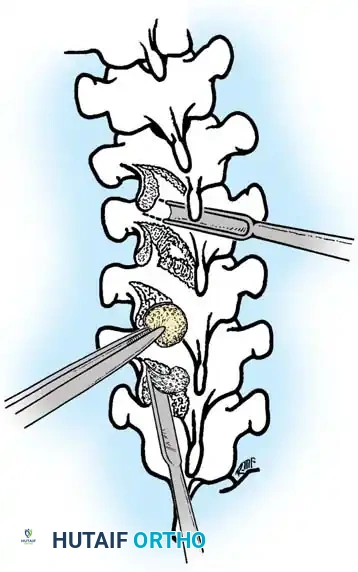
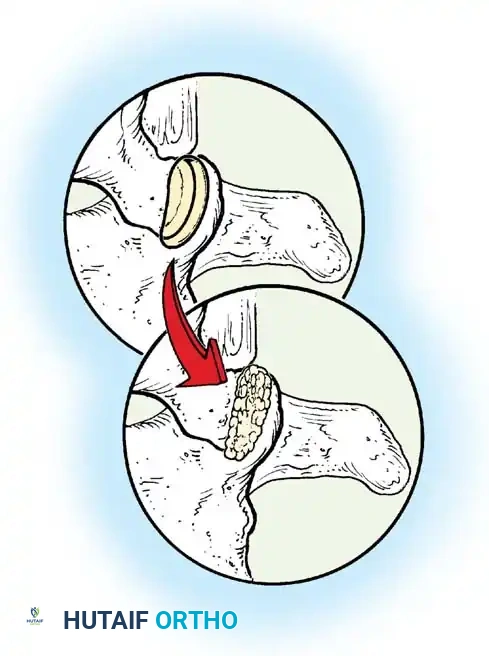
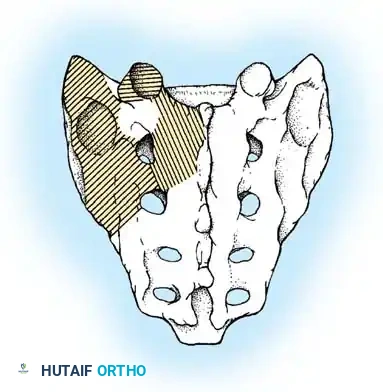
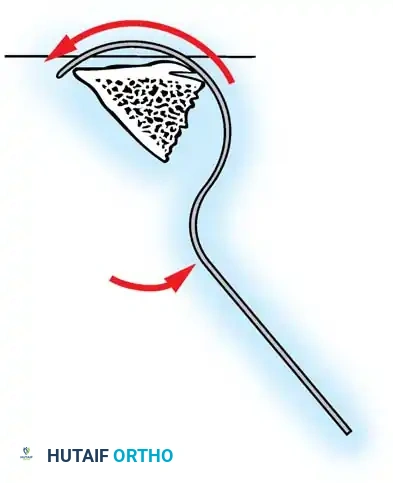
تعتمد هذه التقنيات على إحداث خدوش دقيقة في العظام ووضع طعوم عظمية (Bone Grafts) حولها.
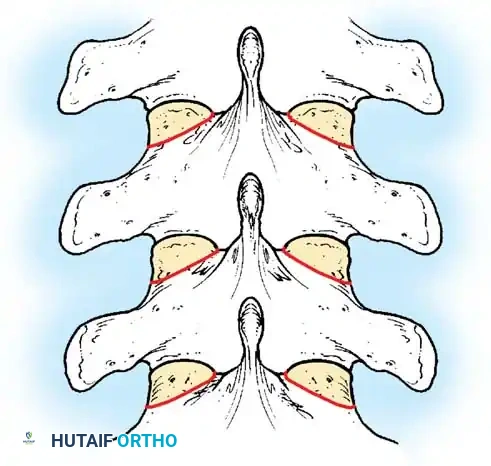
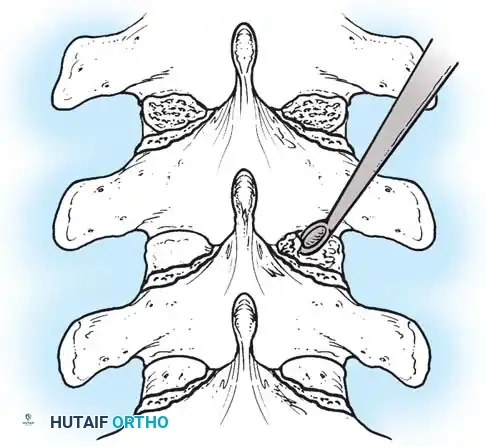
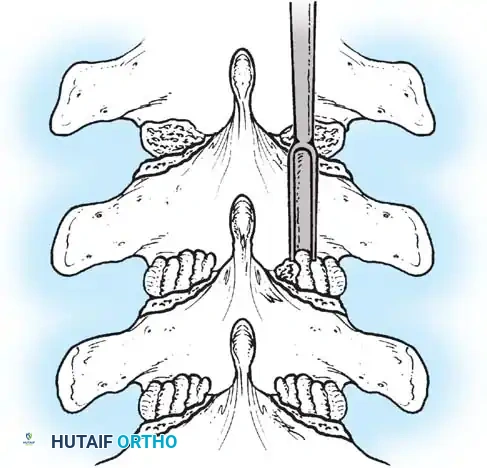
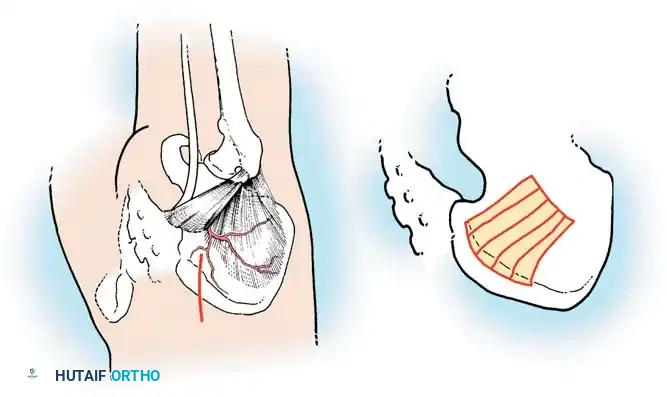
في الماضي، كان يتم أخذ العظام من حوض المريض، مما كان يسبب ألماً إضافياً. أما اليوم، بفضل المسامير الحديثة القوية، أصبح الجراحون يعتمدون على العظام المزالة من نفس منطقة الجراحة، بالإضافة إلى طعوم عظمية جاهزة طبياً (Allograft)، مما يقلل من وقت العملية ويخفف الألم على المريض بشكل كبير، مع تحقيق نسب نجاح في الدمج العظمي تتجاوز 98%.
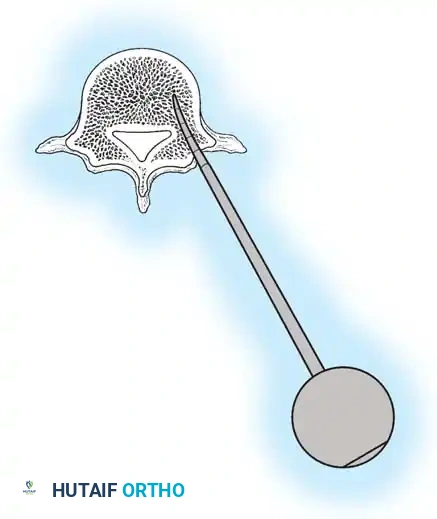
إغلاق الجرح والعناية المباشرة
بعد التأكد من التثبيت الممتاز والترقيع العظمي، يتم غسل الجرح بمحاليل معقمة ومضادات حيوية لمنع أي عدوى. يتم وضع أنبوب تصريف صغير (درنقة) لسحب أي سوائل زائدة.
تُغلق العضلات والأنسجة بخيوط طبية قوية تذوب من تلقاء نفسها، ويُغلق الجلد بطريقة تجميلية (خياطة سحرية) لضمان أن يكون الندب الجراحي رفيعاً وغير ملحوظ قدر الإمكان. يُغطى الجرح بضمادة معقمة وضاغطة.
مرحلة التعافي وما بعد الجراحة
بفضل التقنيات الحديثة، أصبح التعافي من جراحة الجنف أسرع بكثير مما كان عليه في الماضي.
- في المستشفى: يبقى المريض في المستشفى عادة لمدة تتراوح بين 3 إلى 5 أيام. يتم إعطاء مسكنات قوية للألم عبر الوريد.
- الحركة المبكرة: في اليوم التالي للجراحة، يشجع الفريق الطبي المريض على الجلوس والوقوف والمشي خطوات بسيطة. الحركة المبكرة تمنع التجلطات وتسرع من عودة وظائف الأمعاء.
- الدعامات الخارجية: في معظم الحالات الحديثة، وبفضل قوة المسامير والدعامات الداخلية، لا يحتاج المريض لارتداء أي أحزمة أو دعامات بلاستيكية خارجية بعد العملية.
- العودة للحياة الطبيعية: يمكن للمريض العودة إلى المدرسة أو الجامعة خلال 3 إلى 4 أسابيع. يُسمح بالأنشطة الرياضية الخفيفة مثل السباحة بعد عدة أشهر، بينما الرياضات العنيفة قد تتطلب الانتظار لمدة تصل إلى عام حتى يكتمل الدمج العظمي تماماً.
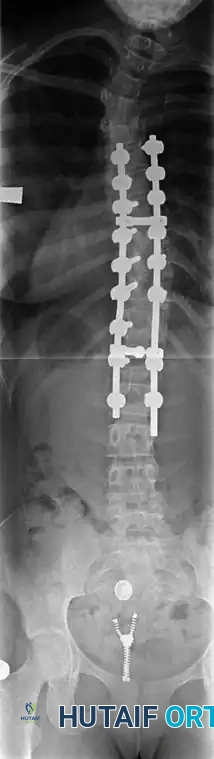
الأطلس الطبي لصور وأشعة جراحات الجنف
في هذا القسم، نستعرض مجموعة شاملة من الصور والأشعة والرسوم التوضيحية التي توثق مراحل جراحة الجنف، والتقنيات المستخدمة، ونتائج التثبيت الجراحي لتقوس العمود الفقري. هذه الصور تعتبر مرجعاً طبياً يوضح مدى التطور والدقة في هذه العمليات المعقدة.

آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة طبية دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع العيادة المتخصصة:
رعاية صحية موثوقة بمعايير عالمية.. خبرة طبية رائدة في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك