جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (ACDF): دليلك الشامل مع الأستاذ الدكتور محمد هطيف في صنعاء
الخلاصة الطبية السريعة: جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (ACDF) هي إجراء جراحي يعالج ضغط الحبل الشوكي والأعصاب في الرقبة، ويزيل الأقراص أو النتوءات العظمية المسببة للألم. يتم دمج الفقرات لاستعادة الاستقرار وتخفيف الأعراض، مما يوفر راحة دائمة. يقدم الأستاذ الدكتور محمد هطيف في صنعاء هذا العلاج المتخصص.
مقدمة عن جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (ACDF)
تُعد آلام الرقبة والذراع، بالإضافة إلى التنميل والضعف، من المشكلات الشائعة التي قد تؤثر بشكل كبير على جودة الحياة اليومية. في كثير من الحالات، تكون هذه الأعراض ناجمة عن ضغط على الحبل الشوكي أو جذور الأعصاب في منطقة الرقبة (العمود الفقري العنقي). عندما تفشل العلاجات التحفظية في توفير الراحة، قد تكون جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (Anterior Cervical Decompression and Fusion - ACDF) هي الحل الأمثل.
تُعد جراحة ACDF إجراءً جراحيًا فعالًا وآمنًا يهدف إلى إزالة مصدر الضغط عن الأعصاب والحبل الشوكي، ومن ثم دمج الفقرات العنقية المتأثرة لتحقيق الاستقرار الدائم. يقوم هذا الإجراء بتخفيف الألم، واستعادة الوظيفة، وتحسين نوعية حياة المرضى بشكل ملحوظ.
في صنعاء، يُعتبر الأستاذ الدكتور محمد هطيف، استشاري جراحة العظام والعمود الفقري، من الرواد في إجراء هذا النوع من الجراحات المعقدة. بفضل خبرته الواسعة، ودقته الجراحية، والتزامه بأحدث التقنيات، يقدم الدكتور هطيف رعاية فائقة لمرضاه، مضمونًا أفضل النتائج الممكنة. يهدف هذا الدليل الشامل إلى تزويدك بكل المعلومات الأساسية حول جراحة ACDF، بدءًا من التشريح والأسباب وصولاً إلى خطوات الإجراء والتعافي، مع التأكيد على خبرة الأستاذ الدكتور محمد هطيف في هذا المجال.
فهم تشريح الرقبة الحرج
لفهم جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي، من الضروري أولاً فهم التشريح الأساسي للرقبة (العمود الفقري العنقي). يتكون العمود الفقري العنقي من سبع فقرات (عظام) مرقمة من C1 إلى C7، وهي تدعم الرأس وتسمح بحركة واسعة للرقبة.
- الفقرات العنقية: هي العظام التي تشكل العمود الفقري في الرقبة. هذه الفقرات تحمي الحبل الشوكي وتوفر نقاط ربط للعضلات والأربطة.
- الأقراص الفقرية: بين كل فقرتين، يوجد قرص فقري يعمل كوسادة ممتصة للصدمات، مما يسمح بالمرونة ويمنع الاحتكاك بين العظام. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز هلامي ناعم (النواة اللبية).
- الحبل الشوكي: يمتد الحبل الشوكي، وهو امتداد للجهاز العصبي المركزي، عبر قناة داخل الفقرات. إنه بمثابة طريق سريع للمعلومات بين الدماغ وبقية الجسم.
- جذور الأعصاب الشوكية: تتفرع جذور الأعصاب من الحبل الشوكي وتخرج من خلال فتحات صغيرة بين الفقرات (الثقوب العصبية) لتزويد الذراعين واليدين بالإحساس والحركة.
عندما يحدث تآكل أو إصابة في الأقراص أو الفقرات العنقية، يمكن أن يؤدي ذلك إلى ضغط على الحبل الشوكي أو جذور الأعصاب، مما يسبب الألم والأعراض الأخرى التي تتطلب التدخل الجراحي. يتطلب فهم هذه الهياكل الدقيقة جراحًا ذا خبرة عالية، مثل الأستاذ الدكتور محمد هطيف، لضمان دقة الإجراء وسلامة المريض.
يمكنك معرفة المزيد عن تشريح العمود الفقري العنقي وعن الحبل الشوكي وجذور الأعصاب الشوكية لمزيد من التفاصيل.
الأسباب الشائعة لضغط الحبل الشوكي والأعصاب في الرقبة
تنشأ الحاجة إلى جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي في الغالب نتيجة لحالات تؤدي إلى تضييق المساحة المتاحة للحبل الشوكي أو جذور الأعصاب في الرقبة. تشمل الأسباب الرئيسية ما يلي:
الانزلاق الغضروفي العنقي (القرص المنفتق)
يحدث الانزلاق الغضروفي عندما تتمزق الحلقة الخارجية القوية للقرص الفقري، مما يسمح للمادة الهلامية الداخلية بالبروز أو التسرب. يمكن أن يضغط هذا القرص المنفتق مباشرة على الحبل الشوكي أو جذور الأعصاب القريبة، مسببًا ألمًا شديدًا، وخدرًا، وضعفًا في الرقبة والذراع.
لمزيد من المعلومات، يمكنك الاطلاع على
ما هو الانزلاق الغضروفي، العصب المقروص، القرص المنتفخ
.
النتوءات العظمية (الزوائد العظمية أو هشاشة العظام)
مع التقدم في العمر أو نتيجة للتآكل والتمزق، يمكن أن تتشكل نتوءات عظمية صغيرة (تسمى أيضًا "مناقير العظم") على حواف الفقرات. هذه النتوءات العظمية، المعروفة باسم النتوءات العظمية العنقية ، يمكن أن تضيق القناة الشوكية أو الثقوب العصبية، مما يؤدي إلى ضغط على الحبل الشوكي أو جذور الأعصاب.
تضيق القناة الشوكية العنقية
تضيق القناة الشوكية هو تضييق في المساحة التي يمر عبرها الحبل الشوكي. يمكن أن يكون هذا التضيق ناتجًا عن مجموعة من العوامل، بما في ذلك الانزلاق الغضروفي، والنتوءات العظمية، وتسمك الأربطة داخل القناة الشوكية، أو حتى التهاب المفاصل. يؤدي هذا التضييق إلى ضغط الحبل الشوكي ، مما قد يسبب أعراضًا خطيرة.
مرض القرص التنكسي
مع مرور الوقت، تفقد الأقراص الفقرية محتواها المائي ومرونتها، مما يجعلها أقل قدرة على امتصاص الصدمات. يمكن أن يؤدي هذا التنكس إلى انهيار القرص، وتقارب الفقرات، وتكوين نتوءات عظمية، وكلها تساهم في ضغط الأعصاب.
الصدمات والإصابات
يمكن أن تؤدي الإصابات الرضحية للرقبة، مثل تلك الناتجة عن حوادث السيارات أو السقوط، إلى تلف الأقراص أو الفقرات، مما يستدعي التدخل الجراحي لتخفيف الضغط وتثبيت العمود الفقري.
تتطلب هذه الحالات تقييمًا دقيقًا من قبل جراح خبير، مثل الأستاذ الدكتور محمد هطيف، لتحديد السبب الجذري للأعراض وتخطيط أفضل مسار للعلاج.
أعراض ضغط الحبل الشوكي والأعصاب العنقية
تختلف أعراض ضغط الحبل الشوكي أو جذور الأعصاب في الرقبة بناءً على شدة الضغط وموقعه. ومع ذلك، هناك مجموعة من الأعراض الشائعة التي يجب الانتباه إليها:
ألم الرقبة والذراع
- ألم الرقبة: قد يكون الألم خفيفًا ومستمرًا أو حادًا ومتقطعًا، وقد يتفاقم مع حركات معينة للرقبة.
- ألم الذراع (الاعتلال الجذري): ينتشر الألم من الرقبة إلى إحدى الذراعين أو كلتيهما، وقد يصل إلى اليد والأصابع. غالبًا ما يوصف بأنه ألم حارق، أو وخز، أو ألم كهربائي.
الخدر والتنميل
- خدر (فقدان الإحساس): شعور بخدر أو تبلد في جزء من الذراع أو اليد أو الأصابع.
- تنميل (وخز): إحساس بالوخز أو "الدبابيس والإبر" في المناطق المتأثرة.
الضعف العضلي
- ضعف في الذراع أو اليد: قد يجد المريض صعوبة في رفع الأشياء، أو الإمساك بها، أو أداء المهام اليومية الدقيقة مثل الكتابة أو استخدام الأزرار. في الحالات الشديدة، قد يؤدي ذلك إلى سقوط الأشياء من اليد بشكل متكرر.
أعراض ضغط الحبل الشوكي (الاعتلال النخاعي)
عندما يكون الضغط على الحبل الشوكي نفسه، قد تظهر أعراض أكثر خطورة، بما في ذلك:
- مشاكل في التوازن والتنسيق: صعوبة في المشي، أو الشعور بعدم الثبات، أو التعثر المتكرر.
- تغيرات في طريقة المشي (المشية غير المستقرة).
- ضعف في الساقين: قد يشعر المريض بثقل أو ضعف في الساقين.
- فقدان المهارات الحركية الدقيقة في اليدين: صعوبة في الكتابة، أو إغلاق الأزرار، أو استخدام أدوات المائدة.
- تغيرات في ردود الأفعال (المنعكسات).
- فقدان السيطرة على المثانة أو الأمعاء (في الحالات الشديدة والطارئة).
من المهم جدًا عدم تجاهل هذه الأعراض. إذا كنت تعاني من أي من هذه المشكلات، خاصة إذا كانت تتفاقم أو تؤثر على أنشطتك اليومية، فمن الضروري استشارة أخصائي العمود الفقري، مثل الأستاذ الدكتور محمد هطيف في صنعاء، لتقييم حالتك وتحديد خطة العلاج المناسبة.
تشخيص دقيق لآلام الرقبة والذراع
يبدأ التشخيص الدقيق لآلام الرقبة والذراع التي قد تتطلب جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي بتقييم شامل من قبل الأستاذ الدكتور محمد هطيف. يهدف هذا التقييم إلى تحديد السبب الجذري للأعراض واستبعاد الحالات الأخرى.
التاريخ المرضي والفحص السريري
- التاريخ المرضي: سيسألك الدكتور هطيف عن أعراضك، متى بدأت، ما الذي يجعلها أفضل أو أسوأ، وأي تاريخ سابق للإصابات أو الحالات الطبية.
-
الفحص السريري:
يتضمن فحصًا دقيقًا للرقبة والذراعين والساقين. سيقوم الدكتور هطيف بتقييم:
- مدى حركة الرقبة.
- قوة العضلات في الذراعين واليدين والساقين.
- الإحساس (الخدر والتنميل).
- المنعكسات (ردود الأفعال العصبية) لتحديد ما إذا كان هناك ضغط على الأعصاب أو الحبل الشوكي.
- المشية والتوازن إذا كانت هناك مخاوف بشأن ضغط الحبل الشوكي.
الفحوصات التصويرية
تُعد الفحوصات التصويرية أدوات حاسمة لتأكيد التشخيص وتحديد موقع وشدة المشكلة:
- الأشعة السينية (X-ray): توفر الأشعة السينية للعمود الفقري صورًا للعظام وتساعد في الكشف عن التغيرات التنكسية، والنتوءات العظمية، ومحاذاة العمود الفقري.
- التصوير بالرنين المغناطيسي (MRI): هو الاختبار الأكثر شيوعًا وفعالية لتصور الأنسجة الرخوة مثل الأقراص والحبل الشوكي والأعصاب. يمكن أن يكشف التصوير بالرنين المغناطيسي بوضوح عن الانزلاق الغضروفي، وتضيق القناة الشوكية، وضغط الأعصاب أو الحبل الشوكي.
- التصوير المقطعي المحوسب (CT Scan): يوفر صورًا مفصلة للعظام ويمكن أن يكون مفيدًا بشكل خاص في تقييم النتوءات العظمية وتضيقات القناة الشوكية، خاصة إذا كان التصوير بالرنين المغناطيسي غير ممكن.
الفحوصات التشخيصية المتخصصة
في بعض الحالات، قد يوصي الدكتور هطيف بإجراء فحوصات إضافية:
- جهود الإثارة الحسية الجسدية (SSEP) أو جهود الإثارة الحركية (MEPs): تُستخدم هذه الاختبارات لمراقبة وظيفة الحبل الشوكي والأعصاب أثناء الجراحة، على الرغم من أنها ليست ضرورية دائمًا. يمكن معرفة المزيد عن جهود الإثارة الحسية الجسدية (SSEP) .
من خلال هذا النهج التشخيصي الشامل، يضمن الأستاذ الدكتور محمد هطيف تحديد المشكلة بدقة ووضع خطة علاجية مخصصة لتحقيق أفضل النتائج لمريضه.
إجراء جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (ACDF)
جراحة تخفيف الضغط ودمج الفقرات العنقية الأمامي (ACDF) هي إجراء جراحي دقيق يهدف إلى تخفيف الضغط عن الحبل الشوكي أو جذور الأعصاب في الرقبة وتثبيت العمود الفقري العنقي. يقوم الأستاذ الدكتور محمد هطيف بإجراء هذه الجراحة بأقصى درجات الدقة والاحترافية.
التحضير للجراحة
تُجرى جراحة ACDF في غرفة العمليات تحت التخدير العام. يتخذ الدكتور هطيف وفريقه الاحتياطات اللازمة لضمان سلامة المريض وراحته:
- وضع المريض: يتم وضع المريض في وضع الاستلقاء على الظهر، مع توجيه الوجه للأعلى (وضع الاستلقاء الظهري).
- الوسائد والحماية: يتم توفير وسادات كافية لهياكل العظام والأنسجة الرخوة لمنع أي ضغط أو إصابة أثناء الجراحة.
- أحذية الضغط المتسلسل: تُطبق أحذية الضغط المتسلسل على الأطراف السفلية للمريض لتجنب تطور جلطات الدم خلال العملية، وهو إجراء وقائي حيوي.
- مراقبة الحبل الشوكي: يفضل العديد من جراحي العمود الفقري، بمن فيهم الدكتور هطيف، استخدام جهود الإثارة الحسية الجسدية (SSEP) أو جهود الإثارة الحركية (MEPs) لمراقبة وظيفة الحبل الشوكي أثناء الجراحة، لضمان سلامة الأعصاب.
خطوات الجراحة التفصيلية
تُنفذ جراحة ACDF بدقة متناهية، وتتضمن الخطوات التالية:
-
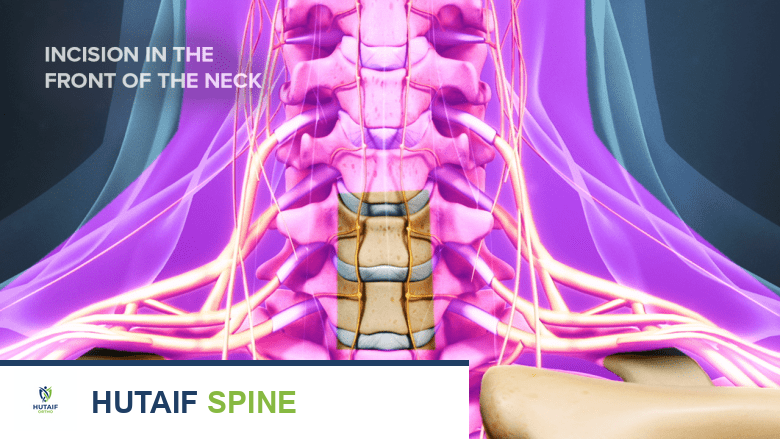
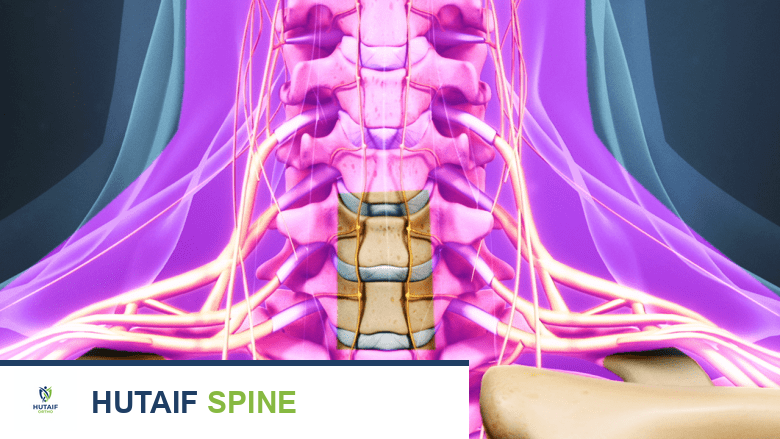
الشق الجراحي: تبدأ الجراحة بشق يتراوح طوله بين 1 إلى 2 بوصة في الجزء الأمامي السفلي من الرقبة. يمكن أن يكون الشق طوليًا أو عرضيًا، وفقًا لتفضيل الجراح وحالة المريض.

يبدأ إجراء ACDF بشق يتراوح طوله من بوصة إلى بوصتين في الجزء الأمامي من الرقبة. -
كشف العمود الفقري: يقوم الجراح بتشريح العضلات الأساسية للرقبة بعناية. يتم سحب المريء والقصبة الهوائية نحو خط الوسط، والشريان السباتي والهياكل المرتبطة به إلى الجانب، مما يسمح للجراح بكشف الجزء الأمامي من العمود الفقري العنقي. تُوضع مبعدات لحماية الأنسجة الرخوة للرقبة أثناء تقدم العملية.
-
تأكيد المستوى الجراحي: بعد تشريح العضلات والأغشية التي تغطي الجزء الأمامي من العمود الفقري العنقي، يتم تأكيد المستويات الفقرية المراد علاجها بواسطة الأشعة السينية أو التنظير الفلوري (fluoroscopy) لضمان الدقة المطلقة.
-
إزالة القرص (الأقراص) المتضررة: تُزال الأقراص الفقرية المتضررة عند المستوى (المستويات) التي تحتاج إلى تخفيف الضغط. في بعض الحالات، يكون من الضروري فقط إزالة الأقراص غير الطبيعية، مع أو بدون النتوءات العظمية الصغيرة على حوافها.
-
إزالة الفقرات (Corpectomy) - إذا لزم الأمر: إذا كان هناك ضغط شديد يتطلب إزالة أكثر من قرص واحد، خاصة إذا كانت هناك نتوءات عظمية كبيرة (العظمية العنقية)، فقد يختار الجراح إزالة الفقرات بين المساحات القرصية المفرغة. تُستخدم أدوات قطع (rongeurs) بأحجام وأشكال مختلفة ومثاقب عالية السرعة لإزالة ما تبقى من العظام ومادة القرص، مما يخلق تجويفًا بعرض 15-16 ملم يمتد على طول الجزء المتأثر من الحبل الشوكي العنقي. إذا تمت إزالة الفقرات أيضًا، يُسمى هذا المكون من الجراحة استئصال الجسم الفقري العنقي .
-
تخفيف الضغط عن الحبل الشوكي والأعصاب: تُزال العظام والأقراص وصولاً إلى مستوى الرباط الطولي الخلفي (PLL)، الذي يغطي الجافية مباشرة. قد يختار جراح العمود الفقري إزالة الرباط الطولي الخلفي إذا كان يعتقد أنه يساهم في ضغط الحبل الشوكي ، أو إذا كانت هناك أجزاء من القرص المنفتق تحته. في هذه الحالة، يتم إمساك الرباط الطولي الخلفي بعناية وشقه، ثم إزالته بشكل تدريجي. غالبًا ما يستخدم الجراح مجهرًا جراحيًا أو عدسات مكبرة لتوفير التكبير والإضاءة أثناء العملية، مما يزيد من الدقة.
-
إعادة البناء والدمج (Fusion): بعد تخفيف الضغط عن الحبل الشوكي وجذور الأعصاب عند المستويات المناسبة، يجب إعادة بناء الأجزاء التي تمت إزالتها لدعم الأحمال الطبيعية للعمود الفقري العنقي. يتضمن ذلك إما إدخال طعوم عظمية داخل كل مساحة قرصية (طعوم بين الفقرات)، أو إدخال طعم أطول يمتد على العيب الناتج عن إزالة جسم فقري (أو أكثر). في كلتا الحالتين، الهدف هو تعزيز تكوين جسر حي من العظام بين الفقرات التي كانت منفصلة سابقًا (دمج العمود الفقري).
- أنواع الطعوم العظمية: قد يستخدم جراح العمود الفقري إما عظم المريض نفسه ( الطعوم الذاتية ) أو عظم بشري محفوظ من متبرع ( الطعوم الخيفية )، أو سقالة اصطناعية يمكن إدخال الطعم العظمي فيها (أقفاص معدنية أو من ألياف الكربون).
- تُعد الأسباب لاختيار أحد هذه الخيارات عديدة ومعقدة، ويجب على المريض والجراح مناقشة هذه القضايا قبل الجراحة، مع الأخذ في الاعتبار أن الاستراتيجية المختارة ستؤثر على احتمالية نجاح الشفاء.
-
التثبيت الداخلي (Internal Fixation): في العديد من الحالات، يوصي جراح العمود الفقري بتثبيت الأجزاء التي تم إجراء الجراحة عليها/زرعها باستخدام لوحة تيتانيوم وجهاز براغي. يتم تثبيت هذه اللوحة بالفقرات المتبقية على حواف الاستئ
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك