كيف تُنهي جراحة ACDF آلام الرقبة المزمنة وتُعيد لك الحياة الطبيعية: دليلك الشامل
الخلاصة الطبية
جراحة استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF) هي إجراء جراحي يُستخدم لعلاج ضغط الأعصاب في الرقبة الناتج عن الانزلاق الغضروفي أو النتوءات العظمية. تتضمن إزالة القرص التالف وتثبيت الفقرات لتقليل الألم وتحسين الوظيفة، مما يوفر راحة طويلة الأمد من أعراض مثل الألم المنتشر والخدر والضعف.
الخلاصة الطبية السريعة: جراحة استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF) هي إجراء جراحي يُستخدم لعلاج ضغط الأعصاب في الرقبة الناتج عن الانزلاق الغضروفي أو النتوءات العظمية. تتضمن إزالة القرص التالف وتثبيت الفقرات لتقليل الألم وتحسين الوظيفة، مما يوفر راحة طويلة الأمد من أعراض مثل الألم المنتشر والخدر والضعف.
مقدمة
هل تعاني من آلام مزمنة في الرقبة تمتد إلى ذراعيك، مصحوبة بخدر أو ضعف؟ هل أصبحت هذه الأعراض تؤثر بشكل كبير على جودة حياتك اليومية؟ إذا كانت إجابتك نعم، فقد تكون تعاني من حالة تُعرف باسم "اعتلال الجذور العنقية" أو "الاعتلال النخاعي العنقي"، وهي حالات شائعة تحدث نتيجة لضغط على الأعصاب أو الحبل الشوكي في منطقة الرقبة.
في هذه الحالات، قد يكون التدخل الجراحي هو الحل الأمثل لاستعادة راحتك ووظيفتك الطبيعية. تُعد جراحة "استئصال القرص العنقي الأمامي ودمج الفقرات" (Anterior Cervical Discectomy and Fusion - ACDF) واحدة من أكثر الإجراءات الجراحية فعالية وأمانًا لعلاج هذه المشاكل. تهدف هذه الجراحة إلى إزالة القرص التالف أو النتوءات العظمية التي تضغط على الأعصاب أو الحبل الشوكي، ثم دمج الفقرات معًا لضمان استقرار العمود الفقري العنقي.
يهدف هذا الدليل الشامل إلى تزويدك بكل المعلومات التي تحتاجها لفهم جراحة ACDF، بدءًا من التشريح الأساسي للرقبة، مرورًا بالأسباب والأعراض، وصولًا إلى تفاصيل الإجراء الجراحي، والتعافي، والنتائج المتوقعة. نحن ندرك أهمية اتخاذ قرار مستنير بشأن صحتك، ولهذا السبب، نقدم لك هذا المحتوى المدعوم بالخبرة الطبية لواحد من أبرز جراحي العظام والعمود الفقري في المنطقة، الأستاذ الدكتور محمد هطيف، الذي يُعد المرجع الأول في صنعاء لهذه النوعية من الجراحات الدقيقة.
التشريح الأساسي للرقبة
لفهم مشاكل الرقبة وكيفية علاجها، من الضروري التعرف على البنية المعقدة للعمود الفقري العنقي. يتكون هذا الجزء من العمود الفقري من سبع فقرات (C1-C7) تدعم الرأس وتوفر مرونة واسعة للحركة.
الفقرات والأقراص العنقية
- الفقرات: هي العظام التي تشكل العمود الفقري. في منطقة الرقبة، تُعرف بالفقرات العنقية.
- الأقراص الفقرية: تقع بين كل فقرتين متجاورتين، وتعمل كوسائد لامتصاص الصدمات وتسمح بحركة سلسة للرقبة. يتكون القرص من حلقة خارجية قوية تسمى "الحلقة الليفية" (Annulus Fibrosus) ومركز داخلي هلامي يسمى "النواة اللبية" (Nucleus Pulposus).
الأربطة الرئيسية
- الرباط الطولي الأمامي (Anterior Longitudinal Ligament - ALL): هو شريط عريض يمتد على طول السطح الأمامي لأجسام الفقرات. يلعب دورًا في استقرار العمود الفقري ويمنع فرط التمدد.
- الرباط الطولي الخلفي (Posterior Longitudinal Ligament - PLL): يقع على السطح الخلفي لأجسام الفقرات داخل القناة الشوكية. يكون أكثر سمكًا في المركز وأرق على الجانبين. يمكن أن يؤدي تضخمه أو تكلسه (Ossification of the Posterior Longitudinal Ligament - OPLL) إلى ضغط على الحبل الشوكي.
الأعصاب والجذور العصبية
تخرج الأعصاب الشوكية من الحبل الشوكي بين الفقرات عبر فتحات تسمى "الثقوب العصبية" (Neural Foramina). تتكون كل عصب شوكي عنقي من جذر ظهري (حسي) وجذر بطني (حركي). هذه الجذور العصبية هي المسؤولة عن نقل الإشارات الحسية والحركية إلى الذراعين واليدين.
الشريان الفقري والمفاصل الوجيهية
- الشريان الفقري (Vertebral Artery): يمر عبر ثقوب خاصة في الفقرات العنقية (باستثناء C7) ويزود الدماغ بالدم. من المهم جدًا تجنب إصابته أثناء الجراحة.
- المفاصل الوجيهية (Facet Joints): هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات وتساعد في توجيه حركة العمود الفقري وتوفير الاستقرار.
- المفاصل الشوكية غير الوجيهية (Uncovertebral Joints / Joints of Luschka): هي مفاصل فريدة للعمود الفقري العنقي، تقع على الجانبين الخلفيين لأجسام الفقرات. يمكن أن تنشأ منها نتوءات عظمية تضغط على جذور الأعصاب الخارجة.
الأسباب وعوامل الخطر لضغط جذور الأعصاب في الرقبة
ينشأ ضغط الأعصاب في الرقبة عادةً نتيجة لتغيرات تنكسية تحدث مع التقدم في العمر، أو بسبب إصابات. هذه التغيرات يمكن أن تؤدي إلى تضييق المساحات التي تمر من خلالها الأعصاب أو الحبل الشوكي.
داء الفقار العنقي (Cervical Spondylosis)
هو مصطلح عام يشير إلى التغيرات التنكسية التي تصيب العمود الفقري العنقي، وتشمل:
- تنكس القرص (Disc Degeneration): مع مرور الوقت، تفقد الأقراص الفقرية محتواها المائي ومرونتها، مما يجعلها أقل قدرة على امتصاص الصدمات وقد تتسطح.
- الانزلاق الغضروفي (Disc Herniation): يحدث عندما تتمزق الحلقة الليفية الخارجية للقرص، مما يسمح للمادة الهلامية الداخلية (النواة اللبية) بالبروز أو الانفتاق والضغط على الأعصاب أو الحبل الشوكي.
- النتوءات العظمية (Osteophytes / Bone Spurs): هي نموات عظمية زائدة تتشكل على حواف الفقرات أو المفاصل (خاصة المفاصل الشوكية غير الوجيهية) استجابةً للتنكس. يمكن لهذه النتوءات أن تضيق القناة الشوكية أو الثقوب العصبية.
- التهاب المفاصل الوجيهية (Facet Arthrosis): تنكس يصيب المفاصل الوجيهية، مما قد يسبب الألم ويساهم في تضييق المساحات العصبية.
تكلس الرباط الطولي الخلفي (Ossification of the Posterior Longitudinal Ligament - OPLL)
هي حالة نادرة نسبيًا حيث يتكلس الرباط الطولي الخلفي ويتحول إلى عظم. هذا التكلس يمكن أن يضغط بشكل مباشر على الحبل الشوكي ويسبب أعراضًا عصبية شديدة.
عوامل الخطر الأخرى
- التقدم في العمر: هو العامل الأكثر شيوعًا، حيث تزداد احتمالية التغيرات التنكسية مع تقدم السن.
- الاستعداد الوراثي: قد يكون لبعض الأشخاص استعداد وراثي للإصابة بداء الفقار العنقي.
- الإصابات السابقة: إصابات الرقبة أو الرضوض قد تسرع من عملية التنكس.
- المهن التي تتطلب حركات متكررة للرقبة: مثل عمال البناء أو سائقي الشاحنات.
- التدخين: يمكن أن يؤثر سلبًا على صحة الأقراص الفقرية.
أعراض الانضغاط العصبي في الرقبة
تختلف أعراض ضغط الأعصاب في الرقبة بناءً على العصب المتأثر ومستوى الضغط (سواء كان على جذر عصب واحد أو على الحبل الشوكي).
اعتلال الجذور العنقية (Cervical Radiculopathy)
يحدث عندما يتم ضغط جذر عصب واحد أو أكثر، مما يؤدي إلى أعراض تنتشر على طول مسار العصب إلى الذراع أو اليد. تشمل الأعراض الشائعة:
- الألم المنتشر (Radiating Pain): ألم حاد أو حارق يمتد من الرقبة إلى الكتف، الذراع، الساعد، أو اليد والأصابع. قد يزداد الألم مع حركات معينة للرقبة، مثل تمديد الرقبة مع تدويرها نحو الجانب المصاب (اختبار سبيرلنغ).
- الخدر أو التنميل (Paresthesia): إحساس بالخدر، الوخز، أو "الدبابيس والإبر" في مناطق معينة من الذراع أو اليد، والتي تتوافق مع توزيع العصب المضغوط (مناطق الجلد التي يغذيها عصب معين تُعرف باسم "القطاعات الجلدية" أو Dermatomes).
- الضعف العضلي (Motor Weakness): ضعف في عضلات الذراع أو اليد التي يغذيها العصب المتأثر، مما قد يؤثر على القدرة على الإمساك بالأشياء أو أداء المهام اليومية.
- تغيرات في ردود الأفعال (Reflex Changes): قد يلاحظ الطبيب تغيرات في ردود الأفعال الوترية العميقة (مثل رد فعل العضلة ذات الرأسين أو ثلاثية الرؤوس).
ملاحظة هامة: لا تتبع الأعراض دائمًا التوزيع النموذجي للقطاعات الجلدية. على سبيل المثال، قد تسبب اعتلالات الجذور العصبية في مستويات مختلفة (مثل C5، C6، C7) ألمًا حول لوح الكتف، حتى في غياب الألم المنتشر أسفل الذراع.
الاعتلال النخاعي العنقي (Cervical Myelopathy)
يحدث عندما يتم ضغط الحبل الشوكي نفسه، وهو حالة أكثر خطورة تتطلب اهتمامًا فوريًا. قد لا يسبب الاعتلال النخاعي ألمًا في الرقبة بالضرورة، وقد تتطور الأعراض تدريجيًا. تشمل الأعراض:
- ضعف عام في الذراعين والساقين: قد يلاحظ المريض صعوبة في المشي، فقدان التوازن، أو التعثر المتكرر.
- تغيرات في المهارات الحركية الدقيقة (Fine Motor Skills): صعوبة في أداء مهام مثل الكتابة، ربط الأزرار، أو استخدام أدوات صغيرة.
- تنميل أو خدر في الأطراف الأربعة (الذراعين والساقين).
- تصلب أو تشنج في الساقين.
- مشاكل في التحكم في المثانة أو الأمعاء (في الحالات المتقدمة).
- تغيرات في ردود الأفعال (Hyperreflexia): ردود أفعال مبالغ فيها في الأطراف.
من المهم جدًا استشارة طبيب متخصص عند ظهور أي من هذه الأعراض لتقييم الحالة وتحديد العلاج المناسب.
تشخيص مشاكل الرقبة
يبدأ تشخيص مشاكل الرقبة بتقييم شامل من قبل الطبيب، يشمل التاريخ المرضي والفحص البدني، ثم يتم استكمال ذلك بالدراسات التصويرية وغيرها من الفحوصات التشخيصية.
التاريخ المرضي والفحص البدني
- التاريخ المرضي: سيسأل الطبيب عن طبيعة الأعراض، متى بدأت، ما الذي يزيدها أو يخففها، وأي تاريخ سابق لإصابات الرقبة أو حالات طبية أخرى.
-
الفحص البدني والعصبي:
سيقوم الطبيب بتقييم مدى حركة الرقبة، وجود أي ألم عند اللمس، وقوة العضلات، والإحساس، وردود الأفعال في الذراعين والساقين.
- اختبار سبيرلنغ (Spurling Test): يقوم الطبيب بمد رقبة المريض وتدويرها نحو الجانب المصاب مع الضغط الخفيف على الرأس. إذا أدى ذلك إلى إعادة إنتاج الألم المنتشر، فهذا يشير بقوة إلى اعتلال جذور عنقية. هذا الاختبار مفيد للتمييز بين اعتلال الجذور العنقية والأسباب الأخرى لألم الذراع مثل متلازمة النفق الرسغي.
الدراسات التصويرية
- الأشعة السينية العادية (Plain Radiographs): على الرغم من أنها محدودة في تقييم ضغط الأعصاب، إلا أنها تُعد دراسة أولية شائعة. يمكن استخدامها لتقييم الانحناء العام للعمود الفقري، وجود أي عدم استقرار، أو الكشف عن التغيرات العظمية مثل النتوءات العظمية.
- التصوير بالرنين المغناطيسي (Magnetic Resonance Imaging - MRI): هو الخيار الأفضل لتقييم ضغط الأعصاب والحبل الشوكي. يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص، الأربطة، الحبل الشوكي، وجذور الأعصاب، مما يساعد في تحديد موقع ونوع الضغط بدقة.
- التصوير المقطعي المحوسب مع صبغة النخاع (CT Myelography): يوفر دقة ممتازة في تصوير العظام والأعصاب، لكنه يتطلب إجراءً جراحيًا بسيطًا لحقن الصبغة في القناة الشوكية. يُوصى به عادةً للمرضى الذين لديهم موانع للتصوير بالرنين المغناطيسي (مثل وجود جهاز تنظيم ضربات القلب أو صمام قلب صناعي) أو عندما لا يوفر التصوير بالرنين المغناطيسي تفاصيل كافية.
- التصوير المقطعي المحوسب (CT Scan): يمكن أن يوفر معلومات تكميلية للرنين المغناطيسي، خاصة في التمييز بين الأقراص الرخوة المتفتقة والأقراص المتكلسة أو تكلس الرباط الطولي الخلفي (OPLL)، وهو أمر مهم للتخطيط الجراحي.
دراسات تشخيصية أخرى
- كتلة جذر العصب الانتقائية (Selective Nerve Root Block): إذا كان هناك شك حول مستوى العصب المسبب للأعراض، يمكن حقن مخدر موضعي في جذر عصب معين. إذا اختفت الأعراض مؤقتًا، فهذا يؤكد أن هذا العصب هو مصدر المشكلة.
خيارات العلاج المتاحة
يعتمد اختيار العلاج على شدة الأعراض، مدتها، ومسبباتها. يبدأ العلاج عادة بالأساليب غير الجراحية، وفي حال فشلها، يتم اللجوء إلى الجراحة.
العلاج غير الجراحي (Nonoperative Management)
يُعد العلاج غير الجراحي هو الخيار الأولي لمعظم المرضى الذين يعانون من اعتلال الجذور العنقية، حيث أن التاريخ الطبيعي لهذه الحالة غالبًا ما يكون إيجابيًا مع تحسن تلقائي للأعراض بمرور الوقت. تشمل الخيارات:
- العلاج الطبيعي (Physical Therapy): يتضمن تمارين لتقوية عضلات الرقبة، تحسين المرونة، وتعديل وضعيات الجسم لتخفيف الضغط على الأعصاب.
- الشد العنقي (Traction): قد يساعد في تخفيف الضغط على جذور الأعصاب عن طريق تباعد الفقرات قليلاً.
-
الأدوية (Pain Medication):
- مضادات الالتهاب غير الستيرويدية (NSAIDs): مثل الإيبوبروفين أو النابروكسين لتقليل الألم والالتهاب.
- مرخيات العضلات (Muscle Relaxants): لتخفيف التشنجات العضلية.
- مسكنات الألم العصبية (Neuropathic Pain Medications): مثل الجابابنتين أو البريجابالين لتخفيف الألم العصبي.
- دعامات الرقبة (Cervical Collars): قد تُستخدم لفترة قصيرة لتقييد حركة الرقبة وتوفير الراحة، لكن الاستخدام المطول قد يؤدي إلى ضعف العضلات.
- حقن فوق الجافية (Epidural Injections): يتم حقن الستيرويدات في الفراغ فوق الجافية حول الحبل الشوكي وجذور الأعصاب لتقليل الالتهاب وتخفيف الألم.
تهدف هذه العلاجات إلى توفير الراحة من الألم أثناء مسار الشفاء الطبيعي، وليس بالضرورة تغيير التاريخ الطبيعي للحالة.
العلاج الجراحي (Surgical Management)
يُشار إلى التدخل الجراحي للمرضى الذين يعانون من:
- أعراض مستمرة وشديدة لا تستجيب للعلاج غير الجراحي بعد فترة معقولة (عادة 6-12 أسبوعًا).
- ضعف عضلي متفاقم أو تقدمي.
- عدم استقرار في العمود الفقري العنقي.
- أعراض اعتلال نخاعي عنقي (ضغط على الحبل الشوكي)، والتي تعتبر حالة طارئة نسبيًا وتتطلب تدخلًا جراحيًا مبكرًا لمنع تفاقم الضرر.
تشمل الطرق الجراحية الشائعة:
- استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF): وهو محور هذا الدليل.
- قطع الصفيحة الفقرية الخلفي وتوسيع الثقبة العصبية (Posterior Laminoforaminotomy): وهو نهج جراحي من الخلف يستخدم في حالات معينة، خاصة عندما يكون الضغط على العصب جانبيًا بشكل أساسي.
يُعد الأستاذ الدكتور محمد هطيف، بخبرته الواسعة في جراحات العمود الفقري، مرجعًا موثوقًا لتقييم حالتك وتحديد ما إذا كانت الجراحة هي الخيار الأنسب لك في صنعاء.
جراحة استئصال القرص العنقي الأمامي ودمج الفقرات (ACDF): حل فعال لآلام الرقبة المزمنة
تُعد جراحة ACDF واحدة من أكثر الإجراءات الجراحية شيوعًا ونجاحًا لعلاج مشاكل الرقبة التي تسبب ضغطًا على الأعصاب أو الحبل الشوكي.
تعريف ACDF
ACDF هو اختصار لـ "Anterior Cervical Discectomy and Fusion"، ويعني "استئصال القرص العنقي الأمامي ودمج الفقرات".
*
Anterior (أمامي):
يشير إلى أن الجراح يصل إلى العمود الفقري من الجزء الأمامي للرقبة.
*
Cervical (عنقي):
يشير إلى منطقة الرقبة.
*
Discectomy (استئصال القرص):
يعني إزالة القرص الفقري التالف الذي يضغط على الأعصاب أو الحبل الشوكي.
*
Fusion (دمج الفقرات):
بعد إزالة القرص، يتم وضع طعم عظمي (Graft) أو قفص (Cage) بين الفقرات المتجاورتين، ثم يتم تثبيت الفقرات معًا باستخدام لوحة معدنية ومسامير. بمرور الوقت، ينمو العظم عبر الطعم العظمي، مما يؤدي إلى دمج الفقرتين في قطعة عظمية واحدة صلبة.
دواعي استخدام جراحة ACDF
تُستخدم جراحة ACDF بشكل أساسي لعلاج المرضى الذين يعانون من:
- اعتلال الجذور العنقية (Cervical Radiculopathy): عندما يكون ضغط العصب ناتجًا عن انزلاق غضروفي أو نتوءات عظمية في القرص العنقي، ويسبب ألمًا، خدرًا، أو ضعفًا في الذراع لا يستجيب للعلاجات غير الجراحية.
- الاعتلال النخاعي العنقي (Cervical Myelopathy): عندما يكون هناك ضغط على الحبل الشوكي نفسه، مما يؤثر على وظيفة الذراعين والساقين، بشرط أن يكون الضغط يقع على مستوى القرص وليس خلف جسم الفقرة (Retrovertebral level).
- عدم استقرار العمود الفقري العنقي (Cervical Spinal Instability): في بعض الحالات، قد تكون هناك حاجة لدمج الفقرات لضمان الاستقرار.
تهدف الجراحة إلى تخفيف الضغط على الهياكل العصبية (الحبل الشوكي وجذور الأعصاب) واستعادة استقرار العمود الفقري، مما يؤدي إلى تخفيف الألم وتحسين الوظيفة العصبية.
التحضير لجراحة ACDF
يُعد التخطيط المسبق للجراحة خطوة حاسمة لضمان سلامة ونجاح الإجراء.
التقييم قبل الجراحة
- مراجعة دقيقة للصور التشخيصية: يقوم الأستاذ الدكتور محمد هطيف بمراجعة دقيقة لصور الرنين المغناطيسي، الأشعة المقطعية، والأشعة السينية لتحديد الموقع الدقيق للضغط، حجم الانزلاق الغضروفي أو النتوءات العظمية، وأي اختلافات تشريحية مثل الشذوذ في مسار الشريان الفقري. هذا يساعد في وضع خطة جراحية مفصلة وتحديد أفضل نهج.
- التقييم الصحي العام: يتم إجراء فحوصات الدم، تخطيط القلب، وتقييم من قبل طبيب التخدير للتأكد من أن المريض لائق صحيًا لإجراء الجراحة.
- مناقشة المخاطر والفوائد: يشرح الدكتور هطيف للمريض تفاصيل الجراحة، النتائج المتوقعة، والمضاعفات المحتملة، والإجابة على جميع استفساراته.
التجهيزات الأساسية في غرفة العمليات
لإجراء عملية ACDF بأمان ودقة، تُستخدم تقنيات وأدوات متطورة:
- الإضاءة والتكبير: تُعد الإضاءة الممتازة والتكبير الجيد ضروريين لرؤية الهياكل العصبية الدقيقة. يُفضل استخدام المجهر الجراحي (Operating Microscope) لأنه يوفر رؤية وتكبيرًا فائقين مقارنة بالنظارات المكبرة (Loupes) ومصابيح الرأس. الميزة الإضافية للمجهر هي أن الجراح والمساعد يرون نفس مجال الرؤية.
- وضع المريض: يتم وضع المريض على ظهره مع وسادة صغيرة تحت لوحي الكتف ودونات رغوية تحت مؤخرة الرأس لمنع تقرحات الضغط. يتم ضبط وضعية الرقبة بحيث تكون ممدودة قليلاً، مع مراعاة مدى تمدد الرقبة الذي يتحمله المريض دون ألم أو أعراض عصبية مفرطة قبل الجراحة.
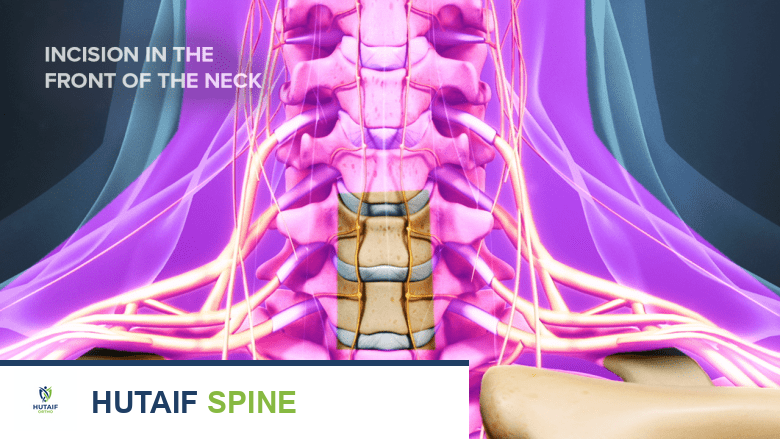
النهج الجراحي
يُستخدم نهج "سميث-روبنسون" (Smith-Robinson Approach) القياسي للوصول إلى العمود الفقري العنقي الأمامي في معظم الحالات من الفقرة C2 إلى T2. يتضمن هذا النهج عمل شق صغير في الجزء الأمامي من الرقبة.
خطوات جراحة ACDF بالتفصيل
تتضمن جراحة ACDF عدة خطوات دقيقة تهدف إلى تخفيف الضغط عن الأعصاب والحبل الشوكي، ثم دمج الفقرات لضمان الاستقرار. يشرف الأستاذ الدكتور محمد هطيف على كل خطوة بعناية فائقة لضمان أفضل النتائج.
1. الوصول إلى القرص العنقي
- بعد عمل شق صغير في الجزء الأمامي من الرقبة، يتم سحب العضلات والأوعية الدموية والأعضاء الأخرى (مثل القصبة الهوائية والمريء) بلطف جانبًا للوصول إلى العمود الفقري العنقي.
- يتم تحديد مستوى القرص المتأثر باستخدام الأشعة السينية في غرفة العمليات.
2. استئصال القرص الأولي (Initial Discectomy)
- يتم شق القرص التالف بعناية باستخدام مشرط رفيع.
- تُستخدم أدوات جراحية دقيقة (مثل الملاعق الجراحية وملاقط pituitary rongeurs) لإزالة مادة القرص والغضاريف.
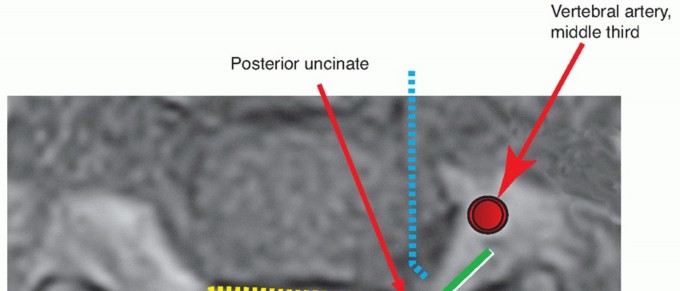
- يستمر الاستئصال حتى يتم رؤية الرباط الطولي الخلفي (PLL) وعمليتي Uncinate (نتوءات عظمية جانبية).
- إزالة الشفة الأمامية للفقرة العلوية: لتسهيل الرؤية وتخفيف الضغط، يقوم الجراح بإزالة الجزء الأمامي من الصفيحة السفلية للفقرة العلوية (الشفة الأمامية). هذا يوفر رؤية مباشرة للمساحة الخلفية للقرص ويسهل عملية توسيع الثقبة العصبية لاحقًا.
3. استخدام التشتيت (Distraction)
- يمكن وضع دبابيس تشتيت بين الفقرات (مثل دبابيس Caspar) لتباعد مساحة القرص بلطف وتحسين الرؤية.
- يتم وضع الدبابيس بعد الاستئصال الأولي للقرص للسماح بحركة أكبر.
- تجنب التشتيت المفرط: يجب تجنب تشتيت الفقرات بشكل مفرط، حيث قد يؤدي ذلك إلى ألم في الرقبة بعد الجراحة. كما يجب تجنب التشتيت في حالات ضغط الحبل الشوكي الشديد حتى يتم تخفيف الضغط أولاً.
4. تحضير الصفائح الانتهائية (Endplate Preparation)
- بعد إزالة القرص، يجب تحضير السطوح العظمية للفقرات العلوية والسفلية (الصفائح الانتهائية) لاستقبال الطعم العظمي.
- تُستخدم مثقاب عالي السرعة (High-speed Burr) وملاعق جراحية لإزالة أي بقايا غضروفية وتكشيط العظم حتى تظهر الأسطح العظمية النازفة. هذا يعزز فرص اندماج الفقرات بنجاح.
- الهدف هو إنشاء مساحة مستطيلة متوازية بين الفقرات لضمان أفضل تلامس بين الطعم العظمي والعظم المضيف.
5. توسيع الثقبة العصبية الأمامية (Anterior Foraminotomy)
- يتم إجراء استئصال القرص حتى مستوى الرباط الطولي الخلفي، مع إزالة كاملة للحلقة الخلفية للقرص.
- يتم ترقيق الجزء الأنسي من نتوء Uncinate الخلفي باستخدام مثقاب عالي السرعة، وذلك لتوسيع منطقة دخول الثقبة العصبية حيث يخرج العصب.
- يُترك الرباط الطولي الخلفي سليمًا في البداية ك
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك