بدائل ترقيع العظام: حلول متقدمة لتعزيز شفاء العظام ودمج الفقرات

الخلاصة الطبية السريعة: بدائل ترقيع العظام هي مواد اصطناعية أو حيوية تحاكي العظام الطبيعية، وتستخدم لتعزيز نمو العظام ودمج الفقرات في جراحات العظام والعمود الفقري. يقدم الأستاذ الدكتور محمد هطيف في صنعاء أحدث التقنيات لضمان أفضل النتائج للمرضى.
مقدمة: ثورة في علاج إصابات العظام ودمج الفقرات
في عالم جراحة العظام والعمود الفقري، يمثل ترقيع العظام حجر الزاوية في علاج العديد من الحالات، بدءًا من الكسور التي لا تلتئم وصولاً إلى جراحات دمج الفقرات المعقدة. تقليديًا، كان ترقيع العظام يعتمد بشكل كبير على استخدام عظام المريض نفسه (الطعم الذاتي)، وهي طريقة فعالة ولكنها تأتي مع تحديات مثل الألم في موقع أخذ العظم ومحدودية الكمية المتاحة.
مع التقدم الهائل في الطب التجديدي وهندسة الأنسجة، ظهرت "بدائل ترقيع العظام" كحلول مبتكرة وواعدة. هذه البدائل هي مواد مصممة خصيصًا لتحاكي خصائص العظام الطبيعية، موفرة بذلك دعامة لنمو العظم الجديد وتسهيل عملية الشفاء. إنها تمثل قفزة نوعية في قدرتنا على مساعدة المرضى على استعادة وظيفة العظام وتقليل المضاعفات المرتبطة بالطرق التقليدية.
تعتبر بدائل ترقيع العظام الاصطناعية، على سبيل المثال، بدائل مصنعة تحاكي بنية العظم وخصائصه الميكانيكية الحيوية. تسمح هذه المواد بنمو العظم على سطحها، ثم يتم امتصاصها تدريجيًا من قبل الجسم، تاركة وراءها عظم المريض الطبيعي. ومع ذلك، لا تمتلك هذه المنتجات وحدها جميع الخصائص اللازمة لتحفيز دمج الفقرات عند استخدامها بمفردها، ولذلك غالبًا ما تُستخدم بالاشتراك مع عظم المريض لزيادة كمية الطعم العظمي المتاح.
في مركز الأستاذ الدكتور محمد هطيف، الرائد في جراحة العظام والعمود الفقري في صنعاء، نلتزم بتقديم أحدث وأفضل خيارات العلاج لمرضانا. نفهم أهمية اختيار البديل المناسب لكل حالة، ولهذا نستخدم خبرتنا الواسعة في تقييم احتياجات المريض وتطبيق التقنيات الأكثر فعالية وأمانًا لضمان أفضل النتائج الممكنة.

تُعد بدائل ترقيع العظام الاصطناعية محاكاة للعظم الحقيقي وتُعزز نمو العظم.

التشريح: فهم العظام والعمود الفقري
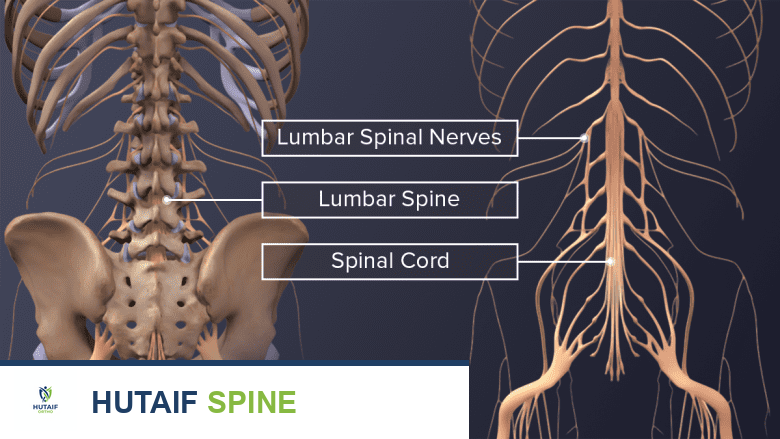
لفهم أهمية بدائل ترقيع العظام، من الضروري أولاً فهم البنية الأساسية للعظام وكيفية عمل العمود الفقري. العظام هي الأنسجة الصلبة التي تشكل الهيكل العظمي للجسم، وتوفر الدعم والحماية للأعضاء الداخلية، وتسمح بالحركة. تتكون العظام من خلايا عظمية ومصفوفة خارج الخلية غنية بالمعادن، خاصة الكالسيوم والفوسفات، مما يمنحها قوتها وصلابتها.
أنواع العظام:
*
العظم الكثيف (القشري):
يشكل الطبقة الخارجية الصلبة للعظم، ويوفر القوة والدعم.
*
العظم الإسفنجي (التربيقي):
يوجد داخل العظم الكثيف، ويحتوي على مساحات صغيرة تشبه الشبكة، مما يجعله أخف وزنًا ولكنه لا يزال قويًا. يحتوي هذا النوع من العظم على نخاع العظم، وهو المسؤول عن إنتاج خلايا الدم.
العمود الفقري:
العمود الفقري هو محور الجسم، ويتكون من سلسلة من العظام تسمى الفقرات، والتي تمتد من قاعدة الجمجمة إلى الحوض. يوفر العمود الفقري الدعم للجسم، ويسمح بالحركة المرنة، ويحمي الحبل الشوكي الحساس.
مكونات العمود الفقري:
*
الفقرات:
هي العظام الفردية التي تشكل العمود الفقري. تنقسم إلى مناطق:
*
الفقرات العنقية (الرقبة):
7 فقرات (C1-C7).
*
الفقرات الصدرية (الظهر العلوي):
12 فقرة (T1-T12).
*
الفقرات القطنية (الظهر السفلي):
5 فقرات (L1-L5).
*
العجز والعصعص:
فقرات ملتحمة في قاعدة العمود الفقري.
*
الأقراص الفقرية:
تقع بين كل فقرتين متجاورتين (باستثناء C1 و C2). تعمل كامتصاص للصدمات وتسمح بالمرونة. يتكون القرص من حلقة خارجية قوية (الحلقة الليفية) ومركز داخلي هلامي (النواة اللبية).
*
المفاصل الوجيهية:
هي مفاصل صغيرة تقع في الجزء الخلفي من الفقرات، وتوفر الثبات وتسمح بحركة الانثناء والتمدد والدوران.
*
القناة الشوكية:
هي المساحة داخل الفقرات التي يمر عبرها الحبل الشوكي والأعصاب الشوكية.
لماذا نحتاج ترقيع العظام في العمود الفقري؟
في جراحات دمج الفقرات، يتم ربط فقرتين أو أكثر بشكل دائم لتثبيت جزء من العمود الفقري وتقليل الألم. تتطلب هذه العملية نمو عظم جديد يربط الفقرات ببعضها البعض. عندما لا يكون هناك ما يكفي من العظم الطبيعي لتسهيل هذا الاندماج، أو عندما تكون هناك حاجة لدعم إضافي، تُستخدم بدائل ترقيع العظام. هذه البدائل توفر سقالة للعظم الجديد لينمو عليها، وتساعد في تحفيز عملية الشفاء وتكوين العظم.
لماذا نحتاج بدائل ترقيع العظام؟
الحاجة إلى بدائل ترقيع العظام تنبع من عدة عوامل، أبرزها تحديات الطعم العظمي الذاتي (autograft) الذي يُؤخذ من جسم المريض نفسه. على الرغم من أن الطعم الذاتي يُعد المعيار الذهبي لترقيع العظام نظرًا لاحتوائه على خلايا عظمية حية وعوامل نمو طبيعية، إلا أنه ينطوي على قيود ومخاطر لا يمكن تجاهلها.
تحديات الطعم العظمي الذاتي:
1.
ألم موقع أخذ الطعم:
يعتبر الألم في المنطقة التي أُخذ منها العظم (غالبًا من عظم الحوض) أحد أبرز الشكاوى بعد الجراحة، وقد يكون أشد من الألم في موقع الجراحة الأصلي.
2.
مضاعفات موقع أخذ الطعم:
قد تشمل هذه المضاعفات العدوى، النزيف، إصابة الأعصاب، والكسور في موقع الأخذ.
3.
محدودية الكمية المتاحة:
قد لا تكون كمية العظم الذاتي المتاحة كافية لإجراء عمليات ترقيع واسعة النطاق أو لمرضى يعانون من ضعف في جودة العظام.
4.
زيادة وقت الجراحة:
يتطلب أخذ الطعم الذاتي خطوة جراحية إضافية، مما يزيد من وقت الجراحة والتعرض للتخدير.
دور بدائل ترقيع العظام:
لمواجهة هذه التحديات، تم تطوير بدائل ترقيع العظام لتوفر حلاً بديلاً أو مكملاً. هذه البدائل مصممة لـ:
- توفير سقالة (Scaffold): توفر بنية مادية يمكن للخلايا العظمية الجديدة أن تنمو وتلتصق بها، مما يسهل عملية تكوين العظم.
- تحفيز النمو العظمي (Osteoinduction): بعض البدائل تحتوي على عوامل نمو تحفز الخلايا الجذعية في المنطقة المحيطة للتحول إلى خلايا عظمية.
- التوصيل العظمي (Osteoconduction): تعمل كقنوات تسمح للأوعية الدموية والخلايا العظمية بالهجرة إليها وتكوين عظم جديد.
- الاستقرار الميكانيكي: توفر دعمًا هيكليًا للمنطقة التي تحتاج إلى الشفاء، خاصة في المناطق التي تحمل وزنًا.
- تقليل المضاعفات: تجنب الحاجة إلى موقع جراحي إضافي، مما يقلل من الألم والمخاطر المرتبطة بأخذ الطعم الذاتي.
يلعب الأستاذ الدكتور محمد هطيف دورًا محوريًا في تقييم مدى الحاجة إلى هذه البدائل لكل مريض، واختيار النوع الأنسب بناءً على طبيعة الحالة الصحية للمريض ومتطلبات الجراحة في صنعاء.
الحالات التي تستدعي استخدام بدائل ترقيع العظام
تُستخدم بدائل ترقيع العظام في مجموعة واسعة من الحالات الطبية التي تتطلب تعزيز نمو العظام أو استبدال الأنسجة العظمية المفقودة. هذه الحالات تشمل:
-
جراحات دمج الفقرات (Spinal Fusion):
- الانزلاق الغضروفي التنكسي: عندما تتدهور الأقراص الفقرية وتسبب الألم وعدم الاستقرار.
- الجنف والحداب: تشوهات العمود الفقري التي تتطلب تصحيحًا وتثبيتًا.
- انزلاق الفقرات (Spondylolisthesis): عندما تنزلق فقرة فوق أخرى.
- تضيق القناة الشوكية (Spinal Stenosis): تضييق القناة الشوكية الذي يضغط على الحبل الشوكي والأعصاب.
- كسور العمود الفقري: التي تؤدي إلى عدم استقرار وتتطلب دمجًا.
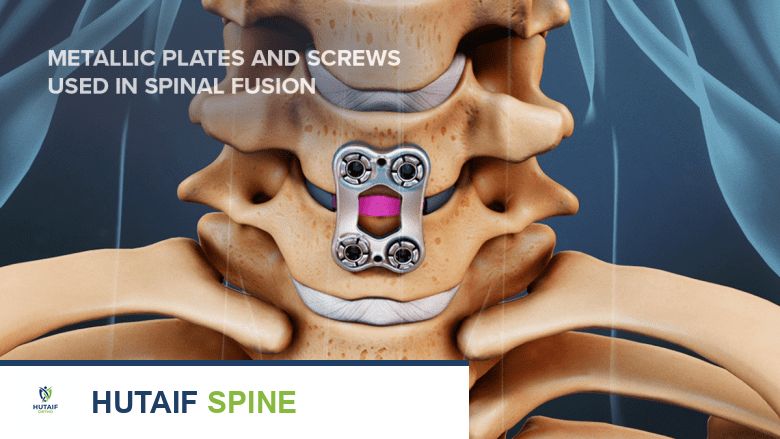
- في هذه الجراحات، تُستخدم بدائل ترقيع العظام لربط فقرتين أو أكثر معًا بشكل دائم، مما يخلق كتلة عظمية صلبة تمنع الحركة في الجزء المصاب من العمود الفقري وتخفف الألم.
-
الكسور التي لا تلتئم (Non-union Fractures):
- عندما لا يلتئم الكسر العظمي بشكل طبيعي بعد فترة معينة، يمكن استخدام بدائل ترقيع العظام لتوفير بيئة محفزة لنمو عظم جديد وإعادة بناء الكسر.
-
عيوب العظام الناتجة عن الصدمات أو إزالة الأورام:
- في حالات الإصابات الشديدة أو بعد إزالة الأورام العظمية، قد تتكون فجوات كبيرة في العظم. تُستخدم البدائل لملء هذه العيوب واستعادة الهيكل العظمي.
-
جراحات مراجعة استبدال المفاصل (Joint Revision Surgeries):
- عندما تحتاج المفاصل الاصطناعية (مثل مفصل الورك أو الركبة) إلى الاستبدال، قد يكون هناك فقدان للعظم حول الزرع الأصلي. تُستخدم البدائل لملء هذه الفجوات وتحسين ثبات الزرع الجديد.
-
جراحات الأسنان والفكين:
- في زراعة الأسنان، قد يتطلب الأمر ترقيع عظم الفك لزيادة كثافته ودعمه للزرعات السنية.
-
التهاب العظم والنقي (Osteomyelitis) بعد التنضير:
- بعد إزالة الأنسجة العظمية المصابة بالعدوى، يمكن استخدام بدائل ترقيع العظام لملء الفراغ وتعزيز الشفاء.
يُعد اختيار بديل ترقيع العظام المناسب لكل حالة أمرًا بالغ الأهمية، ويتطلب خبرة واسعة في جراحة العظام. الأستاذ الدكتور محمد هطيف في صنعاء، بخبرته الطويلة، يضمن للمرضى تلقي التقييم الدقيق والعلاج الأمثل باستخدام أحدث التقنيات المتاحة.
تقييم الحاجة لترقيع العظام
تحديد ما إذا كان المريض يحتاج إلى ترقيع عظمي، وأي نوع من البدائل هو الأنسب، يتطلب عملية تقييم شاملة ودقيقة. هذه العملية يقوم بها جراح العظام المتخصص، مثل الأستاذ الدكتور محمد هطيف في صنعاء، وتتضمن عدة خطوات رئيسية:
-
التاريخ الطبي والفحص السريري:
- التاريخ الطبي: يبدأ الأستاذ الدكتور محمد هطيف بجمع معلومات مفصلة عن الأعراض التي يعاني منها المريض، مدتها، شدتها، وما إذا كانت تؤثر على الأنشطة اليومية. كما يسأل عن التاريخ الطبي السابق، أي إصابات سابقة، جراحات سابقة، حالات طبية مزمنة (مثل السكري أو هشاشة العظام)، والأدوية التي يتناولها المريض.
- الفحص السريري: يتضمن تقييمًا شاملاً للمنطقة المصابة، بما في ذلك فحص نطاق الحركة، القوة العضلية، ردود الفعل العصبية، وأي علامات للالتهاب أو التشوه. في حالات العمود الفقري، يتم تقييم وضعية الجسم والمشي وحساسية الأعصاب.
-
الدراسات التصويرية (Imaging Studies):
- الأشعة السينية (X-rays): هي أول خطوة تشخيصية لتقييم بنية العظام، تحديد الكسور، تشوهات العمود الفقري، وعلامات التنكس.
- التصوير بالرنين المغناطيسي (MRI): يوفر صورًا مفصلة للأنسجة الرخوة مثل الأقراص الفقرية، الأربطة، الحبل الشوكي والأعصاب. وهو حيوي لتحديد ضغط الأعصاب أو الأضرار التي لحقت بالأقراص.
- التصوير المقطعي المحوسب (CT Scan): يقدم صورًا ثلاثية الأبعاد مفصلة للعظام، وهو ممتاز لتقييم بنية العظم، عيوب العظم، مدى اندماج الفقرات بعد الجراحة، وتخطيط الجراحة.
- المسح العظمي (Bone Scan): قد يُستخدم لتحديد مناطق النشاط الأيضي غير الطبيعي في العظم، مثل العدوى أو الأورام أو الكسور الإجهادية.
-
التقييم الوظيفي:
- قد يُطلب من المريض إجراء اختبارات وظيفية لتقييم تأثير الحالة على قدرته على أداء المهام اليومية.
-
المناقشة مع المريض:
- بعد جمع كل المعلومات، يقوم الأستاذ الدكتور محمد هطيف بمناقشة النتائج مع المريض، وشرح التشخيص، وتحديد ما إذا كان ترقيع العظام ضروريًا.
- يتم شرح الخيارات العلاجية المتاحة، بما في ذلك أنواع بدائل ترقيع العظام المختلفة، ومزايا وعيوب كل منها، والمخاطر المحتملة، والتوقعات بعد الجراحة.
- يتم أخذ تفضيلات المريض ونمط حياته في الاعتبار عند وضع خطة العلاج.
من خلال هذه العملية الشاملة، يضمن الأستاذ الدكتور محمد هطيف في صنعاء أن كل مريض يتلقى خطة علاجية مخصصة ومبنية على أحدث الأدلة العلمية وأفضل الممارسات السريرية، مع التركيز على السلامة وفعالية العلاج.
العلاج: بدائل ترقيع العظام وأنواعها
تُعد بدائل ترقيع العظام جزءًا حيويًا من مجموعة الأدوات الجراحية الحديثة، وتوفر حلولًا مبتكرة لتعزيز شفاء العظام ودمج الفقرات. تتنوع هذه البدائل في تركيبها وخصائصها، ويتم اختيار النوع الأنسب بناءً على احتياجات المريض ونوع الجراحة.
بدائل ترقيع العظام الاصطناعية: نظرة عامة
بدائل ترقيع العظام الاصطناعية هي مواد مصنعة في المختبر، مصممة لتحاكي بنية وخصائص العظم الطبيعي. تتميز هذه المواد بقدرتها على توفير سقالة لنمو العظم الجديد، وفي كثير من الحالات، يتم امتصاصها تدريجيًا من قبل الجسم ليحل محلها عظم المريض الطبيعي.
الخصائص الرئيسية:
*
المحاكاة الهيكلية:
تُصمم لتكون مسامية وتوفر بنية شبيهة بالعظم الإسفنجي، مما يسمح للخلايا والأوعية الدموية بالنمو داخلها.
*
التوافق الحيوي:
يجب أن تكون المواد متوافقة مع الأنسجة البشرية ولا تسبب رد فعل مناعي ضار.
*
التحلل الحيوي:
العديد من هذه البدائل تتحلل وتُمتص بمرور الوقت، مما يفسح المجال للعظم الطبيعي.
*
القدرة على التوصيل العظمي:
تعمل كقنوات أو جسور تسمح للخلايا العظمية بالهجرة والنمو.
ومع ذلك، من المهم ملاحظة أن هذه المنتجات قد لا تمتلك جميع الخصائص اللازمة لتحفيز دمج الفقرات بشكل كامل عند استخدامها بمفردها. لذلك، غالبًا ما تُستخدم بالاشتراك مع الطعم العظمي الذاتي للمريض (عظمه الخاص) لزيادة كمية الطعم المتاح وتعزيز فرص الاندماج الناجح.
هندسة أنسجة العظام: تقنية متقدمة لإنشاء بدائل وظيفية
تُعد هندسة أنسجة العظام تقنية ناشئة ومبتكرة ضمن مجال الطب التجديدي، وتهدف إلى إنشاء بدائل وظيفية لترقيع العظام. تعتمد هذه التقنية على مبادئ الهندسة والبيولوجيا لتطوير مواد قادرة على إصلاح أو استبدال الأنسجة العظمية التالفة.
مكونات بدائل هندسة الأنسجة:
*
المواد السقالية (Scaffold Materials):
توفر هذه المواد دعمًا هيكليًا وتشجع التصاق الخلايا ونموها. يمكن أن تكون مصنوعة من مواد بوليمرية، سيراميكية، أو مركبة.
*
الخلايا الجذعية (Stem Cells):
يمكن تعزيز السقالة بالخلايا الجذعية، والتي لديها القدرة على التمايز إلى خلايا عظمية (Osteoblasts) وتكوين عظم جديد.
*
عوامل النمو (Growth Factors):
هي بروتينات تحفز نمو الخلايا وتمايزها. يمكن دمجها في السقالة لتحسين عملية تكوين العظم.
*
المواد المتوافقة حيوياً (Biocompatible Materials):
يتم اختيار جميع المكونات بعناية لضمان توافقها مع الجسم وعدم إحداث أي رد فعل سلبي.
تُصمم هذه البدائل لتكون مخصصة لاحتياجات كل مريض على حدة، مما يسمح بتحقيق نتائج أفضل وأكثر دقة في استعادة وظيفة العظام. الأستاذ الدكتور محمد هطيف يواكب أحدث التطورات في هذا المجال لتقديم أفضل خيارات العلاج في صنعاء.
السيراميك الحيوي في دمج الفقرات
تمتلك السيراميك الحيوي قدرة فريدة على الارتباط بالأنسجة الحية وتعزيز عمليات التجديد. هذه المواد غير عضوية، وغالبًا ما تكون مصنوعة من أملاح الكالسيوم والفوسفات، وهي المكونات الرئيسية للعظم الطبيعي.
أمثلة على السيراميك شائعة الاستخدام في دمج الفقرات:
-
هيدروكسي أباتيت (Hydroxyapatite)
هيدروكسي أباتيت هو ملح الكالسيوم الموجود بشكل طبيعي في العظم البشري والأسنان، ويُعد البديل السيراميكي الأكثر شيوعًا لترقيع العظام أو كموسع للطعم العظمي.
- الخصائص: يوفر هذا المركب سقالة ممتازة للطعم العظمي، ولكنه لا يحتوي على الخلايا أو عوامل النمو اللازمة لبدء تجديد العظم واندماجه بمفرده.
- الاستخدام: لهذا السبب، يُعزز هيدروكسي أباتيت غالبًا بالخلايا المكونة للعظم وعوامل النمو قبل استخدامه كطعم.
- المزايا: يُعد هيدروكسي أباتيت خاملًا (لا يتفاعل كيميائيًا)، سهل التعقيم، ومتاح بسهولة للاستخدام.
-
فوسفات ثلاثي الكالسيوم بيتا (Beta-tricalcium phosphate (β-TCP))
يحتوي فوسفات ثلاثي الكالسيوم بيتا على 39% كالسيوم و 20% فوسفات، ويشترك في بنية مماثلة للعظم الطبيعي. يُستخدم كبديل لترقيع العظام وموسع للطعم العظمي.
- الخصائص: مثل هيدروكسي أباتيت، يوفر فوسفات ثلاثي الكالسيوم بيتا سقالة ويمكن تعزيزه بالخلايا وعوامل النمو.
- المزايا والعيوب: يُعد فوسفات ثلاثي الكالسيوم بيتا سيراميك مسامي ويُمتص بشكل أسرع من هيدروكسي أباتيت، مما قد يكون عيبًا عند استخدامه في مناطق العمود الفقري التي تحمل وزنًا كبيرًا.
-
كبريتات الكالسيوم (Calcium sulfate)
يمتلك كبريتات الكالسيوم بنية بلورية ويُحاكي العظم الإسفنجي (العظم الأكثر مسامية وأقل كثافة).
- الخصائص: يُمتص كبريتات الكالسيوم بسرعة، ويُستخدم عادةً مع مواد ترقيع أخرى، مثل الطعم الخيفي (allograft - عظم من متبرع).
- التحسين: يمكن تعزيزه بالخلايا وعوامل النمو لتحسين إعادة تشكيل العظم واندماجه.
- المزايا: يتميز كبريتات الكالسيوم بتكلفة أقل نسبيًا، مما يجعله خيارًا شائعًا في بعض الإجراءات الجراحية.
الاستخدام الأكثر شيوعًا للسيراميك في دمج الفقرات هو كموسع للطعم العظمي في عمليات دمج الفقرات الخلفية الجانبية. يمتلك الأستاذ الدكتور محمد هطيف خبرة واسعة في تحديد البديل السيراميكي الأنسب لكل مريض، مع الأخذ في الاعتبار الخصائص الفردية للحالة ومتطلبات الشفاء.
البروتين المخلق للعظام (BMP)
يشير البروتين المخلق للعظام (BMP) إلى أكثر من 20 نوعًا مختلفًا من البروتينات المتخصصة وعوامل النمو التي تحفز نمو العظام بشكل طبيعي في جسم الإنسان.
كيف يعمل البروتين المخلق للعظام؟
يمكن إنتاج هذه البروتينات الموجودة في الجسم وتركيزها ووضعها في منطقة العمود الفقري لإجراء دمج الفقرات. الأهم من ذلك، أنها يمكن أن تُحدث دمجًا دون الحاجة إلى استخدام عظم المريض نفسه. هذا يمثل ميزة كبيرة، حيث يجنب المريض الحاجة إلى إجراء جراحي إضافي لأخذ الطعم العظمي الذاتي،
آلام العظام والمفاصل المزمنة ليس قدراً محتوماً! التشخيص الدقيق والعلاج المتخصص يمكن أن يعيد لك كامل وظيفتك وحريتك في الحركة بدون ألم.
للحصول على استشارة دقيقة وخطة علاجية مخصصة لحالتك، تواصل فوراً مع مركز الأستاذ الدكتور محمد هطيف:
الأستاذ الدكتور محمد هطيف - أفضل دكتور عظام في صنعاء، وخبير في جراحات العظام والمفاصل المتقدمة.
مواضيع أخرى قد تهمك